Предменструальный синдром и дисменорея у девушек-студенток Ульяновского государственного университета
Автор: Тихонова Нина Юрьевна, Воронкова Анна Алексеевна, Власова Екатерина Валерьевна
Журнал: Ульяновский медико-биологический журнал @medbio-ulsu
Рубрика: Акушерство и гинекология
Статья в выпуске: 3, 2014 года.
Бесплатный доступ
В исследовании с участием 115 девушек-студенток Ульяновского государственного университета представлена частота встречаемости и особенности предменструального синдрома и первичной дисменореи. Показано, что распространенность указанных нозологий среди студенток превышает 50 %, а сочетание обоих патологических состояний встречается более чем у 80 % молодых девушек. Отмечена взаимосвязь выраженности предменструальных симптомов с тяжестью дисменореи, определены наиболее часто встречающиеся формы и факторы риска предменструального синдрома.
Предменструальный синдром, дисменорея, девушки-студентки
Короткий адрес: https://sciup.org/14113010
IDR: 14113010 | УДК: 618.172-057.875-055.2(470.42)
The premenstrual syndrome and dysmenorrhea among female students of an Ulyanovsk State University
The study, which involved 115 female students of Ulyanovsk State University, provided the frequency of occurrence and characteristics of premenstrual syndrome and primary dysmenorrhea. The results showed that the prevalence of these diseases of students exceeds 50 %, combination of both pathological conditions that affects more than 80 % of young girls. The severity of premenstrual syndrome correlated with the severity of dysmenorrhea. The most common form and risk factors of premenstrual syndrome diagnosed in female students.
Текст научной статьи Предменструальный синдром и дисменорея у девушек-студенток Ульяновского государственного университета
Введение. Предменструальный синдром (ПМС) – сложный патологический симпто-мокомплекс, возникающий за несколько дней до менструации и проявляющийся различными нервно-психическими, вегетососудистыми, обменными и эндокринными нарушениями.
Легкие и умеренные по клинической выраженности формы заболевания с преобладанием соматических проявлений называют синдромом предменструального напряжения, а более клинически выраженные с превалированием психической составляющей и существенным нарушением социального функционирования – предменструальным дисфорическим расстройством [3, 10, 15, 16].
Эпидемиологические исследования показывают, что те или иные психические и соматические симптомы, возникающие в лютеиновую фазу менструального цикла, испытывают от 20 до 95 % женщин разных возрастов [1, 10, 14]. У молодых женщин 19–29 лет ПМС встречается примерно в 20 % случаев [2, 18, 25, 26], прогрессирует он с возрастом, и у пациенток старшего репродуктивного возраста (35–40 лет) диагностируется в 2–2,5 раза чаще (50–55 %) [2, 4, 8, 11, 24].
Этиопатогенез ПМС до конца не ясен. Гипотеза, согласно которой ПМС – это проявление нарушения содержания или баланса половых гормонов (ановуляция, недостаточность лютеиновой фазы), в настоящее время не находит поддержки у большинства исследователей. Современная гипотеза этиологии ПМС предполагает, что триггером заболевания является овуляция [8, 11, 12, 24].
Для постановки диагноза синдрома предменструального напряжения пациентку необходимо наблюдать в течение не менее двух менструальных циклов подряд. Самым существенным критерием для диагностики является цикличность заболевания с четкой связью всех патологических клинических проявлений с лютеиновой фазой цикла и их самопроизвольной редукцией после начала менструации. В большинстве случаев в течение недели после очередной менструации все симптомы регрессируют [3, 4].
У молодых девушек нередко отмечается сочетание ПМС и дисменореи [2, 11]. Дисменорея представляет собой симптомокомплекс, включающий в себя широкий спектр нейрове-гетативных, обменно-эндокринных, психических и эмоциональных отклонений, сопрово- ждающих процесс менструального отторжения эндометрия [2, 5, 9]. В отечественной литературе нередко используются синонимы «альгодисменорея» или «альгоменорея».
Частота дисменореи составляет, по данным разных авторов, от 40 до 90 %, наиболее часто эта патология встречается в возрасте до 27 лет, затем частота ее снижается [5, 6, 21]. Ювенильная дисменорея встречается с частотой до 90 % [5, 6, 20]. Дисменорея является самой частой причиной пропусков занятий школьницами, студентками и временной нетрудоспособности молодых нерожавших женщин [5, 6, 13, 20, 22].
Общепринято разделять дисменорею на первичную и вторичную [2, 5, 6, 9, 13]. Первичная дисменорея (спазматическая, спастическая, идиопатическая) – это функциональная дисменорея, при которой отсутствует органическая патология половых органов. Вторичная (приобретенная) – это органическая дисменорея, при которой боли внизу живота во время менструации связаны с гинекологическими заболеваниями.
Таким образом, значительная распространенность ПМС и дисменореи в молодом возрасте, заметное влияние на качество жизни и трудоспособность молодых женщин [5, 6, 13, 14, 17, 19, 20, 22, 23, 26] обусловливают не только медицинскую, но и социальную значимость этих патологических состояний.
Цель исследования. Определить распространенность и особенности предменструального синдрома и дисменореи у девушек-студенток УлГУ.
Материалы и методы. Проведено проспективное наблюдательное исследование, включавшее 2 этапа:
-
1. Скрининговый – анкетирование студенток для предварительной оценки наличия или отсутствия ПМС и дисменореи и отбора в группу исследования.
-
2. Клиническое обследование для подтверждения диагноза, определения степени тяжести и формы ПМС и дисменореи.
В анкетировании приняли участие 115 респондентов 17–33 лет, которые заполняли специальный опросник, где отмечали наличие и степень выраженности в баллах симптомов ПМС из 36 наиболее часто встре- чающихся. В анкете также необходимо было указать свой возраст, антропометрические данные (рост, вес), вредные привычки, характер менструального цикла, в т.ч. наличие менструальных болей, наличие или отсутствие хронических заболеваний, а также прием гормональных препаратов в настоящее время или в течение 3 месяцев, предшествовавших исследованию.
Во втором этапе исследования приняли участие 43 пациентки, отвечавшие следующим критериям отбора: молодой возраст от 17 до 33 лет; отсутствие органической патологии ЦНС и психических заболеваний, тяжелых соматических и гинекологических заболеваний; отсутствие использования гормональных препаратов (контрацептивов, тиреоидных гормонов, глюкокортикостероидов) в течение последних 3-х месяцев до включения в клиническое исследование; согласие на участие в исследовании.
С целью определения соответствия пациенток указанным критериям, использованы следующие методы исследования: клиникоанамнестическое обследование, в т.ч. гинекологическое; общеклинические анализы крови и мочи; биохимический анализ крови (общий белок, общий билирубин, креатинин, мочевина, АСТ, АЛТ, глюкоза); ультразвуковое исследование (УЗИ) органов малого таза; УЗИ молочных желез (при наличии соответствующих жалоб).
Оценку формы и тяжести ПМС проводили на основе шкалы «Оценка формы и тяжести ПМС» (модифицированная шкала Г.П. Королевой) [7] после наблюдения за пациентками в течение двух менструальных циклов подряд с помощью календаря предменструальных симптомов (Menstrual Distress Ques-tionnare/MDQ).
Форму ПМС определяли по преобладанию симптомов какой-либо группы: нервнопсихическая – раздражительность, депрессия, слабость, плаксивость, aгрессивность, нарушения сна; кризово-цефалгическая (вегетососудистая) – головная боль, головокружения, парестезии, повышение артериального давления, тахикардия, кардиалгия, одышка, тошнота, рвота, потливость; обменно-эндокринная – прибавка массы тела, акне, нагру- бание и болезненность молочных желез, отеки, жажда, приливы, полиурия, метеоризм и др.; трофическая – зуд, сыпь типа крапивницы, экзема, боли в суставах, запоры, изменение аппетита; смешанная – при сочетании перечисленных симптомов без преобладания определенной группы симптомов.
Тяжесть каждого симптома исчислялась по 4-балльной шкале: оценка 0 соответствовала отсутствию симптома, 1 – легкой степени его выраженности; 2 – умеренной выраженности; 3 – тяжелым проявлениям симптома.
Диагноз ПМС ставили при наличии средней оценки от 4 баллов и выше в течение 7 последовательных дней поздней лютеиновой фазы не менее 2 циклов подряд. Аналогично оценивали средний суммарный показатель симптомов в среднюю фолликулярную фазу (после окончания менструации). В исследование были включены те пациентки, у которых разница баллов в течение указанных 7 дней 1-й и 2-й фаз менструального цикла была статистически значима (p<0,05). Выделяли следующие степени тяжести ПМС: легкая (4–21 балл), средняя (22–51), тяжелая (52 и более).
Диагноз дисменореи ставили на основании соответствующих жалоб: легкую степень – при наличии болей только в первый день менструации без сопутствующих системных проявлений; умеренно выраженную – в случае присутствия болевого синдрома в течение первых 2–3 дней менструации в сочетании с системными жалобами, но без потери трудоспособности или отказа от учебы; тяжелую – при интенсивных болях, развивающихся до начала менструации и продолжающихся от 2 до 7 дней, существенно влияющих на качество жизни пациентки, приводящих к снижению или потере трудоспособности.
Результаты и обсуждение. На скрининговом этапе исследования анкетирование проведено среди 115 девушек-студенток от 17 до 33 лет, средний возраст которых составил 22,5±0,4 года (95 % ДИ (21,8; 23,2)). Критерием предварительного диагноза «ПМС» явилось наличие в опроснике не менее 16 положительных отметок из 36 предложенных симптомов. Так, согласно ретроспективной оценке симптомов самими респондентами, ПМС выявлен более чем у половины из них – 53,1 % (61 чел.).
Характерно, что у подавляющего большинства пациенток этой группы (90,2 %) менструальная функция была не нарушена: средний возраст менархе составил 12,9±0,2 года (95 % ДИ (12,5;13,2)), менструальные циклы регулярные, средней продолжительностью 29,3±0,4 дня (95 % ДИ (28,4;30,2)), менструации умеренные, в среднем 5,4±0,2 дня (95 % ДИ (5,1; 5,7)). Это свидетельствует о сохранности овуляции как основного триггерного механизма развития ПМС. Однако у 16,4 % девушек отмечалось несвоевременное (раннее или позднее) наступление менархе.
Более половины опрошенных студенток (62,6 %) указало на наличие болезненных менструаций с периода менархе. Заслуживает внимания, что у большинства пациенток (81,9 %) первичная дисменорея сочеталась с ПМС, в отличие от девушек без ПМС, дисменорея у которых встречалась в 2 раза реже (40,7 %). При этом тяжесть проявлений ПМС коррелировала с выраженностью болевого синдрома во время менструаций (р<0,05).
При анализе данных из опросников получены умеренные корреляции между возрастом менархе, массой тела и тяжестью ПМС и дисменореи. Так, у девушек с дефицитом массы тела (ИМТ≤ 18 кг/м2) отмечено более позднее наступление менархе по сравнению со сверстницами с нормальным или избыточным весом (р<0,05). При этом избыток массы тела (ИМТ>25 кг/м2) коррелировал с более тяжелыми проявлениями ПМС и дисменореи (р<0,05).
Из 61 девушки с предварительным диагнозом ПМС дальнейшему клинико-лабораторно-инструментальному обследованию подверглись 43 соматически здоровые пациентки 17–33 лет (средний возраст – 23,4±0,7 года), которые составили основную группу исследования. Большинство девушек были нормостенического телосложения со средним ИМТ=20,6±0,8 кг/м2 (95 % ДИ (18,9; 22,2)), однако у 23,3 % выявлен дефицит или избыток веса. Каждая 5-я пациентка указывала на наличие вредных привычек (курение, употребление алкоголя).
Средний возраст менархе в основной группе составил 12,9±0,2 года (95 % ДИ (12,4; 13,4)), при этом у каждой 4-й отмечено раннее или позднее наступление менархе. Средняя продолжительность менструального цикла – 29,6±0,7 дня (95 % ДИ (28,2; 31,0)), циклы регулярные, нормопонирующие у 96,7 % пациенток; средняя длительность менструаций – 5,2±0,2 дня (95 % ДИ (4,8; 5,6)), объем менструального кровотечения у большинства девушек (76,7 %) умеренный.
Средний возраст начала половой жизни – 18,7±0,4 года (95 % ДИ (17,9; 19,5)), при этом большинство девушек (79,1 %) используют барьерные методы контрацепции; 23,3 % – половую жизнь отрицают.
Репродуктивная функция у большинства девушек не реализована – всего в группе было 6 беременностей, из которых 4 завершились родами, 2 – медицинскими абортами на ранних сроках.
Средняя длительность ПМС составила 3,9±0,5 года (95 % ДИ (2,8; 5,1)) при вариабельности от 6 мес. до 11 лет. Интересно отметить, что длительность синдрома предмен- струального напряжения коррелировала с наличием вредных привычек у обследованных девушек (р<0,05).
Наиболее часто встречалась смешанная форма ПМС – у 23 пациенток (53,5 %), обменно-эндокринная форма отмечалась у 10 девушек (23,3 %), нервно-психическая наблюдалась у 7 чел. (16,3 %), вегето-сосу-дистую регистрировали у 3 женщин (6,9 %). Наиболее редко встречающаяся трофическая форма ПМС в настоящем исследовании не выявлена.
Более чем у половины обследованных (53,5 %) отмечено среднетяжелое течение ПМС, легкая степень – у 39,6 %, в 3 случаях (6,9 %) наблюдался тяжелый ПМС. Интересен тот факт, что нервно-психическая и обменно-эндокринная формы заболевания у большинства пациенток протекали в легкой степени (85,7 и 70,0 % соответственно), тогда как смешанные проявления и вегето-сосу-дистая форма синдрома предменструального напряжения имели среднетяжелое (82,6 и 33,3 % соответственно) и тяжелое (13,1 и 66,7 % соответственно) течение (рис. 1).
Смешанная форма
Вегето-сосудистая форма
Обменно-эндокринная форма
Нервно-психическая форма
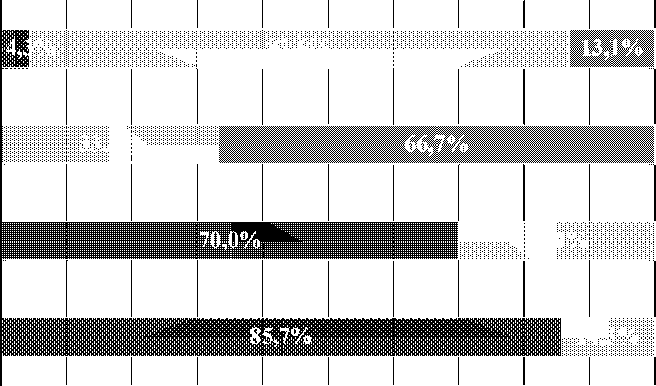
Средей степени тяжести я Тяжелая степень
^^^^^^ Легкая степень
Рис. 1. Клинические особенности ПМС у девушек основной группы исследования (n=43)
Результаты статистического анализа показали также выраженную прямую корреляцию степени тяжести предменструальных симптомов и увеличения возраста пациенток (р<0,05), что совпадает с данными других исследований [2, 4, 8, 11, 24]. Представляет ин- терес и выраженная обратная корреляционная зависимость тяжести ПМС от продолжительности менструального цикла (р<0,05), т.е. у девушек с укороченным циклом наблюдается тенденция к утяжелению течения заболевания.
Обращает внимание, что у 81,4 % пациенток (35 чел.) ПМС сочетался с первичной дисменореей. При этом дисменорея встречалась достоверно чаще у девушек с ранним менархе (р<0,05). Легкая форма дисменореи выявлена у 31,5 % студенток, средней тяже- сти – у 57,1 %, тяжелая – у 11,4 %. Характерно, что выраженность болевого синдрома при дисменорее коррелировала с тяжестью проявлений предменструальных симптомов (р<0,05; см. рис. 2).

Рис. 2. Соотношение тяжести проявлений ПМС и дисменореи (n=35)
Заключение. Таким образом, более половины обследованных девушек-студенток УлГУ в возрасте 17–33 лет страдают синдромом предменструального напряжения или первичной дисменореей (53,1 и 62,6 % соответственно), при этом сочетание обоих заболеваний встречается более чем у 80 % студенток. Эти показатели выше общестатистических данных, что, вероятно, объясняется наличием умственных, психо-эмоциональных нагрузок у студенток.
ПМС возникает у молодых женщин с регулярными менструальными циклами, что подтверждает теорию о взаимосвязи заболевания с овуляцией.
Особенностями синдрома предменструального напряжения и дисменореи у девушек-студенток являются среднетяжелое или легкое течение, при этом степень выраженности проявлений ПМС напрямую коррелирует с тяжестью болевого синдрома при дисменорее.
К наиболее распространенным среди студенток формам ПМС относятся смешанная, обменно-эндокринная и нервно-психическая, к редким формам – вегето-сосудистая и трофическая.
Факторами риска увеличения степени тяжести ПМС являются избыточная масса тела, наличие вредных привычек (курение, употребление алкоголя), увеличение возраста, а также менструальный цикл, имеющий тенденцию к антепонации.
-
1. Басова О. Н. Сравнительная характеристика эффективности комбинированных оральных контрацептивов в терапии ПМС: рандомизированное контролируемое исследование / О. Н. Басова, В. Г. Волков // Проблемы репродукции. – 2011. – № 4. – С. 27–31.
-
2. Белокриницкая Т. Е. Дисменорея, предменструальный синдром и синдром предменструального дисфорического расстройства у девушек-студенток / Т. Е. Белокриницкая, Н. И. Фролова, Е. П. Белозерцева // Репродуктивное здоровье детей и подростков. – 2012. – № 1. – С. 22–28.
-
3. Вознесенская Т. Г. Синдром предменструального напряжения и климактерический синдром / Т. Г. Вознесенская // Проблемы женского здоровья. – 2007. – Т. 2, № 3. – С. 74–77.
-
4. Гуменюк Е. Г. Некоторые проблемы предменструального синдрома и возможности альтернативной терапии / Е. Г. Гуменюк // Журн. акушерства и женских болезней. – 2010. – Т. LIX, № 2. – С. 38–45.
-
5. Дисменорея – современный взгляд на этиологию, патогенез, диагностику, клинику и лечение (обзор литературы) / С. П. Синчихин [и др.] // Астраханский мед. журн. – 2010. – Т. 5, № 1. – С. 35–43.
-
6. Дисменорея: этиопатогенез, дифференциальная диагностика и терапия в практике современного акушера-гинеколога / Э. М. Джобава [и др.] // Русский мед. журн. – 2012. – Т. 20, № 1. – С. 28–34.
-
7. Королева Г. П. Рефлексотерапия женщин с раздраженной толстой кишкой на фоне предменструального синдрома : автореф. дис.... канд. мед. наук / Г. П. Королева. – Волгоград, 1989. – 23 с.
-
8. Линде В. А. Предменструальный синдром: патогенез, симптоматика, традиционное и нетрадиционное лечение / В. А. Линде, Н. А. Татарова. – СПб., 2005. – 216 с.
-
9. Межевитинова Е. А. Дисменорея / Е. А. Ме-жевитинова, В. Н. Прилепская // Уральский мед. журн. – 2004. – № 9. – С. 37–43.
-
10. Прилепская В. Н. Предменструальный синдром / В. Н. Прилепская, Е. А. Межевитинова // Гинекология. – 2005. – Т. 7, № 4. – С. 210–214.
-
11. Связь симптоматики предменструального синдрома с функциональным полиморфизмом патогенетически значимых генов / Н. В. Аганезова [и др.] // Журн. акушерства и женских болезней. – 2007. – Т. LVI, № 2. – С. 10–18.
-
12. Серов В. Н. Патогенетические основы терапии предменструального синдрома / В. Н. Серов, М. А. Твердикова, Ю. П. Скрипниченко // Русский мед. журн. – 2011. – Т. 19, № 12. – С. 768–771.
-
13. Фролова Н. И. Распространенность дисменорей у девушек-студенток, влияние на академическую активность и пути оптимизации лечения / Н. И. Фролова, Т. Е. Белокриницкая, Е. П. Белозерцева // Забайкальский мед. вестн. – 2012. – № 2. – С. 78–82.
-
14. Эффективность и приемлемость применения дроспиренонсодержащего комбинированного орального контрацептива для терапии предменструального дисфорического расстройства / В. Н. Прилепская [и др.] // Доктор.ру. Гинекология. Эндокринология. – 2013. – № 1 (79). – С. 48–52.
-
15. American Psychiatric Association. Diagnostic and statistical manual of mental disorders-DSM-IV-TR. 4. – Washington DC : American Psychiatric Association. – 2000. – Р. 14.
-
16. Braverman P. K. Mini-Review Premenstrual Syndrome and Premenstrual Dysphoric Disorder / P. K. Braverman // J. Pediatric and Adolescent Gynec. – 2007. – № 20. – P. 3–12.
-
17. Campagne D. M. Review: The premenstrual syndrome revisited / D. M. Campagne, G. Campagne // Eur. J. of Obstetrics & Gynecology. – 2007. – № 130. – P. 4–17.
-
18. Cheng H. F. Perimenstrual syndrome: nursing diagnosis among Taiwanese nursing students / H. F. Cheng // Int. J. Nurs. Terminol. Classif. – 2011. –Vol. 22 (3). – Р. 110–116.
-
19. Dean B. B. A prospective assessment investigating the relationship between work productivity and impairment with premenstrual syndrome / B. B. Dean, J. E. Borenstein // J. of Occupational & Environmental Medicine. – 2004. – № 46. – P. 649– 656. 20. Durain D. Primary dysmenorrhea: assessment and management update / D. Durain // J. Midwifery Womens Health. – 2004. – Vol. 49 (6). – Р. 520–528.
-
21. French L. Dysmenorrhea / L. French // Am. Fam. Physician. – 2005. – Vol. 71 (2). – Р. 285–291.
-
22. Grace V. M. Chronic pelvic pain in New Zealand: prevalence, pain severity, diagnoses and use of the health services / V. M. Grace, K. T. Zondervan // Aust. N Z J. Public Health. – 2004. – Vol. 28 (4). – Р. 369–375.
-
23. Health and economic impact of the premenstrual syndrome / J. E. Borenstein [et al.] // J. Reproductive Medicine. – 2003. – № 48. – P. 515– 524. 24. Ismail K. M. K. Premenstrual syndrome / K. M. K. Ismail, S. O’Brien // J. Current Obstetrics & Gynecology. – 2001. – № 2. – P. 251–255.
-
25. Premenstrual dysphoric disorder among medical students of a Nigerian university / B. A. Issa [et al.] // Ann. Afr. Med. – 2010. – Vol. 9 (3). – Р. 118–122.
-
26. The phenomenology of premenstrual syndrome in female medical students: a cross sectional study / M. H. Balaha [et al.] // Pan. Afr. Med. J. –2010. – Vol. 5. – Р. 4.
THE PREMENSTRUAL SYNDROME AND DYSMENORRHEA AMONG FEMALE STUDENTS OF AN ULYANOVSK STATE UNIVERSITY
N.Y. Tikhonova, A.A. Voronkova, E.V. Vlasova
Ulyanovsk State University
Список литературы Предменструальный синдром и дисменорея у девушек-студенток Ульяновского государственного университета
- Басова О. Н. Сравнительная характеристика эффективности комбинированных оральных контрацептивов в терапии ПМС: рандомизированное контролируемое исследование/О. Н. Басова, В. Г. Волков//Проблемы репродукции. -2011. -№ 4. -С. 27-31.
- Белокриницкая Т. Е. Дисменорея, предменструальный синдром и синдром предменструального дисфорического расстройства у девушек-студенток/Т. Е. Белокриницкая, Н. И. Фролова, Е. П. Белозерцева//Репродуктивное здоровье детей и подростков. -2012. -№ 1. -С. 22-28.
- Вознесенская Т. Г. Синдром предменструального напряжения и климактерический синдром/Т. Г. Вознесенская//Проблемы женского здоровья. -2007. -Т. 2, № 3. -С. 74-77.
- Гуменюк Е. Г. Некоторые проблемы предменструального синдрома и возможности альтернативной терапии/Е. Г. Гуменюк//Журн. акушерства и женских болезней. -2010. -Т. LIX, № 2. -С. 38-45.
- Дисменорея -современный взгляд на этиологию, патогенез, диагностику, клинику и лечение (обзор литературы)/С. П. Синчихин //Астраханский мед. журн. -2010. -Т. 5, № 1. -С. 35-43.
- Дисменорея: этиопатогенез, дифференциальная диагностика и терапия в практике современного акушера-гинеколога/Э. М. Джобава //Русский мед. журн. -2012. -Т. 20, № 1. -С. 28-34.
- Королева Г. П. Рефлексотерапия женщин с раздраженной толстой кишкой на фоне предменструального синдрома: автореф. дис.. канд. мед. наук/Г. П. Королева. -Волгоград, 1989. -23 с.
- Линде В. А. Предменструальный синдром: патогенез, симптоматика, традиционное и нетрадиционное лечение/В. А. Линде, Н. А. Татарова. -СПб., 2005. -216 с.
- Межевитинова Е. А. Дисменорея/Е. А. Межевитинова, В. Н. Прилепская//Уральский мед. журн. -2004. -№ 9. -С. 37-43.
- Прилепская В. Н. Предменструальный синдром/В. Н. Прилепская, Е. А. Межевитинова//Гинекология. -2005. -Т. 7, № 4. -С. 210-214.
- Связь симптоматики предменструального синдрома с функциональным полиморфизмом патогенетически значимых генов/Н. В. Аганезова //Журн. акушерства и женских болезней. -2007. -Т. LVI, № 2. -С. 10-18.
- Серов В. Н. Патогенетические основы терапии предменструального синдрома/В. Н. Серов, М. А. Твердикова, Ю. П. Скрипниченко//Русский мед. журн. -2011. -Т. 19, № 12. -С. 768-771.
- Фролова Н. И. Распространенность дисменорей у девушек-студенток, влияние на академическую активность и пути оптимизации лечения/Н. И. Фролова, Т. Е. Белокриницкая, Е. П. Белозерцева//Забайкальский мед. вестн. -2012. -№ 2. -С. 78-82.
- Эффективность и приемлемость применения дроспиренонсодержащего комбинированного орального контрацептива для терапии предменструального дисфорического расстройства/В. Н. Прилепская //Доктор.ру. Гинекология. Эндокринология. -2013. -№ 1 (79). -С. 48-52.
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders-DSM-IV-TR. 4. -Washington DC: American Psychiatric Association. -2000. -Р. 14.
- Braverman P. K. Mini-Review Premenstrual Syndrome and Premenstrual Dysphoric Disorder/P. K. Braverman//J. Pediatric and Adolescent Gynec. -2007. -№ 20. -P. 3-12.
- Campagne D. M. Review: The premenstrual syndrome revisited/D. M. Campagne, G. Campagne//Eur. J. of Obstetrics & Gynecology. -2007. -№ 130. -P. 4-17.
- Cheng H. F. Perimenstrual syndrome: nursing diagnosis among Taiwanese nursing students/H. F. Cheng//Int. J. Nurs. Terminol. Classif. -2011. -Vol. 22 (3). -Р. 110-116.
- Dean B. B. A prospective assessment investigating the relationship between work productivity and impairment with premenstrual syndrome/B. B. Dean, J. E. Borenstein//J. of Occupational & Environmental Medicine. -2004. -№ 46. -P. 649-656.
- Durain D. Primary dysmenorrhea: assessment and management update/D. Durain//J. Midwifery Womens Health. -2004. -Vol. 49 (6). -Р. 520-528.
- French L. Dysmenorrhea/L. French//Am. Fam. Physician. -2005. -Vol. 71 (2). -Р. 285-291.
- Grace V. M. Chronic pelvic pain in New Zealand: prevalence, pain severity, diagnoses and use of the health services/V. M. Grace, K. T. Zondervan//Aust. N Z J. Public Health. -2004. -Vol. 28 (4). -Р. 369-375.
- Health and economic impact of the premenstrual syndrome/J. E. Borenstein //J. Reproductive Medicine. -2003. -№ 48. -P. 515-524.
- Ismail K. M. K. Premenstrual syndrome/K. M. K. Ismail, S. O’Brien//J. Current Obstetrics & Gynecology. -2001. -№ 2. -P. 251-255.
- Premenstrual dysphoric disorder among medical students of a Nigerian university/B. A. Issa //Ann. Afr. Med. -2010. -Vol. 9 (3). -Р. 118-122.
- The phenomenology of premenstrual syndrome in female medical students: a cross sectional study/M. H. Balaha //Pan. Afr. Med. J. -2010. -Vol. 5. -Р. 4.


