Преимущества промывания полости носа большим объемом жидкости в послеоперационный период у больных тяжелым полипозом носа перед закапыванием в нос
Автор: Тарасова Н.В., Белан Э.Б., Соколова М.В., Абдурахманова О.В.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Оториноларингология
Статья в выпуске: 1 т.21, 2025 года.
Бесплатный доступ
Цель: определить эффективность промывания полости носа большим объемом минерально-растительного изотонического раствора с помощью индивидуального устройства в послеоперационный период у больных тяжелым хроническим риносинуситом с полипами и сравнить результаты исследования с эффективностью обильного закапывания в полость носа этого же раствора. Материал и методы . В исследование включены 45 человек 28-49 лет после эндоскопической пансинусотомии. В послеоперационный период выделены 2 группы: в 1-й группе ( n =33) выполняли промывание полости носа с использованием индивидуального устройства минерально-растительным изотоническим раствором (рецепт №1) объемом 240 мл температурой 36℃ 2 раза в день. Во 2-й группе ( n =12) - выполняли обильное закапывание того же раствора (20 мл в каждую половину носа) 4 раза в день. Оценивали эффективность носового дыхания по Визуальной аналоговой шкале и Sino-Nasal Outcome Test 22 и степень коркообразования на 5-6, 14-й дни. Результаты . В 1-й группе эффективность носового дыхания выше, чем во 2-й группе, на 5-6 и 14 дни наблюдения согласно показателям Визуальной аналоговой шкалы ( р =0,001 и р =0,04 соответственно), Sino-Nasal Outcome Test 22 ( р =0,002 и р =0,004) и состояния слизистой оболочки полости носа.
Тяжелый полипоз носа, промывание полости носа, индивидуальное устройство для промывания носа, эффективность носового дыхания в послеоперационный период, степень выраженности коркообразования
Короткий адрес: https://sciup.org/149148677
IDR: 149148677 | УДК: 616.211-006.5 | DOI: 10.15275/ssmj2101007
Advantages of rinsing the nasal cavity with a large volume of fluid in the postoperative period in patients with severe nasal polyposis before instillation into the nose
Objective: to determine the effectiveness of rinsing the nasal cavity with a large volume of mineral-vegetable isotonic solution using an individual device in the postoperative period in patients with severe chronic rhinosinusitis with polyps and compare the results of the study with the effectiveness of copious instillation of the same solution into the nasal cavity. Material and methods. The study included 45 people aged 28-49 years after endoscopic pansinusotomy. In the postoperative period, 2 groups were identified: in group 1 ( n =33), the nasal cavity was rinsed using an individual device with a mineral-vegetable isotonic solution (recipe No.1) with a volume of 240 ml and a temperature of 36 °C 2 times a day. In group 2 ( n =12) - copious instillation of the same solution (20 ml in each half of the nose) was performed 4 times a day. The effectiveness of nasal breathing was evaluated according to the Visual Analog Scale and the Sino-Nasal Outcome Test 22 questionnaire and the degree of crust formation on days 5-6, 14.
Текст научной статьи Преимущества промывания полости носа большим объемом жидкости в послеоперационный период у больных тяжелым полипозом носа перед закапыванием в нос
EDN: AAQGHW
1 Введение. Анализ научной литературы, посвященной ирригационной терапии при заболеваниях полости носа и околоносовых пазух (ОНП), показывает высокую эффективность этого метода лечения. Ирригационные приемы использовались с давних времен с гигиенической целью и для лечения острого и хронического риносинуситов (ХРС). Разновидностей ирригационной терапии описано множество, но принципиально разница между разными методами заключается в количестве раствора, процентной концентрации хлорида натрия в растворе и способе доставки раствора в полость носа [1]. Обширный обзор методов промывания полости носа дан А. С. Лопатиным и соавт. (2022, 2024) [2–4]. Накоплен большой опыт применения разных вариантов ирригационной терапии, о чем свидетельствуют многочисленные научные статьи [5–7]. Этот опыт учтен в клинических рекомендациях «Острый синусит», которые содержат указания на необходимость элиминационно-ирригационной терапии при остром синусите с целью оптимизации туалета полости носа (уровень доказательности С, уровень достоверности доказательств — I) [8]. В последнем издании Европейской позиции по риносинуситу и полипам носа (European Position Paper on Rhinosinusitis and Nasal Polyps — EPOS 2020) на основе доказательных технологий определен высокий уровень эффективности назальной ирригации у пациентов с острым вирусным и поствирусным риносинуситом (I B) [9, 10], а также с ХРС [10–12].
Весьма актуальным является применение ирригационной терапии в послеоперационный период. Наиболее подробная инструкция по применению ирригационной терапии после внутриносовых вмешательств приведена в практических рекомендациях «Ирригационная терапия в ринологии и ринохирур-гии» под редакцией А. С. Лопатина и В. В. Шилен-ковой (2024) [1, 2]. В них указаны основные выводы применения изотонического солевого раствора для ухода за полостью носа в зависимости от срока эндоназальной операции. Вместе с тем до настоящего времени существует мало работ, которые бы давали убедительное представление об эффективности элиминационно-ирригационных мероприятий после внутриносовой эндоскопической хирургии при ХРС с полипами [13, 14]. Неизученным вопросом является течение послеоперационного периода у больных ХРС с полипами при условии выполнения промывания полости носа большими объемами солевых растворов, например, с применением индивидуального устройства «Долфин» с раствором из растительно-минерального изотонического состава («Долфин для взрослых»). В связи с этим нами предпринято клиническое рандомизированное исследование.
Цель — определить эффективность промывания полости носа большим объемом минеральнорастительного изотонического раствора с помощью индивидуального устройства в послеоперационный период у больных ХРС с полипами при его тяжелом течении и сравнить результаты исследования с эффективностью обильного закапывания в полость носа этого же раствора.
Материал и методы. Открытое проспективное исследование проведено в период с января 2023
по декабрь 2024 г. в оториноларингологическом отделении ГУЗ «Волгоградская областная клиническая больница № 1» (ГБУЗ ВОКБ № 1) и Клинике семейной медицины ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России. В исследование включены 45 человек 28–49 лет. Среди пациентов, вошедших в исследование, было 19 женщин и 26 мужчин, средний возраст пациентов составил 40,6 (Me=40 [33; 45]) года. Всем больным установлен диагноз «Хронический полипозный пансинусит, тяжелое течение. Полипы носа 3-й степени». Давность развития заболевания — 12–20 лет, в среднем 15 лет (Me=15 [13; 18]). Течение заболевания определено как тяжелое из-за быстрого реци-дивирования полипозного процесса и тотального поражения ОНП, пациенты перенесли в анамнезе от 4 до 11 носовых полипотомий без применения и с применением эндоскопических технологий. Пациенты поступили в оториноларингологическое отделение ГБУЗ ВОКБ № 1 для хирургического лечения — эндоскопической носовой полипотомии с эндоназальным эндоскопическим вскрытием и ревизией всех ОНП.
Из исследования исключены пациенты моложе 25 лет, с бактериальным синуситом, гнойными осложнениями, подтвержденной атопией на компоненты раствора «Долфин для взрослых», заболеваниями сердечно-сосудистой системы, онкологическими заболеваниями, беременностью.
Всем пациентам выполнено обследование, включающее сбор жалоб, анамнеза заболевания и жизни, аллергологический анамнез, выполнена эндоскопия ЛОР-органов, компьютерная томография носа и ОНП. Динамику степени нарушения носового дыхания контролировали с использованием Визуальной аналоговой шкалы (ВАШ) в виде линии, разделенной 10 делениями. Разметка делений — 0–10. Под нулевой отметкой понималось абсолютно свободное носовое дыхание. 10 баллов означало полное отсутствие носового дыхания через обе половины носа. Если пациент делал пометку на отрезке 0–3 включительно, то это означало легкое затруднение носового дыхания; 4–7 включительно — нарушение носового дыхания средней степени тяжести; 8–10 — сильное затруднение до отсутствия.
Пациенты указывали негативные явления от процедуры промывания полости носа. Использовали опросник SNOT-22 (Sino-Nasal Outcome Test), который количественно характеризует психосоциальное состояние, субъективную эффективность носового дыхания, качество сна и субъективные симптомы со стороны лица и/или уха. Оценку результата проводили следующим образом: сумма баллов 0–29 — полное отсутствие либо незначительное влияние симптомов на качество жизни; 30–69 баллов — оказывается значительное влияние симптомов; 70–110 баллов — выраженное влияние симптомов на качество жизни и психоэмоциональную сферу пациента.
Степень выраженности коркообразования в полости носа оценивалась по трехбалльной системе: 0 баллов — отсутствие корок, 1 балл — маленькие и единичные корочки, полость носа не суживают; 2 балла — тонкие корки, лежат единым полем, незначительно суживают полость носа; 3 балла — корки толстые, лежат интимно единым полем на операционной ране, суживают полость носа существенно.
В ходе работы сформировано 2 группы наблюдения:
1-я группа — больные тяжелым полипозным риносинуситом и полипозом носа, которым уход за полостью носа в послеоперационный период осуществляли путем промывания полости носа большим объемом раствора. В 1-ю группу вошли 33 пациента.
2-я группа — больные тяжелым полипозным ри-носинуситом и полипозом носа, которым уход за полостью носа в послеоперационный период осуществляли путем обильного закапывания в нос раствора. Вторую группу составили 12 человек. Пациенты группы определились после 1-го промывания полости носа, во время которого наблюдались интенсивные болевые ощущения в области корня носа. Боль в носу стала основанием для категорического отказа больных от дальнейшего промывания полости носа и поиска альтернативного метода ухода за полостью носа в ранний послеоперационный период. Им было предложено обильно закапывать в нос изотонический раствор порошка из минерально-растительной смеси (рецепт № 1) по 20 мл в каждую половину носа 3–4 раза в день с использованием десятиграммового одноразового шприца. При этом голова может быть наклонена вперед, жидкость, введенная в нос, выливалась из этой же половины носа, рекомендовано исключить проглатывание.
В 1-й группе промывание полости носа выполнялось с использованием индивидуального устройства объемом 240 мл, минерально-растительный состав разводили в кипяченой воде температурой 35– 37°C. Состав рецепта № 1 согласно инструкции следующий: соль поваренная пищевая, соль поваренная пищевая йодированная, калий хлористый, двууглекислый (сода пищевая), сухой экстракт плодов шиповника, сухой экстракт корня солодки. Утреннее промывание (1-е) проводил врач-оториноларинголог после удаления корок из носа в 10 ч, 2-е — осуществлял пациент в 18 ч. Промывание полости носа проводилось при наклоне головы вперед на 90°. Раствор мягко вводили сначала в одну половину носа, потом в другую. Выливаться раствор должен был из другой половины носа, рекомендовано исключить его проглатывание. После выписки из стационара рекомендованная кратность промываний — 2 раза в день, общая длительность промывания полости носа составляла 11 дней.
План мероприятий по исследованию эффективности промывания полости носа у больных 1-й группы включал:
1-й день наблюдения — обследование больных.
2-й день — хирургическое вмешательство (эндоскопическая носовая полипотомия с пансинусотомией).
3-й день — удаление тампонов из полости носа после операции.
4-й день — промывание полости носа начинали на следующий день после удаления тампонов из носа и выполняли 2 раза в день (в 10 и 18 ч), использовали 240 мл теплого раствора.
5–6-й дни — выяснение жалоб, эндоскопия полости носа, оценка эффективности носового дыхания на основе субъективной ВАШ, выяснение негативных явлений, возникших во время промываний. Промывание полости носа продолжали 2 раза в день. На 6-е сутки пациента выписывали из стационара с рекомендацией промывать полость носа 2 раза в день ежедневно в амбулаторных условиях 8 дней.
14-й день — итоговая оценка результата после операции на плановом приеме врачом-оториноларингологом в Клинике семейной медицины: сбор жалоб, оценка эффективности носового дыхания по уровню ВАШ, наличие неприятных побочных эффектов манипуляции.
План мероприятий по исследованию эффективности промывания полости носа у больных 2-й группы включал:
1-й день наблюдения — обследование больных.
2-й день — хирургическое вмешательство.
3-й день — удаление тампонов из полости носа после операции.
4-й день — однократное промывание полости носа, после которого происходил отказ от применения большого объема жидкости для введения в нос. Второй туалет полости носа выполнялся в 18 ч путем обильного закапывания в нос раствора.
5–6-й дни — выяснение жалоб, эндоскопия полости носа, оценка эффективности носового дыхания на основе субъективной ВАШ, выяснение негативных явлений, возникших во время промываний. Обильное закапывание в нос раствора проводили 4 раза в день (в 10, 13, 16, 19 ч). На 6-е сутки пациента выписывали из стационара с рекомендацией выполнять обильное закапывание в обе половины носа раствора порошка рецепта № 14 раза в день (соблюдая рекомендацию о времени выполнения процедуры в 10, 13, 16, 19 ч) ежедневно в амбулаторных условиях 7 дней.
14-й день — итоговая оценка результата после операции на плановом приеме врачом-оториноларингологом в Клинике семейной медицины: сбор жалоб, оценка эффективности носового дыхания по уровню ВАШ, наличие неприятных побочных эффектов манипуляции.
Статистическую обработку результатов исследования проводили с помощью компьютерной программы Statistica 6.0. Описательную статистику для переменных представляли в виде медианы (Me) и межквартильного интервала [Q 25 ; Q 75 ] (Q 25 - 25% квартиль, Q 75 - 75% квартиль). Для оценки различий двух относительных показателей использовали точный критерии Фишера, поскольку он подходит для сравнения очень малых выборок, гипотезу о существовании различий между выборками принимали при уровне р <0,05. Проверку выборки на нормальность распределения оценок проводили с использованием критерия Шапиро — Уилка (рекомендован к использованию при малых объемах выборки — менее 50 элементов).
Результаты. Оценка эффективности носового дыхания до операции по ВАШ составляла 7–10, в среднем 9,3 (Me=9 [8; 10]) балла, что обусловлено отсутствием носового дыхания у подавляющего большинства больных. Согласно опроснику SNOT-22 субъективная оценка составляла в среднем 49,2 (Me=49 [47; 50]) балла, преимущественные нарушения касались качества сна, наличия субъективных ринологических симптомов психических функций. После удаления тампонов через 1 сут после операции средний показатель по ВАШ составил 2,4 (Me= 2 [1;3]) балла, по результатам опроса SNOT-22 – 16,2 (Me=14 [14; 17]) балла, что свидетельствует о высочайшей эффективности хирургического метода лечения при тяжелом полипозе носа. Корок не было у всех больных (0 баллов).
При 1-м промывании у всех больных обеих групп из полости носа отмывался обильный секрет слизисто-сукровичного характера. У пациентов 1-й группы при 2-м промывании отмывался слизистый секрет с меньше выраженным сукровичным компонентом. На 5-й и 6-й дни наблюдения пациенты 1-й группы имели жалобы на наличие заложенности носа через обе половины носа из-за наличия в полости носа корок, средний показатель эффективности носового дыхания по ВАШ составил 3,5 [2;4] балла, согласно данным SNOT-22 — 20 (Me=21 [19; 22]) и 24 (Me=23 [22; 26]) балла соответственно в основном за счет носовых симптомов. При осмотре полости носа (передняя риноскопия, видеоэндоскопия) выявлялись фибринозно-сукровичные корки в полости носа, выстилающие раневые поверхности, степень их развития была 1,9 балла. Корки удаляли из полости носа пинцетом и путем промывания полости носа. После туалета носа средний показатель эффективности носового дыхания соответствовал 2,2 (Me=2 [2;3]) балла по ВАШ. Никто из больных не предъявлял жалоб на боль в полости носа при промывании. Дискомфорт был легким и связан с введением жидкости в полость носа.
При амбулаторном долечивании промывание полости носа большим объемом не вызывало трудностей, больные выполняли режим промывания, отмечали уменьшение коркообразования в носу к 10– 12-му дням наблюдения.
На 14-е сутки больные приходили на плановый прием. Жалоб пациенты не предъявляли, отмечали свободное носовое дыхание, его эффективность оценивали в среднем в 2,1 (Me=2 [1; 3]) балла по ВАШ, согласно SNOT-22 средний показатель составил 10 (Me=10 [9; 12]) баллов в основном за счет снижения обоняния, сморкания, других легких проявлений. Отмечалась нормализация сна, прекращение ночных пробуждений, отсутствие утомляемости. В целом нормализация носового дыхания определила ликвидацию других групп симптомов. При осмотре полости носа отмечались признаки эпителизации в среднем и верхнем носовых ходах, корочек не было у большинства больных (0,3 балла).
За время наблюдения за больными не было случаев послеоперационного нагноения в зоне операции.
У пациентов 2-й группы в послеоперационный период был более дискомфортный послеоперационный период. На 5-й и 6-й дни наблюдения больные предъявляли жалобы на затруднение носового дыхания, по ВАШ оценивали его эффективность в 5,1 (Me=4 [4; 6]) балла. Согласно SNOT-22 среднее значение соответствовало 24 (Me=23 [22; 26]) баллам. Отмечали, что на фоне обильного закапывания в полость носа раствора носовое дыхание не улучшается, корки не отходят. По утрам у больных наблюдалась выраженное ощущение сухости в полости носа. При осмотре полость носа в верхней половине на всем протяжении заполнена корками (2,7 балла). Носовое дыхание улучшалось после удаления из полости носа корок. Процесс удаления корок сопровождался легкой кровоточивостью слизистой оболочки. После туалета полости носа эффективность носового дыхания по ВАШ составляла в среднем 3,2 (Me=3 [3; 4]) балла.
На 14-й день сохранялись жалобы на наличие корок носу, эффективность носового дыхания по ВАШ составляла в среднем 3,8 (Me=4 [3;5]) балла, по опроснику SNOT-22 — 21 (Me=21 [19; 23]) балл за счет некоторого нарушения носового дыхания, густого секрета, сморкания, снижения обоняния и связанных с этими симптомами нарушения внимания. Больные отмечали, что обильное закапывание в полость носа раствора вызывало набухание корок, ощущение легкого дискомфорта и полноты в полости носа. На 10–11-й дни возникала необходимость высморкаться. При отсмаркивании отходили грубые корки, после чего пациенты испытывали облегчение.
При осмотре в полости носа у всех больных наблюдались корки в верхней половине полости носа (1,6 балла). Корки снимались легко, однако на них наблюдался слизисто-гнойный секрет в небольшом количестве. После туалета полости носа среднее значение эффективности носового дыхания по ВАШ соответствовала 2,8 (Me=3 [2;4]) балла.
Обсуждение. Наше исследование согласовалось с результатами работ [2,6,14], в которых давалась высокая оценка промыванию полости носа в послеоперационный период большим объемом жидкости, так как это способствовало более быстрому очищению полости носа от корок. Европейская позиция по риносинуситу и полипам носа (EPOS 2020) [9] и российские клинические рекомендации «Острый синусит» [8] базируются на достаточном числе доказательств преимуществ промывания полости носа большими объемами жидкости после эндоназальных вмешательств. В работах А. С. Лопатина и соавт. (2018, 2022) [3, 4] показано, что на 5–6, 10–11-е сутки после операции результат от промывания полости носа большим объемом минерально-растительным изотоническим раствором достоверно эффективнее орошения полости носа. Однако наше исследование отличается от всех других подобных методологией альтернативного метода ухода за полостью носа при отказе больного от промывания полости носа большим объемом раствора из-за болезненных ощущений в носу. На наш взгляд, с этической точки зрения в данном случае сравнение следует вести не с орошением, а с введением в нос большего объема жидкости, возможным при закапывании в нос. Наше исследование стало первой работой, посвященной сравнительному изучению эффективности промывания полости носа большим объемом раствора из порошка, прилагаемому к индивидуальному устройству для промывания носа. Результаты показали достоверное преимущественное отличие в оценке эффективности носового дыхания по ВАШ и SNOT-22 у больных 1-й группы по сравнению с результатами во 2-й группе на 5–6-е ( р =0,001 и р =0,002 соответственно) и на 14-е сутки лечения ( р =0,04 и р =0,004 соответственно; таблица).
Выраженность коркообразования в полости носа различается на 5–6-й и 14-й дни наблюдения у больных 1-й и 2-й групп, о чем свидетельствуют данные на рисунке.
Заключение. Элиминационно-ирригационная терапия в ранний послеоперационный период у больных, перенесших операцию по поводу тяжелой формы полипоза носа и полипозного пансинусита, является важным компонентом терапии и ухода за полостью носа. Наибольшая эффективность промывания полости носа большим объемом минерально-растительного изотонического раствора (рецепт № 1) с использованием индивидуального устройства для промывания полости носа по сравнению с обильным закапыванием в нос этого же раствора является основанием для рекомендации этого метода врачом-оториноларингологом после обширных операций по поводу тяжелых полипозов. Промывание полости носа дает возможность улучшить носовое дыхание за счет более успешного удаления слизисто-сукровичного секрета в ранний послеоперационный период, удаления корок из полости носа в более поздние сроки лечения, нормализации процесса заживления, уменьшения вероятности нагноения послеоперационной раны. При условии выполнения промывания полости носа большим объемом
Оценка эффективности носового дыхания и состояния у больных 1-й и 2-й групп на этапах наблюдения по ВАШ и SNOT-22, балл (Me [Q25; Q75])
|
Параметр |
Оценка эффективности носового дыхания по ВАШ |
Состояние больного по SNOT-22 |
||
|
группа |
группа |
|||
|
1-я |
2-я |
1-я |
2-я |
|
|
До операции |
9,3 (Me=9 [8; 10]) |
49,2 (Me=49 [47; 50]) |
||
|
После удаления тампонов |
2,4 (Ме=2 [1; 3]) |
16,2 (Me=14 [14; 17]) |
||
|
5–6-й дни наблюдения |
3,5 (Me=3 [2; 4]) |
5,1 (Me=4 [4; 16]) |
20 (Me=21 [19; 22]) |
24 (Me=23 [22; 26]) |
|
р =0,001 |
р =0,002 |
|||
|
14-й день наблюдения |
2,1 (Me=2 [1;3]) |
3,8 (Me=4 [3; 5]) |
10 (Me=10 [9; 12]) |
21 (Me=21 [19; 23]) |
|
р =0,04 |
р =0,004 |
|||
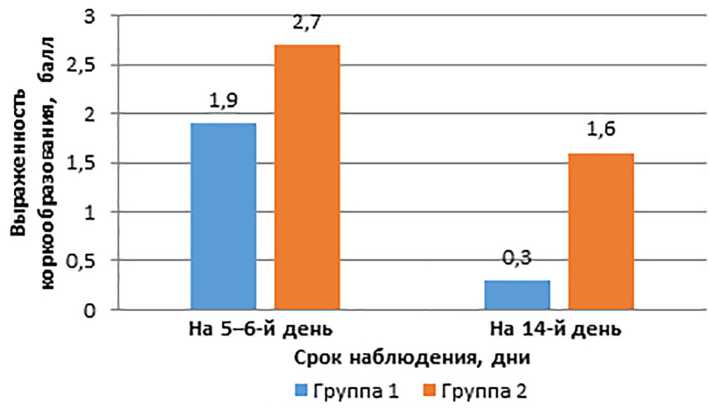
Выраженность коркообразования у больных 1-й и 2-й групп после операции на 5–6-й и 14-й дни
жидкости в послеоперационный период у больных тяжелой формой полипоза носа топическая глюкокортикостероидная терапия целесообразна через 10–12 дней после операции.
В случае обильного закапывания в полость носа элиминационно-ирригационного средства топические глюкокортикостероиды целесообразно назначать не ранее 14-го дня после операции, в ряде случаев — позже. В случае нагноительного процесса полезно назначение топических комплексных (антиб актериальных+противовоспалительных) препаратов для носа. Врачу-оториноларингологу следует контролировать срок назначения топической глюкокортикостероидной терапии для обеспечения рационального и эффективного лечения.
Вклад авторов. Все авторы сделали эквивалентный вклад в подготовку публикации.


