Применение вакуум-диагностики и вакуум-обтурации при лечении осложнений кариеса зубов
Автор: Хохрина Т.Г.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 2 т.22, 2007 года.
Бесплатный доступ
В некоторых нетрадиционных клинико-топографических ситуациях методика вакуумного очищения и диагностики используется для лечения осложнений кариеса зубов.
Вакуум, эндодонтическое лечение, трехмерная обтурация, периапикальная деструкция
Короткий адрес: https://sciup.org/14918695
IDR: 14918695 | УДК: 616.314.7-002.2-08
Using vacuum-diagnosis and vacuum-obturation in the treatment of dental caries complications
In some non-traditional clinical- topographic situations, methods of vacuum-diagnosis and vacuum -obturation are used for the treatment of dental caries complications.
Текст научной статьи Применение вакуум-диагностики и вакуум-обтурации при лечении осложнений кариеса зубов
ООО «Стоматологическая клиника «Диамант», г. Кемерово
В настоящее время ни у кого не вызывает сомнения, что эффективность эндодонтического лечения обусловлена качеством обработки и надежностью обтурации корневого канала. К сожалению, не все каналы, подвергшиеся эндодонтическому лечению, впоследствии не имеют проблем. По данным Европейской ассоциации эндодонтологии, частота успеха первой эндодонтической попытки составляет 80%, а Американской эндодонтической ассоциации – от 53 до 80% и даже 95%. Это свидетельствует о том, что необходимо активно вести поиск эффективных средств и методов лечения осложнений кариеса зубов.
При лечении деструктивных форм хронического периодонтита одним из первоочередных моментов является рентгенологическое обследование. Оценка состояния корня зуба и очага периапикальной деструкции будут в дальнейшем определять тактику лечения.
При этом важно помнить [1], что:
-
• рентгенологические данные не могут быть основополагающими при дифференцировании гранулирующего и гранулематозного периодонтита;
-
• теневая характеристика очагов деструкции зависит от того, какие отделы костной ткани альвеолярного отростка разрушены;
-
• очаговые границы проявляются по мере приближения процесса к переходной зоне и кортикальной пластинке;
-
• правильная округлая форма и четкая граница не всегда указывают на кисту, а связаны с разрушением кортикальных пластинок – одной или двух поверхностей челюсти.
-
• не существует достоверной рентгенологической дифференциальной диагностики между кистой и гранулемой;
-
• рентгенологические размеры очага поражения не соответствуют истинным в горизонтальной и вертикальной плоскости;
-
• большая часть рентгенологических проявлений не позволяет точно дифференцировать различные формы околокорневых деструктивных процессов.
Часто при рентгенологическом изучении периапикального очага деструкции с четкими контурами, скорее всего, доктор думает о кисте или гранулеме и 98
о том, что его пациент, вероятно, станет пациентом хирурга-стоматолога по поводу резекции верхушки корня зуба.
Но у каждого в практике были и такие случаи, когда происходило восстановление очага деструкции, напоминающее кисту. Возникал вопрос, почему иногда все разрешается без помощи хирурга, а в другом случае все попытки консервативного лечения безуспешны.
В результате ранее проводимых нами клиникоморфологических исследований тканей удаленных зубов и прилегающих периапикальных тканей очага деструкции было отмечено:
-
1. Рентгенологическая картина указывала на гранулирующий периодонтит, при микроскопическом исследовании в 66,7% случаев он оказался гранулематозным.
-
2. Поражения, напоминающие гранулемы, были кистогранулемой и кистой.
-
3. В 14,8 % случаев неудачное эндодонтическое лечение (очаг периапикальной деструкции не восстанавливался) закончилось эндохирургическими процедурами (резекцией верхушки корня зуба, ретроградным пломбированием). Клинико- морфологическое исследование установило, что корневой канал не сообщался с периапикальным очагом деструкции.
Полученные выводы диктуют различную тактику врача-стоматолога при лечении деструктивных форм хронического периодонтита.
Как известно, при развитии периапикального воспаления имеют место несколько видов реакций: острая, хроническая, смешанная. Выбор тактики лечения будет зависеть от исходной ситуации.
Нас больше интересует хроническое воспаление.
Хроническое воспаление характеризуется преобладанием лимфоцитов, плазматических клеток и макрофагов, окруженных относительно невоспаленной фиброзной капсулой из коллагена, фибробластов и капиллярных отростков. Могут встречаться длинные тяжи пролифеллирующего эпителия. Но могут встречаться редко расположенные полиморфноядерные нейтрофилы [2]. Из морфологических особенностей особого внимания заслуживают эпителиальные остатки Малласе.
Особое значение в развитии периапикальной деструкции костной ткани отводится эпителиальным островкам Малассе. При развитии хронической воспалительной реакции происходит усиленное разрастание эпителиальных остатков.
По морфологическим признакам выделяют три типа эпиталиальных остатков:
-
1. Покоящиеся.
-
2. Дегенерирующие.
-
3. Пролифелирующие.
С возрастом относительное содержание «покоящих» и «дегенерирующих» остатков снижается, а «пролифе-лирующих» – возрастает. Несмотря на дегенеративные процессы, эпителиальные остатки Малассе сохраняются в течение всей жизни индивидуума [3].
Существует мнение, что эпителиальные клетки остатков взаимодействуют с фибробластами и способны вырабатывать ряд биологически активных веществ, гликозаминогликанов и ферментов, осуществлять фагоцитоз и периваривание коллагеновых волокон. Эпителиальные остатки Малассе, разрастаясь, могут быть источником развития кист и злокачественных опухолей. При хроническом воспалении периодонта, окружающем верхушку зуба, в составе клеточных инфильтратов (периапикальных гранулем) в 90 % случаев обнаруживаются разрастания эпителия [3].
Для ограничения поступающих из верхушки раздражителей эпителий окружается участком хронического воспаления, и это называется эпителиальной гранулемой. Гистологически эта картина называется «застойной кистой» или «верхушечной». Это хроническое воспалительное поражение с наличием эпителия, изнутри покрывающего полость, которая имеет прямое сообщение с корневым каналом.
В свою очередь, когда полостное образование не связано с корневым каналом, то этот процесс называется «истинной кистой» [8]. Диагностика на основании данных кюретажа не объективна, поскольку утрачивается топографическая взаимосвязь с корнем зуба. В данном случае тактика специалистов может быть разной. При лечении «истинной кисты» бессмысленно на нее воздействовать через корневой канал (чаще всего при традиционном эндолечении), а в случае с «застойной кистой» вероятность излечивания при проведении консервативного лечения достаточна высока.
Исследование гистологического материала в том и другом случае, взятого при кюретаже, не дает четкого диагноза – результаты одинаковы. И звучат так: «полостное образование, выстланное эпителием». Очень много будет зависеть от линии среза взятого образца. Вероятность ошибки очень велика, когда боковой срез «застойной» кисты выглядит как у «истинной».
Казалось бы, какая нам разница? Киста не перестанет от этого быть кистой. Но в некоторых случаях возможно избежать хирургические лечение. В данном случае речь идет как раз об «застойных» кистах. Мы думаем, что никому из нас не хотелось бы, не испытав возможности консервативного лечения, подвергать себя и своих близких хирургическим методам лечения.
Вопрос в другом, а как долго можно консервативно лечить теоретически и практически невозможное? Ведь если «истинная» киста не сообщается с корневым каналом, то никакая лекарственная терапия в корневом канале не способна будет привести к разрешению периапикального очага деструкции костной ткани. В таком случае, нужно изначально правильно определить тактику лечения, начиная с дифференцированной диагностики и выяснения, сообщается ли очаг периапикальной деструкции костной ткани с корневым каналом, или это изолированный процесс.
МАТЕРИАЛ И МЕТОДЫ
С этой целью нами была предложена техника «вакуумной контрастной рентгенографии [7]. Данная методика возникла эмпирически. В целях изучения взаимосвязи корневого канала и эпителиальных периапикальных образований была использована внутриканальная контрастная рентгенография. Но травматизм исследования привел к поиску более щадящей процедуры. Тогда возникла идея вакуумного введения водорастворимого контрастного вещества. Рентгеноконтрастом был выбран немецкий препарат “Ультравист 300”(Шеринг), обладающий высокой степенью визуализации, в качестве активного вещества в нем используется иопромид, неионное рентгеноконтрастное средство. На 1 мл водного раствора приходится 0,623 г иопромида, что соответствует 300 мг йода.
Исследуемый зуб был медико-инструментально подготовлен (рис.1). В устье корневого канала герметично фиксировалась эндодонтическая игла (аспирационная эндоигла) временным пломбировочным материалом «Клип» (оставляя без светополимеризации). В иглу устанавливался инсулиновый шприц, и производилась аспирация воздуха из корневой системы (рис. 2). Поршень шприца закрепряли в отжатом состоянии. Пластиковую часть иглы прокалывали другим одноразовым инсулиновым шприцем, заполненным водным рентгеноконтрастным веществом (рис. 3).

Рис. 1. 28-й зуб, который нуждается в эндодонтическом лечении, является опорой мостовидного протеза и имеет особенности топографии корневой системы
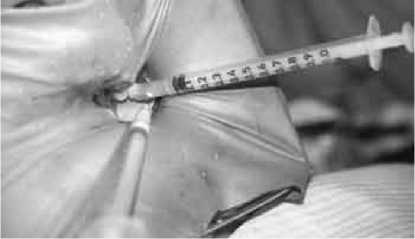
Рис. 2. Герметичная фиксация приспособления для вакуумной обтурации корневого канала
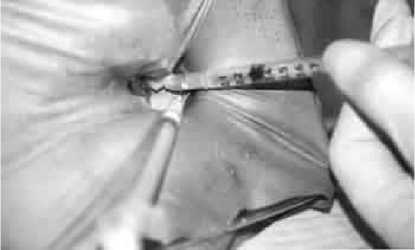
Рис. 3. Создание вакуума в системе корневого канала
РЕЗУЛЬТАТЫ
В состоянии вакуума подаваемый рентгеноконт-раст затягивался во все микроответвления очищенной корневой системы и периапикальных тканей.
Данная методика открывает дополнительные возможности диагностики топографических взаимоотношений гайморовой пазухи и очагов периапикальной деструкции костной ткани у зубов с хроническим периодонтитом. Это позволяет в сложных ситуациях регламентировать действия двух специалистов: врача-стоматолога и ЛОР- врача, что на практике уже было положительно отмечено.
Помимо этого дифференциальная диагностика «истинной» и «застойной» кисты также становится возможной при использовании этой методики.
В практике врача-стоматолога достаточно много случаев, когда консервативное лечение предполагаемой кисты заканчивается положительно, но есть ситуации когда деструктивный процесс не только не останавливается, но и продолжает увеличиваться в размерах, тогда встает вопрос, в силу каких обстоятельств это происходит. Возможно, что это некачественное эндодонтическое лечение, а может быть, и «истинная киста». В таких ситуациях применение дополнительной диагностики будет правомерно.
И тогда положительных результатов лечения будет больше.
Данная методика вакуумной диагностики послужила началом запатентованной нами новой методики вакуумного пломбирования сложной системы корневого канала.
Техника исполнения и устройство аналогично, только вместо рентгеноконтраста по вязкости, рент-геноконтрастности и эластичности нами был выбран корневой силант «АН +».
Оттягивая поршень пустого шприца, мы создаем отрицательное давление в системе корневого канала (рис. 3). Далее подается силант из другого шприца, который моментального всасывается во все возможные поднутрения, дополнительные дентинные очищенные каналы системы корневого канала (рис. 4, 5, 6).
После этого в корневой канал на рабочую длину вносятся гуттаперчивые штифты (или термафил)
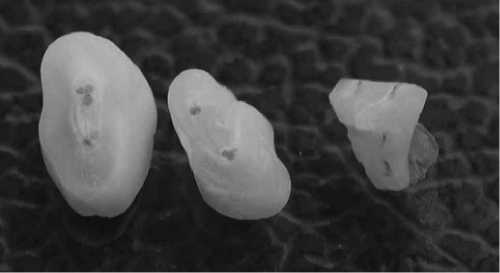
Рис. 4. Трехмерность обтурации корневого канала. Силант просматривается в микротрещинах
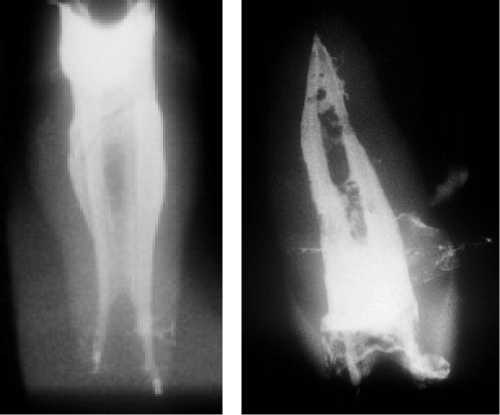
Рис. 6.Диффузное распределение корневой пломбы в корневой системе
Рис. 5. Заполнение дополнительных коллатералей силантом без значительного механического конденсирования спредером во избежание выведения пломбировочного материала и чрезмерного давления на стенки корневого канала.
Предложенная методика комбинированной вакуумной обтурации системы корневого канала имеет несколько преимуществ:
-
- простота использования, возможность применения в самых труднодоступных ситуациях;
-
- гарантированность результата пломбирования дополнительных корневых каналов, особенно в апикальной трети (рис. 4);
-
- низкая себестоимость.
Рентгеновские контрольные снимки пломбирования корневого канала подтверждают правильность выбранной тактики. При детальном рассмотрении этих снимков обращают на себя внимание запломбированные коллатерали, существование которых трудно было даже предположить.
Таким образом, эндодонтическое лечение – это всегда поиск новый идей, новых технологий и знаний.
Список литературы Применение вакуум-диагностики и вакуум-обтурации при лечении осложнений кариеса зубов
- Н.А. Рабухина, Григорьян А.С., Григорьянц Л.А., Бадалян В.А. Сопоставление рентгенологических, клинических и морфологических показателей при околокорневых деструктивных поражениях//Клиническая стоматология. -1999. -№ 3.
- С. Коэн, Р. Бернс, Эндодонтия. Сент-Луис-Вашингтон-Торонто-Санкт-Петербург, 2000. -С.324.
- Быков В.Л. Гистология и эмбриология органов полости рта человека. -Санкт-Петербург, 1996.
- Абдуллаходжева М.С., Акбарова М.Т. Атлас патологической анатомии болезней зубо-челюстной системы и органов полости рта. -Ташкент: «Медицина», 1983.
- Фалин Л.И. Гистология и эмбриология полости рта и зубов.-М.: Медгиз, 1963.
- Мигунов Б.И. Патологическая анатомия заболеваний зубочелюстной системы и полости рта. -М.: Гос. Изд-во медицинской литературы, 1963.
- Хохрина Т.Г. Топографическая диагностика состояния корневой системы:вакуумная внутриканальная контрастная рентрастная рентгенография//Эндодонтия today. -2003. -№ 1-2.
- Simon, J.H.S. Incidente of periapical cysts in relation to the root canal//J.Endod. -1980. -№ 6. -С. 845.


