Применение задней дистальной пластины для плеча у пациентки с перипротезным переломом плечевой кости
Автор: Воронкевич Игорь Алексеевич, Коган Павел Геннадьевич, Кочиш Андрей Александрович, Ласунский Сергей Анатольевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 2, 2018 года.
Бесплатный доступ
Представлен клинический случай лечения пациентки 70 лет с перипротезным переломом плечевой кости. Использована новая задняя дистальная пластина для плеча, которая разработана в нашем институте для лечения ложных суставов и многооскольчатых переломов нижней трети плечевой кости. В результате проведённого лечения удалось достичь сращения перелома и восстановление функционального результата до уровня, имевшегося до перипротезного перелома. Подробно описаны технические особенности фиксатора, оперативной техники и показан приём аугментации кортикальным аллотрансплантатом при истончении кортикального слоя кости вокруг ножки эндопротеза.
Накостный остеосинтез, плечевая кость, перипротезный перелом, задний доступ, стабильность фиксации, костная аллопластика
Короткий адрес: https://sciup.org/142213648
IDR: 142213648 | УДК: 616.717.4-001.5-089.28-77-089.227.84 | DOI: 10.18019/1028-4427-2018-24-2-234-239
Distal posterior humeral plating for periprosthetic humeral fracturein a female patient
A clinical case of a 70-year-old female patient with periprosthetic humeral fracture is reported. A new distal posterior humeral plate devised at our institution for nonunions and comminuted fractures of the distal humerus was used in the case. The treatment resulted in fracture healing and functional recovery of the limb at the pre-periprosthetic fracture level. Technical features of the fixator and surgical technique are described in details with cortical allograft practice used to augment thin cortical bone around the stem.
Текст научной статьи Применение задней дистальной пластины для плеча у пациентки с перипротезным переломом плечевой кости
Количество операций эндопротезирования плечевого сустава (ЭПС) неуклонно возрастает [1, 2, 3, 4]. Его выполняют при многоокольчатых переломах и переломовывихах головки плечевой кости, остеоартрозе плечевого сустава III стадии, асептических некрозах головки плечевой кости, а также опухолевых её поражениях [1, 5]. При этом операции ЭПС позволяют купировать стойкий болевой синдром, частично восстановить функцию плечевого сустава, вернуть пациенту работоспособность и повысить качество жизни [2, 6].
Увеличение количества операций рассматриваемого типа неизбежно сопровождается ростом числа специфических осложнений, среди которых одними из наиболее тяжелых являются перипротезные переломы плечевой кости. Частота таких переломов колеблется, по данным различных авторов, от 1,5 до 11 % от общего количества осложнений после эндопротезирования плечевого сустава, что составляет примерно 18 случаев на 1000 операций рассматриваемого типа [1, 2, 7]. Среди них типичным является перелом плечевой кости в нижней трети – на уровне дистального конца ножки плечевого компонента эндопротеза либо на 2-3см дистальнее её конца [7, 8].
Целью лечения пациентов с таким повреждением является не только консолидация перелома плечевой кости, но и сохранение эндопротеза с достигнутой благодаря эндопротезированию функцией плечевого сустава, а также профилактика развития контрактур в локтевом суставе [4, 9, 10]. Для этого требуется устранить смещение костных отломков и надежно их фиксировать для обеспечения ранней разработки движений в травмированной конечности, а также предупредить возможные интраоперационные повреждения лучевого нерва [10, 11].
Главными препятствиями выполнению остеосинтеза перипротезного перелома плечевой кости являются ножка эндопротеза, заполняющая костномозговой канал проксимального отломка, и истончение кортикальной пластинки вокруг неё. Они обусловливают трудности при проведении винтов в обход ножки эндопротеза, что при использовании стандартных конструкций для накостного остеосинтеза удаётся крайне редко. Ситуацию усугубляет отсутствие в нашей стране доступных специальных пластин для остеосинтеза переломов нижней трети плечевой кости, пригодных для лечения перипротезных переломов рассматриваемой локализации [7, 8]. Появление новой специальной пластины, обеспечивающей возможность её применения у пациентов с перипротезными переломами плечевой кости, которая выпущена отечественной промышленностью, послужила основанием для данной работы.
Целью нашей работы явилась оценка возможностей использования новой задней дистальной пластины для плеча, разработанной в ФГБУ «РНИИТО им. Р.Р. Вре-дена» Минздрава России для остеосинтеза нижней трети плечевой кости, в ходе оперативного лечения пациентки с перипротезным переломом.
Задняя дистальная комбинированная пластина, предназначенная для остеосинтеза плечевой кости при её переломах и ложных суставах в нижней трети, была разработана в рамках государственного задания по науке в РНИИТО им. Р.Р. Вредена (Патент № 163085 от 10.10.16 г.). В настоящее время фиксатор (рис. 1) выпускается российской фирмой «DC» и входит в набор фигурных пластин для остеосинтеза, разрешенных для клинического использования.
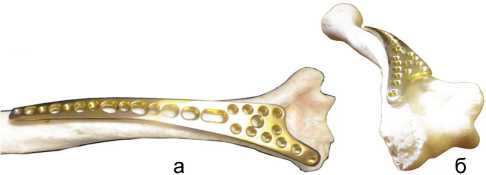
Рис. 1. Расположение задней дистальной комбинированной плечевой пластины на натуральной плечевой кости: а – вид сзади; б – вид со стороны локтевого сустава
Пластина имеет анатомическую предизогнутсть по форме задней поверхности плечевой кости и содержит изгибы в сагиттальной плоскости и скрутку по спирали в обход лучевого нерва, что позволяет избежать контакта с ним. В диафизарной части пластины выполнены компрессирующие отверстия промежуточного размера, позволяющего в зависимости от телосложения и массивности кости использовать кортикальные винты диаметром как 3,5 мм, так и 4,5 мм. Эти отверстия чередуются с углостабильными диаметром 3,5 мм, которые при остеопорозе обеспечивают увеличение надёжности фиксации. Дистальный фиксирующий узел представлен расширением пластины с ветвью, направленной к головке мыщелка плечевой кости, с 11-ю углостабильными отверстиями диаметром 3,5 мм, рассчитанными на применение в условиях локального остеопороза при ложных суставах нижней трети плеча.
Показаниями для использования этой пластины, по замыслу разработчиков, являются многооскольчатые переломы и ложные суставы в нижней трети диафиза плечевой кости. Однако при перипротезном переломе плечевой кости эта пластина применена впервые. Клинический случай, рассматриваемый далее в настоящей статье, позволил подтвердить преимущества этого фиксатора при решении нестандартной хирургической задачи и, по сути, оценить возможность расширения показаний к его применению.
Приводим описание нашего клинического наблюдения.
Пациентка А., 70 лет, 19.05.2015 года обратилась в плановом порядке в РНИИТО им. Р.Р. Вредена с жалобами на патологическую подвижность в средней трети левого плеча, онемение первого пальца левой кисти и отсутствие его активного разгибания.
При сборе анамнеза было установлено, что в 2012 году при падении пациентки с высоты собственного роста произошел четырехфрагментарный переломовывих проксимального отдела левой плечевой кости. Пациентка дважды оперировалась в одном из городских стационаров, где был выполнен первичный остеосинтез, а затем и реостеосинтез левой плечевой кости пластинами и винтами через передний трансдельтовидный доступ. Однако в результате проведенного лечения развился асептический некроз головки левой плечевой кости и вторичный деформирующий артроз, а также дегенеративнодистрофические изменения мышц вращательной манжеты плечевого сустава. Это привело к значимому нарушению функции левого плечевого сустава с дефицитом активного отведения левого плеча. Суммарный показатель оценки по шкале Neer C.S. [10] составил 26 баллов, что соответствовало неудовлетворительному результату. Это послужило показанием к эндопротезированию плечевого сустава, которое выполнено в ФГБУ РНИИТО им. Р.Р. Вредена 19.11.2012 г. с применением реверсивной конструкции фирмы DePuy «Delta Xtend™» (рис. 2).
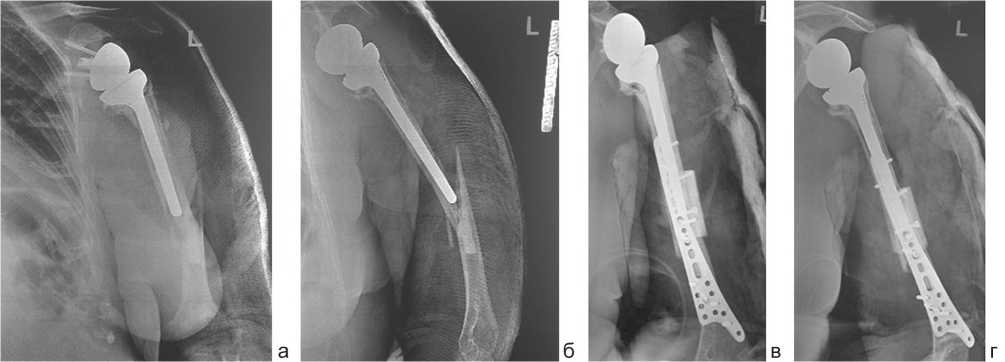
Рис. 2. Рентгенограммы левой плечевой кости пациентки А., 70 лет, при поступлении в клинику РНИИТО им. Р.Р. Вредена 19.05.2015 года: а – передне-задняя проекция, б – боковая проекция после остеосинтеза, в – рентгенограмма после операции – передне-задняя проекция; г – боковая проекция (скошенная)
Послеоперационный период протекал без особенностей. В результате лечения через 18 месяцев после проведенной операции было достигнуто уменьшение болевого синдрома с 7 до 5 баллов по шкале ВАШ. При этом пациентка демонстрировала активное отведение в левом плечевом суставе до 50°, сгибание во фронтальной плоскости до 70°, разгибание – до 45°, наружную ротацию – до 20°, внутреннюю ротацию – до 30°. Показатель по шкале Neer составил 46 баллов, что соответствовало удовлетворительному результату функции плечевого сустава. В целом же пациентка отмечала к указанному сроку субъективную удовлетворенность функцией левой верхней конечности, которая обеспечивала ей способность к самообслуживанию.
Однако 17.05.2015 года пациентка в быту упала с высоты собственного роста на область левого плеча, что привело к перипротезному перелому диафиза левой плечевой кости, с которым она вновь обратилась за медицинской помощью в РНИИТО им. Р.Р. Вредена.
При осмотре пациентки в нашей клинике 19.05.2015 года определялась патологическая подвижность на уровне нижней половины диафиза левой плечевой кости, крепитация костных отломков, болезненная осевая нагрузка, отсутствие активного разгибания первого пальца левой кисти. По передней поверхности левого плечевого сустава имелся послеоперационный рубец длиной 15 см без признаков воспаления, наблюдалась заметная атрофия передней порции дельтовидной мышцы.
По данным рентгенографии был выявлен косой перелом диафиза левой плечевой кости на уровне дистального конца ножки плечевого компонента эндопротеза (рис. 2, а, б), который был определен как тип B1 по известным классификациям перипротезных переломов плечевой кости: Ассоциации Остеосинтеза (АО) [12] и по Worland R.L. [10]. Этот тип перелома предполагает либо консервативное лечение, либо открытую репозицию и стабильную фиксацию костных отломков с ранней разработкой движений [4, 8, 9]. Невропатия лучевого нерва потребовала его ревизии. Поэтому была выбрана тактика хирургического лечения, предполагавшая после ревизии лучевого нерва открытую репозицию костных отломков под прямым визуальным контролем и их стабильную накостную фиксацию. В ходе обсуждения вариантов хирургического лечения в данной клинической ситуации было предложено использовать новую фигурную пластину, разработанную в РНИИТО им. Р.Р. Вредена.
Выбор этого фиксатора был обоснован тем, что у авторов имелся успешный опыт использования обсуждаемой пластины для лечения пациентов с переломами и ложными суставами диафиза плечевой кости в нижней ее трети, а его конфигурация обеспечивала возможность введения винтов в обход плечевого компонента эндопротеза. Расширенные фиксационные характеристики устройства позволяли рассчитывать на длительное сохранение стабильности фиксации в условиях предсказуемого при перипротезном переломе замедления консолидации. Кроме этого, была принята во внимание сравнительно более низкая стоимость фиксатора в сравнении с зарубежными аналогами, что было важно при лечении по полису обязательного медицинского страхования.
Остеосинтез перипротезного перелома плечевой кости предложенной пластиной и винтами с использованием костной аллопластики был выполнен 21.05.2015 года. Технология применения этой пластины предполагает задний доступ. После выделения проксимального отломка с выступающей верхушкой плечевого компонента эндопротеза и дистального визуализирован лучевой нерв, целостность которого не была нарушена. Фиксация плечевого компонента эндопротеза в проксимальном костном отломке была оценена как стабильная. Затем дистальная комбинированная пластина была уложена поверх костных отломков без конфликта с лучевым нервом, а фиксирующие винты введены в обход ножки эндопротеза. Далее на поверхность проксимального отломка плечевой кости был уложен кортикальный аллотрансплантат, через который было проведено два кортикальных винта со встречной компрессией для увеличения надёжности фиксации проксимального отломка. Продолжительность операции составила 110 минут, кровопотеря – 400 мл. Послеоперационные рентгенограммы представлены на рисунке 2, в, г.
Послеоперационный период протекал без особенностей. Кожные швы были сняты на 12-е сутки после вмешательства. В послеоперационном периоде пациентка проходила курс восстановительного лечения. При выписке ее состояние было удовлетворительным. По спадении отёка иммобилизация верхней конечности лонгетой была заменена на косыночную повязку, и разрешены движения в локтевом суставе.
Контрольные осмотры были проведены в сроки 3, 6 и 12 месяцев после операции остеосинтеза. Через 12 месяцев после вмешательства пациентка продемонстрировала функцию левой верхней конечности, соответствующую достигнутому уровню через год после эндопротезирования плечевого сустава. По результатам оценки функции левого плечевого сустава результат соответствовал 45 баллам по шкале Neer [13] и 27 баллам по шкале Oxford Shoulder Questionairy [3].
Полученные результаты коррелируют с результатами, полученными зарубежными коллегами [8, 14, 15, 16], и в очередной раз подтверждают тот факт, что лечение перипротезных переломов плечевой кости является сложным процессом и в идеале позволяет получить функциональный результат не выше того, который был получен после эндопротезирования.
В представленном наблюдении незначительное для функции ограничение разгибания в локтевом суставе на 15º при полном сгибании (рис. 3) привело к незначительному снижению суммарного балла оценки функции верхней конечности по шкале DASH до 35 баллов.
По данным компьютерной томографии от 19.06.2016 года была подтверждена полная консолидация перипротезного перелома плечевой кости.
Жалобы пациентки на боли соответствовали 5 баллам по шкале ВАШ и коррелировали с исходными данными, полученным через 18 месяцев после эндопротезирования левого плечевого сустава до случившегося перипротезного перелома.
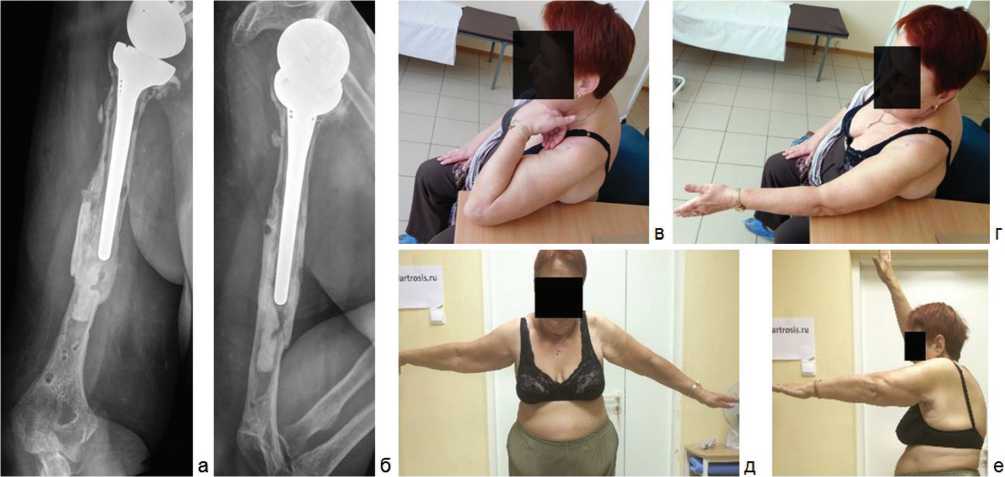
Рис. 3. Состояние пациентки А., 70 лет, через год после остеосинтеза левой плечевой кости предложенной фигурной пластиной и костной аллопластики (фиксатор удалён): а – передне-задняя проекция; б – боковая проекция; в – сгибание в локтевом суставе; г – разгибание в локтевом суставе; д – отведение в плечевом суставе; е – разгибание в плечевом суставе
ОБСУЖДЕНИЕ
Сложность остеосинтеза при перипротезных переломах плечевой кости без нарушения стабильности плечевого компонента эндопротеза определяется, прежде всего, необходимостью точной репозиции и адекватной фиксации костных отломков при максимально бережном обращении с костью и компонентами эндопротеза, что позволяет проводить раннюю реабилитацию и сохранять функцию плечевого и локтевого суставов. При этом, присутствие в проксимальном костном отломке ножки плечевого компонента эндопротеза затрудняет бикортикальное проведение фиксирующих винтов. Это неизбежно приводит к ограничению нагрузки на прооперированную верхнюю конечность в послеоперационном периоде и определяет необходимость использования внешней иммобилизации. Кроме того, операции при рассматриваемых переломах технически сложны из-за особенностей хирургического доступа и риска повреждения лучевого нерва и сосудов. Поэтому, даже строгое соблюдение техники оперативного вмешательства, не всегда позволяет добиться консолидации обсуждаемых переломов, а сроки ее наступления могут широко варьировать. В частности, по данным разных авторов, у 9-35 % пациентов отмечается развитие псевдоартрозов (ложных суставов), а консолидация чаще бывает замедленной вследствие выключения эндостального кровообращения в проксимальном отломке за счёт ножки протеза, а в дистальном – за счёт неполного удаления костного цемента [4, 5, 9, 10, 11, 16].
Следует отметить, что использование в ходе операции предложенной предварительно изогнутой фигурной пластины технически обосновано и вполне воспроизводимо для хирургов. В частности, фигурная форма пластины позволяет избежать травматизации в ходе вмешательства лучевого и локтевого нервов. При этом обеспечивается возможность проведения винтов в проксимальный костный отломок в обход плечевого компонента эндопротеза. Это преимущество пластины позволяет добиваться надежной фиксации костных отломков при перипротезных переломах плечевой кости, а также сохранять функции плечевого и локтевого суставов.
В предложенной нами металлоконструкции отсутствуют полиаксиальные отверстия, предусмот-рен-ные в накостных фиксаторах «Polyax» фирмы DePuy-Synthes; «Peri-Loc» фирмы Smith&Nephew; «NCB» фирмы Zimmer-Biomet, а также не предусмотрено чередование винтовой и кабельной фиксации, запатентованных фирмой Synthes и с успехом используемых многими авторами [8, 10, 16]. Следует, однако, отметить, что во время операции с применением нашей, значительно более дешёвой пластинки, её конструктивные особенности позволили добиться высокой стабильности и надёжности фиксации. Конструкция пластины позволила применить оригинальный способ дополнительного армирования фиксации аллотрансплантатом, выступающим в качестве аугмента. Аугмент из аллокости для усиления фиксации перипротезного перелома плечевой кости применяют и в других клиниках с фиксацией их кабельными системами [8, 16]. В нашем случае для фиксации аугмента использованы конструктивные особенности пластины: овальные отверстия, сделанные специально для аутотрансплантатов, укладываемых на переднемедиальную и переднелатеральную поверхности при ложных суставах. Именно через них осуществлена усиливающая фиксация аллотрансплантата, который был подтянут к передней поверхности кости на уровне перелома и истончённого проксимального отломка. Использовано также то, что в аллотрансплантате значительно снижен риск расшатывания винтов. При этом достигнут результат, не уступающей «циркулярному» охвату плечевой кости, предусмотренный в Synthes Cable System, но лишённый его недостатков, таких как атрофия от давления под «кабелем», приводящая к прорезыванию кости и потере фиксации. В нашем клиническом наблюдении в качестве аллотрансплантата был использован структурный кортикальный трансплантат диафиза бедренной кости, заготовленный отделением трансплантации тканей ФГБУ РНИИТО им. Р.Р. Вре-дена химической стерилизацией в модифицированной среде Белякова [17].
Завершая обсуждение, следует отметить, что удовлетворительный функциональный результат, полученный у нашей пациентки со сложным перипротезным переломом плечевой кости, вполне согласуется с опубликованными результатами зарубежных коллег [4, 5, 9, 10, 11, 16].
С учетом сложности имевшегося перелома, использованием в ходе операции нового накостного фиксатора, а также достигнутого сращения отломков плечевой кости и сохранением установленного ранее эндопротеза плечевого сустава было принято решение доложить представленное клиническое наблюдение на 1258-ом заседании Научного общества травматологов-ортопедов Санкт-Петербурга и Ленинградской области. По результатам проведенной демонстрации 25.05.2016 года предложенная тактика лечения и выбор накостно фиксатора были одобрены, а достигнутый функциональный результат был оценен как вполне удовлетворительный для данной клинической ситуации. Кроме того, в прениях была отмечена целесообразность дальнейшего использования предложенной фигурной пластины с целью накопления клинического опыта по лечению пациентов с перипротезными переломами плечевой кости.
ЗАКЛЮЧЕНИЕ
На примере представленного клинического наблюдения авторы продемонстрировали реальную возможность, технические удобства и вполне удовлетворительный результат нестандартного варианта хирургического лечения пациентки с перипротезным переломом плечевой кости с использованием предложенной ими новой фигурной пластины для остеосинтеза. При этом в ходе операции удалось решить все поставленные задачи: сохранить компоненты эндопротеза, стабильно зафиксировать костные отломки и предотвратить ятрогенные повреждения крупных нервных стволов. Это позволило провести раннюю реабилитацию пациентки и достигнуть сращения костных отломков, подтвержденного данными компьютер- ной томографии, а также удовлетворительных функциональных результатов лечения и снижения уровня болевого синдрома через 12 месяцев.
Успешная клиническая апробация новой фигурной пластины для остеосинтеза у представленной пациентки позволяет, на наш взгляд, рекомендовать ее для более широкого клинического применения. В частности, предложенный нами накостный фиксатор может быть успешно использован не только при переломах и ложных суставах в нижней трети диафиза плечевой кости, но также и в случаях наиболее часто встречающихся перипротезных переломов плечевой кости, локализующихся на уровне дистального конца ножки плечевого компонента эндопротеза плечевого сустава.
Список литературы Применение задней дистальной пластины для плеча у пациентки с перипротезным переломом плечевой кости
- Зарайский А.С., Зоря В.И. Эндопротезирование плечевого сустава. Проблемы и решения//Московский хирург. журн. 2011. № 4. С. 58-64.
- Майков С.В., Микайлов И.М., Пташников Д.А. Результаты эндопротезирования плечевого сустава у больных с новообразованиями проксимального отдела плечевой кости//Травматология и ортопедия России. 2014. № 4. С. 27-35.
- Constant C.R., Murley A.H. A clinical method of functional assessment of the shoulder//Clin. Orthop. Relat. Res. 1987. No 214. P. 160-164.
- Management of shoulder periprosthetic fractures: our institutional experience and review of the literature/G.V. Mineo, R. Accet-ta, M. Franceschini, G. Pedrotti Dell’Acqua, G.M. Calori, A. Meersseman//Injury. 2013. Vol. 44, No Suppl. 1. P. S82-S85 DOI: 10.1016/S0020-1383(13)70018-4
- Bohsali K.I., Wirth M.A., Rockwood C.A. Jr. Complications of total shoulder arthroplasty//J. Bone Joint Surg. Am. 2006. Vol. 88, No 10. P. 2279-2292 DOI: 10.2106/JBJS.F.00125
- Ненашев Д.В., Варфоломеев А.П., Майков С.В. Анализ отдалённых результатов эндопротезирования плечевого сустава//Травматология и ортопедия России. 2012. № 2. С.71-78.
- Переломы костей верхней конечности/Р.М. Тихилов, И.И. Шубняков, Д.В. Ненашев, А.В. Амбросенков, С.В. Ардатов//Травматология: нац. руководство/под ред. Г.П. Котельникова и С.П. Миронова. М.: ГЭОТАР-Медиа, 2011. Гл. 13. С. 464-541.
- Sanchez-Sotelo J., O’Driscoll S., Morrey B.F. Periprosthetic humeral fractures after total elbow arthroplasty: treatment with im-plant revision and strut allograft augmentation//J. Bone Joint Surg. Am. 2002. Vol. 84-A, No 9. P. 1642-1650.
- Treatment of fractures adjacent to humeral prostheses/G.I. Groh, M.M. Heckman, M.A. Wirth, R.J. Curtis, C.A. Rockwood Jr. J. Shoulder Elbow Surg. 2008. Vol. 17, No 1. P. 85-89 DOI: 10.1016/j.jse.2007.05.007
- Worland R.L., Kim D.Y., Arredondo J. Periprosthetic humeral fractures: management and classification//J. Shoulder Elbow Surg. 1999. Vol. 8, No 6. P. 590-594.
- Periprosthetic humeral fractures after shoulder arthroplasty/S. Kumar, J.W. Sperling, G.H. Haidukewych, R.H. Cofield//J. Bone Joint Surg. Am. 2004. Vol. 86-A, No 4. P. 680-689.
- Duncan C.P., Haddad F.S. The Unified Classification System (UCS): improving our understanding of periprosthetic fractures//Bone Joint J. 2014. Vol. 96-B, No 6. P. 713-716 DOI: 10.1302/0301-620X.96B6.34040
- Neer C.S. 2nd. Displaced proximal humeral fractures: part I. Classification and evaluation. 1970//Clin. Orthop. Relat. Res. 2006. Vol. 442. P. 77-82.
- Boyd A.D. Jr., Thornhill T.S., Barnes C.L. Fractures adjacent to humeral prostheses//J. Bone Joint Surg. Am. 1992. Vol. 74, No 10. P. 1498-1504.
- Hudak P.L., Amadio P.C., Bombardier C. Development of an upper extremity outcome measure: the DASH (disabilities of the arm, shoulder and hand). The Upper Extremity Collaborative Group (UECG)//Am. J. Ind. Med. 1996. Vol. 29, No 6. P. 602-608. DOI: 10.1002/(SICI)1097-0274(199606)29:63.0.CO;2-L.
- Greiner S., Stein V., Scheibel M. Periprosthetic humeral fractures after shoulder and elbow arthroplasty//Acta Chir. Orthop. Traumatol. Cech. 2011. Vol. 78, No 6. P. 490-500.
- Рыков Ю.А. Сравнительная оценка морфологической эволюции сухожильных и костных аллотрансплантатов, заготов-ленных разным способом//Травматология и ортопедия России. 2010. № 1. С. 172-174.


