Пример успешного лечения распространённого туберкулёза с одновременной коррекцией постпневмонэктомической медиастинальной лёгочной грыжей полимерным сетчатым имплантом
Автор: Тарасов Р. В., Садовникова С. С., Красникова Е. В., Лепеха Л. Н., Багиров М. А.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клинический случай
Статья в выпуске: 4 (58), 2022 года.
Бесплатный доступ
Приводится наблюдение из практики - хирургическое лечение пациента с распространённым туберкулёзом единственного левого лёгкого и выраженным смещением органов средостения в правый гемиторакс. Пациентка П., 43 года, туберкулёзом лёгких болеет на протяжении 11 лет, 8 лет назад выполнена пневмонэктомия справа по поводу фиброзно-кавернозного туберкулёза правого лёгкого. По данным компьютерной томографии органов грудной клетки при поступлении отмечена картина кавернозного туберкулёза нижней доли, выраженное смещение органов средостения и единственного левого лёгкого вправо. Поступила в клинику с жалобами на одышку в покое, слабость, головокружения. Пациентке выполнена резекция лёгкого, содержащего каверну, с одномоментной коррекцией медиастинальной лёгочной грыжи сетчатым имплантом. При гистологическом исследовании удаленного препарата установлен высокий уровень активности туберкулёзного воспаления. В результате лечения у пациентки уменьшились проявления одышки, рентгенологически единственное левое лёгкое визуализировалось в одноименном гемитораксе.
Резекция единственного лёгкого, коррекция постпневмонэктомического синдрома, полимерный сетчатый имплант, фиброзно-кавернозный туберкулёз, медиастинальная грыжа
Короткий адрес: https://sciup.org/143178969
IDR: 143178969 | УДК: 616.24-002.5:616.24-7.43-1:617.54 | DOI: 10.20340/vmi-rvz.2022.4.CASE.5
An example of successful treatment of advanced tuberculosis with simultaneous correction of postpneumonectomy mediastinal pulmonary hernia with a polymer mesh implant
An observation from practice is given - surgical treatment of a patient with widespread tuberculosis of the only left lung and a pronounced displacement of the mediastinal organs into the right hemithorax. Patient P., 43 years old, has been suffering from pulmonary tuberculosis for 11 years, 8 years ago, a pneumonectomy on the right side was performed due to fibrouscavernous tuberculosis of the right lung. According to computed tomography of the chest organs, upon admission, a picture of cavernous tuberculosis of the lower lobe was noted, a pronounced displacement of the mediastinal organs and the only left lung to the right. She was admitted to the clinic with complaints of shortness of breath at rest, weakness, dizziness. The patient underwent resection of a lung containing a cavity with simultaneous correction of the mediastinal pulmonary hernia with a mesh implant. Histological examination of the removed preparation revealed a high level of activity of tuberculous inflammation. As a result, the manifestations of dyspnea decreased in the patient, radiographically, the only left lung was visualized in the hemithorax of the same name.
Текст научной статьи Пример успешного лечения распространённого туберкулёза с одновременной коррекцией постпневмонэктомической медиастинальной лёгочной грыжей полимерным сетчатым имплантом
Cite as: Tarasov R.V., Sadovnikova S.S., Krasnikova E.V., Lepekha L.N., Bagirov M.A. An example of successful treatment of advanced tuberculosis with simultaneous correction of postpneumonectomy mediastinal pulmonary hernia with a polymer mesh implant. Bulletin of the Medical Institute “REAVIZ”. Rehabilitation, Doctor and Health. 2022;12(4):69-73.
Поликавернозный процесс в одном легком, фиброзно-кавернозный туберкулез с обсеменением, казеозная пневмония, рубцовый стеноз главного бронха, обширное поражение легкого, осложненное эмпиемой плевральной полости, – все это показания для выполнения пневмонэктомии [1–3]. По данным автора Шалимова А.А. (1995 г.), после пневмонэктомии у 65,2–73,4 % обследованных пациентов отмечается формирование легочномедиастинальной грыжи из-за смещения средостения, выражающаяся в перерастяжении и пролабировании единственного легкого в противоположный гемиторакс. Перерастяжение легкого приводит к прогрессированию туберкулеза в очагах, дыхательной и сердечно-сосудистой недостаточности [3, 4].
Клинический пример
Пациентка П., 43 года, туберкулезом легких болеет на протяжении 11 лет, 8 лет назад выполнена пневмонэктомия справа по поводу фиброзно-кавернозного туберкулеза правого легкого (ФКТ). Через 3 года после операции, при плановом обследовании, выявлен рецидив процесса в нижней доле единственного левого легкого. Несмотря на проводимую терапию, отмечалось прогрессирование процесса в виде увеличения полости распада в нижней доле единственного легкого. По данным компьютерной-томографии (КТ) органов грудной клетки (ОГК) при поступлении отмечена картина кавернозного туберкулеза нижней доли, выраженное смещение органов средостения и единственного левого легкого вправо.
Обратилась в ФГБНУ «Центральный научноисследовательский институт туберкулеза» (ЦНИИТ) с жалобами на одышку в покое, слабость, головокружения.
При аускультации дыхание слева дыхание выслушивается во всех отделах, везикулярное, справа выслушивается по передней поверхности, ослабленно. Частота дыхательных движений (ЧДД) 20/мин. Частота сердечных сокращений (ЧСС) – 90/мин.
При рентгенографии (РГ) и КТ ОГК при поступлении: состояние после пневмонэктомии справа, в правом гемитораксе определяется медиастинальная легочная грыжа (МСГ), достигающая правых наружных паракостальных отделов, вплоть до проекции задней подмышечной линии, объемом 721,62 см3. В единственном легком в S6 визуализируется дренированная полость без жидкого содержимого с плотными утолщенными стенками (6 мм), размером 2,9 х 2,1 см. В окружающей ткани множественные очаговые образования дима-етром от 1–2 мм до 13 мм мягкотканной плотности (рис. 1).
Функция внешнего дыхания (ФВД) при поступлении: жизненная емкость легких (ЖЕЛ) 77,2 % от д.в., объем форсированного выдоха (ОФВ 1 ) 61,0 % от д.в., ОФВ1/ЖЕЛ 84,6,0 % от д.в. – умеренное снижение вентиляционной способности легких по рестриктивному типу: ЖЕЛ умеренно снижена.
Исследование газов крови при поступлении: pO 2 – 60 мм рт. ст., pCО 2 – 44,0 мм рт. ст. Заключение: умеренная гипоксемия, насыщение О 2 в норме.
ЭХОКГ при поступлении: ФВ 68 %, среднее давление в легочной артерии (СДЛА) 45 мм рт. ст. Заключение: полости не расширены, стенки не утолщены. Систолическая функция левого желудочка в норме. Аорта не расширена. Створки митрального и аортального клапанов уплотнены. Пролас митрального клапана. Трикуспидальная регургитация 2–3 ст. Зон нарушения локальной сократимости нет. СДЛА повышено.
В мокроте методом люминесцентной микроскопии кислотоустойчивые микобактерии обнаружены (КУМ 3 в 100 п/зр), методом полимеразной цепной реакции (ПЦР) – ДНК микобактерии туберкулеза обнаружена. Методом BACTEC установлена устойчивость к изониазиду, рифампицину этамбутолу, левофлоксацину, моксифлоксацину, ПАСКу.
С целью одновременной санации очага инфекции и коррекции МСГ была выполнена си-мультантная резекция и передняя медиастинопла-стика с применением полимерного сетчатого импланта слева.
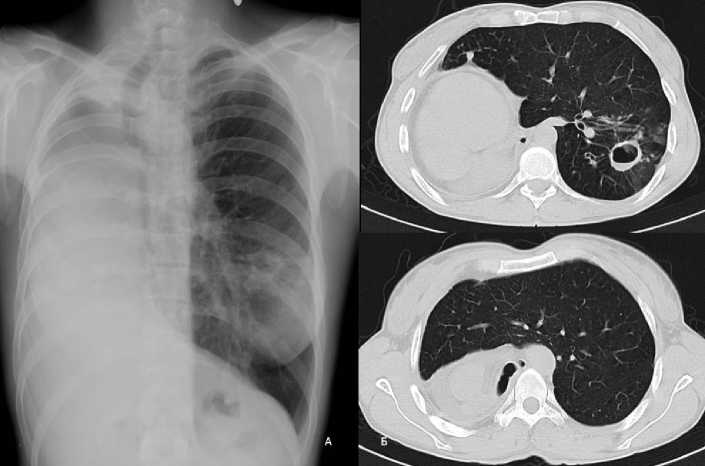
Рисунок 1. Рентгенография (А) и компьютерная томография (Б) при поступлении
Figure 1. Radiograph (A) and CT scan (B) on admission
Доступ: торакотомия в V межреберье слева. При ревизии: верхняя доля левого легкого находится в правом гемитораксе, средостение резко смещено вправо, сердце в декстрапозиции в правой подмышечной области, плевра без особенностей, в S8 определяется округлое плотное образование около 3 см в диаметре. Наложить аппарат изолированно на S8 не представляется возможным ввиду удаления в таком случае большого объема легочной ткани единственного легкого. S6 отделено от S8 по типу выполнения клиновидной резекции с одномоментным укреплением дефекта проленовой нитью. S8 отведено в сторону. На S8 изолированно наложен аппарат СОМИ-80 в видимых пределах здоровых тканей, препарат удален. Ткань левого легкого вправлена в одноименный гемиторакс. Поверх грыжевых ворот выполнена установка сетчатого имплантата по уровню грудины, имплантат закреплен сквозными П-образными проленовыми швами к грудине по передней поверхности и к плевральным листкам, местами перикарду по задней поверхности. Легкое заняло свой гемиторакс (рис. 2). Плевральная полость дренирована двумя силиконовыми трубками.
Длительность операции составила 120 минут, кровопотеря – 20 мл.
Заключение гистологического исследования операционного материала: картина ФКТ с высоким уровнем активности туберкулезного воспаления.
Послеоперационный период без осложнений, дренажи удалены на десятые сутки, швы сняты на четырнадцатые сутки после операции.
При РГ и КТ ОГК через 4 месяц после операции – уменьшение степени смещения левого легкого до правой парастернальной линии. Правый гемиторакс интенсивно затемнен. Объем медиастинальной легочной грыжи 192,67 см3. Неоднородное инфильтративно-ателектатическое уплотнение оставшейся части S8 и прилегающего отдела S6, цепочка танталовых скоб (рис. 3).
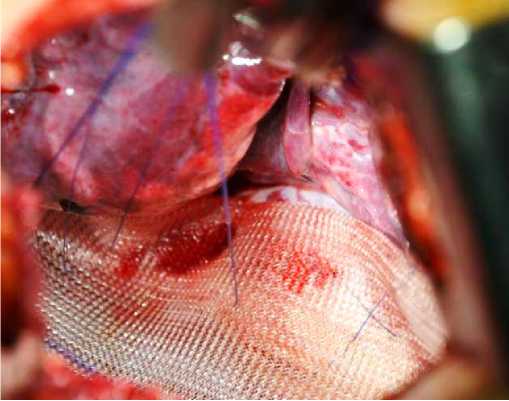
Рисунок 2. Положение сетчатого импланта в левом гемитораксе
Figure 2. Position of mesh implant in the left hemithorax
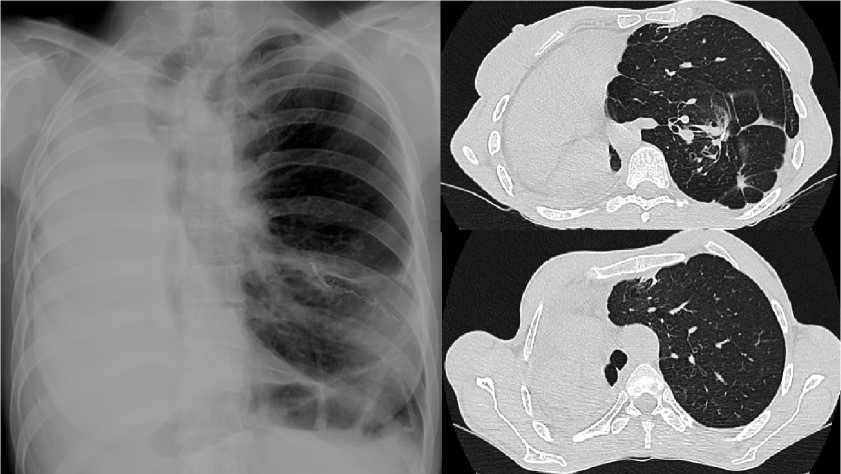
Рисунок 3. Рентгенографическое и КТ-исследование после резекции с установкой сетчатого импланта слева (через 4 месяц)
Figure 3. Radiographic(a) and CT scan(b) after resection with mesh implant placement on the left hemithorax (after 4 months)
ЭХОКГ через 4 месяц после операции: в динамике незначительное снижение ФВ с 68 % до 65 %. СДЛА увеличился с 45 до 55 мм рт. ст. Расхождение листков перикарда 15 мм за левым желудочком (p > 0,05).
При оценке функции внешнего дыхания: по сравнению с дооперационными показателями отмечается снижение ЖЕЛ с 77,2 % до 37,2 %, ОФВ1 с 61,0 % до 35,1 % от д.в., что обусловлено уменьшением объема гемиторакса и уменьшением дыхательной поверхности за счет резекции легкого, а также болевым синдромом у пациентки (p < 0,05). Возрастание показателя ФЖЕЛ/ОФВ1 c 84,6 % до 100,9 %, что свидетельствует об уменьшении степени обстурктивных изменений (p < 0,05).
При оценке газового состава крови отмечается возрастание pO2 с 60 до 62 мм рт. ст., что говорит об улучшении газообменной функции легких (p > 0,05).
Обсуждение
Перерастяжение легкого способствует реактивации оставшихся туберкулезных очагов, что подтверждается полученными данными морфологического исследования операционного материала в данном клиническом наблюдении [4].
Выводы
Данный пример показывает важность профилактики и лечения МСГ у пациентки с оставшимися очагами в единственном легком после выполнения пневмонэктомии. Методика одномоментной резекции легкого с пластикой сетчатым имплантом у данной пациентки позволила санировать очаг туберкулезной инфекции и восстановить физиологическое положение единственного легкого. При этом полученные данные свидетельствуют об отсутствии статистически значимого влияния на показатели функции сердечно-сосудистой системы, а также о статистически значимом повышении бронхиальной проводимости при оценки функции внешнего дыхания.
Список литературы Пример успешного лечения распространённого туберкулёза с одновременной коррекцией постпневмонэктомической медиастинальной лёгочной грыжей полимерным сетчатым имплантом
- Андреевская С.Н. и др. Туберкулез органов дыхания: руководство для врачей / Центр. науч.-исслед. ин-т туберкулеза. Москва: Галлея-Принт, 2017. 523 с.
- Богуш Л.К., Мамедбеков Э.К. Хирургическое лечение больных туберкулезом единственного легкого после пневмонэктомии. Грудная хирургия. 1983;1:30-34.
- Гиллер Д.Б., Имагожев Я.Г., Смердин С.В. и др. Резекция единственного легкого в лечении двустороннего деструктивного туберкулеза. Туберкулез и болезни легких. 2014;7:60-64.
- Хорохордин Н.Е., Леоско В.А., Яблонский П.К., Лебединский К.М., Бояркин А.А., Прокофьева Е.В., Карманов И.В., Лаврушин А.А. Варианты перестройки функции правого сердца при пневмонэктомии. Анестезиология и реаниматология. 2012;3:30-33.


