Приверженность к медикаментозной терапии больных ишемической болезнью сердца, подвергшихся коронарному шунтированию
Автор: Помешкина Светлана Александровна, Боровик Ирина Владимировна, Крупянко Елена Викторовна, Завырылина Ирина Николаевна, Барбараш Ольга Леонидовна
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 4 т.28, 2013 года.
Бесплатный доступ
Цель исследования: оценить периоперационную динамику приверженности к выполнению рекомендаций по медикаментозному лечению больных, перенесших коронарное шунтирование (КШ). Обследованы 320 пациентов со стабильной ишемической болезнью сердца (ИБС), подвергшиеся КШ. Оценивалось клиническое состояние пациента; для анализа результатов лабораторных и инструментальных обследований использовались данные историй болезни и амбулаторных карт пациентов. В исследовании использовался опросник, который заполнялся самими пациентами и отражал социально-демографические данные, принимаемую терапию до КШ и в течение года после него. В проведенном нами исследовании через год отмечалось уменьшение количества пациентов с повышенным уровнем холестерина. Однако целевые значения общего холестерина (ОХ) и/или липопротеидов низкой плотности (ЛПНП) были достигнуты всего у 48% пациентов. Число пациентов, достигавших компенсации артериальной гипертензии, через год после КШ значимо не изменилось. У обследованных пациентов до оперативного вмешательства выявлена крайне низкая приверженность к медикаментозной терапии. Менее половины пациентов принимали антиагреганты, бета-блокаторы (БАБ), ингибиторы ангиотензин-превращающего фермента (иАПФ), а статины - всего 25%. Через год после КШ отмечается достоверное увеличение количества пациентов, принимавших соответствующие группы препаратов. Однако только половине пациентов после перенесенного оперативного вмешательства удалось достичь основных целей вторичной профилактики.
Ишемическая болезнь сердца, коронарное шунтирование, приверженность, медикаментозное лечение
Короткий адрес: https://sciup.org/14919899
IDR: 14919899 | УДК: 616.12-005.4-089-085.22-036.8
Compliance with drug therapy in patients with coronary artery disease undergoing coronary artery bypass grafting
Purpose of the study was to evaluate the dynamics of perioperative compliance with drug therapy in patients who underwent coronary artery bypass grafting (CABG). A total of 320 patients with stable coronary artery disease (CAD), who underwent CABG, were included in the study. Patients’ medical conditions were evaluated; data from patients’ medical records and out-patient medical records were used to analyze the results of the laboratory and instrumental tests. The patients filled a questionnaire reflecting social and demographic data and received therapy before CABG and within one year after surgery. The study found a decrease in the number of patients with the elevated cholesterol levels one year after surgery. However, the target values of total cholesterol (TC) and/or low density lipoproteins (LDL) were achieved in 48% of patients. The number of patients, who achieved compensation to hypertension one year after CABG, did not significantly change. Extremely low compliance with drug therapy in patients before surgery was found. Less than half of patients received antiplatelet medications, ß-blockers (BB), and angiotensin-converting enzyme (ACE) inhibitors; only 25% of patients were taking statins. One year after CABG, a significant increase in the number of patients receiving the appropriate drug group was reported. However, only half of patients, who underwent surgery, achieved the main goals of secondary prevention.
Текст научной статьи Приверженность к медикаментозной терапии больных ишемической болезнью сердца, подвергшихся коронарному шунтированию
Несмотря на научный прогресс в изучении сердечнососудистых заболеваний (ССЗ), широкий арсенал современных лекарственных средств и внедрение высокотехнологичной помощи, эффективность лечения больных ССЗ остается низкой. ССЗ сохраняют лидирующее положение в общей структуре смертности в большинстве стран Восточной Европы, включая Российскую Федерацию [2]. Одной из причин данной ситуации является низкая приверженность пациентов к лечению и отказ от строгого выполнения врачебных рекомендаций, касающихся лекарственной терапии [7]. Наиболее актуальной эта проблема становится при назначении длительной терапии по поводу заболеваний, не сопровождающихся выраженной субъективной симптоматикой, прежде всего болевым синдромом, например, у пациентов после перенесенного инфаркта миокарда или реваскуляризации миокарда без проявлений стенокардии.
Очевидно, что КШ, восстанавливая адекватный коронарный кровоток в пораженных артериях, ликвидирует клинику стенокардии, повышает жизненную активность и качество жизни оперированных больных. К сожалению, у многих пациентов создается иллюзия полного выздоровления после хирургического вмешательства. Однако КШ является паллиативной операцией, а атеросклероз коронарных артерий, лежащий в основе патологического процесса, продолжает прогрессировать, вовлекая новые участки сосудистого русла и увеличивая стенозирование ранее пораженных сосудов [20]. Кроме того, следует учитывать то, что низкая приверженность к лекарственной терапии подразумевает и низкую приверженность в отношении немедикаментозных методов лечения, что также препятствует эффективному лечению пациентов с ССЗ [3].
Низкая приверженность к лечению проявляется у больных повышенным риском развития осложнений, а также инвалидности и смертности, для общества – экономическими потерями и углублением негативных демографических тенденций [6, 7]. Таким образом, проблема выполнения, а вернее, невыполнения врачебных рекомендаций остается в центре внимания как исследователей, так и работников практического здравоохранения [4].
Цель исследования: оценить периоперационную динамику приверженности к выполнению рекомендаций по медикаментозному лечению больных, перенесших КШ.
Материал и методы
Методом сплошной выборки обследованы 320 пациентов в возрасте от 38 до 75 лет, из них 267 мужчин и 53 женщины со стабильной ИБС, подвергшиеся КШ в 2009 г. в НИИ КПССЗ СО РАМН.
Критерии включения: планируемое КШ и добровольное информированное согласие пациента на участие в исследовании.
Критериями исключения явились отказ больного от участия в исследовании и смерть в интра- и раннем послеоперационном периодах.
Все обследования с участием пациентов соответство- вали этическим стандартам биоэтического комитета, разработанным в соответствии с Хельсинской декларацией Всемирной ассоциации “Этические принципы проведения научных медицинских исследований с участием человека”. Протокол исследования одобрен локальным этическим комитетом НИИ КПССЗ СО РАМН. Клиническая характеристика пациентов, включенных в исследование, представлена в таблице 1.
Большинство пациентов до проведения оперативного вмешательства имели стенокардию II и III функциональных классов – 132 (41%) и 139 (43%) соответственно. У 246 (77%) пациентов был зарегистрирован постинфарктный кардиосклероз, 53 (17%) пациента перенесли инфаркт миокарда 2 раза и более. 32 (10%) пациентам в анамнезе проводилась чрескожная транслюминальная коронарная ангиопластика со стентированием. При оценке периферических сосудистых бассейнов выявлено сочетанное поражение коронарных и брахиоцефальных артерий у 76 (24%) пациентов, коронарных артерий и артерий нижних конечностей – у 33 (10%) пациентов, трех сосудистых бассейнов – у 37 (12%) пациентов. Пациентов, включенных в исследование, обследовали за 5– 7 дней перед проведением КШ и через год после него. Оценивалось клиническое состояние пациента; для анализа результатов лабораторных и инструментальных обследований использовались данные историй болезни и амбулаторных карт пациентов.
В исследовании использовался опросник, который заполнялся самими пациентами и отражал социальнодемографические данные, принимаемую терапию до КШ и в течение года после него.
Для проведения статистического анализа использовано компьютерное программное обеспечение STATISTICA 6.0. Гипотеза о нормальном распределение проверялась с использованием критерия Шапиро–Уилка. Для каждой из непрерывных величин, имеющих нормальное распределение, приведено среднее значение (М) и стандартное отклонение (SD). Для величин с ненормальным распределением результаты представлены в виде медианы (Ме) и интерквартильного размаха Ме (25; 75%). Анализ таблиц сопряженности проводился с использованием критерия Пирсона ( χ 2 ). Cтатистически значимыми признавались значения р<0,05.
Таблица 1
Клиническая характеристика обследованных больных перед КШ
Показатели
Средний возраст, годы
Наличие АГ, n
Длительность АГ, годы
Наличие СД, n
Длительность ИБС, годы
Средний ФК стенокардии
Средний ФК сердечной недостаточности (NYHA)
n=320 58,15±7,14
286 (89%) 8 (4; 13)
38 (12%)
2 (1; 7) 2,49±0,72
2,31±0,50
Примечание: КШ – коронарное шунтирование, АГ – артериальная гипертензия, СД – сахарный диабет, ИБС – ишемическая болезнь сердца, ФК – функциональный класс, NYNA – Нью-Йоркская кардиологическая ассоциация.
Результаты
В ходе исследования установлено, что половина пациентов перед проведением КШ были мотивированы в отношении необходимости изменения образа жизни. Не планировали никаких изменений поведенческих факторов риска лишь 10 (3%) пациентов (табл. 2). Через год после КШ количество пациентов, “готовых изменить образ жизни”, осталось на прежнем уровне; число пациентов, “думающих о необходимости изменения образа жизни”, уменьшилось на 41 (13%) человека; а количество пациентов, считавших, что они “добились определенных успехов”, увеличилось на 37 (12%) человек. Однако увеличилось и число пациентов, “не готовых к изменениям”, – на 13 (4%) человек.
Через год после КШ уменьшилось число пациентов, не контролировавших показатели своего артериального давления (АД), на 16 (5%) человек, очень редко измерявших свое АД – на 16 (5%) человек, измерявших АД только при плохом самочувствии – на 26 (8%) человек (табл. 3). Увеличилось количество пациентов, измерявших АД 1–2 раза в неделю, – на 32 (10%) и ежедневно контролировавших АД, – на 26 (8%) человек.
Однако число пациентов, достигавших целевых значений АД через год после выполнения оперативного вмешательства, значимо не изменилось – до КШ 186 (58%); после – 196 (61%), р=0,665.
Перед КШ повышенный уровень ОХ и/или ЛПНП, т.е. уровень ОХ более 4,5 ммоль/л и ЛПНП более 1,8 ммоль/ л [5], выявлен у 244 (76%) пациентов. При выписке из стационара всем пациентам были даны рекомендации на амбулаторный этап по соблюдению гипохолестериновой диеты, контролю за липидограммой, приему холестерин-снижающих препаратов.
Через год после КШ отмечено достоверное снижение уровня ОХ (с 5,57±1,36 до 4,67±1,12 ммоль/л, p=0,002) и ЛПНП (с 3,31±1,23 до 2,83±0,95 ммоль/л, p=0,013), рисунок 1. Однако целевых средних значений ОХ и ЛПНП достигли только 154 (48%) пациента. И только у 122 (38%) пациентов, принимавших статины, в течение года проводилась коррекция дозы препарата.
Количество пациентов, оценивающих свой уровень холестерина через год после КШ, увеличилось со 148 (46%) до 266 (83%) человек (р=0,001). Однако из этих 266 (83%) человек знали свой уровень холестерина лишь 167
Таблица 2
Динамика изменения мотиваций к изменению образа жизни пациентов, подвергшихся КШ
|
Показатели |
До КШ (n=320) |
Через 1 год (n=320) |
р |
|
“Готовы изменить образ жизни, если будут знать, как это сделать”, n |
160 (50%) |
151 (47%) |
0,671 |
|
“Часто думают о необходимости изменения образа жизни”, n |
134 (42%) |
93 (29%) |
0,055 |
|
“Уже это сделали и достигли определенных успехов”, n |
16 (5%) |
53 (17%) |
0,007 |
|
“Не готовы к изменению образа жизни”, n |
10 (3%) |
23 (7%) |
0,194 |
Примечание: КШ – коронарное шунтирование.
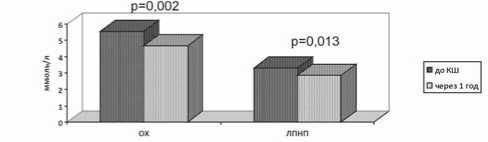
Рис. 1. Динамика показателей липидного статуса у пациентов до и через 1 год после КШ
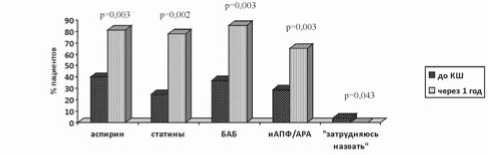
Рис. 2. Динамика количества пациентов, принимавших рекомендованные лекарственные препараты
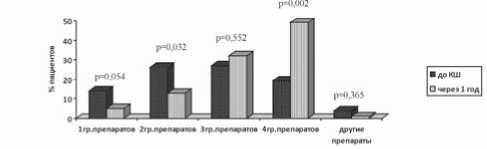
Рис. 3. Динамика изменения компонентности медикаментозной терапии у пациентов, перенесших КШ
Таблица 3
Динамика количества пациентов, контролирующих показатели АД до и после КШ
|
Показатели |
До КШ (n=320) |
Через 1 год (n=320) |
р |
|
Пациенты, не контролирующие показатели АД, n |
22 (7%) |
6 (2%) |
0,088 |
|
Пациенты, очень редко контролирующие показатели АД, n |
53 (17%) |
37 (12%) |
0,315 |
|
Пациенты, контролирующие показатели АД только при плохом самочувствии, n |
84 (26%) |
58 (18%) |
0,172 |
|
Пациенты, контролирующие показатели АД 1–2 раза в неделю, n |
36 (11%) |
68 (21%) |
0,054 |
|
Пациенты, контролирующие показатели АД ежедневно, n |
125 (39%) |
151 (47%) |
0,253 |
Примечание: КШ – коронарное шунтирование, АД – артериальное давление.
Таблица 4
Динамика приверженности пациентов к медикаментозной терапии
|
Показатели |
До КШ (n=320) |
Через 1 год (n=320) |
р |
|
Принимали назначенную терапию |
|||
|
– регулярно, n |
179 (56%) |
266 (83%) |
0,001 |
|
– симптоматически, n |
42 (13%) |
38 (12%) |
0,831 |
|
Не принимали терапию, n |
99 (31%) |
16 (5%) |
0,001 |
Примечание: КШ – коронарное шунтирование.
(52%) пациентов, и только 58 (18%) были информированы о его целевом уровне.
При оценке приверженности обследованных пациентов к медикаментозной терапии оказалось, что перед КШ принимали лекарственные препараты 221 (69%) человек. Однако регулярно принимали препараты только 179 (56%), а симптоматически – 42 (13%) больных (табл. 4). Через год количество пациентов, регулярно принимавших лекарственные препараты, достоверно увеличилось. При этом уменьшилось количество пациентов, полностью отказавшихся от приема препаратов – с 99 (31%) до 16 (5%), р=0,001. Среди пациентов, принимавших препараты, в течение года самостоятельно изменили схему приема или отказались от приема некоторых препаратов 80 (25%) пациентов.
До КШ только 128 (40%) пациентов принимали анти-агреганты, БАБ – 118 (37%), иАПФ/блокаторы рецепторов к ангиотензину II (АРА) – 93 (29%), статины – всего 80 (25%) человек (рис. 2). Тринадцать (4%) пациентов из опрошенных затруднялись назвать принимаемые препараты. Через год после операции достоверно увеличилось количество пациентов, принимавших соответствующие группы препаратов: антиагреганты до 259 (81%), БАБ до 272 (85%), иАПФ/АРА до 208 (65%), статины до 250 (78%).
При этом только 61 (19%) пациент до КШ принимал препараты всех четырех рекомендованных групп (рис. 3); 13 (4%) пациентов не получали ни одного препарата, улучшающего прогноз данной категории больных, при этом использовали нитраты, антагонисты кальция и препараты метаболического действия. Через год после КШ увеличилось количество пациентов, принимавших препараты всех четырех групп в 2,5 раза, – с 61 (19%) до 157 (49%), р=0,002.
Обсуждение
В настоящее время основные принципы ведения больных ИБС базируются на достижении следующих целей: снижение риска развития инфаркта миокарда и смерти, и повышение качество жизни пациента. Этот принцип можно проиллюстрировать с помощью правила “ABCDE” из рекомендаций Американской коллегии кардиологов и Американской ассоциации сердца, описывающего базисную терапию коронарного больного [13, 14]: “A” – необходимость использования аспирина и антиангиналь-ных препаратов, “B” – необходимость приема бета-адреноблокаторов и контроля артериального давления, “C” – контроль концентрации холестерина и отказ от сигарет, “D” – соблюдение диеты и контроль сахарного диабета, “E” – необходимость физических тренировок и обучения больных. Соблюдение данных рекомендаций должно быть наиболее тщательным и строгим у пациентов высокого сердечно-сосудистого риска, к которым и относятся пациенты после реваскуляризирующих процедур. Однако ряд исследований показал, что пациенты с ИБС недостаточно контролируют сердечно-сосудистые факторы риска [12] и часто не достигают целевых уровней ряда измеряемых показателей [9, 10].
Низкая приверженность к выполнению врачебных назначений и рекомендаций является основным барье- ром на пути успешного лечения. По данным литературы, каждый четвертый пациент не придерживается предписанной лечащим врачом терапии [11]. Очевидно, что недостаточная приверженность может иметь серьезные и дорогостоящие последствия. Доказано, что она является причиной значительного количества смертельных исходов при сердечно-сосудистых заболеваниях [21]. Для пациентов, подвергшихся КШ, также доказана важность соблюдения рекомендаций врача как по приему лекарственных препаратов, так и по соблюдению рекомендаций немедикаментозного контроля факторов сердечно-сосудистого риска. В исследовании REACH показано, что несоблюдение пациентами после КШ рекомендаций врача ассоциировалось с более чем в 2 раза большим риском развития инфаркта миокарда и смертельного исхода в течение 1 года после проведения КШ [18].
Артериальная гипертензия (АГ) является одним из важных факторов, контроль которого также способен оптимизировать отдаленные результаты КШ. В исследовании J. Iwinski [15] показано, что у пациентов с АГ имеет место более выраженное утолщение стенок в венозных шунтах после КШ, по сравнению с пациентами без АГ. Каждое увеличение систолического артериального давления на 20 мм рт. ст. (или на 10 мм рт. ст. – диастолического артериального давления) удваивает риск фатальных коронарных событий [19]. Вместе с тем в проведенном нами исследовании число пациентов, достигавших компенсации АГ, через год после КШ значимо не изменилось.
Эффективность снижения общего ХС, особенно ЛПНП, проявляющаяся уменьшением риска неблагоприятных сердечно-сосудистых событий, является основой вторичной профилактики. В исследовании CLAS впервые показано, что снижение общего ХС в течение 2–4 лет у больных после КШ приводит к уменьшению образования новых бляшек как в нативных сосудах, так и в шунтах [8]. По данным исследования Hoang M. с соавт. по вторичной профилактике сердечно-сосудистых заболеваний, отмечено, что применение статинов у пациентов с ИБС уменьшает вероятность развития инфарктов миокарда, чрескожных коронарных вмешательств и КШ [17].
В проведенном нами исследовании через год отмечалось уменьшение количества пациентов с повышенным уровнем холестерина. Однако целевые значения общего ХС и/или ЛПНП были достигнуты всего у 48% пациентов. Вместе с тем результаты исследований по первичной и вторичной профилактике у пациентов с ИБС демонстрируют важность достижения целевых значений различных факторов риска [1].
У обследованных пациентов до оперативного вмешательства выявлена крайне низкая приверженность к медикаментозной терапии. Менее половины пациентов принимали антиагреганты, БАБ, иАПФ/АРА, а статины – всего 25%. Данные показатели значительно уступают результатам исследования EUROASPIRE III [16], ROSCOPS III [22]. Через год после КШ отмечается достоверное увеличение количества пациентов, принимавших соответствующие группы препаратов. Однако и эти показатели по-прежнему уступают результатам исследования EUROASPIRE III [16]. Так, по данным этого исследования, антиагреганты принимали 93% пациентов с ИБС, иАПФ /АРА – 75% па- циентов, гиполипидемические препараты – 87% пациентов.
Таким образом, до проведения оперативного вмешательства по реваскуляризации миокарда минимальное количество пациентов оценило эффективность полного комплекса медикаментозного лечения, нацеленного как на повышение качества жизни, так и улучшение прогноза. Через год после КШ, несмотря на увеличение количества пациентов, соблюдающих рекомендации по применению медикаментозных препаратов, число лиц, эффективно контролирующих измеряемые факторы сердечнососудистого риска, крайне низко. Представленные факты являются важным аргументом для разработки и внедрения пациент-ориентированных обучающих программ.
Заключение
Большинство пациентов через год после КШ мотивированы на прием лекарственной терапии. Однако только половине пациентов после перенесенного оперативного вмешательства удалось достичь основных целей вторичной профилактики. Таким образом, существует значительный потенциал для оптимизации профилактической помощи больным, подвергшимся КШ, за счет более эффективного изменения образа жизни и использования лекарственной терапии с доказанной эффективностью, что для пациента обеспечит большую продолжительность жизни с лучшим ее качеством.
Список литературы Приверженность к медикаментозной терапии больных ишемической болезнью сердца, подвергшихся коронарному шунтированию
- Абышев Р.А. Факторы риска рецидива стенокардии в отдаленном периоде после коронарного шунтирования//Вестн. Рос. воен.-мед. акад. -2009. -Т. 2, № 26. -С. 224230.
- Аронов Д.М., Бубнова М.Г. Реальный путь снижения в России смертности от ИБС//Кардиосоматика. -2010. -Т. 1, № 1. -С. 11-17.
- Конради А.О. Значение приверженности, к терапии в лечении кардиологических заболеваний//Справочник поликлинического врача. -2007. -Т. 4, № 6. -С. 21-25.
- Наумова Е.А., Шварц Ю.Г. Выполнение больными врачебных назначений: эффективны ли вмешательства, направленные на улучшение этого показателя?//Межд. журн. мед. практ. -2006. -№ 1. -С. 48-60.
- Национальные клинические рекомендации Всероссийского научного общества кардиологов. -2009. -392 с.
- Оганов Р.Г., Погосова Г.В. Современные стратегии профилактики и лечения сердечно-сосудистых заболеваний//Кардиология. -2007. -Т. 47, № 2. -С. 1-10.
- Погосова Г.В., Белова Ю.С., Рославцева А.Н. Приверженность к лечению артериальной гипертонии и ишемической болезни сердца -ключевой элемент снижения сердечно-сосудистой смертности//Кардиоваскулярная терапия и профилактика. -2007. -Т. 6, № 1. -С. 99-104.
- Cashin-Hemphill L., Mack W.J., Pogoda J.M. et al. Beneficial effects of colestipol-niacin on coronary atherosclerosis. A 4-year follow-up//JAMA. -1990. -Vol. 264, No. 23. -P. 30133017.
- Davigius M.L., Lioyd-Jones D.M., Pirzada A. Preventing cardiovascular disease in the 21st century: therapeutic and preventive implications of current evidence//Am. J. Cardiovasc. Drugs. -2006. -Vol. 6. -Р 87-101.
- De Backer G., Ambrosioni E., Borch-Johnsen K. et al. European guidelines on cardiovascular disease prevention in clinical practice: third joint task force of European and other societies on cardiovascular disease prevention in clinical practice//Eur. J. Cardiovasc. Prev. Rehabil. -2003. -Vol. 2. -Р. 2-63.
- Di Matteo M.R. Variations in patients’ adherence to medical recommendations: a quantitative review of 50 years of research//Med. Care. -2004. -Vol. 42, No. 3. -P. 200-209.
- EUROASPIRE I and II Group. Clinical reality of coronary prevention guidelines: a comparison of EUROASPIRE I and II in nine countries//Lancet. -2001. -Vol. 357. -Р. 995-1001.
- Gibbons R.J., Abrams J. et al. ACC/AHA 2002 Guideline Update for the Management of Patients With Chronic Stable Angina. A Report of the American College of Cardiology//Am. Heart Association Task force on Practice Guidelines (Committee to Update the 1999 Guidelines for the Management of Patients With Chronic Stable Angina) . -URL: www.acc.org (дата обращения 18.07.2013).
- Gibbons R.J., Chatterjee K., Daley J. et al. ACC/AHA/ACP-ASIM guidelines for the management of patients with chronic stable angina: a report of the American College of Cardiology/American Heart Association Task force on Practice Guidelines//J. Am. Coll. Cardiol. -1999. -Vol. 33. -Р 2092-2097.
- Iwinski J., Iwinska A., Ochala A. Hemodynamic properties of the internal mammary artery and saphenous vein in the young persons and patients with moderate hypertension//Eur. Heart. J. -1996. -Vol. 8. -P. 546.
- Kotseva K., Wood D., DeBacker G. et al. Cardiovascular prevention guidelines in daily practice: a comparison of EUROASPIRE I, II, III surveys in eight European countries//Lancet. -2009. -Vol. 373. -Р 929-940.
- Lai H.M., Aronow W.S., Mercando A.D. et al. The impact of statin therapy on long-term cardiovascular outcomes in an outpatient cardiology practice//Arch. Med. Sci. -2012. -Vol. 8(1). -Р 53-56.
- Mehta R.H., Bhatt D.L., Steg P.G. et al. Modifiable risk factors control and its relationship with 1 year outcomes after coronary artery bypass surgery: insights from the REACH registry//Eur. Heart. J. -2008. -Vol. 29. -Р 3052-3060.
- Rosendorff C., Black H.R., Cannon C.P et al. American Heart Association Council for High Blood Pressure Research; American Heart Association Council on Clinical Cardiology; American Heart Association Council on Epidemiology and Prevention. Treatment of hypertension in the prevention and management of ischemic heart disease: a scientific statement from the American Heart Association Council for High Blood Pressure Research and the Councils on Clinical Cardiology and Epidemiology and Prevention//Circulation. -2007. -Vol. 115(21). -Р 2761-2788.
- Safaei N., Alikhah H., Abadan Y. Coronary risk factors in patients underwent coronary artery bypass grafting//Pak. J. Biol. Sci. -2011. -Vol. 14(1). -Р 25-33.
- Simpson S.H., Eurich D.T., Majumdar S.R. et al. А meta-analysis of the association between adherence to drug therapy and mortality//BNJ. -2006. -Vol. 333. -P. 15-18.
- Vulic D., Loncar S., Krneta M. et al. Risk factor control and adherence to treatment in patients with coronary heart disease in the Republic of Srpska, Bosnia and Herzegovina in 20052006//Arch. Med. Sci. -2010. -Vol. 6(2). -Р. 183-187.


