Проблема коморбидности при хронической сердечной недостаточности
Автор: Ефремова Елена Владимировна, Шутов Александр Михайлович, Бородулина Екатерина Олеговна
Журнал: Ульяновский медико-биологический журнал @medbio-ulsu
Рубрика: Клиническая медицина
Статья в выпуске: 4, 2015 года.
Бесплатный доступ
Исследовалось влияние коморбидности на клиническое течение, качество жизни и прогноз больных с хронической сердечной недостаточностью (ХСН). Обследовано 203 больных (73 женщины и 130 мужчин, средний возраст 61,8±9,6 года) ХСН I-III стадий, I-IV ФК. Длительность наблюдения за больными составила 12 мес. Коморбидность оценивали с помощью индекса коморбидности Чарлсона (Charlson), который составил 5,0±2,1 балла. В структуре коморбидности у больных ХСН наиболее часто встречалась хроническая болезнь почек. Выявлено, что относительный риск смерти в течение 12 мес. в группе больных с высокой коморбидностью в 1,68 раза (95 % ДИ (1,35; 2,09)) выше, чем в группе больных с низкой коморбидностью. Установлено, что коморбидность приводит к увеличению числа и длительности госпитализаций как по всем причинам, так и в связи с обострением сердечно-сосудистых заболеваний, включая декомпенсацию ХСН. Наличие коморбидности у больных ХСН ведет к увеличению смертности от всех причин, увеличивает частоту повторных госпитализаций и ухудшает качество жизни.
Хроническая сердечная недостаточность, коморбидность, прогноз, хроническая болезнь почек
Короткий адрес: https://sciup.org/14113112
IDR: 14113112 | УДК: 616.12-008.46
Problem of comorbidity in chronic heart failure
The purpose of this work was research the impact of comorbidity on clinical manifestations, quality of life and prognosis in patients with chronic heart failure (CHF). Material and methods. 203 patients (73 women and 130 men, mean age was 61,8±9,6 years) with CHF I-III of a stage, I-IV class were studied. The comorbidity was estimated by Charlson comorbidity index. Duration of follow up was 12 months. The Charlson index was 5,0±2,1 points. Chronic kidney disease was the most frequent pathology in comorbidity structure in patients with CHF. Relative risk of death within 12 months in group of patients with a high comorbidity was 1,68 (95 % CI (1,35; 2,09)) above risk of death in patients with a low comorbidity. The comorbidity leads to increase in number and duration of hospitalization both for all reasons, and in connection with an exacerbation of cardiovascular diseases, including CHF. The comorbidity to increase mortality from all reasons, increases the frequency of repeated hospitalization and worsens quality of life in CHF patients.
Текст научной статьи Проблема коморбидности при хронической сердечной недостаточности
Введение. Особенности современного лечебно-диагностического процесса, в частности повышение уровня оказания медицинской помощи, улучшение качества жизни, программы социальной поддержки и реабилитации, приводят к возрастанию доли пациентов пожилого и старческого возраста, страдающих хроническими неинфекционными заболеваниями [18, 19]. Эксперты ВОЗ определяют повышение распространенности хронических заболеваний как глобальную эпидемию XXI в. [18]. По данным отечественных и зарубежных исследователей, наличие высокой коморбидности приводит к росту смертности больных хроническими заболеваниями, снижению качества жизни и социальной дезадаптации [11, 12, 17]. В связи с большой распространенностью и растущим социальным бременем коморбидности изучение данной проблемы становится приоритетным для многих стран, в т.ч. и для отечественного здравоохранения [1, 8].
Основной причиной смертности населения является сердечно-сосудистая патология [3, 4, 13]. В Российской Федерации распространенность хронической сердечной недостаточности (ХСН) составляет 7 % (7,9 млн чел.), при этом ХСН III–IV ФК встречается в 2,1 % случаев (2,4 млн чел.) [3]. В частности, в Ульяновской области в структуре причин общей смертности в 2013 г. первое место занимали болезни системы кровообращения – 61,2 %. ХСН явилась основной причиной госпитализации больных с сердечно-сосудистой патологией (16,8 % случаев) [3, 4].
Наличие коморбидности требует целостного, систематизированного подхода к лечебно-диагностическому процессу [1, 15]. Однако данных о клиническом, социальноэкономическом и прогностическом значении коморбидности при ХСН недостаточно.
Цель исследования. Изучение влияния коморбидности на клиническое течение, качество жизни и прогноз больных с ХСН.
Материалы и методы. Обследовано 203 больных (73 женщины и 130 мужчин, средний возраст 61,8±9,6 года) с ХСН I–III стадий, I–IV ФК. Длительность наблюдения за больными составила 12 мес. ХСН диагностировали и оценивали в соответствии с Национальными рекомендациями ВНОК и ОССН по диагностике и лечению ХСН (третий пересмотр, 2009) [4]. ХСН I ФК диагностирована у 18 (8,9 %) чел., ХСН II ФК – у 108 (53,2 %), ХСН III ФК – у 75 (36,9 %) и ХСН IV ФК – у 2 (1 %) больных. Продолжительность ХСН составляла 4,3±1,8 года. Причиной ХСН у большей части больных (75,9 %) являлась ИБС в сочетании с артериальной гипертонией высокого риска.
Всем больным были проведены общеклиническое и лабораторное обследования, электрокардиография в 12 общепринятых отведениях, эхокардиография. Скорость клубочковой фильтрации (СКФ) определяли, используя уравнение CKD-EPI (Chronic Kidney Desease Epidemiology Collaboration). Хроническую болезнь почек (ХБП) диагностировали согласно Национальным рекомендациям Научного общества нефрологов России (2012).
Коморбидность больных ХСН оценивали с помощью индекса коморбидности (ИК) Чарлсона (Charlson) [7]. Больные были разделены на 3 группы: I группу (низкая коморбид-ность, ИК≤3 баллам) составили 53 пациента; II группу (умеренно выраженная коморбид-ность, ИК=4…5 баллов) - 73 чел.; III группу (высокая коморбидность, ИК≥6 баллам) -77 чел. Также для оценки степени тяжести коморбидности рассчитывалось общее количество нозологий на одного пациента.
Социальный статус больных ХСН определяли путем анкетирования и интервьюирования. Качество их жизни (КЖ) оценивали, используя опросник SF-36 (Medical Outcomes Study 36-Item Short Form Health Survey).
Статистическую обработку результатов проводили с применением компьютерного пакета Statistica for Windows 8.0. Данные представлены в виде M±SD, где M – среднее арифметическое, SD – стандартное отклонение. Для сравнения групп использовали ANOVA-тест, метод Крускала–Уоллиса с последующей оценкой различий между группами. Достоверность различий между параметрами определяли с помощью параметрического критерия t Стьюдента для непарных переменных и непараметрического критерия Манна–Уитни; также рассчитывали χ2. Различия считали достоверными при р<0,05. Проводили однофакторный корреляционный анализ по Пирсону, при непараметрическом распределении вычисляли коэффициент Спирмена. Проводили многофакторный регрессионный анализ. Рассчитывали кумулятивную выживаемость больных в зависимости от коморбидности.
Результаты и обсуждение. Коморбид-ность и клиническое течение ХСН. Индекс коморбидности Чарлсона составил 5,0±2,1 балла. Среднее количество нозологий на одного больного с ХСН – 4,6±1,6 (от 1 до 10 нозологий). Характеристика сопутствующей патологии, учитывающейся при подсчете ИК Чарлсона, представлена в табл. 1.
Характеристика коморбидности
Таблица 1
|
Сопутствующая патология |
Абс. (%) |
|
Хроническая болезнь почек (СКФ<60 мл/мин/1,73 м2) |
89 (43,8) |
|
Инфаркт миокарда в анамнезе |
46 (22,7) |
|
Деменция |
46 (22,7) |
|
Сахарный диабет 2-го типа, в т.ч. с поражением органов-мишеней |
34 (16,7) 15 (7,4) |
|
Облитерирующий атеросклероз сосудов нижних конечностей |
25 (12,3) |
|
Язвенная болезнь |
24 (11,8) |
|
Острое нарушение мозгового кровообращения в анамнезе, в т.ч. с развитием гемиплегии |
22 (10,8) 1 (0,5) |
|
Хронические неспецифические заболевания легких |
21 (10,3) |
|
Заболевания соединительной ткани |
21 (10,3) |
|
Умеренное поражение печени (вирусный гепатит в анамнезе) |
7 (3,4) |
|
Злокачественные опухоли без метастазов |
6 (2,9) |
Таким образом, наиболее часто ХСН ассоциировалась с ХБП - у 89 (43,8 %) больных.
Больные ХСН с высокой коморбидностью были старше по возрасту, чем больные с низкой коморбидностью (67,6±8,2 и 55,2±7,0 года соответственно, р III–I <0,0001). Общее количество нозологий у больных ХСН также увеличивалось с возрастом (r=0,25; р=0,005). Больные с высокой коморбидностью по сравнению с больными с низкой коморбидностью имели более высокий ФК ХСН (2,8±0,5 и 2,0±0,6 соответственно, р III–I <0,0001) и более высокие баллы по Шкале оценки клинического состояния больных (5,9±1,7 и 3,4±1,3 балла, р III–I <0,0001). Уровень коморбидности увеличивался с длительностью ХСН (r=0,28; p<0,0001). У больных ХСН, ассоциированной с высокой коморбидностью, чаще наблюдалась фибрилляция предсердий по сравнению с больными с низкой коморбидностью (18 (23,4 %) и 4 (7,5 %) случая, χ2=7,22; р III–I =0,007). Также в группе больных с высокой коморбидностью чаще наблюдалась анемия (13 (16,9 %) и 1 (1,9 %) случай соответственно, χ2=5,87; р III–I =0,02).
По данным зарубежных исследователей, больные ХСН обладают высокой коморбид-ностью [10, 12, 13]. По результатам Европейского исследования (European Heart Failure Pilot Survey), 74 % больных ХСН имели не менее одной сопутствующей патологии, при этом наиболее часто встречались ХБП (41 %), анемия (29 %) и сахарный диабет (29 %). Наличие коморбидности независимо ассоциировалось со старшим возрастом и высоким функциональным классом ХСН [10].
Влияние коморбидности на качество жизни больных ХСН. Профиль КЖ у больных ХСН с высоким уровнем коморбидности оказался достоверно ниже, чем у больных ХСН с низкой коморбидностью, по всем шкалам, определяющим как физический, так и психологический компоненты здоровья (р III–I <0,004). У больных с высокой коморбидностью по сравнению с больными с умеренной степенью коморбидности показатели были достоверно ниже как по шкалам физического: физическое функционирование (34,7±24,2 и 48,4±23,3 балла соответственно, р III–II =0,01), физическо-ролевое функционирование (9,7±9,1
и 19,5±15,5 балла, р III–II =0,04), общее состояние здоровья (48,2±10,7 и 52,8±11,4 балла, р III–II =0,01), так и по шкалам психологического компонента здоровья: социальное функционирование (50,2±22,2 и 60,6±23,2 балла, р III–II =0,005), эмоционально-ролевое функционирование (20,3±18,3 и 38,8±23,8 балла, р III–II =0,004) (рис. 1).
В литературе встречаются данные, указывающие на то, что коморбидность снижает качество жизни и ограничивает способность к самообслуживанию больных хроническими заболеваниями [12].
Коморбидность и прогноз больных ХСН. За время 12-месячного наблюдения умерло 17 (8,4 %) больных ХСН, в т.ч. 1 (1,9 %) больной в группе с низкой коморбидностью, 3 (4,1 %) чел. с умеренно выраженной комор-бидностью и 13 (16,9 %) чел. с высокой ко-морбидностью. Относительный риск смерти в течение 12 мес. в группе больных с высокой коморбидностью был в 1,68 раза (95 % ДИ (1,35; 2,09)) выше риска смерти в группе больных с низкой коморбидностью (рис. 2).
Выживаемость больных ХСН с низкой и умеренно выраженной коморбидностью оказалась выше, чем выживаемость больных с высокой коморбидностью (р I–III =0,007; р II–III =0,01 соответственно).
За время 12-месячного наблюдения 34 (16,8 %) больных ХСН госпитализировались два и более раза в год вследствие всех причин, среднегодовая длительность госпитализаций составила 14,4±5,2 дня.
Было выявлено, что среднее количество госпитализаций в течение года у больных с высокой коморбидностью больше, чем у больных с умеренно выраженной и низкой коморбидностью как по любым причинам (1,40±0,53, 1,20±0,29 и 1,00±0,13 соответственно, рIII–II<0,001, рIII–I<0,001), так и вследствие обострения сердечно-сосудистых заболеваний (1,30±0,48, 1,10±0,25 и 1,00±0,14 соответственно, рIII–II=0,003, рIII–I<0,001). Также по мере увеличения выраженности коморбидно-сти наблюдалось увеличение среднегодовой длительности стационарного лечения одного больного ХСН вследствие всех причин: с 11,8±2,8 дня для больного с низкой комор-бидностью до 13,8±4,2 дня для больного с умеренно выраженной коморбидностью (pI–II=0,003) и до 16,9±6,2 дня для больного с высокой коморбидностью (pI–III<0,001). Аналогично возрастала среднегодовая длительность стационарного лечения вследствие обострения заболеваний сердечно-сосудис- той системы: 11,8±2,8 дня для больных с низкой коморбидностью, 13,5±3,9 дня для больных с умеренно выраженной коморбидно-стью (pI–II=0,007) и 15,5±4,9 дня для больных с высокой коморбидностью (pI–III<0,001).
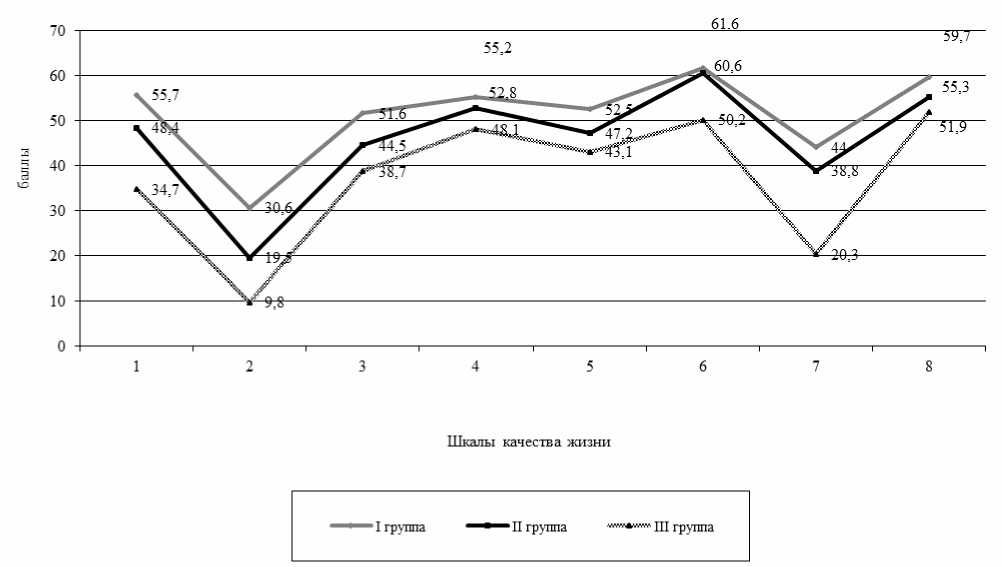
Рис. 1. Усредненный профиль качества жизни больных с ХСН в зависимости от коморбидности:
1 - физическое функционирование, 2 - физическо-ролевое функционирование, 3 - интенсивность боли, 4 - общее состояние здоровья, 5 - жизненная активность, 6 - социальное функционирование,
7 - эмоционально-ролевое функционирование, 8 - психическое здоровье
Р=0,003
1,04
1,02
1,00
0,98
0,96
0,94
0,92
0,90
0,88
0,86
0,84
0,82
0,80
0 2 4 6 8 10 12 14
Количество прожитых месяцев
^^^^^ Группа I
-
■ • Группа II
-
• • • Группа III
Рис. 2. Кумулятивная выживаемость больных ХСН в зависимости от коморбидности
По данным зарубежных исследователей, наличие сопутствующих заболеваний у больных ХСН способствует ухудшению общего прогноза и увеличению числа и длительности госпитализаций [14, 16]. В частности, данные, полученные в результате предыдущих исследований в нашей клинике, показали, что наличие ХБП у больных с ХСН негативно влияет на прогноз, ведет к увеличению смертности от всех причин, повышает число госпитализаций, длительность и стоимость стационарного лечения [6].
В нашем исследовании в структуре ко-морбидности ХСН наиболее часто встречалась ХБП. Выявлено, что у больных ХСН, ассоциированной с ХБП, в отличии от больных без ХБП, наблюдается увеличение среднегодового количества госпитализаций вследствие всех причин (1,30±0,44 и 1,05±0,32 соответственно, р=0,01) и вследствие обострения сердечно-сосудистых заболеваний (1,2±0,44 и 1,1±0,31; р=0,02). Также у больных ХСН с ХБП по сравнению с больными ХСН без ХБП отмечено увеличение среднегодовой длительности стационарного лечения по поводу всех причин (16,1±5,6 и 13,1±4,4; р<0,001) и по поводу заболеваний сердечнососудистой системы (15,2±4,6 и 12,8±3,9; р<0,001).
При детальном исследовании факторов, определяющих летальность больных ХСН, установлено, что выживаемость больных ХСН при ассоциации с сахарным диабетом 2-го типа была ниже (р=0,007). Относительный риск смерти больных ХСН с сахарным диабетом 2-го типа составил 2,35 (95 % ДИ (1,13; 4,86)). По данным исследователей, наличие сахарного диабета 2-го типа у больных ХСН ухудшает прогноз и увеличивает риск смерти в 1,29–3,19 раза [2].
При исследовании нозологий, не учитывающихся в шкале коморбидности Чарлсона, было выявлено, что наличие анемии у больных ХСН приводит к снижению их выживаемости (р=0,004) и увеличению относительного риска смерти до 4,02 (95 % ДИ (1,71; 10,39)). Также установлено, что у больных ХСН, ассоциированной с фибрилляцией предсердий, летальность выше, чем у больных ХСН без фибрилляции предсердий (р=0,01). Относительный риск смерти больных с ХСН с фибрилляцией предсердий составляет 1,17 (95 % ДИ (1,02; 1,34)). По данным литературы, анемия негативно влияет на прогноз и течение ХСН [5]. Смертность больных ХСН, ассоциированной с фибрилляцией предсердий, в 1,67 раза выше независимо от наличия систолической дисфункции левого желудочка [9].
У больных ХСН выявлена положительная связь между средним количеством прожитых месяцев после включения в исследование и уровнем систолического артериального давления (r=0,14; p=0,04), СКФ (r=0,17; p=0,01) и отрицательная - с индексом массы миокарда левого желудочка (r=-0,19; p=0,03). Проведен многофакторный регрессионный анализ, в который в качестве независимых переменных включали пол, возраст, ФК ХСН, а также параметры, которые коррелировали с числом прожитых месяцев при p<0,05 (ИК Чарлсона, наличие анемии, фибрилляции предсердий, систолическое АД). Сахарный диабет 2-го типа и ХБП были исключены из числа независимых переменных, так как эти нозологии входят в расчетный показатель ИК Чарлсона. Выявлено независимое влияние на продолжительность жизни больных ХСН анемии, выраженности комор-бидности (величины ИК Чарлсона) (табл. 2).
Факторы, влияющие на выживаемость больных ХСН
Таблица 2
|
Зависимая переменная |
Независимые переменные |
r |
χ2 |
p |
|
Количество прожитых месяцев |
ИК Чарлсона |
0,41 |
-0,63 |
0,01 |
|
за время наблюдения |
Наличие анемии |
0,41 |
-0,26 |
0,03 |
Заключение. Таким образом, коморбид-ность ассоциируется с более тяжелым клиническим течением хронической сердечной недостаточности. Наличие коморбидности у больных ХСН ведет к увеличению смертности от всех причин. Относительный риск смерти в течение 12 мес. в группе больных с высокой коморбидностью в 1,68 раза (95 % ДИ (1,35; 2,09)) выше риска смерти в группе больных с низкой коморбидностью. Коморбидность приводит к увеличению числа и длительности госпитализаций как по всем причинам, так и в связи с обострением сердечно-сосудистых заболеваний, включая декомпенсацию ХСН. Наличие коморбидно-сти ухудшает КЖ больных ХСН как в физическом, так и в психологическом плане. Для успешного лечения ХСН необходим комплексный подход, в основе которого лежит принцип отечественной медицинской школы, призывающий «лечить больного, а не болезнь» и учитывающий наличие у пациента коморбидности.
-
1. Белялов Ф. И. Лечение внутренних болезней в условиях коморбидности : моногр. / Ф. И. Белялов. – 8-е изд. – Иркутск : РИО ИГИУВа, 2012. – 285 с.
-
2. Гликемический контроль и течение хронической сердечной недостаточности у больных сахарным диабетом 2 типа / Л. Г. Стронгин [и др.] // Сахарный диабет. – 2012. – № 2. – С. 17–21.
-
3. Истинная распространенность ХСН в Европейской части Российской Федерации / Ю. Н. Беленков [и др.] // Сердечная недостаточность. – 2011. – Т. 12, № 2. – С. 63–68.
-
4. Национальные рекомендации ВНОК И ОССН по диагностике и лечению ХСН (третий пересмотр) / В. Ю. Мареев [и др.] // Сердечная недостаточность. – 2009. – Т. 10, № 2. – С. 64–103.
-
5. Распространенность и структура анемий у пациентов с хронической сердечной недостаточностью в терапевтическом стационаре / Д. А. Напалков [и др.] // Кардиология. – 2009. – № 4 – С. 37–39.
-
6. Серов В. А. Эпидемиология хронической болезни почек у больных с хронической сердечной недостаточностью / В. А. Серов, А. М. Шу-
тов, М. В. Мензоров // Нефрология. – 2010. – Т. 14, № 1. – С. 50–55.
-
7. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation / M. E. Charlson [et al.] // J. of Chronic Diseases. – 1987. – Vol. 40. – P. 373–383.
-
8. A systematic review of prevalence studies on multimorbidity: Toward a more uniform methodology / M. Fortin [et al.] // Annals of Family Medicine. – 2012. – Vol. 10, № 2. – P. 142–151.
-
9. Atrial fibrillation and outcomes in heart failure with preserved versus reduced left ventricular ejection fraction / D. D. McManus [et al.] // J. of the Am. Heart Association. – 2013. – Vol. 2, № 1. – URL: http://jaha.ahajournals.org/content/2/1/e005694.full .
-
10. Co-morbidities in patients with heart failu-re:an analysis of the European Heart Failure Pilot Survey / Vincent M. van Deursen [et al.] // European J. of Heart Failure. – 2014. – Vol. 16. – P. 103–111.
-
11. Description of barriers to self-care by persons with comorbid chronic diseases / E. A. Bayliss [et al.] // Annals of Family Medicine. – 2003. – Vol. 1, № 1. – P. 15–21.
-
12. Dickson V. V. A qualitative meta-analysis of heart failure self-care practices among individuals with multiple comorbid conditions / V. V. Dickson, H. Buck, B. Riegel // J. of Cardiac Failure. – 2011. – Vol. 17, № 5. – Р. 413–419.
-
13. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012 / John J. V. McMurray [et al.] // European Heart J. – 2012. – Vol. 33. – P. 1804–1813, 1838–1839.
-
14. Lang C. C. Non-cardiac comorbidities in chronic heart failure / C. C. Lang, D. M. Mancini // Heart. – 2007. – Vol. 93. – P. 665–671.
-
15. Non-cardiovascular co-morbidity in elderly patients with heart failure outnumbers cardiovascular comorbidity / M. C. Van der Wel [et al.] // European J. of Heart Failure. – 2007. – Vol. 9. – P. 709–715.
-
16. Thirty-day rehospitalizations after acute myocardial infarction: a cohort study / S. M. Dunlay [et al.] // Annals of Internal Medicine. – 2012. – Vol. 157, № 1. – P. 11–18.
-
17. Uijen A. A. Multimorbidity in primary care: prevalence and trend over the last 20 years / A. A. Uijen, E. H. van de Lisdonk // European J. of General Practice. – 2008. – Vol. 14, № 1. – P. 28–32.
-
18. World Health Organization. Preventing chronic diseases: a vital investment. WHO global report. – Geneva, Switz : World Health Organization, 2005.
-
19. World Health Statistics. WHO global report. – Geneva, Switz : World Health Organization, 2008.
PROBLEM OF COMORBIDITY IN CHRONIC HEART FAILURE
E.V. Efremova, A.M. Shutov, E.O. Borodulina
Ulyanovsk State University
Список литературы Проблема коморбидности при хронической сердечной недостаточности
- Белялов Ф. И. Лечение внутренних болезней в условиях коморбидности: моногр./Ф. И. Белялов. -8-е изд. -Иркутск: РИО ИГИУВа, 2012. -285 с.
- Гликемический контроль и течение хронической сердечной недостаточности у больных сахарным диабетом 2 типа/Л. Г. Стронгин //Сахарный диабет. -2012. -№ 2. -С. 17-21.
- Истинная распространенность ХСН в Европейской части Российской Федерации/Ю. Н. Беленков //Сердечная недостаточность. -2011. -Т. 12, № 2. -С. 63-68.
- Национальные рекомендации ВНОК И ОССН по диагностике и лечению ХСН (третий пересмотр)/В. Ю. Мареев //Сердечная недостаточность. -2009. -Т. 10, № 2. -С. 64-103.
- Распространенность и структура анемий у пациентов с хронической сердечной недостаточностью в терапевтическом стационаре/Д. А. Напалков //Кардиология. -2009. -№ 4 -С. 37-39.
- Серов В. А. Эпидемиология хронической болезни почек у больных с хронической сердечной недостаточностью/В. А. Серов, А. М. Шутов, М. В. Мензоров//Нефрология. -2010. -Т. 14, № 1. -С. 50-55.
- A new method of classifying prognostic comorbidity in longitudinal studies: development and validation/M. E. Charlson //J. of Chronic Diseases. -1987. -Vol. 40. -P. 373-383.
- A systematic review of prevalence studies on multimorbidity: Toward a more uniform methodology/M. Fortin //Annals of Family Medicine. -2012. -Vol. 10, № 2. -P. 142-151.
- Atrial fibrillation and outcomes in heart failure with preserved versus reduced left ventricular ejection fraction/D. D. McManus //J. of the Am. Heart Association. -2013. -Vol. 2, № 1. -URL: http://jaha.ahajournals.org/content/2/1/e005694.full.
- Co-morbidities in patients with heart failure:an analysis of the European Heart Failure Pilot Survey/Vincent M. van Deursen //European J. of Heart Failure. -2014. -Vol. 16. -P. 103-111.
- Description of barriers to self-care by persons with comorbid chronic diseases/E. A. Bayliss //Annals of Family Medicine. -2003. -Vol. 1, № 1. -P. 15-21.
- Dickson V. V. A qualitative meta-analysis of heart failure self-care practices among individuals with multiple comorbid conditions/V. V. Dickson, H. Buck, B. Riegel//J. of Cardiac Failure. -2011. -Vol. 17, № 5. -Р. 413-419.
- ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012/John J. V. McMurray //European Heart J. -2012. -Vol. 33. -P. 1804-1813, 1838-1839.
- Lang C. C. Non-cardiac comorbidities in chronic Heart failure/C. C. Lang, D. M. Mancini//Heart. -2007. -Vol. 93. -P. 665-671.
- Non-cardiovascular co-morbidity in elderly patients with heart failure outnumbers cardiovascular comorbidity/M. C. Van der Wel //European J. of Heart Failure. -2007. -Vol. 9. -P. 709-715.
- Thirty-day rehospitalizations after acute myocardial infarction: a cohort study/S. M. Dunlay //Annals of Internal Medicine. -2012. -Vol. 157, № 1. -P. 11-18.
- Uijen A. A. Multimorbidity in primary care: prevalence and trend over the last 20 years/A. A. Uijen, E. H. van de Lisdonk//European J. of General Practice. -2008. -Vol. 14, № 1. -P. 28-32.
- World Health Organization. Preventing chronic diseases: a vital investment. WHO global report. -Geneva, Switz: World Health Organization, 2005.
- World Health Statistics. WHO global report. -Geneva, Switz: World Health Organization, 2008.


