Прогностически адверсные клинико-психопатологические факторы в развитии первого психотического эпизода
Автор: Чинарев В.А., Обухова М.Д.
Журнал: Психология. Психофизиология @jpps-susu
Рубрика: Медицинская (клиническая) психология
Статья в выпуске: 2 т.18, 2025 года.
Бесплатный доступ
Обоснование. Существующая гетерогенность клинических проявлений расстройств шизофренического спектра отражает прямую зависимость между прогностически неблагоприятными клинико-психопатологическими факторами и низкой эффективностью последующего лечения. Согласно мнениям клиницистов, преобладание таких нарушений может оказаться более разрушительным и пагубным, чем психопатологическая структура самого расстройства. Цель: проспективный анализ взаимосвязи между степенью тяжести, психотической структурой и течением первого психотического эпизода с прогностически адверсными клинико-психопатологическими факторами в анамнезе в рамках подготовки к внедрению личностно-социальной программы психосоциальной реабилитации «ИМПУЛЬС». Материалы и методы. Исследование проведено на базе ГБУЗ «ОКСПНБ № 1» г. Челябинска в клиническом отделении первого психотического эпизода для мужчин. В выборку было включено 79 пациентов с первым эпизодом психоза. Результаты. Выявлена прямая корреляционная зависимость между клинико-психопатологическими факторами в анамнезе и течением первого эпизода психоза. Абсолютно неблагоприятными предикторами стали: отсутствие собственной семьи, негативный настрой родственников в отношении заболевания пациента, отсутствие трудоустройства на момент госпитализации. Для пациентов с социальным снижением были характерны аутизация и повторные госпитализации, для группы с чертами асоциального поведения – повторное стационирование, в том числе в недобровольном порядке, предрасположенность к агрессии/аутоагрессии и психопатоподобному поведению, суицидальные тенденции. При неустойчивой ремиссии и повторном приступообразовании были выявлены многократные повторные госпитализации, черты психопатоподобного поведения, напрямую зависящие от выраженности императивных и/или враждебных псевдогаллюцинаций. Заключение. Выявление адверсных клинико-психопатологических факторов позволяет определить траекторию и закономерности течения первого эпизода психоза в структуре расстройств шизофренического спектра. Раннее вмешательство, а также влияние на прогностически неблагоприятные факторы, зачастую являющиеся модифицируемыми, дает возможность предотвратить нежелательный исход манифестации заболевания, напрямую влияя на тактику ведения таких пациентов и проведение психореабилитационных мероприятий.
Клинико-психопатологические факторы, первый психотический эпизод, расстройства шизофренического спектра, адверсные факторы
Короткий адрес: https://sciup.org/147251048
IDR: 147251048 | УДК: 159.89 | DOI: 10.14529/jpps250207
Prognostically unfavorable clinical and psychopathological factors in first-episode psychosis
Introduction. The clinical heterogeneity of schizophrenic spectrum disorders demonstrates a direct relationship between prognostically unfavorable clinical and psychopathological factors and low treatment efficacy. Emerging evidence suggests that these factors may exert greater detrimental effects than the psychopathological structure of the disorder itself. Aims. This prospective study aimed to analyze the association between the severity, psychotic structure, and course of first-episode psychosis (FEP) and adverse clinical and psychopathological predictors, informing the development of the IMPULSE psychosocial rehabilitation program. Materials and methods. The study enrolled 79 male FEP patients from the First-Episode Psychosis Unit (Regional Clinical Specialized Neuropsychiatric Hospital, Chelyabinsk, Russia). Results. Statistical analysis demonstrated significant correlations between clinical and psychopathological factors and FEP course. The most unfavorable predictors included the absence of established family, negative familial attitude toward illness and unemployment at admission. Patients with social decline showed higher rates of autistic features and repeated hospitalizations. Patients with antisocial behaviors were characterized by repeated hospitalizations, involuntary hospitalizations, aggressive/self-harm behaviors, psychopathic traits, and suicidal tendencies. Unstable remission and repeated seizures were associated with repeated hospitalizations, psychopathic behavior and severe imperative/hostile pseudohallucinations. These findings enable early identification and inform targeted interventions to modify disease trajectory, optimizing treatment strategies and psychosocial rehabilitation approaches. Conclusion. The identification of adverse clinical and psychopathological factors enables accurate determination of illness trajectory and progression patterns in FEP within schizophrenic spectrum disorders. Early intervention targeting these modifiable prognostic factors may prevent unfavorable disease outcomes, thereby optimizing clinical management strategies and enhancing the effectiveness of rehabilitation programs.
Текст научной статьи Прогностически адверсные клинико-психопатологические факторы в развитии первого психотического эпизода
По данным отчёта Всемирной организации здравоохранения (ВОЗ) от 2023 года [1] численность пациентов с психическими расстройствами продолжает неуклонно расти, обозначая потребность не только в развитии психиатрической помощи в целом, но и в облегчении течения заболевания всеми возможным способами: от разработки современной и своевременной психофармакотерапии до минимизации проявлений клинической картины [2]. Тенденции к изучению возможности выявления ранних признаков психических недугов уже на продромальной стадии заболева- ния, опережая манифестацию и развёрнутую клинику, позволяет всесторонне оценивать состояние пациента и течение его болезни [3– 5]. Детализация анамнеза и ретроспективный анализ данных позволяют структурировать текущую клиническую картину и выстроить адекватное психофармакологическое лечение и психосоциальные программы реабилитации. Помимо сопутствующих психотических расстройств, наследственной отягощённости и генетической предрасположенности [6] внимание должно быть обращено на кластер ад-верстных клинико-психопатологических факторов, которые зачастую являются потенци- ально модифицируемыми. Это позволяет говорить о возможности успешного проведения психореабилитационных программ с личностно-социальным подходом, профилактируя тяжёлое течение заболевания и раннюю инвалидизацию [7]. В этом ключе сегрегированно от всех стоят пациенты, перенесшие первый психотический эпизод (ППЭ), в числе которых преобладает молодое трудоспособное население, впервые столкнувшееся с острым состоянием и не подвергавшееся до этого психофармакотерапии. Такая группа больных вызывает особый интерес у научного сообщества, имея наибольший потенциал к положительной динамике состояния и достижению клинического, функционального и личностного восстановления [8].
В ходе экспериментальных наблюдений прошлых лет выявлена прямая зависимость между прогностически неблагоприятными клинико-психопатологическими факторами и низкой эффективностью последующего лечения [9–11]. При этом стоит отметить не только неблагоприятную симптоматику, связанную с психотическими проявлениями расстройства, но и низкую комплаентность к процессу лечения, черты асоциального поведения и социальное снижение, которые могут быть одними из первых признаков в дебюте заболевания [12–14]. Преобладание таких нарушений в клинической картине может оказаться более разрушительным и пагубным, чем психопатологическая структура расстройства [15, 16]. При этом важным является аспект возможного нивелирования неблагоприятных клинико-психопатологических факторов и применение личностно-социального подхода в программах психосоциальной реабилитации [17–20]. В связи с этим на базе клинического отделения ППЭ для мужчин ОКСПНБ № 1 г. Челябинска проводится разработка Индивидуальной Модели Психосоциальной Устойчивости и Личностного Самосознания - «ИМПУЛЬС», которая является междисциплинарной программой реабилитации, направленной на развитие индивидуальной психосоциальной устойчивости, формирование позитивной идентичности, преодоление стигматизации, а также создание устойчивого позитивного взгляда на будущее. Программа основана на системном подходе к личностно-социальному восстановлению при совместном участии психиатров, клинических психологов и социальных работников.
Целью представленной работы стал проспективный анализ взаимосвязи между степенью тяжести, психотической структуры и течением первого психотического эпизода с прогностически адверсными клиникопсихопатологическими факторами в анамнезе в рамках подготовки к внедрению личностносоциальной программы психосоциальной реабилитации «ИМПУЛЬС».
Материалы и методы
Исследование было проведено на базе ГБУЗ « ОКСПНБ № 1» г. Челябинска в клиническом отделении ППЭ для мужчин. В выборку было включено 79 пациентов в возрасте от 16 до 50 лет (30,6 ± 7,4 года). Критериями включения в исследование стали: наличие первого психотического эпизода, в том числе до 5 повторных госпитализаций в течение 3 лет; наличие прогностически неблагоприятных клинико-психопатологических факторов в анамнезе; состояние соответствует критериям расстройств F20.0 (параноидная шизофрения), F23 (острые и преходящие психотические расстройства), F25 (шизоаффективное расстройство) по Международной классификации болезней 10-го пересмотра (МКБ-10); наличие подписанного информированного добровольного согласия на участие в исследовании.
Критерии исключения из исследования: возникновение психотического состояния ассоциировано с приемом психоактивных веществ, в том числе алкоголя; наличие органической патологии в анамнезе заболевания; общий балл менее 26 по Монреальской шкале когнитивной оценки (MoCA).
Проведенное исследование соответствовало положениям Хельсинской декларации 1964 г., пересмотренной в 1975–2013 гг., и одобрено заседанием локального этического комитета № 06 от 09.10.2024 г. ФГБОУ ВО ЮУГМУ Минздрава России.
В качестве стандартизированного клинико-психологического и психометрического скрининга пациентам было проведено тестирование с использованием стандартизированных клинико-психологических и статистических методов оценки психологического состояния: шкалы для оценки позитивных и негативных симптомов PANSS (Positive And Negative Syndrome Scale) с подшкалами позитивных симптомов (PANSSpos), негативных симптомов (PANSSneg) и общей психопатологии (PANSSpsy), а также определением до- полнительных кластеров: анергия (neg1), нарушения мышления (pos5, pos6), возбуждение (pos4), параноидное поведение (pos1, pos2) и депрессия (psy1) [21, 22]; исследование личности с использованием многофакторного сокращённого опросника Мини-Мульт (MiniMult); оценка когнитивных функций с применением Монреальской шкалы когнитивной оценки (MoCA – Montreal Cognitive Assessment) [18].
При поступлении в отделение врачом-психиатром проведено полуструктурирован-ное интервью, а также оценка по психометрической шкале PANSS с определением тяжести продуктивной, негативной и общей психопатологической симптоматики, а также выделением дополнительных кластеров: анергия, нарушения мышления, возбуждение, параноидное поведение, депрессия. Собраны клинико-анамнестические данные о наличии и степени выраженности у пациентов прогностически неблагоприятных клинико-психопатологических факторов, к которым были отнесены: отсутствие собственной семьи и трудоустройства на момент госпитализации, негативный настрой родственников в отношении заболевания пациента, госпитализация в недобровольном порядке, повторные госпитализации, суицидальные попытки в анамнезе, черты психопатоподобного поведения, агрессивное или аутоагрессивное поведение, императивные и/или враждебные галлюцинации, аутистические черты личности [23–25].
Статистическую обработку полученных данных проводили с использованием стандартного пакета прикладных программ SPSS Statistics v. 23.0 for Windows, языка программирования Python и библиотек Pandas и SciPy. Использованы χ2-Пирсона для сравнения социально-демографических, клинических и частотных психологических показателей пациентов, разделенных на группы. Критерий Стьюдента (t-тест) для независимых групп применяли для сравнительного статистического анализа нормально распределённых количественных показателей приведённых психометрических критериев. Статистическая значимость для всех тестов установлена на уровне р ≤ 0,05. Для оценки связи клиникодемографических параметров со степенью тяжести симптоматики и влияния неблагоприятных клинико-психопатологических факторов вычисляли коэффициент корреляции (r). Значения «r», полученные в промежутке
0 < |r| < 0,3 трактовались как слабая корреляция, значения 0,3 ≤ |r| < 0,7 – умеренная корреляция, при 0,7 ≤ |r| < 1 была выявлена статистически значимая сильная корреляция.
Результаты
В синдромальной структуре выборки преобладали: синдром галлюцинаторнопараноидный с бредовыми идеями малого масштаба (19 % n = 15) и паранойяльный (19 % n = 15). Реже встретились синдром Кандинского – Клерамбо (16,5 % n = 13), бредовый с маниакальным аффектом (15,2 % n = 12) и полиморфный с парафренным бредом и явлением кататонии (13,9 % n = 11). В меньшем количестве случаев были выявлены аффективнобредовый с оттенками депрессии (10,1 % n = 8), кататоно-бредовый (6,3 % n = 5).
При изучении нозологической принадлежности отмечалась распространённость параноидной шизофрении с эпизодическим типом течения и стабильным дефектом (29,1 % n = 23), при этом параноидная шизофрения с периодом наблюдения менее года стала второй по частоте наблюдения (17,7 % n = 14). Примерно равное количество встретились шизоаффективное расстройство маниакального типа (13,9 % n = 11), острое шизофреноподобное (12,7 % n = 10) и другие, преимущественно бредовые, психотические расстройства (12,7 % n = 10), острое полиморфное с симптомами шизофрении (11,4 % n = 9). Острое полиморфное без симптомов шизофрении отмечено в единичных случаях (2,5 % n = 2).
Группы пациентов были сформированы на основании данных психометрической оценки по шкале PANSS, степени тяжести симптоматики и оценки ведущих синдро-мально-нозологических характеристик. Группа 1 (n = 25) – составили больные с социальным снижением, группа 2 (n = 25) – с чертами асоциального поведения, группа 3 (n = 29) – с неустойчивой ремиссией и учащённым при-ступообразованием (табл. 1).
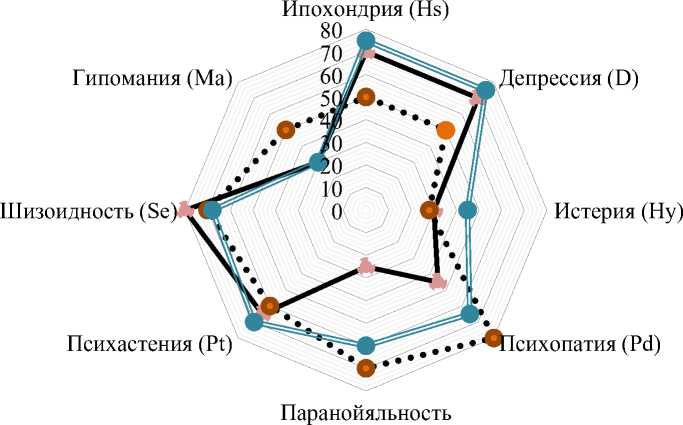
Каждая из групп включала в себя отличную от других синдромально-нозологическую характеристику (табл. 2) и структуру личности, определённую в ходе многофакторного сокращённого опросника Мини-Мульт (рис. 1).
В 1-ю группу выделены пациенты с социальным снижением – 25 человек, в структуре психотических проявлений с преобладанием
Таблица 1
Table 1
Психометрическая характеристика групп пациентов по результатам психометрической шкалы PANSS Comparative analysis of psychometric characteristics using PANSS across clinical groups
|
PANSS |
Группа 1/ Group 1 (n =25) |
Группа 2 / Group 2 (n = 25) |
Группа 3 / Group 3 (n = 29) |
|||||||||
|
M ± σ |
r |
t |
p* |
M ± σ |
r |
t |
p* |
M ± σ |
r |
t |
p* |
|
|
PANSSpos |
3,2 ± 1,1 |
0,45 |
2,40 |
0,05 |
3,1 ± 1,0 |
0,48 |
2,60 |
0,05 |
5,8 ± 1,2 |
0,92 |
12,20 |
0,001 |
|
PANSSneg |
5,3 ± 0,7 |
0,90 |
10,05 |
0,001 |
6,2 ± 0,7 |
0,97 |
19,1 |
0,001 |
3,5 ± 1,0 |
0,56 |
3,50 |
0,01 |
|
PANSSpsy |
4,8 ± 1,0 |
0,86 |
8,10 |
0,001 |
5,6 ± 1,2 |
0,91 |
10,5 |
0,001 |
5,2 ± 0,9 |
0,90 |
10,70 |
0,001 |
|
Анергия Blunted affec (neg1) |
5,9 ± 0,6 |
0,93 |
12,07 |
0,001 |
2,1 ± 0,9 |
0,16 |
0,78 |
> 0,05 |
2,3 ± 0,8 |
0,20 |
1,06 |
>0,05 |
|
Нарушения мышления Thought disturbance (pos5, pos6) |
10,7 ± 1,0 |
0,85 |
7,85 |
0,001 |
12,1 ± 1,6 |
0,54 |
3,08 |
0,001 |
6,9 ± 0,9 |
0,17 |
0,89 |
>0,05 |
|
Возбуждение Excitement (pos4) |
2,5 ± 1,2 |
0,12 |
0,6 |
>0,05 |
6,0 ± 0,8 |
0,95 |
14,6 |
0,001 |
5,4 ± 1,0 |
0,91 |
11,4 |
0,001 |
|
Параноидное поведение Paranoid beha-vior(pos1, pos2) |
6,2 ± 1,1 |
0,16 |
0,78 |
>0,05 |
11,1 ± 0,8 |
0,95 |
14,6 |
0,001 |
11,0 ± 0,9 |
0,95 |
15,80 |
0,001 |
|
Депрессия Depression (psy1) |
5,4 ± 1,4 |
0,90 |
10,05 |
0,001 |
2,3 ± 1,4 |
0,10 |
0,48 |
>0,05 |
2,2 ± 1,2 |
0,12 |
0,63 |
>0,05 |
|
Общий балл Total score PANSS |
72,0 ± 12,8 |
80,7 ± 12,3 |
76 ± 11,7 |
|||||||||
Примечание: статистическая значимость установлена при р ≤ 0,05; M ± σ – медиана с указанием среднеквадратичного отклонения; r – коэффициент корреляции; t – значение критерия Стьюдента.
Note: statistical significance was set at p < 0.05; M±σ – mean ± standard deviation; r – Pearson’s correlation coefficient; t – Student's t-test.
выраженности по PANSS негативной (5,3 ± 0,7; р = 0,001) и общей психопатологической симптоматики (4,8 ± 1,0; р = 0,001). При определении дополнительных кластеров отмечено значительное повышение по анергии (5,9 ± 0,6; р = 0,001), нарушению мышления (10,7 ± 1,0; р = 0,001) и депрессии (5,4 ± 1,4; р = 0,001). В клинической картине наиболее выражен полиморфный синдром с парафренным бредом и явлениями кататонии (28 % , n = 7). По результатам психологического тестирования опросника Мини-мульт выявлено повышение баллов по базисным шкалам: шизоидность (80 [71; 89]), ипохондрия (70 [58; 82]) и депрессия (70 [61; 79]).
Пациенты характеризовались выраженными чертами личностной изоляции и эмоциональной отстраненности, что проявлялось в затруднении установления межличностных контактов и склонности к внутреннему мироощущению. Высокая степень ипохондрии указывает на предрасположенность к избыточной озабоченности состоянием своего здоровья, что может сопровождаться частыми обращениями к врачам и последующим ста-ционированием, низкой мотивацией к выписке
Таблица 2
Table 2
Синдромально-нозологическая характеристика 3 групп
Syndromal and nosological characteristics across study groups
Группа 1 ••о** Группа 2 Группа 3
(Ра)
Рис. 1. Структура личности пациентов 3 групп по результатам проведения многофакторного сокращённого опросника Мини-Мульт
раноидных тенденций в поведении, иногда сопровождающихся агрессивностью. Психопатологические характеристики осложнялись уменьшением социализации, что зачастую становилось решающим фактором в процессе раннего включения пациентов представленной группы в реабилитацию.
25 человек с чертами асоциального поведения были распределены во 2-ю группу. В структуре психотических проявлений по PANSS с выраженностью негативными (6,2 ± 0,7; р = 0,001) и общими психопатологическими симптомами (5,6 ± 1,2; р = 0,001), по дополнительным кластерам: нарушение мышления (12,1 ± 1,6; р = 0,001), возбуждение (6,0 ± 0,8; р = 0,001), параноидное поведение (11,1 ± 0,8; р = 0,001). Ведущие в клинической картине – бредовый синдром с маниакальным типом аффекта (28 % n = 7) и галлюцинаторно-параноидный с бредовыми идеями малого масштаба (24 % n = 6). В ходе психологического тестирования с использованием опросника МиниМульт получены значительные повышения по основным шкалам: психопатия (80 [71; 89]), паранойяльность (70 [58; 82]) и шизо-идность (70 [61; 79]).
Структура личностных особенностей ха рактеризуется низкой эмоциональной отзыв- 80
чивостью, общим безразличием к социальным нормам и манипулятивными тенденциями в совокупности с хроническим недоверием к окружающим и склонностью к интроспекции. Такое сочетание личностных черт предопределяет затруднения пациентов в установлении и поддержании здоровых межличностных отношений, а также усиливает параноидные убеждения, которые могут проявляться в восприятии окружающих как потенциальные угрозы. Высокая степень шизоидности свидетельствует о тенденции к социальной изоляции и предпочтению интровертированного образа жизни, паранойяльные проявления приводят к искаженному восприятию реальности и дополнительным интерперсональным конфликтам. Из общих психопатологических симптомов стоит отметить выраженность тревожных расстройств и лабильность аффекта. Способствовать ухудшению состояния при этом могут как внешние, так и внутренние факторы, обусловленные наличием параноидного компонента. Для некоторых пациентов из этой группы характерно мышление с параноидными тенденциями, что в большей степени влияет на выраженность асоциального поведения. При наличии позитивной симптоматики на первый план выходят бредовые идеи параноидной направленности на фоне галлюцинаций императивного или враждебного характера.
В 3-ю группу с неустойчивой ремиссией и частым приступообразованием вошли 29 пациентов. По шкале PANSS отмечалась выраженность позитивной симптоматики (5,8 ± 1,2; р = 0,001) и общих психопатологических симптомов (5,2 ± 0,9; р = 0,001) со значительным повышением возбуждения (5,4 ± 1,0; р = 0,001) и параноидного поведения (11,0 ± 0,9; р = 0,001) при определении дополнительных кластеров. В синдромальной структуре превалирует галлюцинаторнопараноидный синдром с бредовыми идеями малого масштаба (31 % n = 9). По опроснику Мини-Мульт высокие результаты по шкалам: ипохондрия (75 [64; 86]), депрессия (75 [65; 85]) и психастения (70 [59; 81]).
Данная группа характеризовалась выраженной предрасположенностью к соматизации эмоциональных и психологических проблем, что проявлялось в избыточной озабоченности состоянием собственного здоровья, наличии глубокой внутренней подавленности и утрате интереса к жизненной деятельности. Характерна повышенная уязвимость к стрессовым ситуациям, что приводит к глубоким когнитивным и эмоциональным затруднениям, включая чрезмерную самокритичность, беспокойство и трудность в сосредоточении. Синергия этих личностных черт способствует формированию когнитивных искажений, а также ригидных мыслительных паттернов, что может создавать порочный круг, усиливающий ощущения тревожности и беспомощности. На первый план в клинической картине выходила позитивная симптоматика, проявляющаяся в виде зрительных или слуховых галлюцинаций. При этом у пациентов отмечался интенсивный бред в основном персекуторного содержания, что влекло за собой появление предрасположенности к психопатоподобному поведению. Также выявлялись различные виды двигательных расстройств с явлениями кататонии. Становление течения психотического расстройства по ремиттирующему типу приводит к снижению комплаенса, сопровождающемуся социальной отгороженностью и ан-гедонией, что ведёт к усилению снижения приверженности пациентов к продолжению терапии и реабилитации после завершения госпитализации.
Обсуждение
При анализе прогностически адверсных клинико-психопатологических факторов во всех группах была выявлена прямая корреляционная зависимость снижения социального спектра с неблагоприятным течением первого психотического эпизода и нарастающим дефектом личности: отсутствие собственной семьи (1-я группа - 92 % n = 23, р = 0,001; 2-я группа - 84 % n = 21, р = 0,001; 3-я группа - 69 % n = 20, р = 0,001), негативный настрой родственников в отношении заболевания пациента (1-я группа - 80 % n = 20, р = 0,001; 2-я группа - 76 % n = 19, р = 0,001; 3-я группа - 66 % n = 19, р = 0,001), отсутствие трудоустройства на момент госпитализации (1-я группа - 88 % n = 22, р = 0,001; 2-я группа - 72 % n = 18, р = 0,001; 3-я группа - 69 % n = 20, р = 0,001) (рис. 2).
У 1-й группы пациентов была отмечена тенденция к или аутистическим чертам личности (76 % n = 19, р = 0,001) и повторным госпитализациям (92 % n = 23, р = 0,001). Пациенты этой группы не стремятся к социализации и постепенно разрывают любые эмоционально-социальные связи внутри собственной семьи и другими родственниками, формируя новые паттерны поведения и приверженность к «госпитализму», над которыми необходимо работать в первую очередь с помощью комплексной программы реабилитации и восстановления.
Пациенты 2-й группы в большинстве случаев стационируются повторно (88 % n = 22, р = 0,001) и в недобровольном порядке (76 % n = 19, р = 0,001). В клинической картине прослеживаются черты агрессивного или аутоагрессивного поведения (72 % n = 18, р = 0,001) в зависимости от преобладания компонента аффекта и позитивной симптоматики. Предрасположенность к психопатоподобному поведению (88 % n = 22, р = 0,001) и суицидальные тенденции (60 % n = 15, р = 0,001) провоцируют конфликты в семье и на рабочем месте, затрудняя выстраивание коммуникативных связей и постепенно приводя пациентов к социальной изоляции. Из-за этого начало лечения и выстраивание коммуникации с пациентом не может быть без совместной работы психиатра и клинического психолога.
Для 3-й группы пациентов характерны многократные повторные госпитализации (79 % n = 23, р = 0,001) вследствие наличия позитивной симптоматики. Под влиянием
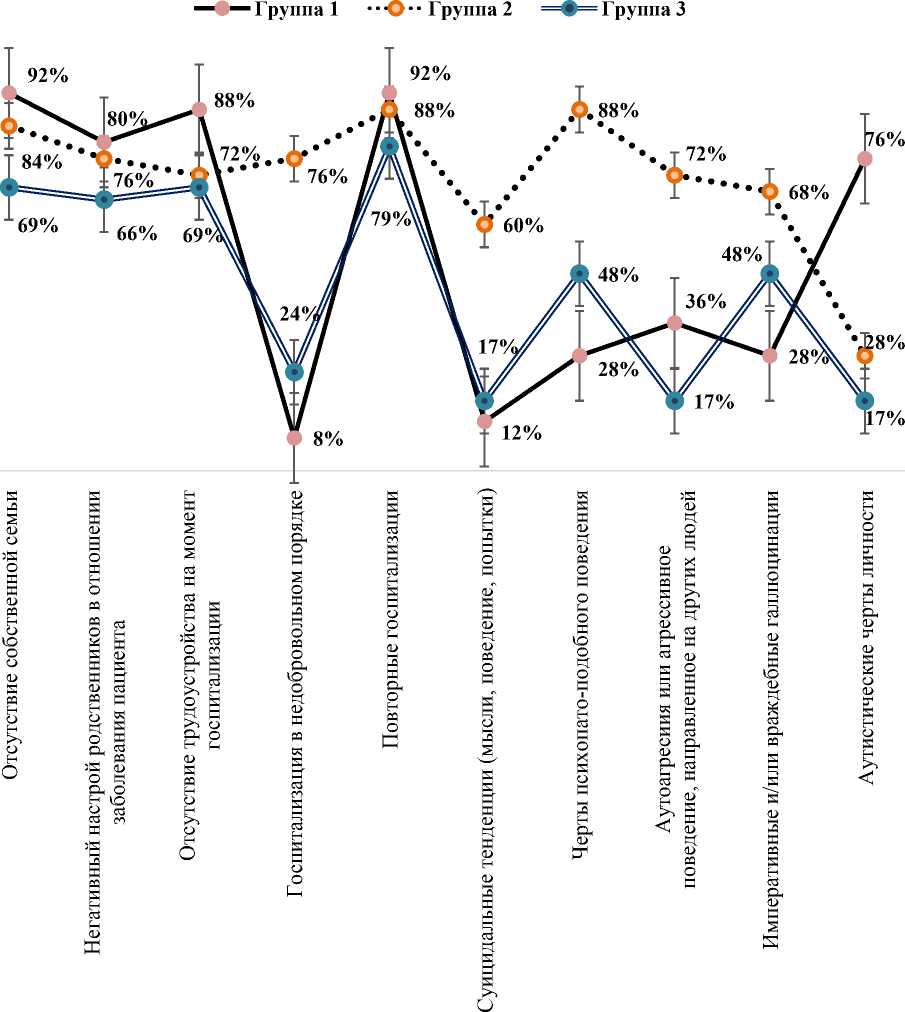
Рис. 2. Характеристика структуры адверсных клинико-психопатологических факторов 3 групп Fig. 2. Comparative profiles of clinical and psychopathological factors across three patient groups
развивающейся бредовой фабулы параноидного характера во время острого психотического эпизода могут наблюдаться черты психопатоподобного поведения (48 % n = 14, р = 0,01), напрямую зависящие от выраженности императивных и/или враждебных галлюцинаций (48 % n = 18, р = 0,01). Проведение психофармакотерапии и программы реабилитации, в отличие от 1-й и 2-й групп, будет в первую очередь направлено на купирование психотической симптоматики и установление стойкой ремиссии. После чего могут быть начаты личностно-ориентированные психосоциальные программы восстановления.
Заключение
Выявление неблагоприятных клиникопсихопатологических факторов представляет собой важный аспект, позволяющий не только установить траекторию течения первого эпизода психоза, но и определить закономерности, характерные для расстройств шизофренического спектра. Ранняя интервенция в значительной степени способствует смягчению симптоматики и улучшению прогноза заболевания. В каждой из выделенных групп (пациенты с социальным снижением, асоциальным поведением, с неустойчивой ремиссией и частым приступообразованием) наблюдаются характерные проявлениям клинической симптоматики и определенный синдромально-нозологический профиль. Выявленные наблюдения могут заложить основу для формулирования целей и методик личностно-социального восстановления пациентов. Влияние на прогностически модифицируемые неблагоприятные факторы может кардинально изменить динамику манифестации болезни, что, в свою очередь, напрямую отражается на стратегии ведения пациентов. Эффективные психо-реабилитационные мероприятия, основанные на комплексном подходе, призваны не только минимизировать негативные последствия, но и способствовать социальной интеграции пациентов. Анализ данных, представленных в исследовании, служит основой для разработки персонализированного компонента в личностно-социальной программе реабилитации «ИМПУЛЬС». Внедрение методов активного участия самих пациентов в процессе реабилитации создаст условия для повышения мотивации и вовлеченности в лечение. В результате междисциплинарного подхода в комплексной терапии (психиатр, психолог, социальный работник) удастся не только сократить рецидивы, но и улучшить долгосрочные результаты восстановления психического здоровья у пациентов с расстройствами шизофренического спектра.


