Проктэктомия с восстановлением внутреннего анального сфинктера, леватора и резервуара при низком раке прямой кишки
Автор: Баширов С.Р., Трифонов М.Н., Тихонов В.И., Баширов Р.C., Кошель А.П., Гайдаш А.А., Панкратов И.В., Карпович А.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 1 т.25, 2010 года.
Бесплатный доступ
Семи пациентам от 38 до 74 лет по поводу рака нижнеампулярного отдела прямой кишки с распространением на анальный канал (T3N0M0 (n=4), T3N1M0 (n=1), T3N0M1 (n=1), T4N2M1 (n=1)) выполнена проктэктомия с тотальной мезоректумэктомией, резекцией внутреннего сфинктера, глубоких порций наружного сфинктера и низведением. На конце низведенной кишки созданы сфинктер из гладкомышечной манжеты, леватор из несвободного сероз но-мышечного лоскута, фиксированного к передней стенке малого таза, и резервуар из поперечно ушитой под слизистой площадки, образованной после формирования леватора. Через 6 месяцев отмечена осознанная дефе кация с позывом 1-2 раза в сутки и удержанием твердого кала, а через 1 год - возможность игнорирования позыва на 15-30 мин. У 5 пациентов T3N0M0-T3N1M0 отмечен безрецидивный период 35 лет. Прогрессирование заболевания отмечено в одном случае (T4N2M1). У пациента (T3N0M1) на фоне химиотерапии (XELOX) зафиксиро вана стабилизация процесса в течение 1,5 лет
Низкий рак прямой кишки, сфинктеролеваторопластика., sphincterlevatorplasticа
Короткий адрес: https://sciup.org/14919201
IDR: 14919201 | УДК: 616.351-006.6-089.87:616.352-089.844
Proctectomia with restoration of internal anal sphincter, levator and colonic pouch after in low rectal cancer
Seven patients from 38 to 74 years of age have been operated with lower third rectal cancer with the distribution on anal channel (T3N0M0 (n=4), T3N1M0 (n=1), T3N0M1 (n=1), T4N2M1 (n=1)). Proctectomia with total mesorectal excision, the resection of the internal sphincter and the external sphincter deep portions and pull through have been performed. Smooth muscles cuffs sphincter, non free smooth muscles rag levator fixed on the anterior of small pelvis, and the colonic pouch having been made of the cross section submucous platform on the levator formation basis have been formed on the end of the reduced gut. In 6 months the conscious defecation with tenesmus 1-2 times a day and the scybalum retarding have been marked. In 1 year patients could ignore tenesmus during 15-30 minutes. The period of 35 years without relapse has been marked in 5 patients T3N0M0 T3N1M0. The disease progressing has been noted in one case (T4N2M1). The process stabilization within 1,5 years has been in patient (T3N0M1) against the background of multimodal chemotherapy (XELOX).
Текст научной статьи Проктэктомия с восстановлением внутреннего анального сфинктера, леватора и резервуара при низком раке прямой кишки
Проблема лечения рака прямой кишки в течение последних десятилетий находится в центре внимания из-за неуклонного роста заболеваемости и неснижающегося уровня смертности. Внимание к данной проблеме заметно возросло с появлением новых сведений о характере роста так называемого “низкого” рака прямой кишки, его взаимоотношения с внутренним и наружным сфинктерами заднего прохода. Появилась возможность в строгом соответствии с онкологическими принципами и учетом степени распространения опухолевого процесса, его гистологической формой и локализацией дистального края опухоли относительно зубчатой линии выполнять новые сфинктеросохраняющие вмешательства. Речь идет о сверхнизких передних резекциях с эксцизией леваторов, интерсфинктерной резекции с полным или частичным удалением внутреннего сфинктера, а также резекции “close shave1” за линией пальпаторно определяемого края опухоли [3–5, 10].
Новое качество операций не уменьшило процент нарушений резервуарной и удерживающей функций – “low anterior resection syndrome2”. Так в мировой практике называется сочетание многомоментного и неполного опорожнения, императивных позывов, инконтиненции, обусловленных резекцией ампулы прямой кишки и слабостью сфинктерного аппарата. Прототипом искусственной ампулы стала разработка F. Lasorthes и R. Parc J-образного толстокишечного резервуара в 1986 году, используемого в настоящее время при выполнении передней, брюшно-анальной, интерсфинктерной резекций и экстирпации прямой кишки. В числе неблагоприятных отдаленных результатов методики у 1/4 больных отмечены стойкие запоры, требующие применение слабительных препаратов, очистительных клизм и даже катетеризации резервуара для его опорожнения [1]. Степень неполного опорожнения резервуара прямо пропорциональна его величине. Усугубляют эвакуацию послеоперационное расширение и опущение резервуара с уменьшением угла между его осью и тазовым дном [3, 11, 12]. Поэтому в отношении формы резервуара, техники формирования и топографии мнения расходятся. Что же касается профилактики инконтиненции после сфинктерсох-раняющих и сфинктеруносящих вмешательств, исследования последних лет показали, что использование поперечно-полосатых мышц для создания искусственного сфинктера значительно уступает в эффективности неосфинктеру из собственной мышечной оболочки кишки [2, 3, 6, 10]. Дискутабельным остается только технология его формирования.
С целью восстановления естественной и управляемой дефекации при радикальных вмешательствах у больных раком нижнеампулярного отдела прямой кишки с переходом на анальный канал нами разработана операция в объеме проктэктомии с тотальной мезоректумэктомией, резекцией внутреннего сфинктера, глубоких порций наружного сфинктера с низведением и формированием гладкомышечной манжеты, леватора из серозно-мышечного лоскута и резервуара на низведенной кишке [7–9].
Материал и методы
Экспериментальные исследования с соблюдением правил проведения работ с экспериментальными животными выполнены на 10 беспородных собаках с целью разработки способа операции и гистологической оценки морфогенеза сфинктера, леватора и резервуара. Об- разцы тканей фиксировали в 9% нейтральном формалине, приготовленном на фосфатном буфере (pH 7,0), обезвоживали в этиловом спирте возрастающей концентрации, заливали в парафин и готовили срезы толщиной до 5 мкм. Гистологические срезы окрашивали гематоксилин-эозином и пикрофуксином по Ван-Гизону. Световую микроскопию производили на микроскопе “CARL ZEISS JENA” с мультивидеокамерой DIGITAL MICRO и программой оцифровки AverMEDIA EZCapture. Оптическую систему калибровали с помощью объект-микрометра и проводили морфометрические исследования оцифрованных гистологических препаратов в редакторе Adobe Photoshop CS с использованием окулярной морфометрической сетки Салтыкова с 60 тестовыми точками нулевой толщины. С каждого препарата выполнялось 20–50 цифровых снимков, на каждый из которых наносилась сетка Салтыкова по 5 раз. Общее число тестовых точек составило 125000. Результаты морфометрии обрабатывали с помощью методов альтернативной статистики. Статистическую значимость различий средних значений оценивали по t критерию Стьюдента.
В клинике по разработанной методике оперировано 7 пациентов в возрасте от 38 да 74 лет по поводу высоко-и умереннодифференцированных аденокарцином нижнеампулярного отдела прямой кишки с расположением нижнего края опухоли от 8 до 35 мм от анального отверстия. В 4 случаях опухоль занимала 1/2 окружности кишки, прорастала стенку кишки, не имела регионарных и отдаленных метастазов (T3N0M0). У одного пациента был выявлен метастаз в параректальный лимфатический узел (T3N1M0). И два пациента были с IV стадией опухолевого процесса с билобарными множественными метастазами печени (T3N0M1 и T4N2M1). Обследование больных в течение первого года после операции производили 1 раз в 3 месяца, в течение второго года 1 раз в 6 месяцев, в дальнейшем – 1 раз в год. Для этого использовали стандартный объем диагностических методов, включающий лабораторные и инструментальные методы исследования. Изучение функции сфинктеров проводили на аппарате POLIGRAF ID с использованием баллонного водноперфузионного 8-ми канального катетера 9012Р2311 Y1731 для аноректальной манометрии и водноперфузионного 8-ми канального катетера 9012P2391 Y1631 для профилометрии. Полученные данные обрабатывались с помощью компьютерной программы POLIGRAM NET.
Результаты и обсуждение
Способ операции. Абдоминальным лапаротомным доступом выполняли мобилизацию кишки с тотальной мезоректумэктомией до уровня леваторов. Затем со стороны промежности на уровне анокутанной линии накладывали 5 нитей-держалок. Сразу за ними просвет анального канала герметизировали кисетным швом. Между держалками и кисетным швом анальный канал пересекали и проникали в межсфинктерное пространство, через которое выполняли мобилизацию внутреннего сфинктера и глубокой порции наружного сфинктера в одном фасциально-футлярном блоке с опухолью и прямой киш- кой. На конце низводимой кишки формировали гладкомышечный жом путем циркулярного отсепарирования серозномышечной оболочки высотой 12– 15 мм от подслизистой основы и фиксации ее в форме манжеты (рис. 1 на 3-й стр. обложки) [7]. Выше гладкомышечного жома на 12–20 мм рассекали серозно-мышечную оболочку в поперечном направлении на ширину противобрыжеечного участка кишки (15–18 мм). Вдоль верхнего и нижнего краев крепления брыжейки и подвесков противобрыжеечного
Таблица 1
Динамика процентного отношения клеточных структур в зоне гладкомышечной манжеты при окраске гематоксилином и эозином
|
Параметры |
Контроль, % |
Низведение 10 сут., % |
Низведение 30 сут., % |
Низведение 6 мес., % |
|
Эпителиальная пластинка |
2,07±0,14 |
5,87±0,231 |
6,20±0,231, 2 |
7,51±0,171, 2, 3 |
|
Коллагеновые волокна |
67,30±0,46 |
35,83±0,461 |
37,55±0,471, 2 |
54,29±0,321, 2, 3 |
|
70,57±0,58* |
26,40±0,561* |
50,95±0,641, 2* |
47,85±0,641, 2, 3 |
|
|
Гладкая мускулатура |
22,73±0,41 |
48,66±0,481 |
38,98±0,481, 2 |
25,38±0,281, 2, 3 |
|
Свободный интерстиций |
5,41±0,22 |
7,28±0,251 |
16,32±0,361, 2 |
11,02±0,201, 2, 3 |
|
Сосуды с просветом |
2,11±0,14 |
1,00±0,0971 |
0,34±0,0571, 2 |
0,76±0,0561, 2, 3 |
|
Сосуды облитерированные |
0,34±0,05 |
0,13±0,0351 |
0,09±0,0291, 2 |
0,55±0,0691, 2, 3 |
|
Лимфатический фолликул |
0,04±0,019 |
1,33±0,111 |
0,53±0,0711, 2 |
0,46±0,0441, 2, 3 |
* – значения, полученные с препаратов, окрашенных пикрофуксином по Ван-Гизону.
участка кишки выполняли еще два параллельных рассечения серозно-мышечной оболочки длинной 65–70 мм. Намеченный таким образом прямоугольник из серозно-мышечного слоя отсепаровывали от подслизистой оболочки, сохраняя его связь со стенкой кишки на проксимальном конце (рис. 2А на 3-й стр. обложки) [9]. Подслизистую площадку растягивали с помощью нитей-держалок в поперечном направлении и
Таблица 2
Динамика процентного отношения клеточных структур основания и средней трети лоскута-леватора при окраске по Ван-Гизону
|
Параметры |
Контроль, % |
Лоскут-леватор 10 сут., % |
Лоскут-леватор 30 сут., % |
Лоскут-леватор 6 мес., % |
|
Коллагеновые волокна |
4,21+0,3 |
16,93+0,41 |
22,51+0,61,2 |
30,25+0,71,2,3 |
|
Гладкая мускулатура |
93,67+0,4 |
79,42+0,51 |
63,32+0,81,2 |
66,95+0,71,2,3 |
|
Сосуды с просветом |
1,09+0,17 |
0,62+0,11 |
0,45+0,11,2 |
0,34+0,091,2,3 |
|
Свободный интерстиций |
1,01+0,16 |
3,03+0,21 |
13,72+0,21,2 |
2,47+0,21,2,3 |
1 – для р ≤ 0,05 относительно контроля; 2 – для р ≤ 0,05 относительно экспериментальной группы со сроком наблюдения 10 суток; 3 – для р ≤ 0,05 относительно экспериментальной группы со сроком наблюдения 30 суток.
ушивали узловыми швами до сопоставления серозно-мы шечного слоя (рис. 2Б на 3-й стр. обложки). Выполнив низведение и зафиксировав кишку в промежности, накладывали 2–4 узловых шва абдоминальным доступом между верхушкой лоскута и передней полуокружностью тазовой брюшины (рис. 3 на 3-й стр. обложки). После санации и дренирования малого таза производили низведение кишки на промежность и фиксировали ее узловыми швами за гладкомышечную манжету к кольцу подкожной порции наружного сфинктера. Избыток подслизистой оболочки кишки после формирования мышечной манжеты использовали для создания анального валика, сшивая ее с перианальной кожей [8].
Морфологические изменения модели гладкомышечного сфинктера после проктэктомии были оценены в эксперименте методом гистостереометрии с применением окулярной морфометрической сетки Салтыкова. Результаты сравнивались с параметрами аналогичных анатомических образований анального канала здоровых неоперированных собак (табл. 1).
К 10 суткам эксперимента отмечено превышение удельного объема фракции эпителиальной пластинки в среднем на 64%, к 30 суткам – на 66% и на 72% к 6 месяцу по отношению к контролю, что обусловлено анатомическими особенностями низведенного отдела ободочной кишки. Относительный объем фракции гладкой мускулатуры в области гладкомышечной манжеты к 10 суткам эксперимента превышал аналогичный объем мышечной ткани внутреннего сфинктера в контроле в среднем на 54%, это объясняется удвоением мышечной ткани при формировании манжеты. Обращает на себя внимание прогрессирующее снижение в среднем на 19% показателей объема гладкой мускулатуры в искусственном сфинктере к 30 суткам и на 47% к 180 суткам эксперимента. Учитывая, что к 6 месяцу эксперимента регистрируется в среднем снижение на 20% фракции кровеносных сосудов с действующим просветом по отношению к 10 суткам, атрофические изменения мышечной пластинки объясняем недостаточным кровоснабжением дистального отдела низведенной кишки. Одновременно происходил неоангиогенез, что подтверждалось ростом фракции сосудов с просветом к 6 месяцам по отношению к 30 суткам на 55%. Иными словами, к 30 суткам в мышечной манжете развивается ишемическая атрофия гладкой мускулатуры, которая сохраняется и к 6 месяцу. Параллельно ишемической атрофии мышечной ткани идет прогрессирующий рост коллагеновой фракции с 35,83±0,46% до 54,29±0,32%. Одновременно с этим в искусственном сфинктере к 30 суткам эксперимента наблюдается прогрессирующий интерстициальный отек по сравнению с 10 сутками, с постепенным его уменьшением к 6 месяцу, что связано со стиханием воспалительного процесса в тканях в области гладкомышечной манжеты. На это указывает увеличение фракции свободного интерстициального пространства на 55% и снижение его на 32% к 6 ме- сяцам по отношению к 30 суткам (табл. 1).
Как показали морфологические исследования, в основании и средней трети гладкомышечного лоскута-леватора на фоне стихания послеоперационного отека, облитерации половины сосудов и увеличения коллагеновых волокон отмечено снижение объема гладкой мускулатуры на 28% к концу эксперимента по сравнению с контролем (табл. 2). Наружная треть лоскута, фиксированная к стенке таза, трансформируется в соединительную ткань.
Разработанный способ был применен у 7 больных. Послеоперационной летальности не было. В двух случаях отмечено формирование абсцесса промежностной части низведенной кишки, которые устранены путем дренирования и временного выключения низведенной кишки из пассажа колостомой.
У 4 пациентов со II стадией (T3N0M0) на фоне адъювантной монохимиотерапии (кселода 2500 мг/м2/сутки, 6 месяцев) отмечено безрецидивное течение с максимальным сроком наблюдения 4,5 года. У пациента с III стадией (T3N1M0) и наличием метастаза в параректальный лимфатический узел на фоне монохимиотерапии безре-цидивный период составил 3 года. У больного с IV стадией (T3N0M1) с множественными билобарными метастазами на фоне полихимиотерапии по программе XELOX отмечено уменьшение максимальных размеров метастазов печени с 69х44х30 мм в S4 после 6 курсов ПХТ до 48 мм. У другого пациента с IV стадией заболевания (T4N2M1) с распространением опухоли в параректальную клетчатку, мочевой пузырь, поражением параректальных и подвздошных лимфатических узлов, множественными билобарными метастазами в печень проводилась терапия в режиме Мейо. Через 6 мес. у данного больного отмечено прогрессирование основного заболевания.
Пациенты в течение первых трех месяцев были вынуждены постоянно использовать памперсы из-за непроизвольной, многомоментной и длительной дефекации от 3 до 7 раз в сутки, недержания всех компонентов кишечного содержимого. Через 6 месяцев установилась осознанная дефекация 1–2 раза в сутки с предшествующим позывом, элементы держания твердого кала, пациенты используют подкладные с периодическим ношением памперса. Через 1 год установилась осознанная дефекация
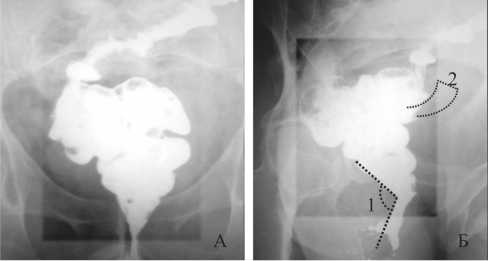
Рис. 5. Проктограммы через 1 год после операции: А – резервуар в прямой проекции; Б – резервуар в боковой проекции; пунктирными линиями выделен резервуарноанальный угол (1) и проекция гладкомышечного лоскута леватора (2)
-
1 раз в сутки. С этого же времени пациенты отмечают возможность игнорировать позыв на дефекацию более 15– 40 мин с удержанием твердого кала. Пациенты используют подкладные, посещают общественные места.
При аноректальной манометрии через 6 месяцев после проктэктомии показатели среднего давления покоя в зоне мышечной манжеты и наружного сфинктера были одинаково снижены (12,7–14,8 мм рт.ст.). Через 1,5 года отмечен прирост среднего давления покоя до 28,8±4,2 мм рт. ст. с увеличением среднего максимального значения до 77,0±21 мм рт.ст.
Функция сохраненных порций наружного сфинктера после проктэктомии оценивалась по величине максимального произвольного давления сжатия. На фоне произвольного сокращения наружного сфинктера был отмечен статистически значимый прирост давления в анальном канале. Через 6 месяцев после операции среднее давление сжатия составило 22,6±7,8 мм рт. ст., при максимальном значении 57,5±8,7 мм рт. ст. Через 1,5–2 года после операции отмечено увеличение давления сжатия до 48,6±12 мм рт. ст. при максимальном значении 121,5±17 мм рт.ст.
Длину физиологического анального канала и зону высокого давления определяли с помощью метода протягивания водноперфузионного 8-ми канального катетера для профилометрии. Зона высокого давления отличалась более высокими значениями средних и максимальных показателей давления покоя и сжатия, а длина ее увеличивалась при попытке удержания. Через 1 год после проктэктомии на фоне произвольного сокращения наружного сфинктера протяженность зоны высокого давления возрастала с 1,6–2,2 до 3,2–3,5 см.
Для построения трехмерного графического изображения давления сфинктеров низведенной кишки использовали векторный анализ объема, который позволил определить расположение искусственного сфинктера, рассмотреть асимметрию его стенок в покое и при произвольном удержании (рис. 4 на 3-й стр. обложки). Значение гладкомышечного сфинктера в формировании векторного объема оценивали при сравнительном анализе результатов профилометрии заднего прохода и зоны повышенного давления. В среднем 85,8±6% векторного объема после проктэктомии со сфинктеролеваторопла-стикой определялось в зоне повышенного давления, образованной тонусом гладкомышечной манжетки. Поэтому трудно было представить формирование непроизвольного компонента держания у больных после проктэкто-мии без участия сфинктера, сформированного из собственной мышечной пластинки низведенной кишки.
Значение лоскута-леватора у пациентов после про-ктэктомии было зафиксировано проктографией (рис. 5). Помимо образования резервуара с зоной повышенного давления в области гладкомышечного сфинктера было отмечено вертикальное положение резервуара с нормальным значением аноректального угла в боковой проекции, обеспечивающих профилактику неполного опорожнения низведенной кишки. Таким образом, сформированный лоскут-леватор препятствует опущению резервуара и уменьшению угла между его осью и тазовым дном. При изучении динамики резервуарной функции было отме- чено, что в течение первых 3 месяцев чувствительность резервуара снижена. Это подтверждается высоким пороговым объемом до 34 мл, в дальнейшем чувствительность восстанавливается. Объем дефекации приближается к нижней границе нормы через 1 год. Максимально переносимый объем в первые 6 месяцев составляет в среднем 25–35% от должного и ко второму году достигает 55–60%.
Выводы
-
1. Операция проктэктомия с восстановлением внутреннего анального сфинктера, леватора и резервуара существенно улучшает качество жизни больных в отдаленном послеоперационном периоде, не уступая в радикализме экстирпации прямой кишки с колостомой.
-
2. Гладкомышечный сфинктер способствует восстановлению элементов непроизвольного компонента держания кала за счет увеличения среднего давления покоя (28,8±4,2 мм рт.ст.) и протяженности зоны высокого давления (3,2–3,5 см) в промежностном отделе низведенной кишки. Искусственный сфинктер, при неизбежных процессах атрофии гладкой мускулатуры в дистальном отделе низведенной кишки из-за натяжения, дефицита кровообращения и окружающего деформирующего фиброза в полости таза, позволяет сохранить половину объемной массы гладкой мускулатуры (25,38±0,28%), аналогичной количеству в естественном внутреннем сфинктере здоровых собак (22,73±0,41%).
-
3. Резервуар способствует формированию ампулярного отдела низведенной кишки с одномоментным опорожнением и урежением дефекаций, не требующим применения слабительных препаратов и очистительных клизм.
-
4. Гладкомышечный лоскут-леватор препятствует опущению резервуара, обеспечивая нормальную величину аноректального угла и угла между осью резервуара и тазовым дном, определяющих продолжительность дефекации и полноту эвакуации из низведенной кишки.
Список литературы Проктэктомия с восстановлением внутреннего анального сфинктера, леватора и резервуара при низком раке прямой кишки
- Ближайшие и отдаленные результаты сфинктеросохраняющих операций с формированием толстокишечного J-образного резервуара/Г.И. Воробьев, Т.С. Одарюк, П.В. Царьков [и др.]//Хирургия. -2000. -№6. -С. 41-47.
- Воробьев Г.И., Одарюк Т.С., Царьков П.В. Создание искусственного запирательного аппарата после экстирпации по поводу рака прямой кишки//Рос. жур. гастроэнт., гепат., колопрокт. -1998. -№4. -С. 58-60.
- Жерлов Г.К., Баширов С.Р. Резервуарные и сфинктермоделирующие технологии в хирургии рака прямой кишки. -Новосибирск: Наука РАН, 2008. -184 c.
- Капуллер Л.Л., Царьков П.В., Одарюк Т.С., Талалакин А.И. Клинико морфологическое обоснование интерсфинктерной резекции прямой кишки в лечении низкого ректального рака//IV Всероссийская конференция "Актуальные проблемы колопроктологии" с международным участием. -Иркутск, 1999. -С. 164-166.
- Одарюк Т.С., Царьков П.В., Талалакин А.И. Новая сфинктеросохраняющая операция при нижнеампулярном раке прямой кишки//Российский онкологический журнал. -1998. -№6. -С. 16-20.
- Отдаленные результаты формирования гладкомышечного жома в области промежностной колостомы у больных после экстирпации прямой кишки/Т.С. Одарюк, Л.Л. Капуллер, Л.Ф. Подмаренкова [и др.]//Хирургия. -1994. -№10. -С. 23-26.
- Патент РФ №2206280. Способ формирования резервуарного колоанального анастомоза после брюшно анальной резекции прямой кишки/Г.К. Жерлов, С.Р. Баширов,И.В. Панкратов, Т.О. Хурганов. -№2001130662/14; заявл. 12.11.2001; опубл. 20.06.2003; бюл.№17.
- Патент РФ №2292846. Способ восстановления сосудистого механизма держания при формировании искусственного заднего прохода/Г.К. Жерлов, С.Р. Баширов, И.В. Панкратов. -№2004123910/14; заявл. 04.08.2004; опубл. 10.02.2007; бюл. №4.
- Приоритет на изобретение №2009113075. Способ формирования леватора на низведенной кишке при резекции прямой кишки c удалением различных порций наружного сфинктера/С.Р. Баширов, Р.С. Баширов, М.Н. Трифонов, И.В. Панкратов, А.А. Гайдаш, Р.В. Семакин. -Заявл. 07.04.2009.
- Одарюк Т.С., Воробьев Г.И., Шелыгин Ю.А. Хирургия рака прямой кишки. -М.: Дедалус, 2005. -256 с.
- Horizontal inclination of the longitudi-nal axis of the colonic J pouch: defining causes of evacuation difficulty/J. Hida,M. Yasutomi, T. Maruyama, T. Tokoro, T. Uchida, T. Wakano,R. Kubo//Dis. Colon. Rectum. -1999. -[Vol.]42. -P. 1560-1568.
- Enlargement of colonic pouch after proctectomy and coloanal anastomosis: potential cause for evacuation difficulty/J. Hida,M. Yasutomi, T. Maruyama, T. Tokoro, T. Wakano, T. Uchida//Dis. Colon. Rectum. -1999. -[Vol.]42. -P. 1181-1188.


