Провоспалительные цитокины и аутоантитела к кардиомиоцитам у пациентов с пароксизмальными наджелудочковыми тахикардиями
Автор: Дедкова А.А., Суслова Т.Е., Кологривова И.В., Баталов Р.Е., Антонченко И.В., Попов С.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 3-1 т.25, 2010 года.
Бесплатный доступ
Проведена оценка уровня сывороточных IL-1β, TNF-α, аутоантител к ткани сердца и маркеров повреждения миокарда (тропонина I и сБСЖК) у пациентов с пароксизмальными наджелудочковыми тахикардиями. Обследовано 95 пациентов (40 женщин и 55 мужчин) в возрасте от 26 до 55 лет (средний возраст 49,6±2,8 лет). У 39 из них диагностирована пароксизмальная форма фибрилляции предсердий (ПФП), у 29 - синдром Вольфа-Паркинсона-Уайта (ВПУ), у 27 - атрио-вентрикулярная узловая тахикардия (УТ). Контрольную группу составили 30 практически здоровых добровольцев. Определяли интерлейкин 1β (IL-1β), фактор некроза опухолей α (TNF-α), сердечный белок, связывающий жирные кислоты (сБСЖК), и тропонин I методом твердофазного иммуноферментного анализа, аутоантитела к ткани сердца методом непрямой иммунофлуоресценции. ПФП и синдром ВПУ сопровождались увеличением концентрации сывороточных TNF-α (медиана составила 23,1 пг/мл и 39,25 пг/мл при ПФП и синдроме ВПУ соответственно) и IL-1β (48,5 пг/мл и 55,26 пг/мл при ПФП и синдроме ВПУ соответственно). При УТ увеличения содержания провоспалительных цитокинов в свободной циркуляции по сравнению с группой контроля не наблюдалось. Концентрация сБСЖК была повышена при ПФП. Антиядерные аутоантитела с наибольшей частотой выявлялись при ПФП, антисарколеммные - только при ВПУ, антифибриллярные аутоантитела определялись с высокой частотой при всех исследованных видах нарушений ритма сердца.
Пароксизмальные наджелудочковые тахикардии, цитокины, тропонин i, сердечный белок, аутоантитела к ткани сердца, связывающий жирные кислоты
Короткий адрес: https://sciup.org/14919224
IDR: 14919224 | УДК: 616.12-008.311
Proinflammatory cytokines and cardiomyocyte autoantibodies in patients with paroxymal supraventricular tachycardias
95 patients were examined including 39 with paroxysmal atrial fibrillation (AF), 29 patients with Wolff-Parkinson-White (WPW) syndrome, and 27 with atrioventricular nodal tachycardia. The control group consisted of 30 healthy volunteers. Interleukin 1β (IL-1β), tumor necrosis factor α (TNF-α), heart-type fatty acid binding protein (H-FABP) and troponin I were defined using the technique of enzyme-linked immunosorbent assay (ELISA); antiheart autoantibodies - by indirect immunofluorescence. In patients with AF and WPW syndrome the level of TNF-α was higher than in the control group (23.1 pg/ml и 39.25 pg/ml, respectively), so as the level of IL-1β (48.5 pg/ml и 55.26, pg/ml, respectively). There wasn't detected an elevation of proinflammatory cytokines' concentration in patients with nodal tachycardia as compared to the control group. H-FABP was elevated in patients with AF. The level of antinuclear autoantibodies was higher in patients with AF, the level of antisarcollema antibodies was elevated in patients with WPW only, antifibrillar autoantibodies in all groups of arrhythmic patients were higher, than in the control group.
Текст научной статьи Провоспалительные цитокины и аутоантитела к кардиомиоцитам у пациентов с пароксизмальными наджелудочковыми тахикардиями
В настоящее время в качестве неотъемлемой части патогенеза многих заболеваний сердечно-сосудистой системы, таких как атеросклероз, сердечная недостаточность, сахарный диабет, рассматривается системная воспалительная активность, проявляющаяся повышенным уровнем сывороточных провоспалительных цитокинов [12]. Имеются единичные работы, касающиеся изучения участия воспаления в развитии наджелудочковых нарушений ритма сердца (НРС) [1, 5]. В качестве показателей воспалительной реакции используется определение С-ре-активного белка (СРБ) и провоспалительных цитокинов. Известно, что последние способны модулировать функции сердечно-сосудистой системы и могут вырабатывать- ся непосредственно в ткани сердца при определенных патологических состояниях, и на поверхности кардиомиоцитов имеются специфические к ним рецепторы [8, 10, 12]. Повышение уровня сывороточных провоспали-тельных цитокинов [интерлейкин 1в (IL-1в), фактор некроза опухолей б (TNF-б)] является чувствительным маркером воспаления, однако все же носит неспецифический характер. Возрастание титра аутоантител (АТ) к ткани сердца указывает на воспалительный процесс с аутоиммунным компонентом, локализованный непосредственно в миокарде [4]. В случае неспособности регулирующих систем к поддержанию гомеостаза цитокины и аутореактивные АТ могут оказывать цитотоксическое дей- ствие, приводя к деструктивным процессам и выходу маркеров повреждения миокарда в кровоток. Сердечные формы тропонина I (сТнI) и белка, связывающего жирные кислоты (сБСЖК), являются наиболее современными маркерами повреждения миокарда. Определение данных показателей в совокупности позволяет судить о протекании в миокарде субклинического аутоиммунного воспаления.
В связи с этим целью работы явилась оценка уровня сывороточных IL-1в, TNF-б, аутоантител к ткани сердца и маркеров повреждения миокарда (сТнI и сБСЖК) у пациентов с пароксизмальными наджелудочковыми тахикардиями.
Материал и методы
Обследовано 95 пациентов (40 женщин и 55 мужчин) в возрасте от 26 до 55 лет (средний возраст 49,6±2,8 лет). У 39 из них диагностирована пароксизмальная форма фибрилляции предсердий (ПФП), у 29 – синдром Воль-фа–Паркинсона–Уайта (ВПУ), у 27 – атриовентрикулярная узловая тахикардия (УТ). Контрольная группа была сопоставима по полу и возрасту с клиническими группами и состояла из 30 практически здоровых добровольцев. У всех обследованных в качестве основной либо сопутствующей патологии не было выявлено острых заболеваний воспалительного характера, и традиционные лабораторные показатели воспаления были в пределах нормальных значений. Критериями исключения явились: наличие острых воспалительных заболеваний или обострения хронических воспалительных заболеваний в течение 2 недель до включения в исследование; тяжелая сердечная недостаточность ФК III, IV по классификации NYHA; острый инфаркт миокарда, перенесенный менее 2 месяцев назад; стенозирующий атеросклероз коронарных артерий без реваскуляризации; заболевания щитовидной железы, сахарный диабет, ревматическая болезнь сердца.
Материалом для исследования служила сыворотка крови. Исследуемую сыворотку хранили при температуре –70 °С. Образцы, в которых произошел гемолиз, исключались из исследования.
Определение концентрации провоспалительных цитокинов (IL-1в и TNF-α), тропонина I и сБСЖК в сыворотке крови проводили с помощью иммуноферментно-го анализа (тест-системы ООО “Протеиновый контур”, Санкт-Петербург; “Hycult biotechnology”, Нидерланды и “Biomerica”, Германия соответственно). Антитела к мио- карду определяли методом непрямой иммунофлуоресценции (тест-система “IMMCO Diagnostics”, USA). По локализации флуорохрома на гистологическом препарате методом флуоресцентной микроскопии учитывали наличие антифибриллярных, антисарколеммных и антинук-леарных антител.
Статистическую обработку результатов проводили с помощью пакета программ SPSS 11.5 for Windows. Использовали метод Шапиро–Вилкса, критерии Крускала–Уоллиса, Манна–Уитни с поправкой Бонферронни, точный критерий Фишера; корреляционный анализ проводили по методу Спирмена. Различия считали достоверными при р<0,05. Результаты представляли в виде медианы (Ме) с интерквартильным размахом (25–75-й процентиль).
Результаты
Содержание провоспалительных цитокинов отличалось в разных клинических группах и было наибольшим при ПФП и синдроме ВПУ. Концентрация IL-1 β изменялась наиболее значительно (таблица).
При вышеуказанных суправентрикулярных тахикардиях повышение уровня данного цитокина было достоверным по сравнению с группой здоровых добровольцев (р=0,005 для ПФП и синдрома ВПУ). Концентрация TNF- α при ПФП и синдроме ВПУ была также выше, чем в контрольной группе (р=0,005 для ПФП и синдрома ВПУ). При ПФП медиана превышала медиану в группе здоровых доноров в 3,8 раз, при синдроме ВПУ – в 6,51 раз. При атриовентрикулярной УТ наблюдалось увеличение концентрации TNF- α по сравнению с контрольной группой (р=0,035), достоверного увеличения концентрации IL-1 β не отмечалось (р=0,165).
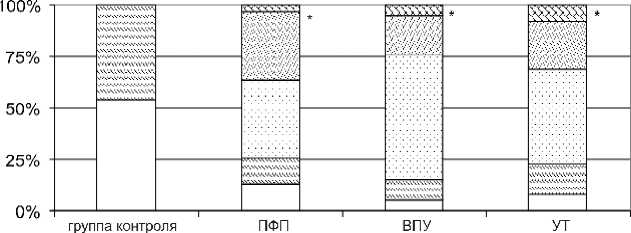
У всех обследуемых определялись АТ к компонентам кардиомиоцитов. Частота выявления АТ к ткани сердца в группе здоровых добровольцев была невысокой. У большинства из них АТ найдено не было, у остальных – выявлены в диагностически незначимом титре 1:20. Во всех группах пациентов с пароксизмальными суправентрикулярными тахикардиями наблюдалось достоверное увеличение частоты обнаружения АТ к фибриллярным структурам миокарда (р=0,005 для всех групп), рисунок 1.
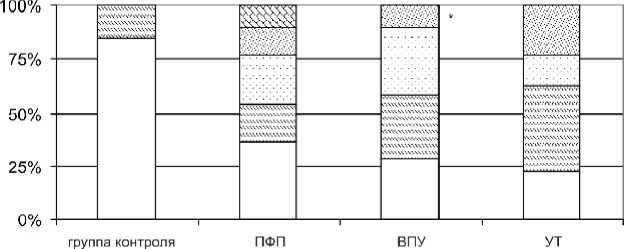
Частота появления АТ к сарколеммным структурам миокарда была повышена достоверно только при синдроме ВПУ (р=0,035), рисунок 2.
При исследовании уровня АТ к ядрам кардиомиоцитов выявлено достоверное увеличение АТ данной специфичности во всех группах пациентов с НРС. При ПФП
Таблица
Концентрация провоспалительных цитокинов у пациентов с пароксизмальными наджелудочковыми тахикардиями
|
Обследованные группы |
Концентрация фактора некроза опухолей-α, пкг/мл, Me (Q1–Q3) |
Концентрация интерлейкина-1β, пкг/мл, Me (Q1–Q3) |
|
Контрольная группа, n=30 |
6,02 (3,02–17,62) |
1,09 (0,001–20,08) |
|
Пациенты с пароксизмальной фибрилляцией предсердий, n=39 |
23,1* (18,94–45,09) |
48,5* (23,87–391,6) |
|
Пациенты с синдромом Вольфа–Паркинсона–Уайта, n=29 |
39,25* (27,04–68,59) |
55,26* (15,09–880,55) |
|
Пациенты с атриовентрикулярной узловой тахикардией, n=27 |
26,71* (21,48–37,01) |
28,62 (1,20–238,06) |
Примечание: * – p<0,05 по сравнению с контрольной группой; Ме – медиана; Q1 – 25-й процентиль; Q3 – 75-й процентиль; n – число обследованных.
наблюдался самый высокий титр и максимальная частота встречаемости АТ к ядрам. Различия частот по сравнению с контрольной группой были достоверными (р=0,005), рисунок 3. При синдроме ВПУ частота выявления АТ к ядрам кардиомиоцитов была достоверно выше, чем в контрольной группе (р=0,025). При УТ антинуклеарные АТ также определялись достоверно чаще, чем в группе здоровых доноров (р=0,035).
С помощью корреляционного анализа мы проследили взаимоотношения между маркерами повреждения миокарда, провоспалительными цитокинами и аутоантителами различной специфичности при пароксизмальных суправентрикулярных тахикардиях.
При ПФП умеренная корреляционная связь обнаружена между аутоантителами к фибриллярным структурам миокарда и аутоантителами к сарко-леммным структурам (r=0,48). Корреляционная связь средней силы наблюдалась между сБСЖК и IL-1 β (r=0,53). Тесная взаимосвязь была выявлена между исследуемыми провоспалительными цитокинами TNF- α и IL-1 β (r=0,78), а также между IL-1 β и аутоантителами к фибриллярным структурам миокарда (r=0,76).
При синдроме ВПУ корреляционной связью средней силы между собой были связаны исключительно провоспали-тельные цитокины IL-1 β и TNF- α (r=0,70).
При УТ были найдены тесные корреляционные связи в основном между блоками провоспалительных цитокинов и индикаторов аутоиммунного воспаления. TNF- α коррелировал с антителами к фибриллярным структурам миокарда (r=0,89) и с антисарколеммными аутоантителами (r=0,89). Сильная связь обнаружена между IL-1 β и антинуклеарны-ми аутоантителами (r=0,89). Кроме того, была выявлена положительная тесная корреляционная связь внутри блока
| □аши!ела uicyiciBytoi Qinip1;20 □"1И1р1;40 Q титр 1.80 QiMipLWO |
Рис. 1. Частота выявления антител к фибриллярным структурам миокарда (* – p<0,05 по сравнению с группой контроля)
(jантитела отсутствуют м титр 1:20 ититр1:40 ^титр 1:80 щ титр 1:160
Рис. 2. Частота выявления антител к сарколеммным структурам миокарда (* – p<0,05 по сравнению с группой здоровых добровольцев)
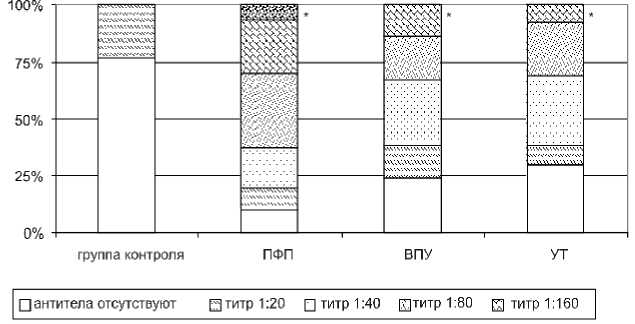
Рис. 3. Частота выявления антител к ядрам кардиомиоцитов (* – p<0,05 по сравнению с группой здоровых добровольцев)
индикаторов аутоиммунного воспале ния между антифибриллярными и антисарколеммными антителами (r=0,85).
Подобных корреляционных связей в группе здоровых доноров установлено не было.
При исследовании концентрации маркеров повреждения миокарда было обнаружено достоверное увеличение содержания сБСЖК при ПФП по сравнению с группой здоровых доноров (р=0,04). Различия между концентрацией сТнI у пациентов с ПФП и в контрольной группе были недостоверными (р=0,18).
В группе пациентов с УТ увеличение концентрации маркеров повреждения миокарда по сравнению с контрольной группой было недостоверным (р=0,975, р=1,845 для сТнI и сБСЖК соответственно). При ВПУ повышения уровня сТнI и сБСЖК также не наблюдалось (р=0,14, р=4,42 для сТнI и сБСЖК соответственно). Следует отметить, что ранее мы проводили определение концентрации сБСЖК с помощью тест-систем фирмы “НВО Иммунотех”, для которых верхней границей допустимых зна- чений является концентрация сБСЖК 20 нг/мл [13]. В настоящей работе использовались тест-системы фирмы “Hycult biotechnology” (Нидерланды), в которых верхняя граница нормы значительно ниже – 1,6 нг/мл. Данная величина согласуется с большинством сведений литературы и, на наш взгляд, более достоверна.
Обсуждение
Нами была проведена оценка содержания провоспа-лительных цитокинов, маркеров повреждения миокарда и антимиокардиальных аутоантител у пациентов с пароксизмальными наджелудочковыми тахикардиями.
ПФП сопровождалась увеличением концентрации провоспалительных цитокинов, сБСЖК и аутоантител к ткани сердца различной специфичности. Мы предполагаем, что при данном виде НРС инициирующим аритмо-генным фактором является субклиническое воспаление, сопровождающееся синтезом провоспалительных цитокинов. Известно, что TNF- α и IL-1 β могут синтезироваться непосредственно в ткани сердца, и на поверхности кардиомиоцитов имеются специфические к ним рецепторы [2, 6]. При связывании цитокинов с последними может запускаться программируемая клеточная гибель в виде некроза или апоптоза, в результате чего сБСЖК поступает в кровоток [11]. Некроз кардиомиоцитов сопровождается дальнейшим развитием локального субклинического воспаления в миокарде, приводящего к появлению аритмогенного субстрата. Уже на данном этапе возможно развитие ФП. Также возможен срыв аутотолерантности при появлении аутореактивных клонов В-лимфо-цитов. АТ при связывании со специфическими миокардиальными антигенами могут приводить к нарушению нормального функционирования клеток миокарда.
Изменения исследуемых показателей при УТ соответствовали таковым при ПФП, однако были менее выражены. Предположительно, это связано с тем, что локальное аутоиммунное воспаление при УТ охватывает меньшую область миокарда, по всей видимости, локализованную в зоне атриовентрикулярного узла.
Нами показано участие субклинического воспалительного процесса с аутоиммунным компонентом при синдроме ВПУ, развитие которого до настоящего времени объясняли исключительно особенностями проводящей системы сердца. Вероятно, срыв аутотолерантности в данном случае является наследственно обусловленным и сопровождается нарушением клеточного метаболизма кардиомиоцитов, вследствие чего становится возможным проведение импульса по добавочным путям проведения.
Таким образом, результаты нашей работы позволяют предположить, что аутоиммунные реакции могут способствовать развитию аритмий и являются компонентом патогенеза пароксизмальных наджелудочковых тахикардий, однако взаимосвязь этих процессов требует дальнейшего изучения.
Выводы
-
1. Полученные нами данные позволяют сделать предположение, что повышенная экспрессия цитокинов при пароксизмальных наджелудочковых тахикардиях может быть связана непосредственно с патогенезом данных аритмий и указывает на наличие субклинического воспаления.
-
2. Повышение аутоантител к компонентам кардиомиоцитов свидетельствует о том, что в развитии нарушений ритма сердца могут принимать участие воспалительные процессы аутоиммунного характера даже у пациентов с синдромом ВПУ, существование которого до настоящего времени связывали исключительно с морфологическими особенностями проводящей системы сердца.
Список литературы Провоспалительные цитокины и аутоантитела к кардиомиоцитам у пациентов с пароксизмальными наджелудочковыми тахикардиями
- Aviles R.J. Inflammation as a risk factor for atrial fibrillation/R.J. Aviles, D.O. Martin et al.//Circulation. -2003. -Vol. 108. -P. 3006-3010.
- Birks E.J. Elevated tumor necrosis factor-α and interleukin-6 in myocardium and serum of malfunctioning donor hearts/E.J. Birks, P.B.J. Burton, V. Owen, et al.//Circulation. -2000. -Vol. 7. -P. III352-III358.
- Boos C.J. Is atrial fibrillation an inflammatory disorder?/C.J. Boos, R.A. Anderson, G.Y.H. Lip//European Heart Journal. -2006. -Vol. 27. -P. 136-149.
- Caforio A.L.P. Prospective familial assessment in dilated cardiomyopathy: cardiac autoantibodies predict disease development in asymptomatic relatives/A. L.P. Caforio, N.G. Mahon, M.K. Baig et al.//Circulation. -2007. -Vol. 115. -P. 76-83.
- Chung, M.K. C-reactive protein elevation in patients with atrial arrhythmias. Inflammatory mechanisms and persistens of atrial fibrillation/M.K. Chung, D.O. Martin et al.//Circulation. -2001. -Vol. 104. -P. 2886-2891.
- Goette A. Signal transduction systems and atrial fibrillation/A. Goette, U. Lendeckelb, H.U. Klein//Cardiovascular Research. -2002. -Vol. 54(2). -P. 247-258.
- Lazzerini P.E. Autoantibody-mediated cardiac arrhythmias: mechanisms and clinical implications/P.E. Lazzerini, P.L. Capecchi, F. Guideri et al.//Basic. Res. Cardiol. -2008. -Vol. 103. -P. 1-11.
- Long C.S. The role of interleukin-1 in the failing heart/C.S. Long//Heart Failure Reviews. -2001. -Vol. 6(2). -P. 81-94.
- Morgan M.J. TNF-α and reactive oxygen species in necrotic cell death/M.J. Morgan, Y.-S. Kim, Z. Liu//Cell Research. -2008. -Vol. 18. -P. 343-349.
- Nattel S. Atrial electrophysiology and mechanisms of atrial fibrillation/S. Nattel//J. Cardiovasc. Pharmacol. Therapeutics. -2003. -Vol. 8 (1). -P. S5-S11.
- Бурместер Г.-Р. Наглядная иммунология/Г.-Р. Бурместер. -М.: Бином. Лаборатория знаний, 2007. -320 с.
- Насонов Е.Л., Самсонов М.Ю., Беленков Ю.Н. и др. Иммунопатология застойной сердечной недостаточности: роль цитокинов//Кардиология. -1999. -№ 3. -С. 66-73.
- Рябов В.В. Определение белка, связывающего жирные кислоты, в диагностике инфаркта миокарда/В.В. Рябов, Т.Е. Суслова, В.А. Марков//Бюллетень СО РАМН. -2005. -№3(117). -С. 26-29.


