Психологическое состояние жителей Вологодской области в период пандемии COVID-19
Автор: Шматова Юлия Евгеньевна
Журнал: Социальное пространство @socialarea
Рубрика: Социодемографические исследования
Статья в выпуске: 3 т.7, 2021 года.
Бесплатный доступ
Цель работы заключается в оценке психологических последствий пережитой жителями Вологодской области пандемии COVID-19. Оценка основана на результатах социологического опроса населения, проведенного Вологодским научным центром РАН в феврале 2021 года. Научная новизна работы состоит в оценке уровня распространения среди населения психоэмоциональных расстройств, анализе испытанных психологических проблем в период пандемии, выделении групп повышенного риска их возникновения. Результаты: почти половина респондентов имеет признаки того или иного расстройства. Отмечен самый высокий за 20 лет мониторинга уровень распространения депрессии (38%). Вырос и уровень тревожности (32%). Две трети населения столкнулись с психологическими проблемами: испытали страх заражения (45%), дистресс, вызванный строгими ограничительными мерами (31%), страдали от одиночества (19%), однообразия (20%) и скуки (14%). Стигматизация ковид-положительных и жесткие карантинные мероприятия способствовали страху заражения. К «COVID-диссидентам» можно отнести 16% опрошенных. Женщины старшего и пожилого возраста оказались наиболее чувствительны к проблемам психологического характера, а пожилые мужчины чаще обнаруживали у себя симптомы психоэмоциональных расстройств. Старшее поколение более болезненно пережило разлуку с близкими и одиночество, боялось заразиться, его представители чаще жаловались на недоступность психологической помощи. Молодежь тяжелее справлялась со скукой и однообразием. Более уязвимы к негативным психологическим исходам в период пандемии оказались одинокие люди; вдовые, разведенные, холостые; имеющие одного ребенка, с неполным средним или высшим образованием; инвалиды; руководители коммерческих и государственных структур, служащие и сотрудники правоохранительных органов, безработные. Результаты исследования могут быть использованы при разработке мер сохранения психического здоровья в период кризиса здравоохранения и будущих пандемий.
Пандемия covid-19, психическое здоровье, психологическое состояние, психологические проблемы, тревога, депрессия, группы риска
Короткий адрес: https://sciup.org/147234773
IDR: 147234773 | УДК: 616.89 | DOI: 10.15838/sa.2021.3.30.2
Psychological state of the Vologda oblast residents during the COVID-19 pandemic
The purpose of the work is to assess the psychological consequences of the COVID-19 pandemic experienced by the Vologda Oblast residents. The assessment is based on the results of a sociological survey conducted by the Vologda Research Center of RAS in February 2021. The scientific novelty of the work is in assessing the level of spread of psychoemotional disorders among the population, analyzing the psychological problems experienced during the pandemic, identifying groups at increased risk of their occurrence. The results are: almost half of the respondents have signs of some kind of disorder. The article notes the highest level of the spread of depression in 20 years of monitoring (38%). The level of anxiety also increased (32%). Two thirds of population faced psychological problems: they experienced fear of infection (45%), distress caused by strict restrictive measures (31%), suffered from loneliness (19%), monotony (20%) and boredom (14%). The stigmatization of covid-positive people and strict quarantine measures contributed to the fear of infection. 16% of respondents can be attributed to “COVID-dissidents”. Elderly women were the most sensitive to psychological problems, and elderly men were more likely to show symptoms of psychoemotional disorders. The older generation experienced separation from families and loneliness more painfully, was afraid of getting infected; its representatives more often complained about unavailability of psychological help. Young people had a harder time coping with boredom and monotony. Single people; widows, divorced, and single people; having one child, with incomplete secondary or higher education; disabled people; heads of commercial and state structures, employees and law enforcement officers, and unemployed were more vulnerable to negative psychological outcomes during the pandemic. The results of the study can be used in the development of measures to preserve mental health during the health crisis and future pandemics.
Текст научной статьи Психологическое состояние жителей Вологодской области в период пандемии COVID-19
Эпидемия COVID-19 чрезвычайно сильно повлияла на психическое здоровье людей во всем мире. Введение в разных странах в определенные моменты полного или частичного локдауна привело к тому, что люди оказались в совершенно новых для себя условиях жизни, вследствие чего испытали финансовые и психоэмоциональные последствия пандемии. В многочисленных исследованиях отмечается рост по всему миру симптомов стресса (по различным данным от 8 до 82%), повышенной тревоги (от 6 до 51%), психологического дистресса (от 34 до 38%) нарушений сна (от 12 до 56%), симптомов посттравматического стрессового расстройства (от 7 до 54%), депрессии (от 15 до 48%) [1]. Ряд авторов говорит о всплеске домашнего насилия [2; 3]. Растет число выписанных рецептов на анксиолитические (противотревожные) препараты, антидепрессанты и снотворные средства [4]. Наблюдается всплеск аддиктивного поведения (как нового, так и рецидивирующего), включая поведенческую зависимость [ 5 ]. В среднесрочной и долгосрочной перспективе прогнозируется рост потребления алкоголя [6; 7] и совершенных суицидов [8–13].
В связи с этим актуальной становится оценка негативного влияния новой коронавирусной инфекции и принятых мер по сдерживанию ее распространения на психическое здоровье населения. На первом этапе исследования автором были изучены многочисленные зарубежные и отечественные труды, посвященные различным негативным последствиям пандемии, проявляю- щимся на физиологическом, психоэмоциональном и поведенческом уровнях, а также факторы и группы риска. Проведенный теоретический анализ [14] позволил обосновать структуру дальнейшего социологического исследования, результаты которого представлены в настоящей работе.
Методика исследования
В течение 20 лет Вологодским научными центром РАН проводится исследование общественного психического здоровья, в рамках которого с частотой раз в 1–2 года осуществляется социологический опрос 1500 жителей региона. В анкету включены, кроме прочего, методики оценки наличия у респондента симптомов невротического (Экспресс-диагностика невроза), тревожного и депрессивного (Госпитальная шкала тревоги и депрессии) расстройств. В рамках данного мониторинга в феврале 2021 года был проведен опрос населения Вологодской обла-стиss, в котором присутствовал блок вопросов о влиянии пандемии новой коронавирусной инфекции, в т. ч. о психологических проблемах и копинг-стратегиях.
В работе использовались общенаучные методы исследования (анализ литературы, изучение и обобщение сведений, сравнение, синтез, индукция, дедукция, классифицирование) и эмпирические методы (измерения, анкетирование, наблюдение, сравнение).
Цель работы – оценка психологических последствий пережитой жителями региона пандемии COVID-19.
1 Мониторинг социально-экономического положения и социального самочувствия населения Вологодской области ФГБУН ВолНЦ РАН проводится с 1996 года с периодичностью один раз в два месяца. Опрашиваются 1500 респондентов старше 18 лет в городах Вологде и Череповце, в Бабаевском, Великоустюгском, Вожегодском, Грязовецком, Кирилловском, Никольском, Тарногском, Шекснинском районах. Репрезентативность выборки обеспечивается соблюдением следующих условий: пропорций между городским и сельским населением; пропорций между жителями населенных пунктов различных типов (сельские населенные пункты, малые и средние города); половозрастной структуры взрослого населения области. Метод опроса – анкетирование по месту жительства респондентов. Ошибка выборки не превышает 3%.
Научная новизна представленного исследования заключается в оценке уровня распространения среди жителей Вологодской области симптомов тревожного, депрессивного и невротического расстройства, анализе конкретных наиболее значимых психологических проблем, с которыми они столкнулись в период пандемии COVID-19; изучении групп с повышенным риском развития неблагоприятных психологических исходов.
Результаты и обсуждение
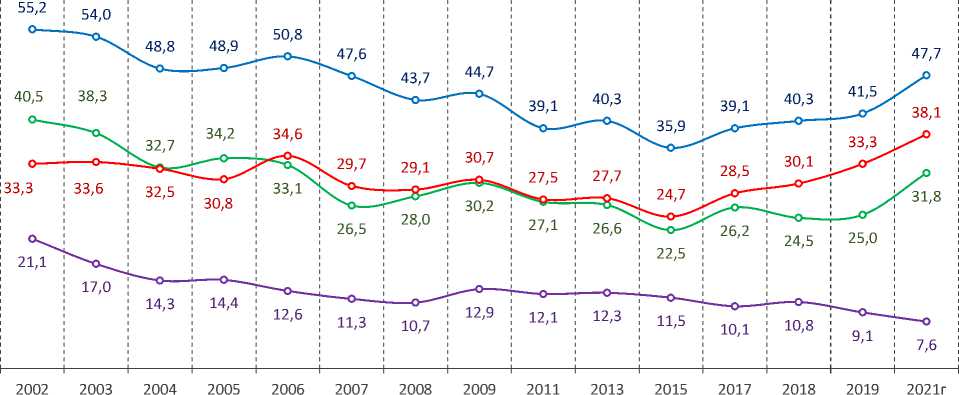
Согласно полученным в результате социологического опроса данным практически у каждого второго (48%) респондента отмечены симптомы того или иного расстройства (рис. 1).
Уровень распространения симптомов депрессии поступательно растет с 2015 года и в 2021 году отмечен самый высокий за все 20 лет мониторинга показатель (38%; см. рис. 1).
Увеличился и уровень тревожности населения. Если в допандемическом 2019 году он наблюдался у каждого четвертого респондента, то в феврале 2021 года – у каждого третьего.
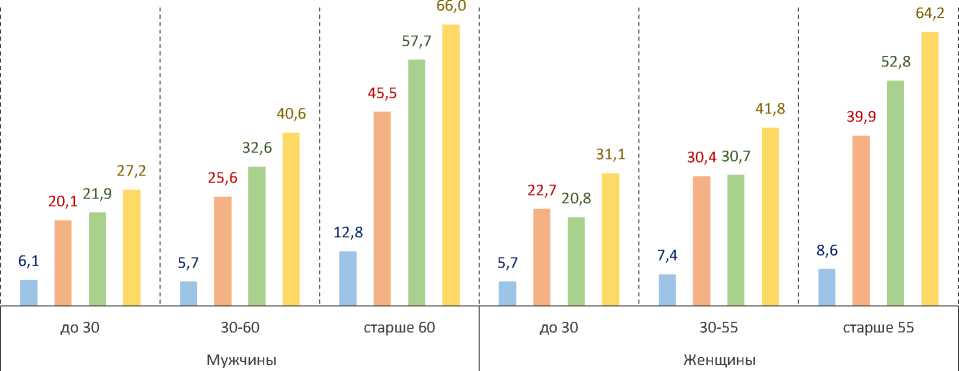
Наиболее психологически уязвимой оказалась старшая возрастная группа. Чем моложе респондент, тем ниже риск возник- новения у него симптомов тревожного, депрессивного или невротического расстройства (ТДН; рис. 2).
Неврозу чаще подвержены городские жители, нежели сельские (9,1% против 3,8), как и тревоге (39,9% против 31,1). Депрессия же, напротив, более распространена среди жителей села (44,5% против 35,7 горожан).
Одинокие люди чаще страдают психоэмоциональными расстройствами. Они, а также проживающие вдвоем, имеют наиболее высокие показатели уровня ТДН (рис. 3).
Самые высокие показатели распространения симптомов невротического (11,2%), тревожного (39%) и депрессивного (54%) расстройства зафиксированы у вдовствующих жителей региона. Высокий уровень тревоги отмечается также у разведенных (35,5%), а депрессии – у не проживающих совместно с супругом (44,4%).
Если в общей популяции клинически выраженные симптомы тревоги (которые требуют амбулаторного медикаментозного и психотерапевтического лечения) встречаются у 1,9%, то среди холостых – у 21,4%, а среди разведенных – 17,9%, среди не проживающих совместно с супругом/супругой – у 7,1%. Каждый пятый вдовый житель региона имеет клинически выраженные симптомы депрессии (21,4%; в среднем по региону –3,7%).
Тревога Депрессия Невроз Наличие симптомов тревоги, депрессии или невроза
Рис. 1. Динамика распространения среди населения Вологодской области симптомов невротического, тревожного или депрессивного расстройства в период 2002–2021 гг., %
■ Невротическое ■ Тревожное ■ Депрессивное Тревога, депрессия, невроз
Рис. 2. Уровень распространения у жителей Вологодской области симптомов психоэмоциональных расстройств в половозрастном разрезе, 2021 год, %
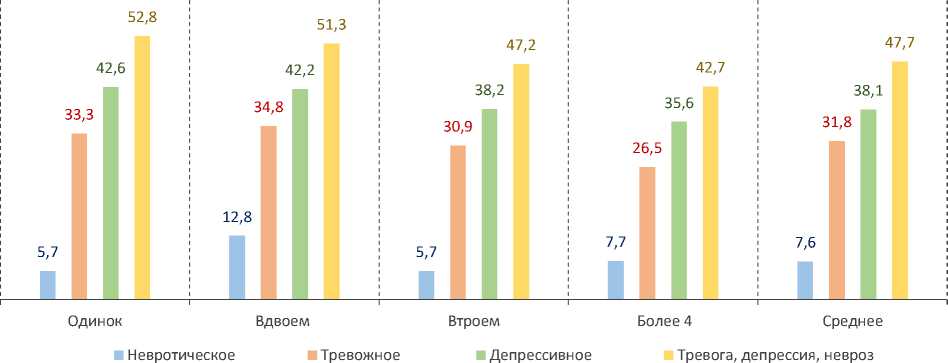
Рис. 3. Уровень распространения у жителей Вологодской области симптомов психоэмоциональных расстройств в зависимости от количества совместно проживающих членов семьи, 2021 год, %
Количество детей в семье, по мнению зарубежных исследователей, также оказывает влияние на психологическое состояние людей в период пандемии коронавируса. Так, наличие одного ребенка способствует дистрессу, а наличие более трех детей, напротив, повышает психологическую устойчивость [15; 16]. По данным проведенного нами опроса, в семьях с одним ребенком отмечаются самые высокие показатели уровня тревоги, депрессии и невротического расстройства (рис. 4). Чем больше детей в семье, тем меньше риск возникновения проблем психологического характера.
Экономическая нестабильность, возникшая вследствие реализации противоэпидемических мер, выступает триггером развития психоэмоциональных нарушений. По данным опроса, люди с повышенным уровнем тревоги и депрессии чаще «здоровых» сталкивались в 2020 году с проблемой утраты уверенности в завтрашнем дне, потерей работы и сокращением дохода, задержками в выплате зарплаты (табл. 1). Им чаще приходилось экономить, оформлять кредиты на текущие расходы. Они гораздо чаще относят себя к категориям «бедных» и «нищих».
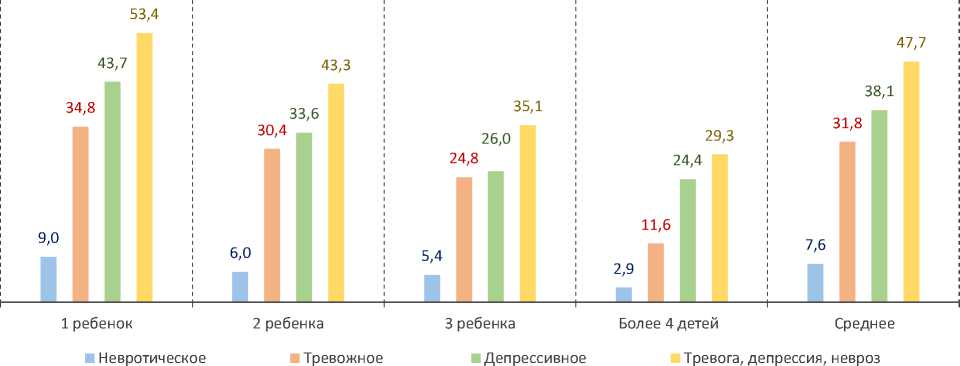
Рис. 4. Уровень распространения у жителей Вологодской области симптомов психоэмоциональных расстройств в зависимости от количества детей в семье 2021 году, %
Таблица 1. Влияние материальных проблем на психоэмоциональное состояние жителей региона, %
|
Вариант ответа |
Среднее |
Тревога |
Депрессия |
ТДН |
|
Проблемы, с которыми столкнулись лично Вы |
||||
|
Отсутствие уверенности в завтрашнем дне |
56,7 |
78,3 |
67,4 |
62,5 |
|
Потеря работы |
14,3 |
17,6 |
14,6 |
16,6 |
|
Задержки в выплате зарплаты (пенсии, стипендии) |
11,9 |
13,9 |
10,2 |
12,2 |
|
Какие последствия коронавируса сказались на Вашей семье? |
||||
|
Сократился доход (зарплата) |
19,1 |
34,0 |
17,9 |
24,2 |
|
Пришлось экономить, отказываться от запланированных покупок |
33,3 |
47,4 |
36,8 |
38,2 |
|
Пришлось оформить кредит на текущие расходы или запланированные покупки |
4,1 |
7,5 |
4,2 |
4,6 |
|
Потеряли работу |
6,4 |
19,3 |
9,8 |
8,8 |
|
Социальная самоидентификация. К какой категории Вы себя относите? |
||||
|
Богатые или люди среднего достатка |
41,6 |
20,0 |
35,6 |
34,5 |
|
Бедные или нищие |
47,7 |
70,6 |
56,6 |
53,8 |
|
Источник: данные опроса ФГБУН ВолНЦ РАН. |
||||
На материальные трудности, возникшие вследствие пандемии, крушение планов и уверенности в завтрашнем дне население в первую очередь реагирует повышением уровня тревожности. Симптомы депрессивного расстройства появляются в меньшей степени и позже при отсутствии необходимой материальной и психологической поддержки. Но их последствия значительно тяжелее, т. к. приводят к утрате здоровья и трудоспособности, в крайнем проявлении – к суициду [17], поэтому очень важно является организация системы экономической помощи населению в условиях кризиса, что было частично выполнено российскими властями.
Так, с целью предотвращения социальноэкономических последствий распространения новой коронавирусной инфекции на первом этапе пандемии были предприняты следующие мерыss.
-
1. Поддержка бизнеса (беспроцентный кредит на выплату зарплат на сумму МРОТ; кредит на зарплату по ставке 2% с возможностью списания; Программа «3 по 1/3»;
2 Основной источник информации «План преодоления экономических последствий новой коронавирусной инфекции» на официальном сайте Правительства РФ plans/xwpenqaqk3rkvr4mbxcnzratew4b8t0h/.
гранты на выплату зарплат и решение других неотложных задач; отсрочка на 6 месяцев по всем налогам, кроме НДС; отсрочка на 6 месяцев по страховым взносам; снижение страховых взносов на сумму зарплаты, превышающую МРОТ, вдвое – с 30 до 15%; расширена программа льготного кредитования под 8,5%; помощь микрофинансовым организациям и региональным гарантийным организациям; плата за аренду объектов государственного или муниципального имущества перенесена с 2020 на 2021 год).
-
2. Поддержка пострадавших отраслей (Государство возмещает туроператорам и авиакомпаниям расходы по невозвратным тарифам и вывозу туристов в Россию; туроператоры освобождены от взносов в фонд «Турпомощи» в 2020 году; снижены лизинговые выплаты авиакомпаний; предприятиям сферы туризма и гостиничного бизнеса предоставлены отсрочки по налоговым платежам на 6 месяцев; разработан порядок возмещения выплаты процентов по кредитам). Поддержка фармацевтического и медицинского производства.
-
3. Снижение административной нагрузки (отмена таможенных пошлин; автоматическое продление ряда лицензий, разрешений; сокращение числа техосмотров).
В отношении поддержки доходов населения приняты следующие меры.
-
1. Поддержка заболевших COVID-19 (увеличен до 1 МРОТ минимальный размер выплат по больничному в месяц; в течение трех месяцев выплачивается дополнительное пособие семьям с детьми до 3 лет).
-
2. Помощь семьям с детьми (удвоено минимальное пособие по уходу за первым ребенком до 1,5 лет до 6751 руб.; семьям с детьми от 3 до 16 лет выплачена единовременная материальная помощь 10 тысяч; ежемесячные выплаты нуждающимся семьям на детей от 3 до 7 лет в размере половины прожиточного минимума).
-
3. Помощь потерявшим работу (на 50% увеличен максимальный размер пособия по
безработице – до 1 МРОТ (12130 руб.); безработным с детьми до 18 лет выплаты по 3 тыс. рублей на каждого ребенка).
-
4. Доплаты медработникам (спецвыпла-ты непосредственно работающим с заболевшими коронавирусом врачам – 80 тыс. руб. в месяц, медсестрам – 50 тыс., младшему медперсоналу – 25 тыс.; страховые выплаты медикам, заболевшим COVID-193).
По итогам Послания Федеральному Собранию РФ 21 апреля 2021 года Президент России утвердил перечень поручений, направленных на дальнейшую поддержку семей с детьми; малоимущих граждан; бизнеса; учреждений культуры и образования и др.ss
Какие же профессиональные группы оказались наиболее уязвимыми к психоэмоциональным расстройствам в период пандемии? У инвалидов отмечены самые высокие показатели распространенности невроза (18,2%), тревоги (54,5%) и депрессии (63,6%). Военнослужащие и сотрудники органов охраны общественного порядка также попадают в группу повышенного риска возникновения симптомов тревоги и депрессии (у каждого второго). Уязвимыми к данным психоэмоциональным расстройствам группами стали пенсионеры (у 60% – депрессия, а у 41,6% – тревожность) и безработные граждане (у 15,6% – невроз, у 48,1% – депрессия, 37,7% – тревога). Высокий риск появления симптомов невротического расстройства наблюдается у руководителей государственных предприятий, работников органов управления (13%, в то время как среди населения в целом 7,6%).
Несмотря на то что практически у каждого второго выявлены симптомы психоэмоционального расстройства, на прямой вопрос, ощутили ли респонденты в период вспышки новой коронавирусной инфекции «повышение уровня тревоги, беспокойства и/или появление симптомов депрессии», утвердительно ответили лишь 23%. Даже в группе лиц с симптомами тревоги депрессии и невроза – лишь каждый третий. Каж-
Таблица 2. Испытанные жителями Вологодской области психологические проблемы в период пандемии в половозрастном разрезе, %
|
Проблема |
Среднее |
Мужчины |
Женщины |
||||
|
до 30 лет |
30–60 лет |
более 60 лет |
до 30 лет |
30–55 лет |
более 55 лет |
||
|
Страх заражения |
45,3 |
27,2 |
34,4 |
48,7 |
41,5 |
46,9 |
60,6 |
|
Ограничение свободы, штрафы |
30,7 |
28,9 |
27,9 |
25,6 |
29,2 |
36,4 |
31,3 |
|
Ощущение «дня сурка» |
19,9 |
18,4 |
16,5 |
15,4 |
22,6 |
23,6 |
21,6 |
|
Одиночество, разлука |
18,5 |
11,4 |
14,5 |
17,9 |
18,9 |
16,2 |
27,2 |
|
Неверие в опасность вируса |
15,5 |
15,8 |
15,2 |
14,7 |
15,1 |
19,3 |
12,4 |
|
Скука |
13,9 |
24,6 |
12,7 |
10,9 |
20,8 |
9,7 |
15,1 |
|
Стигматизация |
12,3 |
13,2 |
12,2 |
9,6 |
10,4 |
10,5 |
15,4 |
|
Гибель близкого |
8,4 |
7,0 |
6,7 |
10,9 |
7,5 |
8,0 |
10,2 |
|
Недоступность психологической помощи |
6,2 |
2,6 |
5,5 |
4,5 |
2,8 |
6,0 |
10,0 |
|
Домашнее насилие |
4,3 |
6,1 |
5,7 |
1,9 |
0,9 |
4,0 |
4,3 |
|
Источник: данные опроса ФГБУН ВолНЦ РАН. |
|||||||
дый четвертый житель области вообще «не испытал никаких психологических проблем» за минувший год. Косвенно это может говорить либо о непонимании собственного тяжелого психологического состояния, либо, о его перманентном характере. В последнем случает сама пандемия мало повлияла на возникновение симптомов расстройств. Однако резкий рост в 2021 году по сравнению с 2019 годом уровня тревоги и депрессии (см. рис. 1) по результатам использования одноименной госпитальной шкалы свидетельствует скорее об отсутствии адекватной самооценки психологического статуса жителями региона, о невнимании к своему психоэмоциональному состоянию.
С какими проблемами психологического характера столкнулись жители Вологодской области в период пандемии? Отметим, что треть респондентов (31,7%) не испытали каких-то новых, особенных для пандемии психологических проблем (преимущественно мужчины).
Наибольшее количество опрошенных признались, что испытывали страх заражения новой коронавирусной инфекцией (45%; табл. 2). Это соответствует данным исследования, проведенного Американской психиатрической ассоциацией (40% населения США)ss.
Причем среди женщин таковых больше. Чем старше человек, тем больше он опасается заразиться, что объективно оправдано, т. к. с возрастом увеличивается риск возникновения «букета» хронических заболеваний, а значит развития осложнений вследствие инфицирования новой коронавирусной инфекцией.
Второй по значимости проблемой психологического характера оказалось ограничение свободы, введение жестких мер контроля за соблюдением мер самоизоляции, масочного режима, в т. ч. штрафов. Практически каждый третий из всех опрошенных тяжело перенес подобные ограничения (30,7%; см. табл. 2). По результатам зарубежных исследований, наиболее тяжело социальную изоляцию и введенный в связи с новой коронавирусной инфекцией карантин переносят женщины молодого возраста [18–20], по данным Jeste и Yang – пожилые люди и дети [21; 22].
В Вологодской области чаще значимой назвали эту проблему женщины среднего (36,4%)
5 Schwartz B.J. New Poll: COVID-19 Impacting Mental Well-Being: Americans Feeling Anxious, Especially for Loved Ones. APA News releases. March 25, 2020. URL:
и старшего (31,3%) возраста. Среди мужчин острее переживали, напротив, молодые люди (28,9%).
Стоит отметить, что ограничение социальной активности, вынужденная изоляция, обострение внутрисемейных проблем, злоупотребление алкоголем, бессонница, нагнетаемая тревожная информация и негативные переживания являются известными факторами повышенного суицидального риска [23–25].
Каждый пятый житель Вологодской области страдал от ощущения «дня сурка» и невозможности получить новые впечатления (19,9%), среди женщин от 30 до 55 лет – каждая четвертая. Среди представителей сильного пола чаще от однообразия страдали молодые. Еще 14% опрошенных жаловались на то, что им было скучно и нечем заняться. Данная проблема наиболее актуальна для молодежи (каждый четвертый мужчина и каждая пятая женщина до 30 лет; см. табл. 2).
С проблемой одиночества столкнулись 18,5% населения. Как и по другим проблемам, это чаще женщины старше 55 лет (27,2%). Еще 8% потеряли близкого человека вследствие коронавирусной инфекции (среди мужчин и женщин старшего возраста – каждый десятый).
Чуть более 15% жителей региона не верят в опасность вируса, убеждены, что их обманывают (среди женщин 30–55 лет – 19,3%, среди молодых мужчин – 15,8%; см. табл. 2). Тем не менее более половины (56,5%) из них боялись заразиться сами или того, что болезнь поразит их близких. Возможно, это вызвано не столько страхом осложнений и смерти, сколько карантинными последствиями для семьи и стигматизацией. Так, например, с негативным отношением окружающих вследствие заражения COVID-19, сказавшимся на психологическом благополучии, столкнулись 12,3% населения. Каждый четвертый из них пожаловался на недоступность профессиональной психологической помощи в период пандемии (среди населения в целом – лишь 6%). Еще каждый седьмой в группе тех, кто страдал от однообразия либо от разлуки с близкими и/или разрыва отношений, нуждался в психологической помощи, но не получил ее.
Вынужденная изоляция, материальные трудности, злоупотребление алкоголем становятся причиной возрастания числа случаев домашнего насилия, что, в свою очередь, влечет угрозу не только физическому, но и психическому здоровью [2; 3; 26]. Люди в замкнутом пространстве вымещают тревогу и раздражение на своих близких, прежде всего женщинах, детях и стариках. По данным исследования Т.П. Опекиной [27], проведенного в апреле – мае посредством онлайн-опроса 310 респондентов, о столкновении с эмоциональным и физическим насилием сообщили соответственно 20 и 7% респондентов. Ситуация насилия усугубила их эмоциональное состояние: уровень тревоги и депрессии повысился до высоких (клинических) значений. По результатам опроса ВолНЦ РАН (февраль 2021 года) 64 респондента (4,3%) признались, что в период пандемии столкнулись с ситуацией домашнего насилия (по половому признаку респонденты разделились примерно поровну). Однако формулировка вопроса не позволила нам понять, являлись ли выбравшие данную проблему значимой в период пандемии жертвой или абьюзером в ситуации домашнего физического или эмоционального насилия. Учитывая, что указанную проблему чаще называют мужчины молодого и среднего возраста, можно предположить, что они выступали в роли агрессора.
Бытовое насилие является фактором риска для развития неблагоприятных психологических исходов в период самоизоляции и карантина [28; 29]. Так, представители группы столкнувшихся с домашним насилием, особенно женщины, чаще остальных испытывали страх заражения (58%, среди женщин-жертв насилия еще больше – 68%), страдали от введения мер самоизоляции (41 и 52% соответственно), одиночества (36 и 42%), невозможности сменить обстановку и получить новые впечатления (28 и 32%). Несколько чаще у данной группы лиц встречаются жалобы на недоступность профессиональной психологической помощи (7,8 против 6% в общей популяции). Это доказывает острую необ- ходимость непрерывного оказания квалифицированной поддержки потенциальным жертвам домашнего насилия даже в период введения карантинных мер и самоизоляции.
Анализ риска возникновения психологических проблем на фоне пандемии в зависимости от места проживания показал, что большую уязвимость демонстрируют жители городов, особенно вологжане (табл. 3).
Образовательный статус также оказывает влияние на восприимчивость к большинству психологических проблем. Так, наличие высшего образования увеличивает риски, по-видимому, вследствие склонности к саморефлексии. С другой стороны, при не- полном среднем образовании респонденты чаще остальных боялись заразиться (53%), не верили в опасность вируса (19%) и страдали от скуки (17%).
По данным зарубежных исследований, проводимых в 2020 году, более высокий уровень психического неблагополучия был зафиксирован среди одиноких или не проживающих совместно с партнером респондентов [15]. Результаты нашего мониторинга подтверждают данную корреляцию. Крепкое семейное положение способствует психоэмоциональной стабильности в период пандемии (табл. 4). Наиболее уязвимыми группами оказались разведенные, холостые,
Таблица 3. Испытанные жителями Вологодской области психологические проблемы в период пандемии в территориальном разрезе, %
|
Проблема |
Среднее |
г. Вологда |
г. Череповец |
Районы области |
|
Страх заражения |
45,3 |
49,2 |
50,7 |
39,9 |
|
Ограничение свободы, штрафы |
30,7 |
45,7 |
36,4 |
18,9 |
|
Ощущение «дня сурка» |
19,9 |
26,3 |
20,5 |
15,9 |
|
Одиночество, разлука |
18,5 |
32,8 |
15,3 |
12,1 |
|
Неверие в опасность вируса |
15,5 |
17,4 |
21,0 |
11,1 |
|
Скука |
13,9 |
15,4 |
14,6 |
12,6 |
|
Стигматизация |
12,3 |
17,9 |
10,6 |
10,0 |
|
Гибель близкого |
8,4 |
18,2 |
4,2 |
5,3 |
|
Недоступность психологической помощи |
6,2 |
7,1 |
6,7 |
5,4 |
|
Домашнее насилие |
4,3 |
7,3 |
2,7 |
3,4 |
|
Источник: данные опроса ФГБУН ВолНЦ РАН. |
Таблица 4. Испытанные жителями Вологодской области психологические проблемы в период пандемии в зависимости от семейного положения, %
|
Проблема |
Семейное положение |
Среднее |
|||||
|
проживают совместно в браке |
в браке, но не проживают совместно |
гражданский брак |
разведенные |
холостые |
овдовевшие |
||
|
Страх заражения |
45,5 |
51,9 |
38,3 |
47,4 |
35,3 |
59,7 |
45,3 |
|
Ограничение свободы, штрафы |
28,7 |
40,7 |
29,2 |
39,5 |
33,0 |
28,9 |
30,7 |
|
Ощущение «дня сурка» |
17,7 |
11,1 |
18,3 |
25,7 |
26,0 |
20,1 |
19,9 |
|
Одиночество, разлука |
15,4 |
25,9 |
15,8 |
23,7 |
18,1 |
30,8 |
18,5 |
|
Неверие в опасность вируса |
16,3 |
14,8 |
10,8 |
18,4 |
13,0 |
15,1 |
15,5 |
|
Скука |
10,9 |
3,7 |
14,2 |
18,4 |
23,3 |
13,8 |
13,9 |
|
Стигматизация |
11,5 |
18,5 |
8,3 |
16,4 |
13,0 |
13,2 |
12,3 |
|
Гибель близкого |
6,9 |
0,0 |
10,0 |
10,5 |
12,6 |
8,8 |
8,4 |
|
Недоступность психологической помощи |
6,8 |
3,7 |
3,3 |
8,6 |
3,7 |
6,9 |
6,2 |
|
Домашнее насилие |
4,5 |
7,4 |
6,7 |
2,0 |
4,2 |
3,1 |
4,3 |
|
Источник: данные опроса ФГБУН ВолНЦ РАН. |
|||||||
овдовевшие либо состоящие в браке, но не проживающие совместно.
Изучая род занятий опрошенных, можно сделать следующие выводы. Страху заражения более остальных подвержены инвалиды (72,7%), служащие аппарата предприятия (58%), пенсионеры (57,9%) и руководители коммерческой структуры (54,3%). Введенные профилактические меры, повлекшие ограничение свободы, болезненнее воспринимались руководителями государственных (47,8%) и коммерческих (42,9%) предприятий. Одиночество сопровождало чаще инвалидов (36,4), коммерсантов (34,3%) и военнослужащих (27,3%). С однообразием и невозможностью получать новые впечатления чаще сталкивались служащие (34,8%), врачи, учителя, научные работники (27,2%) и руководители коммерческих структур (25,7%). По ответам о страдании, вызванном скукой, лидировали студенты (каждый третий). Чувство, что нас обманывают, преувеличивая опасность вируса, чаще испытывали военнослужащие (27,3%) и руководители коммерческих предприя- тий (25,7%). Данные профессиональные группы чаще столкнулись и с проблемой негативного отношения окружающих вследствие заражения ковидом (31,8 и 34,3% соответственно), как и руководители и сотрудники аппарата госструктур (30,4%). Недоступность психологической помощи почувствовали также военные (13,6%), предприниматели (11,4%) и служащие (13,0%). Домашнее насилие было более актуально для руководителей и сотрудников аппарата госструктур (21,7%), безработных (11,7%) и инвалидов (9,1%). Таким образом, в группу риска по возникновению неблагоприятных психологических исходов пандемии новой коронавирусной инфекции попадают руководители коммерческих и государственных предприятий, военнослужащие, инвалиды и служащие.
Лица, имеющие на момент проведения опроса симптомы тревожного или депрессивного расстройства, значительно чаще «здоровых» чувствовали одиночество, боялись заражения, пережили гибель близкого человека от коронавирусной инфекции (табл. 5). Проб-
Таблица 5. Восприятие психологических проблем лицами, имеющими симптомы психоэмоциональных расстройств, %
|
Вариант ответа |
Среднее |
Наличие симптомов расстройства |
||
|
тревожного |
депрессивного |
ТДН |
||
|
Очень боялся/боюсь заразиться сам(-а) и/или что заболеют мои близкие |
45,3 |
64,6 |
53,2 |
53,1 |
|
Ограничение моей свободы, введение жестких мер контроля (в т. ч. штрафов) за соблюдением режима самоизоляции |
30,7 |
60,2 |
34,7 |
37,1 |
|
Одиночество и невозможность личного общения с близкими мне людьми и /или разрыв отношений |
18,5 |
44,2 |
26,5 |
24,9 |
|
Однообразие, ощущение «дня сурка», невозможность получить новые впечатления |
19,9 |
38 |
18,8 |
23,1 |
|
Неверие в опасность вируса; ощущение, что нас обманывают |
15,5 |
27,5 |
21,3 |
20,1 |
|
Негативное отношение окружающих вследствие моего / членов моей семьи заражения COVID-19 |
12,3 |
21,3 |
13,7 |
16,4 |
|
Нечем заняться, скука |
13,9 |
28,6 |
13,5 |
15,7 |
|
Гибель близкого человека и/или пациента и/или коллеги от коронавируса. |
8,4 |
14,9 |
10 |
11,7 |
|
Недоступность профессиональной психологической помощи |
6,2 |
12,2 |
6,1 |
6,3 |
|
Домашнее психологическое и/или даже физическое насилие |
4,3 |
12,9 |
6,6 |
6,2 |
|
Источник: данные опроса ФГБУН ВолНЦ РАН. |
||||
лема переживания разлуки и одиночества у данной группы лиц вышла на третье место, обогнав «невозможность получения новых впечатлений и однообразие». Наиболее высокие показатели переживания психологических проблем выражены у жителей региона с повышенным уровнем тревожности, что говорит об их крайней уязвимости и необходимости оказания им квалифицированной психологической помощи.
Интересно, что каждый пятый страдающий психоэмоциональными расстройствами не верит в опасность вируса (среди здоровых лишь каждый десятый), но при этом более половины боятся заразиться сами или того, что могут заболеть их близкие. По-видимому, это косвенно связано с психологическими, социальными и экономическими последствиями карантина и стигмой (с негативным отношением окружающих к COVID-положительным столкнулись 16% из них).
Каким же образом население региона пыталось бороться с повышенной тревожностью, спровоцированной пандемическими явлениями? Подавляющее большинство выбирают конструктивные, социально одобряемые копинговые действия. Практически половина респондентов прибегала к защитному (или избегающему) поведению (47%; табл. 6). Каждый третий занимал себя домашними делами, хобби, работой, детьми, каждый восьмой – аутотренингом или твор- чеством, чтением литературы, просмотром кино; каждый десятый – занимался спортом.
Лица с повышенным уровнем тревожности значительно более активны в поиске путей преодоления своего страха и панических настроений. Однако они гораздо чаще, чем население в целом, прибегали к такому деструктивному ко-пинг-поведению, как употребление алкоголя и запрещенных препаратов. Молитва как способ совладания со стрессом у данной группы лиц занимает третье место. В два раза чаще они читали новости и изучали информацию о коронавирусе, что могло стать для них дополнительным источником волнения и страха, повысить тревожность, создавая замкнутый круг [30].
Жители региона с симптомами депрессивного расстройства, напротив, значительно более пассивны в поиске копинг-стратегий. Лишь каждый четвертый из них прибегал к защитному поведению (несмотря на испытываемый каждым вторым страх заражения), и лишь каждый пятый старался заниматься домашними делами и своими обязанностями. В первую очередь это вызвано особенностями самого заболевания (депрессии), частыми спутниками которой являются апатия и безучастность. В связи с этим люди, страдающие депрессивным расстройством, остро нуждаются в профессиональной психотерапевтической (в т. ч. посредством онлайн-консультирования и телемедицины) и медикаментозной поддержке.
Таблица 6. Способы преодоления повышенной тревоги по поводу коронавирусной инфекции в зависимости от наличия симптомов тревоги и депрессии, %
|
Вариант ответа |
Среднее |
Наличие симптомов расстройства |
|
|
тревожного |
депрессивного |
||
|
Старался(-ась) не выходить из дома, избегал(-а) людных мест, тщательно мыл(-а) руки, дезинфицировал(-а) предметы, носил(-а) маску |
47,1 |
64,2 |
26,9 |
|
Старался(-ась) заниматься делом (домашние дела, работа, хобби, дети) |
33,1 |
47,1 |
18,9 |
|
Старался(-ась) реже смотреть и слушать новости о коронавирусе |
15,9 |
20,1 |
9,2 |
|
Ничего не предпринимал(-а) |
13,2 |
10,5 |
5,9 |
|
Занимался(-ась) творчеством и/или читал(-а) художественную литературу, смотрел(-а) кино |
12,5 |
21,6 |
6,1 |
|
Успокаивал(-а) сам(-а) себя, аутотренинг |
12,4 |
19,4 |
5,9 |
|
Больше молился(-ась) |
11,0 |
27,3 |
8,6 |
|
Занимался(-ась) спортом, йогой, дыхательной гимнастикой и т. п. |
10,5 |
13,5 |
6,7 |
|
Еще больше читал(-а) новости и изучал(-а) информацию о коронавирусе |
8,7 |
20,4 |
4,1 |
|
Я употреблял(-а) алкоголь и/или запрещенные препараты, чтобы расслабиться и отвлечься |
3,1 |
9,4 |
1,8 |
|
Источник: данные опроса ФГБУН ВолНЦ РАН. |
|||
Заключение и выводы
Анализируя данные проведенного нами социологического опроса, можно сделать вывод о том, что пандемия негативно отразилась на психоэмоциональном состоянии жителей Вологодской области. В начале 2021 года отмечены самые высокие показатели уровня депрессии, причем каждый десятый из них имеет клинически выраженные симптомы, а значит, остро нуждается в амбулаторной помощи специалистов. Вырос и по сравнению с предпандемическим 2019 годом уровень тревожности, симптомы которой наблюдаются в настоящее время у каждого третьего жителя региона. В группу риска развития тревожного и депрессивного расстройства попадают пожилые люди (несколько чаще мужчины старше 60 лет), одиноко проживающие, по семейному положению: вдовые, холостые или разведенные. Повышает риски наличие одного несовершеннолетнего ребенка, в то время как многодетность, напротив, способствует психологической устойчивости. Потеря в 2020 году работы и материальной стабильности, сокращение заработной платы, повлекшие неуверенность в завтрашнем дне и необходимость занимать деньги в долг, также обусловили ухудшение психического здоровья.
Наиболее актуальными проблемами психологического характера, по мнению вологжан, оказались страх заражения (45%) и ограничение свободы, введение жестких мер относительно соблюдения социального дистанцирования, ношения масок в общественных местах и режима карантина/самоизо-ляции (31%). Несмотря на то что проблемы оказываются значимее для женщин среднего и старшего возраста, молодые люди (особенно мужчины) чаще страдали в период пандемии от скуки и безделья, а также столкнулись с проблемой стигматизации. Чем старше человек, тем острее выражены страх заражения новым вирусом, переживание чувства одиночества и разлуки с близкими (в т. ч. по причине неумения пользоваться необходимыми программами и приложениями онлайн-общения на компьютерах и смартфонах), недостаток квалифицированной психологической помощи.
К так называемым «ковид-диссидентам» можно отнести 15% населения, которые, несмотря на достаточно высокий уровень заболеваемости и смертности от COVID-19 в регионе, не верят в опасность вируса, считая, что власти и СМИ обманывают людей. Тем не менее, каждый второй из них боится заразиться, видимо, понимая карантинные последствия инфицирования (изоляция, стигматизация, возможная потеря дохода и работы).
Каждый шестой опрошенный столкнулся с проблемой негативного отношения окружающих, когда сам или члены его семьи были заражены новой коронавирусной инфекцией.
Большей восприимчивости к психологическим проблемам способствуют такие характеристики, как женский пол; пожилой возраст; неполное среднее или напротив, высшее образование; проживание в городе; одиночество и отсутствие супруга/супруги.
Инвалиды, являясь наиболее уязвимой социальной группой в периоды кризиса здравоохранения, введения мер самоизоляции (т. к. лишаются возможности получать социальную и медицинскую помощь, в которой нуждаются постоянно), больше остальных боятся заражения, страдают от одиночества и разлуки с близкими, домашнего насилия. У них отмечены самые высокие показатели тревоги, депрессии и невроза.
Еще одной уязвимой группой оказались руководители коммерческих структур. Они чаще испытывали страх заражения, повышение уровня тревоги, страдали от ограничения свободы, однообразия и одиночества, отсутствия необходимой психологической помощи. Среди них (и сотрудников правоохранительных органов) наибольшее количество «не верящих в опасность вируса». Военнослужащие, руководители и служащие государственных предприятий также столкнулись с некоторыми проблемами психологического характера.
Большинство исследователей прогнозирует в будущем дальнейшее ухудшение психического здоровья населения в связи с тем, что оно вызвано не конкретной локализованной во времени травмой, а длительными переживаниями, выходящими за рамки обычно- го опыта, резким сокращением социальных контактов, крушением жизненных планов, неуверенностью в завтрашнем дне, а также большим объемом неконструктивной тревожной информации в СМИ. Картина так называемого «коронавирусного синдрома» на первом этапе протекает как острая реакция на стресс, затем наблюдается некий переходный период. А спустя 1–6 месяцев после окончания пандемии прогнозируется развитие отсроченной реакции на стресс (появление симптомов посттравматического стрессового расстройства), причем даже у тех, кто не пострадал внешне на первых двух этапах [31]. В результате у людей возникнут проблемы с памятью, самоконтролем, общением, частично или полностью будет утрачена трудоспособность, пострадают качество и уровень жизни. Профилактика развития негативных психологических исходов требует разработки и принятия своевременных мер по укреплению психического здоровья населения.
Основными направлениями сохранения психического здоровья в период пандемии COVID-19 могут стать следующие.
-
1. Создание официальной, единой, интегрированной платформы консультирования нуждающихся людей по вопросам психического здоровья в период пандемии (аналогично успешному китайскому опыту), в т. ч. в онлайн-формате.
-
2. Интеграция служб психического здоровья в систему оказания помощи по линии COVID-19. Опрос медицинских сотрудников, проведенный ВолНЦ РАН в феврале 2021 года, подтверждает острую потребность введения в штат моногоспиталя должности психолога и/или психотерапевта, необходимого как пациентам и их родственникам, так и самим медицинским сотрудникам.
-
3. Учитывая крайне негативное влияние инфодемии и дезинформации, требуется разработка стратегии обоснованной политики СМИ в отношении сообщений о пандемии.
-
4. Мероприятия, направленные непосредственно на вышеперечисленные уязвимые группы. Особенно важно обеспечить активное наблюдение, мониторинг и поддержку людей в трудной жизненной ситуа-
- ции, подверженных риску хронических стрессовых расстройств, депрессии, тревожных расстройств, психозов, употребления психоактивных веществ и самоубийств.
-
5. Обеспечение финансовой поддержки нуждающихся. Предпринятые государством на данном этапе меры социально-экономической помощи населению в условиях пандемии могут быть расширены. В первую очередь необходимо предоставить возможности для рефинансирования ипотечных кредитов, снижения ставки и продления ипотечных каникул. Во-вторых, требуется сохранить рабочие места и создать новые (в т. ч. посредством поддержки малого бизнеса), оказать работникам материальную поддержку в период профессиональной переподготовки, расширить возможности использования социального контракта и др. В-третьих, оказать адресную социальную помощь нуждающимся и наиболее уязвимым категориям населения.
-
6. Доступное санаторно-курортное лечение и реабилитация лиц, пострадавших в период пандемии, пропаганда здорового образа жизни.
-
7. Дальнейшие научные исследования.
Практическая значимость выполненной работы заключается в выявлении перечня наиболее актуальных проблем, негативно сказавшихся на психике жителей региона в период пандемии. Определение групп повышенного риска позволит акцентировать на них внимание при организации соответствующей системы помощи нуждающимся в настоящее время и профилактических мер во время будущих пандемий. Полученные результаты могут быть использованы органами власти при разработке программ охраны здоровья населения в ситуации социальной катастрофы, к которой относятся пандемия и вызванный кризис здравоохранения. В итоге укрепится психическое здоровье населения, снизится нагрузка на медицинскую сеть, сократятся случаи и продолжительность временной и стойкой нетрудоспособности, сохранятся трудовой потенциал (столь необходимый в последующий период восстановления экономики) и социальная стабильность в обществе, что в комплексе приведет к снижению бремени болезни.
Список литературы Психологическое состояние жителей Вологодской области в период пандемии COVID-19
- Xiong J., Lipsitz O., Nasri F., Lui L. [et al.]. Impact of COVID-19 pandemic on mental health in the general population: A systematic review. Journal of Affective Disorders, 2020, vol. 277, pp. 55–64. DOI: 10.1016/j.jad.2020.08.001
- Van Gelder N., Peterman A., Potts A. [et al.]. COVID-19: reducing the risk of infection might increase the risk of intimate partner violence. EClinicalMedicine, 2020, art. 21100348.
- Bavel J.J., Baicker K., Boggio P.S. [et al.]. Using social and behavioural science to support COVID-19 pandemic response. Nature Human Behaviour, 2020, vol. 4, pp. 460–471. DOI: 10.1038/s41562-020-0884-z
- Мосолов С.Н. Проблемы психического здоровья в условиях пандемии COVID-19 // Журн. неврологии и психиатрии им. С.С. Корсакова. 2020. № 120 (5). С. 7–15. URL: https://doi.org/10.17116/jnevro20201200517
- Dubey M.J., Ghosh R., Chatterjee S. [et al.]. COVID-19 and addiction. Diabetology & Metabolic Syndrome, 2020, vol. 14 (5), pp. 817–823. DOI: 10.1016/j.dsx.2020.06.008
- Rehm J., Gmel G., Gmel G. [et al.]. The relationship between different dimensions of alcohol use and the burden of disease‐an update. Addiction, 2017, vol. 12, pp. 968–1001. DOI: 10.1111/add.13757
- Shield K.D., Manthey J., Rylett M. [et al.]. National, regional, and global burdens of disease from 2000 to 2016 attributable to alcohol use: A comparative risk assessment study. Lancet Public Health, 2020, vol. 5, pp. 51–61.
- Torales J., O’Higgins M., Castaldelli-Maia J.M., Ventriglio A. The outbreak of COVID-19 coronavirus and its impact on global mental health. International Journal of Social Psychiatry, 2020, vol. 66 (4), pp. 317–320. DOI: 10.1177/0020764020915212
- Rogers J.P., Chesney E., Oliver D. [et al.]. Psychiatric and neuropsychiatric presentations associated with severe coronavirus infections: A systematic review and meta-analysis with comparison to the COVID-19 pandemic. The Lancet Psychiatry, 2020, vol. 7, pp. 611–627.
- Yao H., Chen J.-H., Xu Y.-F. Patients with mental health disorders in the COVID-19 epidemic. The Lancet Psychiatry, 2020, vol. 7 (4), p. e21. DOI: https://doi.org/10.1016/S2215-0366(20)30090-0
- McIntyre R.S., Lee Y. Projected increases in suicide in Canada as a consequence of COVID-19. Psychiatry Research, 2020, vol. 290, art. 113104. DOI: 10.1016/j.psychres.2020.113104
- Любов Е.Б., Зотов П.Б., Положий Б.С. Пандемии и суицид: идеальный шторм и момент истины // Суицидология. 2020. Т. 11. № 1 (38). С. 3–38. URL: doi.org/10.32878/suiciderus.20-11-01(38)-3-38
- Анализ динамики депрессивной симптоматики и суицидальных идей во время пандемии COVID-19 в России / Т.И. Медведева [и др.] // Суицидология. 2020. № 11 (3). С. 3-16. URL: doi.org/10.32878/suiciderus.20-11-03(40)-3-16
- Шматова Ю.Е. Влияние COVID-19 на психическое здоровье населения (как показатель человеческого потенциала): опыт зарубежных исследований // Проблемы развития территории. 2020. № 4 (108). С. 88–108. DOI: 10.15838/ptd.2020.4.108.6
- Pierce M., Hope H., Ford T. [et al.]. Mental health before and during the COVID-19 pandemic: A longitudinal probability sample survey of the UK population. The Lancet Psychiatry, 2020, vol. 7 (10), pp. 883–892. Available at: https://doi.org/10.1016/S2215-0366(20)30308-4
- Hawryluck L., Gold W.L., Robinson S., Pogorski S., Galea S., Styra R. SARS control and psychological effects of quarantine, Toronto, Canada. Emerging Infectious Diseases, 2004, vol. 10, pp. 1206–1212. DOI: 10.3201/eid1007.030703
- Морев М.В., Шматова Ю.Е., Любов Е.Б. Динамика суицидальной смертности населения России: региональный аспект // Суицидология. 2014. Т. 5. № 1 (14). С. 3–11.
- Qiu J., Shen B., Zhao M., Wang Z., Xie B., Xu Y. A nationwide survey of psychological distress among Chinese people in the COVID-19 epidemic: Implications and policy recommendations. General Psychiatry, 2020, vol. 33, pp. 19–21. Available at: https://doi.org/10.1136/gpsych-2020-100213
- Rossi R., Socci V., Talevi D., Mensi S., Niolu C., Pacitti F., Di Marco A., Rossi A., Siracusano A., Di Lorenzo G. COVID-19 pandemic and lockdown measures impact on mental health among the general population in Italy. An N=18147 web-based survey. MedRxiv, 2020, 14 April. Available at: https://doi.org/10.1101/2020.04.09.20057802
- Wang C., Pan R., Wan X. [et al.]. Immediate psychological responses and associated factors during the initial stage of the 2019 coronavirus disease (COVID-19) epidemic among the general population in China. International Journal of Environmental Research and Public Health, 2020, vol. 17 (5), p. 1729. DOI: 10.3390/ijerph17051729.
- Jeste D.V., Lee E.E., Cacioppo S. Battling the modern behavioral epidemic of loneliness: suggestions for research and interventions. JAMA Psychiatry, 2020, vol. 77 (6), pp. 553–554. Available at: https://doi.org/10.1001/jamapsychiatry.2020.0027
- Yang Y., Li W., Zhang Q., Zhang L., Cheung T., Xiang Y.-T. Mental health services for older adults in China during the COVID-19 outbreak. Lancet Psychiatry, 2020, vol. 7 (4), p. e19. Available at: https://doi.org/10.1016/s2215-0366(20)30079-1
- Goyal K., Chauhan P., Chhikara K., Gupta P., Singh M.P. Fear of COVID 2019: First suicidal case in India! Asian Journal of Psychiatry, 2020, vol. 49, art. 101989. Available at: https://doi.org/10.1016/j.ajp.2020.101989
- Foster T. Adverse life events proximal to adult suicide: a synthesis of findings from psychological autopsy studies. Archives of Suicide Research, 2011, vol. 15 (1), pp. 1–15. Available at: https://doi.org/10.1080/13811118.2011.540213
- Tubbs A.S., Perlis M.L., Basner M., Chakravorty S., Khader W., Fernandez F., Grandner M.A. Relationship of nocturnal wakefulness to suicide risk across months and methods of suicide. Journal Clinical Psychiatry, 2020, vol. 81 (2). Available at: https://doi.org/10.4088/jcp.19m12964
- Bradbury-Jones C., Isham L. The pandemic paradox: The consequences of COVID-19 on domestic violence. Journal Clinical Nursing, 2020, vol. 29, pp. 2047–2049. DOI: 10.1111/jocn.15296
- Опекина Т.П., Шипова Н.С. Семья в период самоизоляции: стрессы, риски и возможности совладания // Вестн. Костром. гос. ун-та. Сер.: Педагогика. Психология. Социокинетика. 2020. Т. 26. № 3. С. 121–128. DOI: https://doi.org/10.34216/2073-1426-2020-26-3-121-128
- Oram S., Trevillion K., Khalifeh H. [et al.]. Systematic review and meta-analysis of psychiatric disorder and the perpetration of partner violence. Epidemiology and Psychiatric Sciences, 2013, vol. 23, pp. 361–376.
- Yu R., Nevado-Holgado A.J., Molero Y. [et al.]. Mental disorders and intimate partner violence perpetrated by men towards women: A Swedish population-based longitudinal study. PLoS Medicine, 2019, vol. 16 (12), art. 16e1002995.
- Holmes E.A., O’Connor R.C., Perry V.H. [et al.]. Multidisciplinary research priorities for the COVID-19 pandemic: A call for action for mental health science. The Lancet Psychiatry, 2020, vol. 7, pp. 547–560.
- Соловьева Н.В., Макарова Е.В., Кичук И.В. «Коронавирусный синдром»: профилактика психотравмы, вызванной COVID-19 // РМЖ. 2020. № 9. С. 18–22.


