Пути совершенствования реабилитационной тактики при шизофрении с риском развития негативного симптомокомплекса
Автор: Корнетова Елена Георгиевна, Микилев Ф.Ф., Семке А.В., Лебедева В.Ф., Павлова О.А., Мальцева Ю.Л., Каткова М.Н., Горбацевич Л.А.
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Клиническая психиатрия
Статья в выпуске: 3 (92), 2016 года.
Бесплатный доступ
В рамках технологии персонализированной терапии больных шизофренией с риском развития негативного симптомокомплекса были разработаны реабилитационные подходы к данной группе пациентов на основании выделения конституциональных характеристик больных для прогноза течения заболевания и индивидуально-ориентированной лечебно-реабилитационной тактики. Сочетание терапии заболевания у данной категории пациентов атипичными антипсихотиками, предложенных психотерапевтических мероприятий и психосоциальной интервенции показало большую эффективность, чем традиционное лечение конвенциональными нейролептиками в комбинации с рациональной психотерапией. Применение технологии персонализированной терапии больных шизофренией с риском развития негативного симптомокомплекса позволяет оптимизировать и осуществлять индивидуально-направленную специализированную психиатрическую помощь данной группе пациентов и может стать моделью для разработки аналогичных технологий при других психических и поведенческих расстройствах.
Шизофрения, негативные нарушения, технология персонализированной терапии, антипсихотики, психотерапия
Короткий адрес: https://sciup.org/14295935
IDR: 14295935 | УДК: 616.895.8:615.851
The ways to improve rehabilitation approach in schizophrenia with predominance of negative disturbances
For prognosis of the process of the disease and individually oriented treatment within the framework of the technology of personalized therapy of patients with schizophrenia with the risk of developing negative symptoms the rehabilitation approaches to this patient group were developed by identifying the constitutional characteristics of the patients. The combination of therapy of the disease with atypical antipsychotics, psychotherapeutic and psychosocial interventions in this patient group has shown greater efficiency than treatment with conventional neuroleptics in combination with rational psychotherapy. The use of the technology of personalized therapy of patients with schizophrenia with the risk of developing negative symptoms allows optimizing and implementing individually oriented and specialized mental health care for this patient group and could become a model for developing similar technologies for other mental and behavioral disorders.
Текст научной статьи Пути совершенствования реабилитационной тактики при шизофрении с риском развития негативного симптомокомплекса
Введение . Шизофрения с преобладанием негативных нарушений, являясь непрерывным процессом, требует качественно иного по сравнению с эпизодическими вариантами с позитивной симптоматикой подхода для разработки стратегии персонализированной терапии в силу выраженных эмоционально-волевых нарушений, что сказывается на адаптации больных [5, 6]. На основании изученного комплекса клинико-психопатологических, клинико-динамических, клинико-конституциональных закономерностей и адаптационных возможностей пациентов, страдающих шизофренией с формированием первичных негативных нарушений, в рамках технологии персонализированной терапии больных шизофренией с риском развития негативного симптомокомплекса [9] были разработаны реабилитационные основы для данной группы пациентов. Ключевым подходом в технологии является выделение конституциональных характеристик больных для прогноза течения заболевания [3, 4] с созданием индивидуально ориентированной тактики терапии. Использование клинико-конституционального метода позволяет уже на ранних этапах заболевания у лиц, имеющих патогномоничные для негативных нарушений конституциональные характеристики, такие как астенический сома-тотип и множественные регионарные морфологические дисплазии, проводить целенаправленную интервенцию, направленную на стабилизацию течения шизофренического процесса и повышение адаптационного потенциала.
В данной работе мы приводим обобщение основных направлений реабилитации, использованных нами при ведении больных с изучаемым расстройством.
Целью исследования являлась разработка персональной лечебно-реабилитационной программы для пациентов, имеющих риск развития негативного симптомокомплекса в рамках шизофрении, с целью повышения эффективности интервенции и снижения социальных последствий болезни на основе оценки комплекса конституционально-морфологических характеристик больных.
Материалы и методы. Была проанализирована эффективность предложенного подхода на примере 20 пациентов (14 мужчин – 70 % и 6 женщин – 30 %), страдающих шизофренией с формированием негативной симптоматики, в сравнении с терапией конвенциональными нейролептиками в сочетании с рациональной психотерапией также для 20 больных (15 мужчин – 75 % и 5 женщин – 25 %). В обеих выборках возраст лиц, включенных в исследование, находился в пределах 18–65 лет (27,1±1,2 и 27,3±1,3 года соответственно), все пациенты принадлежали к европеоидной расе. Сравниваемые выборки не имели достоверных различий по полу и возрасту, клиническая картина в них была преимущественно представлена отдельными проявлениями потери влечений и интересов, бездеятельности и бесцельности в поведении, самопоглощенности и социальной аутизации; постепенным появлением апатии, обеднением речи, гипоактивности, эмоциональной сглаженности, пассивности, отсутствием инициативы и обеднения невербального общения, снижением социальной, учебной или профессиональной продуктивности на фоне отчетливых изменений преморбидной личности. Длительность наблюдения составила 6 недель. Все пациенты проходили лечение в отделении эндогенных расстройств ФГБУ «НИИ психического здоровья» (Томск).
Реабилитационные мероприятия проводились стационарно в рамках «Технологии персонализированной терапии больных шизофренией с риском развития негативного симптомо-комплекса». При проведении исследования были соблюдены принципы информированного согласия Хельсинской Декларации Всемирной Медицинской Ассоциации, исследование одобрено Локальным независимым этическим комитетом НИИ психического здоровья (протокол № 88 от 14 марта 2016 г.; дело № 88/3.2016).
В качестве основных методов исследования использовались клинико-психопатологический, клинико-динамический, клинико-катамнес-тический, клинико-конституциональный, клинико-терапевтический и статистический.
В качестве инструментов исследования использовались модифицированный вариант Базисной карты, стандартизированного описания больного шизофренией и родственника [7], Шкала позитивных и негативных синдромов (Positive and Negative Syndrome Scale – PANSS) [13], Шкала общего клинического впечатления (Clinical Global Impression – CGI) [12]. Проводилось антропометрическое обследование пациентов по методике В. В. Бунака [1].
Статистический анализ полученных данных с помощью t-критерия Стьюдента для независимых выборок, позволяющего провести оценку различий величин средних значений двух выборок, которые распределены по нормальному закону, метод «Хи-квадрат» (χ2) для оценки значимости различий распространенности в группах, U-критерий Манна-Уитни для сравнения независимых выборок.
Результаты исследования и их обсуждение . Рассматривая шизофрению как мульти-факториальный клинический феномен, который тесно взаимосвязан с рядом биопсихосоциаль-ных параметров, основным реабилитационным принципом мы считали комплексность оказания помощи. Поэтому процесс реабилитации мы строили по нескольким направлениям.
Первым, базисным направлением в реабилитации больных шизофренией с формированием негативной симптоматики в клинической картине была психофармакотерапия, а так как негативные нарушения чаще отличаются хроническим течением, главный принцип терапии заключался в выборе препарата для длительного применения.
Уже в первые дни лечения проводился подбор препарата, а важными факторами в этом процессе были максимальная эффективность для лечения данного пациента, в том числе с учетом его клинико-конституциональных характеристик, высокая безопасность, минимальная выраженность побочных явлений, удобство применения и доступность при длительной терапии. Фармакологическими средствами, удовлетворявшими большинству этих требований, были атипичные антипсихотики – рисперидон, кветиапин, оланзапин. Выбор дозировки определялся клинической картиной, антропометрическими характеристиками больных и индивидуальной переносимостью. Стойкий эффект лечения отмечался с 4-й недели терапии.
Другим направлением в реабилитации больных была психотерапия, которая имела несколько векторов направленности.
Семейная психотерапия строилась на основе работы с выявленной дисфункцией в семейных взаимоотношениях с использованием персонологического подхода [8]. Анализировалось влияние семейной обстановки, начиная с раннего детского возраста. Отдельно рассматривалось воспитание с точки зрения нарушения эмоциональных связей, опеки и его противоречивости. Большое внимание уделялось выявлению и осознанию ближайшим окружением больного влияния семейной обстановки и воспитания на его социальные навыки, ролевое положение, способности коммуникации. Если пациент состоял в браке, то проводился тренинг ролевой коммуникации не только между ним и его супругом(ой), но и с их родителями. Данный вид психотерапии включал работу как со всей семьей, так и с отдельными ее членами. Это диктовалось необходимостью разъяснения каждому из них смысла расстройства, роли каждого из окружающих в помощи пациенту. Благодаря психотерапевтическому воздействию удавалось проводить изменение внутрисемейных взаимодействий, способов выражения эмоциональных реакций.
В результате происходило положительное влияние на ресурсы семьи с уменьшением бремени заботы о пациенте с шизофренией. При успешной работе, в условиях активности семейного окружения, больной из объекта и источника конфликтов превращался в равноправного члена семьи. Негативные, поведенческие и когнитивные нарушения переставали рассматриваться окружающими с «обвиняющей» позиции, а принимались как новая особенность родного им человека и учитывались в повседневной жизни. Это приводило к тому, что члены семьи, с одной стороны, переставали проецировать на больного свои представления и переживания, с другой – сами помогали ему преодолевать ощущение болезни и связанные с ней последствия, что способствовало также развитию ресурсов для социальной и трудовой адаптации.
Другим вектором приложения служила когнитивно-поведенческая психотерапия, базировавшаяся на современных интеллектуальных моделях принятия систематизированных персонализированных терапевтических решений [11]. Обязательным условием ее проведения было предоставление больным информации об имеющемся у них расстройстве, его распространенности, клинических симптомах, особенностях течения, прогнозе. Давались основные сведения о лекарственных препаратах, механизмах их действия, показаниях, безопасности применения и возможных побочных эффектах. На этой информации также акцентировалось внимание родственников, так как необходимо было принимать решение о длительном приеме лекарств, проводилась оценка возможности пациента и его окружения обеспечивать строгое выполнение предписаний врача относительно рекомендованного препарата. Кроме того, регулярно проводился тренинг существовавших повседневных проблем. Совершенствовались способы их преодоления, формировались и обсуждались методы совладания с неблагоприятными жизненными событиями. Важным направлением также было моделирование возможных стрессоров с разработкой плана их преодоления при использовании уже полученных навыков.
Терапия самовыражением [2] включала в себя различные тренинги творческих способностей, с мобилизацией существующих у больных ресурсов. Несмотря на формирующиеся негативные нарушения, у многих больных проявлялся интерес к данному виду психотерапии. Тренинг не вызывал негативизма, пациенты стремились поделиться своими достижениями с врачом, развить творческие навыки.
Не менее важным направлением в реабилитации была психосоциальная терапия [10]. Основное внимание в данном случае уделялось тренингу и совершенствованию социальных навыков пациентов. Он заключался в расширении круга восприятия и межличностного общения. Это позволяло повысить способность больных к адаптации в обществе, самостоятельно формировать и поддерживать социальные контакты. В результате у пациентов повышались адаптационные возможности в сфере социально-трудовой адаптации.
Таким образом, реабилитационный процесс через разнообразие его направлений интегрировался в единый комплекс мероприятий для клинической и социальной стабилизации проявлений шизофрении с формированием негативной симптоматики. Применяя реабилитационные программы, мы главным образом руководствовались персонализированным подходом и существовавшими терапевтическими и реабилитационными возможностями в каждой конкретной ситуации.
Инструментами для оценки эффективности реабилитационных мероприятий, проведенных в рамках представленной технологии, были шкалы CGI и PANSS.
Средние показатели тяжести состояния больных по шкале CGI до начала лечения были 6,07±0,3 балла в основной группе и 6,08±0,4 балла в контрольной группе (рис. 1). Контроль состояния проводился через 2, 4 и 6 недель от начала реабилитации. К окончанию 2-й недели лечения у пациентов основной группы произошло снижение среднего суммарного балла по шкале CGI до 4,01±0,5 балла против 5,65±0,3 балла в контрольной группке (p<0,001). К 4-й неделе лечения наблюдалось дальнейшее улучшение состояния в обеих группах. Однако средний суммарный показатель CGI в основной группе (3,55±0,7) оставался достоверно ниже (p<0,001), чем в контрольной группе (4,74±0,5). Эта же тенденция сохранилась и к концу наблюдения. Средний суммарный балл по шкале CGI в основной группе составил 3,27±0,8 балла против 4,25±0,6 балла в контрольной группе (p<0,001).
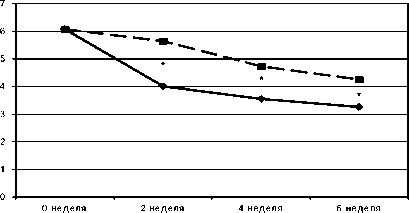
• Основная группа —■ Контрольная группа
Рис. 1 . Динамика состояния больных в процессе реабилитации по шкале CGI Примечание . * – Данные с достоверностью p<0,001.
Оценка динамики выраженности негативного синдрома по PANSS проводилась в те же сроки, что и по шкале CGI (2, 4 и 6 недель от начала реабилитации) (рис. 2). Средний суммарный балл выраженности негативного синдрома по шкале PANSS до начала реабилитационных мероприятий у пациентов основной группы составил 36,7±1,6 балла против 36,9±1,7 балла в контрольной группе. Субъективно больные основной и контрольной групп отмечали у себя улучшение общего тонуса, самочувствия и повышения активности к концу 1-й недели лечения. При шкальной оценке динамики негативных симптомов (PANSS) после 2 недель реабилитационных мероприятий выявлено снижение среднего балла в основной группе до 24,1±1,4 балла и до 29,9±2,1 балла в контрольной группе (p<0,001). Дальнейшая динамика также показала преимущество предложенного подхода для реабилитации больных шизофренией с формированием негативных нарушений. К концу 4-й недели реабилитации средний суммарный показатель по шкале PANSS в основной группе составил 21,9±1,5 балла, что достоверно меньше (p<0,001), чем в контрольной группе – 25,5±1,8 балла. По окончании наблюдения (6 недель) отмечено снижение выраженности негативных симптомов до 20,4±1,9 балла в основной группе и до 23,2±1,8 балла в контрольной группе. Данное различие также является статистически значимым (p<0,001).
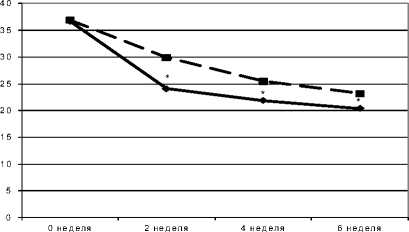
О сновная груп па 1 ■ Контрольная группа
Рис. 2. Динамика негативных нарушений у больных шизофренией по PANSS
Примечание . * – Данные с достоверностью p<0,001.
Заключение. Таким образом, сочетание в терапии шизофрении с формированием первичных негативных нарушений атипичных антипсихотиков, предложенных психотерапевтических мероприятий и психосоциальной терапии показало большую эффективность, чем традиционное лечение конвенциональными нейролептиками в комбинации с рациональной психотерапией. Применение технологии персонализированной терапии больных шизофренией с риском развития негативного симптомоком-плекса позволяет оптимизировать и осуществ- лять индивидуальную направленность специализированной психиатрической помощи данной группе пациентов и может стать моделью для разработки аналогичных технологий при других психических и поведенческих расстройствах.
Список литературы Пути совершенствования реабилитационной тактики при шизофрении с риском развития негативного симптомокомплекса
- Бунак В.В. Антропометрия. Практический курс. -М.: Учпедгиз, 1941. -367 с.
- Бурно М.Е. Клиническая психотерапия. -М.: Академический проект, ОППЛ, 2000. -719 с.
- Корнетов Н.А. Концепция клинической антропологии в медицине//Бюллетень сибирской медицины. -2008. -Т. 7, № 1. -С. 7-31.
- Корнетов Н.А., Корнетова Е.Г., Семке А.В. Патент (ru) № 2188577 C1. Способ прогнозирования негативных клинических проявлений в течении шизофрении. № 2001113341/14: заявл. 14.05.2001; Опубл. 10.09.2002. Бюл. № 25. -12 с.
- Лобачева О.А. Иммунные механизмы в системе адаптациогенеза при шизофрении//Сибирский вестник психиатрии и наркологии. -2009. -№ 5 (56). -С. 35-39.
- Лобачева О.А., Ветлугина Т.П., Семке А.В. Иммунологические критерии прогноза эффективности антипсихотической терапии больных шизофренией//Сибирский вестник психиатрии и наркологии. -2013. -№ 1 (76). -С. 66-70.
- Рицнер М.С., Логвинович Г.В., Корнетов Н.А., Красик Е.Д., Залевский Г.В. Базисная карта стандартизированного описания пробанда и родственника. -Томск, 1985.
- Семке В.Я., Корнетов А.Н. Персонологический подход к оценке депрессивных расстройств в соматическом стационаре: от медицинской психологии к клинической практике//Сибирский вестник психиатрии и наркологии. -2010. -№ 3. -С. 17-19.
- Корнетова Е.Г., Семке А.В., Микилев Ф.Ф., Гуткевич Е.В. Технология персонализированной терапии больных шизофренией с риском развития негативного симптомокомплекса: медицинская технология. -Томск: «Иван Федоров», 2016. -24 с.
- Холмогорова А.Б., Гаранян Н.Г., Долныкова А.А., Шмуклер А.Б. Программа тренинга когнитивных и социальных навыков (ТКСН) у больных шизофренией//Социальная и клиническая психиатрия. -2007. -Т. 17, вып. 4. -С. 67-77.
- Янковская А.Е., Корнетов Н.А., Корнетов А.Н., Казанцева Н.В. Систематизация когнитивно-бихевиоральных вмешательств при организационном стрессе в целях использования в интеллектуальной системе ИМСЛОГ//Вестник Томского государственного университета. -2010. -№ 341. -С. 191 -194.
- Guy W. Ed. ECDEU Assessment Manual for psychopharmacology. Revised. -Rockville, Md.: National Institute of Mental Health, 1986.
- Kay S.R., Opler L.A., Fiszbein A. The Positive and Negative Syndrome Scale (PANSS) for schizophrenia//Schizophr. Bull. -1987. -Vol. 13, № 2. -P. 261-276.


