Пути улучшения результатов комплексного лечения больных с неспецифической эмпиемой плевры
Автор: Ясногородский О.О., Шулутко А.М., Качикин А.С., Талдыкин М.В., Кернер Д.В., Гандыбина Е.Г., Насиров Ф.Н., Винарская В.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (30), 2013 года.
Бесплатный доступ
Представлены результаты лечения 4483 больных с НЭП, госпитализированных в торакальное отделение 61 ГКБ за 35 лет (1977-2011 гг.). Дре- нирование явилось единственным методом лечения для 4307 больных (96,1%), хирургическим вмешательствам подвергнуты 176 (3,9%). Из 176 оперированных больных «традиционная» операция выполнена 116 больным (65,9%), плеврэктомия с декортикацией легкого из мини-доступа с видеосопровождением - 5 (2,8%), видеоторакоскопическая (ВТС) санация - 55 (31,3%). С внедрением видеотехнологий количество «традиционных» операций резко уменьшилось. С 1997 г. выполнено лишь 14 «традиционных» операций (19%), доля видеосопровождаемых операций составила более80%. За последние 5 лет (2006-2011 гг.) выполнялись только ВТС-санации. Внедрение малоинвазивных технологий, позволило сократить количе- ство высокоторавматичных «традиционных» операций, что привело к улучшению результатов лечения НЭП. Методом выбора при лечении НЭП в настоящее время является ВТС-санация полости эмпиемы. Общая летальность при НЭП уменьшилась с 4,9% (1977-1996) до 3,2% (1997-2011). Для ВТС-санаций применяли следующие ТХИ: СО 2-лазер, АУК, плазменные аппараты.
Со2-лазер, аук, плазменные аппараты
Короткий адрес: https://sciup.org/142211077
IDR: 142211077 | УДК: 616-089:
Текст научной статьи Пути улучшения результатов комплексного лечения больных с неспецифической эмпиемой плевры
Key word:
Публикации последних десятилетий [1, 2, 4, 5, 8] и наши наблюдения, свидетельствуют о росте количества пациентов с неспецифической эмпиемой плевры (НЭП). Так, если за двадцатилетний период, с 1977 по 1996 г., в торакальное отделение 61 городской клинической больницы госпитализировано 1882 больных НЭП, то за последние 15 лет, с 1997 по 2011 г. – уже 2601.
Лечение НЭП остается одной из серьезных проблем легочной хирургии, несмотря на успехи современной медицины, так как летальность среди этих больных, по данным многих авторов, остается высокой, достигая 29% [1, 5, 6]. Кроме того, многими авторами по-прежнему выполняются травматичные традиционные вмешательства от торакостомии [5, 9] до плеврэктомии с декортикацией легкого, сопровождающиеся вы- соким уровнем послеоперационных осложнений и летальности [6].
Материалы и методы
В основе нашего исследования – результаты лечения 4483 больных с НЭП, госпитализированных в торакальное отделение 61 ГКБ за последние 35 лет (1977–2011 гг.). Возраст больных от 15 до 87 лет. Мужчин было 3493 (78%), женщин – 990 (22%). Большинство больных (63%) переведено из терапевтических стационаров в связи с безуспешностью консервативного лечения в сроки от 1 до 2 месяцев от начала болезни.
Распределение больных по полу и возрасту (n = 4483)
Таблица 1
|
Возраст |
15–19 |
20–29 |
30–39 |
40–49 |
50–59 |
60–69 |
70–79 |
80–87 |
Всего |
% |
|
Мужчины |
136 |
396 |
793 |
851 |
502 |
376 |
295 |
144 |
3493 |
78 |
|
Женщины |
19 |
81 |
198 |
268 |
198 |
113 |
67 |
46 |
990 |
22 |
|
Итого |
155 |
477 |
991 |
1119 |
700 |
489 |
362 |
190 |
4483 |
100 |
Эмпиема плевры наблюдалась чаще справа – у 2471 (55%) больных.
Распределение больных по виду эмпием плевры, соответственно тяжести течения заболевания и принятой в клинике классификации, представлено в таблице 2.
Таблица 2
Распределение больных по виду эмпием плевры (n=4483)
|
Вид эмпиемы плевры |
«Простая» эмпиема плевры |
Эмпиема плевры с деструкцией легочной ткани |
|
Ограниченная эмпиема |
452 |
899 |
|
Распространенная эмпиема |
968 |
2164 |
|
Итого |
1420 |
3063 |
Распределение больных по виду эмпием плевры и методам лечения представлено в таблице 3.
Таблица 3
Распределение больных по виду эмпием плевры и методам лечения (n=4483)
|
Метод лечения |
Вид эмпиемы плевры |
Итого |
|
|
«Простая» эмпиема |
Эмпиема с деструкцией |
||
|
дренирование, аспирация, лаваж |
1448 |
2859 |
4307(96,1%) |
|
видеоторакоскопи-ческая санация |
11 |
44 |
55(1,2%) |
|
минидоступ, видеоасситенция |
1 |
4 |
5(0,1%) |
|
традиционная операция |
35 |
81 |
116(2,6%) |
|
всего |
1495 |
2988 |
4483 |
За весь период наблюдения отмечается неуклонный рост количества госпитализированных больных с НЭП.
Динамика увеличения количества госпитализированных больных эмпиемой плевры на протяжении последних 35-ти лет представлена на рис. 1, 2.
Причем рост числа больных с НЭП происходил преимущественно за счет увеличения эмпием с деструкцией легочной ткани.
Среди наблюдавшихся больных у 3812 (85%) эмпиема плевры явилась осложнением острых и хронических заболеваний легких, у 358 (8%) эмпиема плевры была связана с травмой, у 90 (2%) оказалась следствием онкологических заболеваний и у 224 (5%) осложненила течение внелегочных заболеваний: деструктивного панкреатита – у 90 больных (2%), поддиафрагмального абсцесса – у 45 (1%), паранефрита – у 31 (0,8%), спонтанного разрыва пищевода – у 12 больного (0,3%) (рис. 3).
По этиологическому фактору в структуре НЭП наиболее часто встречаются мета- и парапневмонические эмпиемы.
Среди выявленной микробной флоры у обследованных 1500 больных превалировали стафилококк – у 384 (25,6 %) и синегнойная палочка – у 320 (21,4 %), протей – у 126 (8,4 %); у 111 больных возбудителями эмпиемы плевры были другие микроорганизмы (кишечная палочка, клебсиелла и т.д.); у 559 при микробиологическом исследовании не было выявлено роста микрофлоры, что обусловлено, вероятно, стартовой антимикробной терапией, аутолизом микроорганизмов в гнойной жидкости и гибелью анаэробной флоры при обычных методиках посева (рис. 4).
Дренирование, фракционный лаваж полости эмпиемы, постоянная активная аспирация явились единственным и окончательным методом лечения для 4307 больных (96,1%), тем или иным хирургическим вмешательствам подвергнуты 176 (3,9 %).
Из 176 оперированных больных «традиционная» операция выполнена 116 больным (65,9%), плеврэктомия с декортикацией легкого из мини-доступа с видеосопровождением – 5 (2,8%), видеоторакоскопическая санация – 55 (31,3%).
Основным методом лечения НЭП был и остается дренирование плевральной полости с активной аспирацией и фракционным лаважом (94,6% в период 1977–1996 гг. и 97,2% – 1997–2011 гг.).
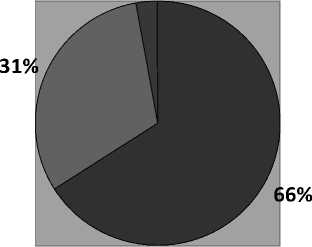
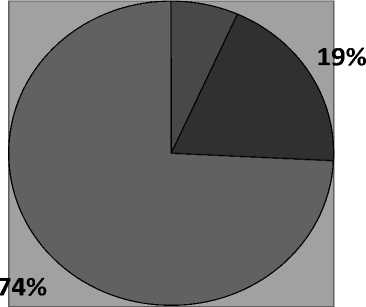
Вместе с тем существенно изменилась структура операций: до 1997 года по поводу НЭП производились только «традиционные» операции – плеврэктомия (плевролобэктомия) с декортикацией легкого, плевропульмонэктомия из стандартного доступа, с внедрением видеотехнологий количество «традиционных» операций резко уменьшилось. С 1997 г. выполнено лишь 14 «традиционных» операций, что составило 19% от общего числа операций, доля видеосопро-вождаемых операций составила более 80%, в основном за счет видеоторакосколических (ВТС) санаций. При этом за последние 5 лет (2006–2011 гг.) выполнялись только ВТС-санации (55).
Малоинвазивные операции и разработанная в клинике тактика лечения НЭП позволили улучшить результаты лечения. Среднее число ежегодно выписываемых больных с остаточной полостью до 2006 года составляло 20 человек, за последние пять лет – 21, т.е. существенно не изменилось, что свидетельствует о том, что качество лечения НЭП не ухудшилось, а общая летальность при НЭП снизилась: с 4,9% в период с 1977 по 1996 г. до 3,2% (1997–2011 гг.). Причем, общая летальность снизилась за счет уменьшения послеоперационных осложнений и числа смертельных исходов оперативного лечения. Если в период времени с 1977 г.
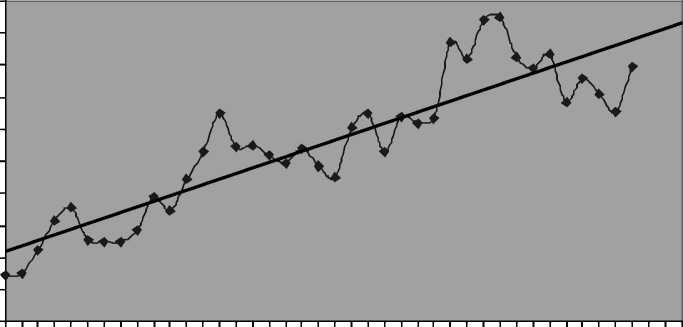
Рис. 1. Динамика увеличения количества больных эмпиемой плевры за последние 35 лет (1977–2011)
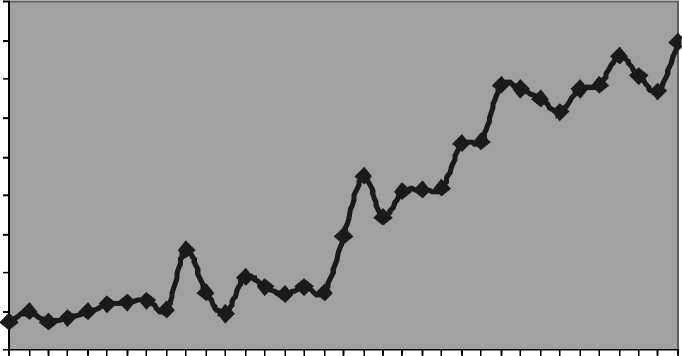
Рис. 2. Динамика увеличения количества больных эмпиемой с деструкцией легочной ткани за последние 35 лет (1977–2011)
плевры, при острой эмпиеме плевры толщина висцеральной плевры, не препятствующей расправлению легкого, не превышает 5–6 мм [11]. Таким образом, толщина париетальной плевры до 2 см соответствует толщине висцеральной плевры, не препятствующей расправлению легкого, что дает основания выбрать рациональную тактику лечения.
Отсутствие тенденции к расправлению легкого при активном поступлении воздуха по плевральному дренажу является показанием к временной эндобронхиальной окклюзии бронха (ВЭОБ), несущего свищ (дренирующего бронха).
За 5–7 дней дренирования плевральной полости с активной аспирацией оценивается тенденция к реэкспансии легкого. Выбор дальнейшей тактики лечения может быть схематично представлен следующим образом:
«Простая» НЭП + толщина пар. п. ↓ 2 см → дренирование с активной аспирацией
«Простая» НЭП + толщина пар. п. ↑ 2см → ВТС; декортикация из минидоступа с VA
НЭП с дестр. + толщина пар. п. ↓ 2 см → ВЭОБ, дренирование с активной аспирацией
НЭП с дестр. + толщина пар. п. ↑ 2 см → ВТС или ВТС + ВЭОБ; декортикация из минидоступа с VA + ВЭОБ
При больших размерах полости эмпиемы предпочтительнее ВТС-санация, так как возможны свободные манипуляции в замкнутой полости, при небольших размерах полости эмпиемы
по 1996 г., когда применялись только высокотравматичные «традиционные» операции, послеоперационная летальность достигала 19,5% [10], то после малоинвазивных ВТС-санаций летальных исходов не наблюдалось.
Эволюция выбора хирургической тактики лечения НЭП обусловлена рядом факторов: внедрение видеотехнологий, создание новых термических хирургических инструментов (ТХИ), появление возможности более широкого применения в диагностике компьютерной томографии (КТ).
КТ позволяет определить состояние париетальной плевры (пар. пл.), а именно: ее толщину, которая коррелирует с толщиной висцеральной плевры. Толщина париетальной плевры обычно в 3–4 раза больше толщины висцеральной показана декортикация легкого из ми-ниторакотомического доступа с видеоассистенцией.
Хроническая эмпиема с ригидной санированной полостью без тенденции к реэкспансии легкого + толщина пар. п. значительно ↑ 2 см → традиционная операция.
Для временной эндобронхиальной окклюзии дренирующего бронха использовали поролоновые обтураторы (рис. 11).
Для ВТС использовались следующие ТХИ: СО2-лазер, АУК (аргонусиленная коагуляция), плазменные аппараты. Вследствие наибольшей универсальности (возможность разделять, вапоризировать, коагулировать ткани) и большей эффективности преимущество для ВТС-санации НЭП среди ТХИ имеют плазменные аппараты [3], прежде всего система PlasmaJet (PJS).
3%
2% 5%

85%
пневмония травма онкология другие
стандарт.
ВТС минидоступ
Рис. 6. Структура операций за весь период наблюдения (1977-2011 гг.)
37,2%
Рис. 3. Причины возникновения эмпиемы плевры (n = 4483)
стафилококк
синегнойная палочка
25,6%
протей
7,4% 8,4%
21,4%
другие микроорганизмы (кишечная палочка, клебсиелла)
рост микроорганизмов не выявлен
Рис. 4. Возбудители эмпиемы плевры
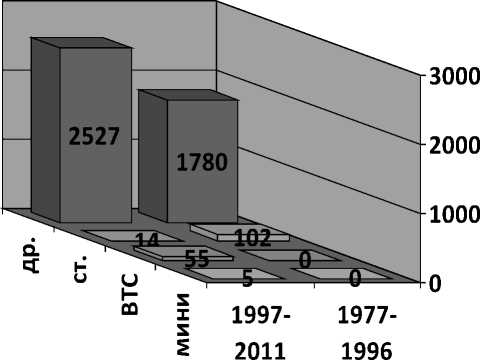
Рис. 7. Методы хирургического лечения НЭП, применявшиеся в периоды с 1977 по 1996 и с 1997 по 2011 гг.
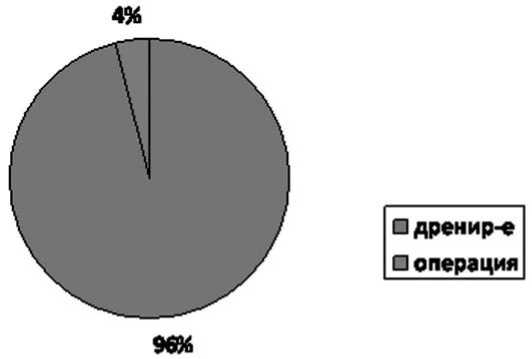
Рис. 5. Соотношение хирургических методов лечения НЭП за весь период наблюдения (1977–2011 гг.)
7%
минидоступ стандарт. ВТС
Рис. 8. Структура операций за период 1997-2011 гг.
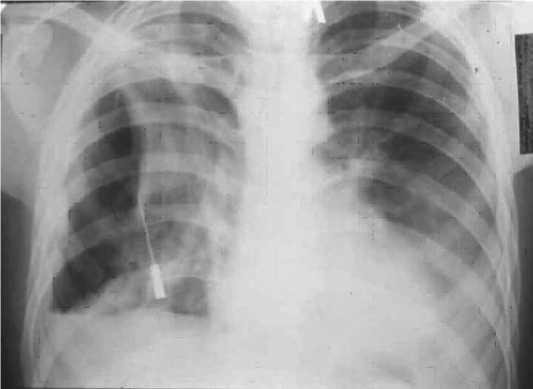
Рис. 9. Эмпиема плевры с деструкцией легочной ткани до ВЭОБ
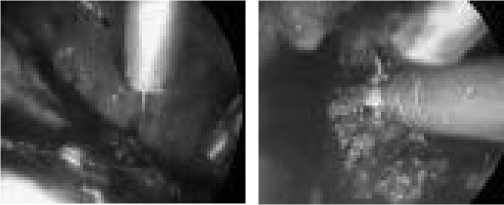
Рис. 14. Частичный бескровный Рис. 15. Коагуляция альвеоляр-пневмолиз ных фистул
Основными целями применения ТХИ при санации эмпиемы плевры являются:
– вапоризация фибринных наложений и гнойно-некротических масс, фиброзно измененной висцеральной плевры;
– частичный пневмолиз;
– коагуляция мелких бронхиальных и бронхиолоальвеолярных свищей;
– гермитизация деплевризированной поверхности легкого после механической декортикации;
– стерилизация плевральной полости.
На рис. 14–16 показаны этапы ВТС-санации полости эмпиемы с помощью PJS.
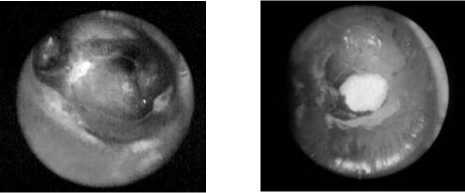
Рис. 11. Ригидная бронхоскопия: поролоновый обтуратор в нижнедолевом бронхе
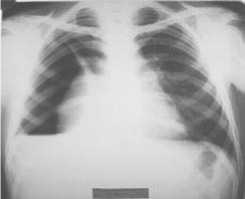
Рис. 13. Эмпиема плевры с деструкцией легочной ткани до операции (ВТС с применением PJ)
Рис. 10. Ригидная бронхоскопия: идентификация дренирующего бронха с помощью красителя Trеpan blue, введенного в плевральный дренаж
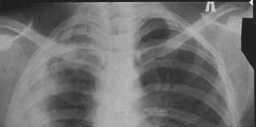
Рис. 12. Эффективная ВЭОБ (правое легкое расправилось)
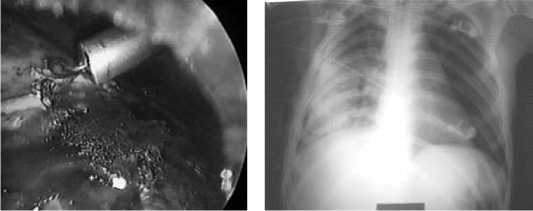
Рис. 17. Рентгенограмма больного после операции: практически полная реэкспансия легкого
Рис. 16. Вапоризация фибрин-ных наложений и фиброзно измененной висцеральной плевры
-
1. Основным методом лечения НЭП является дренирование полости эмпиемы с постоянной аспирацией и фракционным лаважом.
-
2. Внедрение малоинвазивных технологий, позволили изменить тактику лечения НЭП, сократить количество вы-сокоторавматичных «традиционных» операций, что привело к улучшению результатов. Методом выбора при лечении НЭП в настоящее время является ВТС санация полости эмпиемы.
-
3. Использование КТ органов грудной клетки в диагностическом алгоритме дает объективные критерии выбора тактики лечения НЭП.
-
4. Высокоэнергетические термические хирургические инструменты могут эффективно применяться при видеоторако-скопической санации неспецифической эмпиемы плевры.
-
5. Наиболее эффективными термическими хирургическими инструментами являются плазменные хирургические установки с набором плазмотронов, адаптированных к торакоскопии (система Plasmajet).
Список литературы Пути улучшения результатов комплексного лечения больных с неспецифической эмпиемой плевры
- Левин А.В., Самуйленков А.М., Цеймах Е.А., Зимонин П.Е. Эмпиема плевры: консервативная терапия, экстракорпоральные методы детоксикации, эндоскопические методы//Туберкулез и болезни легких. 2009. №9. С. 3-11.
- Шулутко А.М., Овчинников А.А., Ясногородский О.О., Мотус И.Я.//Эндоскопическая торакальная хирургия. М.: Медицина, 2006. 390 с.24
- Шулутко А.М., Качикин А.С., Ясногородский О.О., Талдыкин М.В., Гандыбина Е.Г., Семиков В.И., Винарская В.А. Использование плазменного скальпеля в торакальной хирургии//Московский хирург. журнал. 2011. №5 (21). С. 39-44.
- Ясногородский О.О. Видеосопровождаемые интраторакальные вмешательства//Автореф. дис..д-ра мед. наук. М., 2000.31 с.
- Achmed A.E., Yacoub T.E. Empyema thoracic.//Clin. Med.Insights. Circ. Respir. Pulm. Med. 2010. jun. 17, 4. P. 1-8.
- Grijalva C.G., Zhu Y., Nuorti J.P., Griffin M.R. Emergence ofparapneumonic emryema in the USA.//Thorax. 2011. Aug. Vol. 66(8).P. 649-650.
- Manunga J., Olak J. Is thoracoscopic decortication sufficientfor the treatment of empyema?//Am. Surg. 2010. Okt. Vol. 76(10).P. 1050-1054.
- Renner H., Gabor S. et al. Is aggressive surgery in pleuralempyema justified?//Europ. j. Cardiothorac. Surg. 1998. Vol. 14.P. 117-122.
- Wait M. A., Bechles D.L., Hotze M. Thoracoscopic management of empyema thoracis.//J. Minim. Access. Surg. 2007. Okt. -Dec. Vol. 3(4). P. 141-148.
- Лукомский Г.И. Общие принципы лечения неспецифических гнойных деструктивных процессов в легких и плевры//Cб. научных трудов МОНИКИ им. М.Ф. Владимирского. М., 1983. C. 68-75.
- Цыбусова Т.Н. Острые и хронические неспецифические гнойно-деструктивные заболевания легких и плевры в хирургии. 2008. 208 с.


