Пути улучшения результатов реконструктивной липоабдоминопластики
Автор: Кургинян Д.А., Иванов В.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Пластическая хирургия
Статья в выпуске: 4 (94), 2025 года.
Бесплатный доступ
Введение. Реконструктивная липоабдоминопластика представляет собой хирургическую методику, направленную на восстановление анатомической и эстетической целостности передней брюшной стенки. Важным аспектом эффективности вмешательства является выбор метода электродиссекции, влияющий на объем травмы, выраженность болевого синдрома и частоту осложнений. Материалы и методы. Проведено проспективное когортное исследование с участием 90 пациентов, которым выполнялась реконструктивная липоабдоминопластика с применением трёх различных режимов электродиссекции: монополярная коагуляция, монополярная резка и режим Valleylab. Изучались интраоперационные параметры, частота осложнений по шкале Clavien–Dindo, интенсивность болевого синдрома (ВАШ) и удовлетворенность пациентов по опроснику BODY-Q. Результаты. Наилучшие показатели достигнуты при применении режима Valleylab в рамках предложенного пошагового алгоритма, учитывающего особенности кровоснабжения (расположения перфорантов верхних и нижних эпигастральных сосудов) передней брюшной стенки, локальный статус тканей и сопутствующую патологию. В этой группе зафиксированы минимальная продолжительность операции (в среднем 120 мин), наименьшая кровопотеря (150 мл), а также самая низкая частота сером (6,67 %) и гематом (3,33 %). Отмечено более низкое значение болевого синдрома и высокая удовлетворённость эстетическими результатами по шкале BODY-Q. Обсуждение. Использование режима Valleylab в сочетании с алгоритмом, включающим доплерографическую оценку сосудистого русла и стратификацию пациентов по риску, обеспечивает щадящее воздействие на ткани, снижает вероятность термического повреждения и способствует улучшению клинико-функциональных исходов. Эффективность особенно выражена у пациентов пожилого возраста и с коморбидной патологией. Заключение. Комплексный алгоритмический подход к реконструктивной липоабдоминопластике с индивидуализированным выбором метода электродиссекции, включая применение режима Valleylab, позволяет повысить безопасность и предсказуемость вмешательства, снизить частоту осложнений и улучшить качество жизни пациентов. Предложенный протокол может быть рекомендован как основа для стандартизации хирургической тактики в реконструктивной хирургии передней брюшной стенки.
Реконструктивная хирургия, липоабдоминопластика, электродиссекция, Valleylab, серома, гематома, болевой синдром
Короткий адрес: https://sciup.org/142246453
IDR: 142246453 | УДК: 617.55-089.844 | DOI: 10.17238/2072-3180-2025-4-131-137
Ways to improve the results of reconstructive lipoabdominoplasty
Introduction. Reconstructive lipoabdominoplasty is a surgical technique aimed at restoring the anatomical and aesthetic integrity of the anterior abdominal wall. An important aspect of the effectiveness of the intervention is the choice of the method of electrodissection, which affects the extent of injury, the severity of pain, and the frequency of complications. Materials and methods. A prospective cohort study was conducted involving 90 patients who underwent reconstructive lipoabdominoplasty using three different modes of electrodissection: monopolar coagulation, monopolar cutting, and Valleylab mode. Intraoperative parameters, the frequency of complications according to the Clavien-Dindo scale, the intensity of pain (VAS), and patient satisfaction according to the BODY-Q questionnaire were studied. Results. The best results were achieved when using the Valleylab mode within the proposed step-by-step algorithm, taking into account features of blood supply (location of perforators of the superior and inferior epigastric vessels) to the anterior abdominal wall, local tissue status and concomitant pathology. In this group, the minimum duration of surgery (on average 120 min), the lowest blood loss (150 ml), and the lowest frequency of seromas (6,67 %) and hematomas (3,33 %) were recorded. A lower value of pain syndrome and high satisfaction with the aesthetic results according to the BODY-Q scale were noted. Discussion. The use of the Valleylab mode in combination with an algorithm that includes Doppler assessment of the vascular bed and stratification of patients by risk provides a gentle effect on tissues, reduces the likelihood of thermal damage and helps improve clinical and functional outcomes. The effectiveness is especially pronounced in elderly patients and with comorbid pathology. Conclusion. A comprehensive algorithmic approach to reconstructive lipoabdominoplasty with an individualized choice of the electrodissection method, including the use of the Valleylab mode, allows for increased safety and predictability of the intervention, reduced complication rates, and improved quality of life for patients. The proposed protocol can be recommended as a basis for standardizing surgical tactics in reconstructive surgery of the anterior abdominal wall.
Текст научной статьи Пути улучшения результатов реконструктивной липоабдоминопластики
Реконструктивная липоабдоминопластика – это современная хирургическая методика, направленная на восстановление эстетического и функционального состояния передней брюшной стенки, особенно актуальная у пациентов с диастазом прямых мышц живота, избыточной кожей и жировыми отложениями после родов или резкой потери веса (Saldanha и соавт.). Термин «липоабдоминопластика» был введён Saldanha в 2001 году и обозначает сочетание липосакции и абдоминопластики с селективной мобилизацией тканей, что позволило улучшить эстетические результаты и снизить интраоперационные риски [1].
Методика претерпела значительную эволюцию от первых дермолипэктомий [2, 3] и грубых пластических вмешательств до малотравматичных техник с сохранением сосудисто-нервных структур и фасции Скарпа [4]. Современные подходы к липоаб-доминопластике предусматривают обязательную оценку формы пупка, линии рубца и соотношения талии и бедер [5].
Нарастающее внимание привлекает выбор метода диссекции тканей, поскольку он оказывает прямое влияние на качество заживления, риск осложнений и выраженность болевого синдрома. Электродиссекция позволяет сочетать рассечение тканей с коагуляцией сосудов, однако при неправильно выбранном режиме возрастает риск термического повреждения, сером, гематом и некроза [6–8].
Среди наиболее применяемых режимов — монополярная коагуляция, монополярная резка и режим Valleylab. Последний, по данным ряда авторов, обеспечивает минимальное тепловое воздействие, сокращает длительность операции и снижает частоту послеоперационных осложнений [9, 10, 11]. Кроме того, по данным Janis и соавт., частота осложнений при абдоминопластике может достигать 39 %, включая серомы, инфекционные осложнения и расхождение швов, особенно при широком отслоении тканей и нарушении лимфооттока [12].
Проблема осложнений при липоабдоминопластике остается актуальной, несмотря на технический прогресс. Их возникно- вение оказывает негативное влияние не только на результат лечения, но и на психоэмоциональное состояние пациентов (Najera, Farah, Swanson) [13, 14, 15]. В литературе подчеркивается значимость минимизации интраоперационной травмы и использования объективных шкал оценки результатов, как Clavien-Dindo и BODY-Q, для повышения надежности анализа [16, 17].
Цель настоящей статьи — разработать и обосновать структурированный пошаговый алгоритм реконструктивной липоабдоминопластики на основе результатов проспективного клинического исследования с участием 90 пациентов, с учётом индивидуальных анатомо-физиологических особенностей и коморбидного статуса. Особое внимание уделено сравнительной оценке эффективности различных режимов электродиссекции (включая Valleylab) в контексте их влияния на интра- и послеоперационные осложнения, выраженность болевого синдрома и уровень удовлетворенности пациентов в отдалённом периоде.
Материалы и методы
Проведено проспективное когортное исследование, в которое были включены 90 пациентов, перенесших реконструктивную липоабдоминопластику в специализированном хирургическом стационаре. Все вмешательства выполнялись с применением различных режимов электродиссекции: моно-полярная коагуляция (группа 1, n = 30), монополярная резка (группа 2, n = 30) и режим Valleylab (группа 3, n = 30). Критериями включения являлись: наличие показаний к хирургической коррекции передней брюшной стенки (диастаз прямых мышц, избыточные кожно-жировые отложения), возраст от 25 до 65 лет, информированное согласие на участие в исследовании. Пациенты с декомпенсированными соматическими заболеваниями, онкопатологией и нарушениями свертывающей системы были исключены.
Перед операцией все пациенты прошли комплексное обследование, включающее: клинический осмотр, лаборатор- ную диагностику (общий и биохимический анализ крови, коагулограмма), инструментальные методы (ультразвуковое исследование и допплерография передней брюшной стенки, магнитно-резонансная томография по показаниям), а также консультации смежных специалистов. В ходе хирургического вмешательства фиксировались параметры операционного времени, объем интраоперационной кровопотери и техника рассечения. Контроль гемостаза осуществлялся в соответствии с внутриклиническим протоколом.
Послеоперационный период оценивался по шкале хирургических осложнений Clavien–Dindo. Ведение пациентов включало динамический ультразвуковой мониторинг зоны вмешательства, анализ объема дренажного отделяемого, а также регистрацию осложнений, требующих дополнительных манипуляций. Оценка болевого синдрома производилась по визуально-аналоговой шкале (ВАШ).
Долгосрочные результаты оценивались через 3, 6 и 12 месяцев после вмешательства с использованием валидированного опросника BODY-Q, включающего домены, отражающие эстетическую удовлетворенность, физическое состояние, психологическое благополучие и общее качество жизни. Таким образом, совокупная методология исследования позволила обеспечить комплексный анализ как объективных клинико-хирургических показателей, так и субъективной оценки результатов пациентами.
Результаты
В исследование были включены 90 пациентов, перенесших реконструктивную липоабдоминопластику с применением трёх различных режимов электродиссекции. Наиболее благоприятные клинико-функциональные и эстетические исходы были достигнуты в группе, где применялся режим Valleylab. Он обеспечил достоверно более низкие показатели кровопотери (150 мл против 300–350 мл), меньшую продолжительность операции (120 мин против 150–160 мин) и самую низкую частоту осложнений, таких как серомы (6,67 %) и гематомы (3,33 %).
Уровень болевого синдрома по визуально-аналоговой шкале (ВАШ) был минимальным у пациентов группы Valleylab (в среднем 2,97 балла), тогда как при монополярной коагуляции он достигал 4,2 балла. Кроме того, пациенты данной группы реже нуждались в опиоидной анальгезии и быстрее восстанавливали двигательную активность.
Долгосрочные результаты через 3–12 месяцев также продемонстрировали преимущество Valleylab по шкале BODY-Q. Удовлетворённость внешним видом, пропорциями тела и общим качеством жизни оказалась наивысшей в этой группе (в среднем более 4,6 балла из 5). Особенно важно, что эти эффекты сохранялись у пациентов с высоким операционным риском – старшей возрастной группы и с сопутствующими заболеваниями (СД, гипертония, ожирение).
Кроме того, был разработан и внедрен унифицированный пошаговый алгоритм проведения реконструктивной липоаб- доминопластики, который позволил структурировать весь хирургический процесс – от предоперационного обследования до оценки долгосрочных результатов. Основу алгоритма составила определение особенностей кровоснабжения (расположения перфорантов верхних и нижних эпигастральных сосудов) передней брюшной стенки, а также распределение пациентов по локальному статусу мягких тканей, выраженности диастаза прямых мышц, наличию сопутствующих заболеваний и возрасту.
Применение алгоритма позволило стандартизировать тактику оперативного вмешательства; индивидуализировать выбор метода электродиссекции; минимизировать интраоперационные риски (кровопотеря, сосудистые повреждения); сократить количество послеоперационных осложнений, особенно у пациентов с высоким риском (возраст >50 лет, СД, ожирение); улучшить субъективную удовлетворенность результатами у пациентов по шкале BODY-Q.
Особое внимание уделялось особенностям кровоснабжения. Перед операцией при допплерографии производили маркировку всех крупных перфорантов от верхних и нижних эпигастральных сосудов, участвующих в кровоснабжении передней брюшной стенки (рис. 1). В ходе операции выполнялась отслойка в области ниже пупка с сохранением максимально возможного количества латеральных перфорантов от нижних эпигастральных сосудов без потери эстетического результата (так как для выполнения операции необходимо пожертвовать крупными медиальными и латеральными перфорантами ниже пупка). Отслойка выше пупка выполнялась с сохранением максимального количества медиальных и латеральных перфорантов от верхних эпигастральных сосудов без потери эстетического результата.
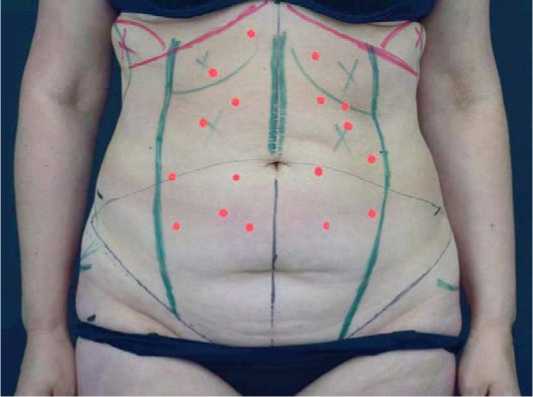
Рис. 1. Фото пациентки перед абдоминопластикой с липосакцией передней брюшной стенки, фланков, спины
Fig. 1. Photo of the patient with markings before abdominoplasty with liposuction of the anterior abdominal wall, flanks, back
Наиболее значимые клинические преимущества были зафиксированы при применении режима Valleylab в рамках предложенного алгоритма (рис. 2, 3).
Средняя продолжительность операции составила 120 мин, в отличие от 160 мин в группе монополярной коагуляции.
Кровопотеря составила 150 мл против 350 мл соответственно.
Частота сером — 6,67 %, гематом — 3,33 %.
Интенсивность болевого синдрома по шкале ВАШ была ниже на >1 балл.
По шкале BODY-Q пациенты этой группы демонстрировали наивысшие уровни удовлетворенности эстетическим результатом и физическим комфортом.
Определение локализации перфорантов верхних и нижних эпигастральных сосудов и разделение пациентов по коморбидному статусу обеспечило значительное снижение осложнений IV степени по шкале Clavien-Dindo (в исследуемых группах – 0 %); более быструю активизацию после операции; сокращение сроков госпитализации.
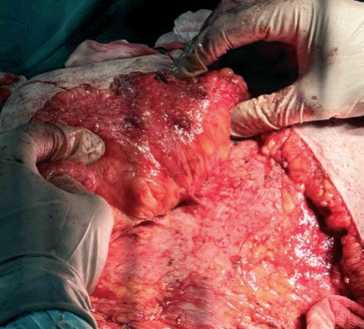
Рис. 2. Фото перфорантов нижних эпигастральных сосудов
Fig. 2. Photo of perforators of the inferior epigastric vessels
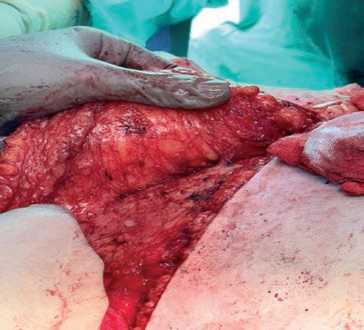
Рис. 3. Фото перфорантов верхних эпигастральных сосудов
Fig. 3. Photo of perforators of the superior epigastric vessels
Внедрение предложенного алгоритма не только позволило систематизировать этапы хирургического вмешательства, но и повысить его управляемость, безопасность и клиническую предсказуемость. Полученные данные подтверждают необходимость и целесообразность включения алгоритма в практические рекомендации по реконструктивной хирургии передней брюшной стенки. Наглядно, алгоритм представлен в таблице 1.
Таблица 1
Алгоритм проведения липоабдоминопалстики в зависимости от типа кровоснабжения, локального и общего статуса
Table 1
Algorithm for performing lipoabdominoplasty depending on the type of blood supply, local and general status
|
Этап / Stage |
Подэтап / Условие Sub-stage/ Condition |
Рекомендации / Примечания Recommendations/Notes |
|
I. Предоперационная оценка / Preoperative assessment |
Клиническое и инструментальное обследование /Clinical and instrumental examination |
УЗИ, МРТ/КТ, ЭКГ, консультации, разметка / Ultrasound, MRI/CT, ECG, consultations, marking |
|
Оценка сопутствующих заболеваний / Assessment of concomitant diseases |
Возраст >50 лет, СД, ожирение, ИБС – группа риска /Age >50 years, diabetes, obesity, coronary heart disease – risk group |
|
|
Доплерография сосудов передней брюшной стенки / Dopplerography of the vessels of the anterior abdominal wall |
Определение расположения перфорантов (мед/лат), оценка венозного дренажа / Determination of the location of perforators (med/lat), assessment of venous drainage |
|
|
II. Выбор метода электродиссекции / Selecting an Electrodissection Method |
Valleylab Valleylab Mode |
Режим выбора при высоком риске осложнений / Mode of choice for high risk of complications |
|
Монополярная резка / Monopolar Cutting |
Допустимо при хорошем локальном статусе / Acceptable with good local status |
|
|
Монополярная коагуляция / Monopolar Coagulation |
Рекомендован при ограниченном доступе, но с осторожностью /Recommended for limited access, but with caution |
|
|
III. Интрао-перацион-ная тактика Intraoperative tactics |
Сохранение фасции Скарпа Preservation of Scarpa's fascia |
Снижение частоты сером и инфекций / Reducing the incidence of seromas and infections |
Окончание Таблицы 1
|
Этап / Stage |
Подэтап / Условие Sub-stage/ Condition |
Рекомендации / Примечания Recommendations/Notes |
|
III. Интрао-перацион-ная тактика / Intraoperative tactics |
Отслойка в соответсвии с расположение перфорантных сосудов / Detachment according to the location of perforating vessels |
Контроль кровопотери, профилактика осложнений Controlling blood loss, preventing complications |
|
IV. По-слеопера-ционное ведение / Postoperative care |
УЗИ-контроль на 7, 14, 30 сутки / Ultrasound control on days 7, 14, 30 |
Контроль сером, гематом, состояния швов / Monitoring seromas, hematomas, suture conditions |
|
Компрессионное белье 4–6 недель / Compression underwear 4–6 weeks |
Снижение отеков и риска сером / Reducing swelling and risk of seromas |
|
|
Анкетирование BODY-Q на 3, 6, 12 мес. / BODY-Q questionnaire on months 3, 6, 12 |
Оценка внешнего вида, боли, качества жизни / Assessing appearance, pain, quality of life |
В таблице 2 представлена частота осложнений в группах.
Таблица 2
Частота осложнений в группах
Table 2
Frequency of complications in groups
|
Группа / Groups |
Частота сером / Frequency of Seromas |
Частота гематом / Frequency of Hematomas |
Осложнения IV степени (Clavien-Dindo) Complications IV degrees (Clavien-Dindo) |
||
|
n |
% |
n |
% |
||
|
Монополярная коагуляция / Monopolar Coagulation |
6 |
20 |
5 |
16,667 |
Отсутствуют / None |
|
Монополяр-ная резка / Monopolar Cutting |
7 |
23,333 |
3 |
10 |
Отсутствуют / None |
|
Valleylab Valleylab Mode |
2 |
6,667 |
1 |
3,333 |
Отсутствуют / None |
Результаты опроса пациентов через 3 месяца после операции по степени удовлетворенности операцией отражены в таблице 3.
Таблица 3
Результаты опроса пациентов в отдаленном периоде
Table 3
Results of the patient survey in the remote period
|
Группа / Groups |
Монопо-лярная коагуляция Monopolar Coagulation |
Моно-полярная резка / Monopolar Cutting |
Режим Valleylab Valleylab Mode |
p |
|
Доля довольных результатами / Share of those satisfied with the results |
0,8 |
0,933 |
0,967 |
0,0748 |
|
Доля ощутивших улучшение / Share of those who felt improvement |
0,867 |
0,933 |
0,9 |
0,6905 |
Несмотря на то, что статистически достоверной разницы между группами в отдаленном периоде, наглядно прослеживается тенденция к большей удовлетворенности у пациентов в группе с режимом Valleylab.
Обсуждение
Результаты проведённого исследования убедительно демонстрируют, что применение структурированного пошагового алгоритма ведения пациентов с реконструктивной патологией передней брюшной стенки позволяет существенно повысить безопасность и эффективность липоабдомино-пластики. Внедрение комплексного подхода, включающего этапы стратификации риска, выбор техники диссекции с учётом ангиоархитектоники тканей и соматического статуса, послеоперационный мониторинг и объективную оценку исходов, позволило минимизировать количество интра- и послеоперационных осложнений и добиться высокого уровня удовлетворённости пациентов.
Наиболее значимые различия между исследуемыми методиками диссекции были зафиксированы при применении режима Valleylab, который обеспечил сокращение продолжительности операции до 120 мин (против 160 мин при монополярной коагуляции) и снижение кровопотери до 150 мл (против 350 мл соответственно), что согласуется с данными других авторов о преимуществах малотравматичной электрохирургии при сохранении фасциально-лимфатической целостности (Costa-Ferreira и соавт., 2013; Rousseau и соавт., 2011) [9, 18].
Особую значимость имеет уменьшение частоты сером и гематом при использовании Valleylab: в исследуемой группе их частота составила 6,67 % и 3,33 % соответственно, что существенно ниже, чем при применении монополярной коагуляции (20 % и 16,67 %). Эти данные соответствуют результатам метаанализа Janis et al. (2016), в котором средний уровень осложнений после абдоминопластики достигал 39 % при стандартных методах рассечения тканей [12], и подтверждают эффективность применения щадящих технологий с минимальным термическим воздействием.
Физиологически обоснованное снижение объёма серозного отделяемого связано с сохранением фасции Скарпа и выбором метода, позволяющего одновременно осуществлять коагуляцию и диссекцию без избыточного некроза тканей (Le Louarn, Pascal, 2010; Torres-Silva и соавт., 2021) [4, 10]. Согласно литературным данным, сохранение лимфатических структур в зоне диссекции, особенно в нижней части живота, снижает вероятность послеоперационной серомы почти вдвое (Fang et al., 2010; Wijaya et al., 2022) [19, 20].
Режим Valleylab также показал наименьший уровень болевого синдрома по ВАШ в раннем послеоперационном периоде. Среднее значение составило 2,97 балла, тогда как при монополярной коагуляции оно достигало 4,2. Этот результат подтверждает выводы Farah и соавт. (2004), связывающие интенсивность боли после абдоминопластики с объёмом термического повреждения тканей [14]. Дополнительно Schlosshauer и соавт. (2019) отметили, что применение низкотемпературной диссекции позволяет сократить выраженность болевого синдрома и необходимость в опиоидной анальгезии [11].
Долгосрочные результаты, полученные с помощью анкетирования по BODY-Q, демонстрируют более высокую удовлетворённость пациентов в группе Valleylab: средняя оценка удовлетворенности внешним видом и пропорциями тела превышала 4,6 балла, что сопоставимо с данными Monteiro и соавт. (2023), где при использовании щадящих методов диссекции эстетическая удовлетворённость также превышала 4,5 балла [17].
Особенно важным представляется факт, что преимущества режима Valleylab были наиболее выражены у пациентов с повышенным операционным риском — старше 50 лет и с сопутствующими хроническими заболеваниями. Указанная категория пациентов имеет более высокий риск ишемических и инфекционных осложнений (Hatef et al., 2010; Keyes et al., 2018), поэтому щадящий метод диссекции, обеспечивающий минимальное травматическое и термическое воздействие, должен быть приоритетным выбором.
Наши результаты подтверждают целесообразность индивидуализации выбора метода диссекции, основанной на клинической картине, локальном сосудистом статусе тканей, возрасте пациента и наличии коморбидной патологии. Применение режима Valleylab позволяет достичь оптимального баланса между эффективностью и безопасностью хирургического вмешательства, снижая частоту осложнений, уменьшает выраженность болевого синдрома и повышает удовлетворённость пациентов как в раннем, так и в отдалённом послеоперационном периоде.
Заключение
Проведённое проспективное исследование с участием 90 пациентов позволило оценить влияние различных режимов электродиссекции на исходы реконструктивной липо-абдоминопластики. Результаты показали, что применение режима Valleylab сопровождается снижением интраоперационной травматичности, уменьшением кровопотери и продолжительности операции, а также более низкой частотой ранних послеоперационных осложнений, таких как серомы и гематомы.
Несмотря на отсутствие статистически значимой разницы в долгосрочной удовлетворенности пациентов по шкале BODY-Q, была выявлена положительная тенденция в группе Valleylab, особенно у пациентов с повышенным операционным риском. Это указывает на потенциальное преимущество щадящей технологии диссекции при выборе тактики лечения таких больных.
Предложенный алгоритм ведения пациентов, включающий стратификацию по типу ангиоархитектоники, оценку общего и локального статуса и индивидуализированный выбор режима диссекции, продемонстрировал клиническую обоснованность и может быть полезен для стандартизации подходов в реконструктивной хирургии передней брюшной стенки. Тем не менее, для подтверждения полученных данных необходимы дальнейшие исследования с расширенной выборкой и использованием рандомизированного дизайна.


