Ранние осложнения после V-образной гетеротопической илеоцистопластики
Автор: Петросян Г.С., Галлямов Э.А., Кочкин А.Д., Кельн А.А., Галлямов Э.Э.
Журнал: Московский хирургический журнал @mossj
Рубрика: Онкология
Статья в выпуске: 2 (88), 2024 года.
Бесплатный доступ
Введение. Рак мочевого пузыря на сегодняшний день является важной медико-социальной проблемой в связи с быстрыми темпами роста заболеваемости.Радикальная цистэктомия является операцией выбора для лечения пациентов с мышечно-инвазивным раком мочевого пузыря. Гетеротопичекая реконструкция мочевого пузыря - наиболее популярным методом деривации мочи.За последние 10 лет в нашем центре освоена и внедрена в рутинную практику V-образная гетеротопическая илеоцистопластика, в противовес классическому кондуиту по Bricker.Цель исследования. Оценить ранние осложнения у пациентов, перенесших радикальную цистпростатэктомию с формированием гетеротопического кондуита по Bricker и пациентов с V-образным гетеротопическим кондуитом.Материалы и методы исследования. Проведен ретроспективный анализ пациентов. Контрольную группу составили пациенты, перенёсшие РЦПЭ с илеоцистопластикой по Bricker (n=72) с 1999 по 2021 гг. Группа сравнения - пациенты после РЦПЭ с V-образной гетеротопической илеоцистопластикой в новаторской модификации (n=74).Результаты лечения. Количество пиелонефритов в группе пациентов с раздельной деривацией мочи составляет 5,4 %, а вероятность развития пиелонефрита в контрольной группе - составляла 20,8 % от общего числа прооперированных больных. Количество осложнений III-IV по Clavien-Dindo в группе V-образной илеоцистопластики составляет 10,8 %, тогда как в контрольной группе 18 %.Заключение. V-образная гетеротопическая деривация мочи является легко выполнимой, не требует дополнительных хирургических навыков и инструментария, в результате чего может быть рекомендована к использованию в ежедневной практике.
Рак мочевого пузыря, радикальная цистэктомия, гетеротопическая илеоцистопластика, подвздошный кондуит, брикер
Короткий адрес: https://sciup.org/142241055
IDR: 142241055 | УДК: 006.617-089 | DOI: 10.17238/2072-3180-2024-2-38-43
Early complications after "V" shaped heterotopic ileocystoplasty
Introduction. Bladder cancer is currently an important medical and social problem due to the rapid growth of the incidence and prevalence of this malignant neoplasm on a global scale.Radical cystectomy is the surgery of choice for the treatment of patients with muscle-invasive bladder cancer, as well as with continuously recurrent course of superficial bladder cancer.Radical cystectomy is currently considered the most time-consuming operation in urological practice with a large number of possible complications. With the accumulation of world experience, heterotopic reconstruction of the bladder using a segment of the ileum has become the most popular method of urine derivation.Over the past 10 years, V-shaped heterotopic ileocystoplasty has been mastered and introduced into routine practice in our center, as opposed to the classic Bricker conduit.The purpose of the study. To compare the number of early complications in patients who underwent radical cystoprostectomy with the formation of a heterotopic reservoir according to Bricker and patients with a V-shaped heterotopic reservoir.Materials and methods. A retrospective analysis of patients from 2 groups was carried out: control group I - patients after cystectomy with Bricker ileocystoplasty (n=72). Group II of the study - patients after cystectomy with V-shaped heterotopic ileocystoplasty (n=74).Treatment results. There is a significant decrease in the number of adaptive pyelonephritis in the study group. The number of pyelonephritis in the group of patients with separate urine derivation is 5,4 %, the number of adaptive pyelonephritis in the control group is 20,8 % of the total number of operated patients. The number of complications III-IV according to Clavien-Dindo in the group of V-shaped ileocystoplasty is 10.8%, in the control group 18 %, as a result of which V-shaped ileocystoplasty can be recommended for daily practice.Conclusion. Modified V-shaped heterotopic urine derivation is easily feasible. This method should be used in daily practice.
Текст научной статьи Ранние осложнения после V-образной гетеротопической илеоцистопластики
Рак мочевого пузыря (РМП) на сегодняшний день является важной медико-социальной проблемой в связи с быстрыми темпами роста заболеваемости и распространенностью данного злокачественного новообразования (ЗНО) в мировых масштабах. Прирост заболеваемости РМП в РФ за период 2011–2022 гг. среди обоих полов составил 36 %. Заболеваемость данной патологией по РФ в 2011 г. составляла 53,4, а в 2022 г. – 80,09 на 100 000 населения.
В 2022 г. в Тюменской области выявлено 158 пациентов с РМП, из них пациенты с I стадией заболевания составляли 72,2 %, II стадией – 11,4 %, III стадией – 7,6 %, с IV стадией – 8,9 % [1]. Статистические данные свидетельствует о росте заболеваемости за последние 10 лет, что подтверждает актуальность проблемы для изучения медицинским сообществом.
Радикальная цистэктомия (РЦПЭ) является операцией выбора для лечения пациентов с мышечно-инвазивным раком мочевого пузыря (МИРМП), а также при непрерывно рецидивирующем течении поверхностного РМП. По мере накопления мирового опыта – гетеротопичекая реконструкция мочевого пузыря с использованием отрезка подвздошной кишки стала наиболее популярным методом деривации мочи, так как пациент получает ожидаемый результат, а точка зрения, что ортотопическая деривация мочи сопровождается лучшим качеством жизни на сегодняшний день остается не доказана [2].
За последние 10 лет в нами освоена и внедрена в рутинную практику V-образная гетеротопическая илеоци-стопластика, которая продемонстрировала определенные преимущества по сравнению с классическим кондуитом по Bricker [3].
Цель исследования. Сравнить количество ранних осложнений у пациентов, перенесших РЦПЭ с формированием гетеротопического кондуита по Bricker и пациентов с V-образным гетеротопическим кондуитом.
Материалы и методы
Проведен ретроспективный анализ результатов лечения пациентов с диагнозом РМП 1998–2021 гг. в онкоурологическом отделении ГБУЗ ТО Областной онкологический диспансер и АО МСЧ «Нефтяник»
В период 2012–2021 гг. у 74 пациентам сформирован V-образный гетеротопический кондуит по авторской методике (патент RU2716458C1). Данная когорта пациентов и является объектом для исследования в настоящей работе.
В контрольную группу включено 72 пациента, оперированные 1999–2021 гг., с применением классической илеоци-стопластики по Bricker.
В группе исследования 81 % составляли мужчины, в контрольной группе 87,5 %. Средний возраст пациентов был полностью сопоставим в обеих группах и составил 62,9 и 61,9 лет соответственно. В группе пациентов, перенесших V образную пластику 2 стадия выявлена 43,3 % случаев, IIIа стадия в 36,5 %, IIIб – 18,9% случаев. В контрольной группе 24 (33,3 %) пациента со II стадией онкологического процесса, 34 (47,2 %) пациента с IIIа стадией и 8 (11,2 %) пациентов IIIб стадией. Группы пациентов были полностью сопоставимы по антропометрическим данным, возрасту и онкологическому статусу.
Унилатеральный уретерогидронефроз в группе исследования диагностирован у 24 (32,4 %) пациентов, билатеральный в 10,8 % (n=8) случаев. В контрольной группе билатеральный уретерогидронефроз выявлен у 9,7 % (n=7) пациентов, односторонний гидронефроз у 36,1 % (n=26).
Целевые особенности V-образной гетеротопической илеоцистопластики:
-
1. Формирование двух отрезков для сбора и отведения мочи раздельно анастомозирующих с левым и правым мочеточниками соответственно.
-
2. Кишечный илеокондуит V-образно складывается пополам, при этом левый отрезок илеокондуита анастомозируется с левым мочеточником, проведенным под брыжейкой сигмовидной кишки. Правый отрезок анастомозируется с правым мочеточником.
-
3. Илеокондуит выводится на переднюю брюшную стенку через контрапертуру по типу подвесной илеостомы (рис. 1). При данной методике у хирурга имеется возможность регулировать длину отрезков илеокондуита в зависимости от длины мочеточников.
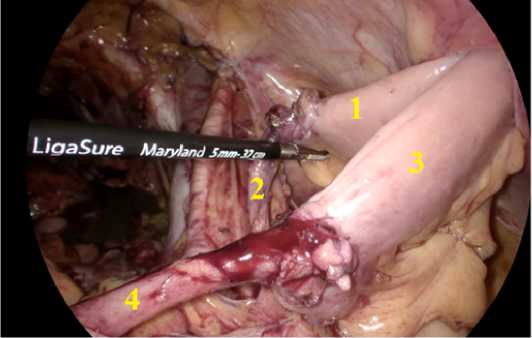
Рис.1. Снимок V-образного гетеротопического илеокондуита в оригинальной методике. (1 – левый отрезок илеокондуита, 2 – левый мочеточник, 3 – правый отрезок илеокондуита, 4 – правый мочеточник) Fig.1. Photo of a V-shaped heterotopic ileoconduit using the original technique (1 – left segment of the ileoconduit, 2 – left ureter, 3 – right segment of the ileoconduit, 4 – right ureter)
Данная модель V-образного гетеротопического илеокон-дуита позволяет осуществлять отток мочи из левой и правой почки раздельно, что практически исключает вероятность перекрестного инфицирования и развития двухстороннего пиелонефрита. Кроме того, в случае развития опухолевого рецидива в зоне уретероилеоанастомоза, данный вариант илеоцистопластики дает возможность без особой сложности выполнить реанастомоз без полного удаления илеокондуита.
Результаты и обсуждения
Радикальная цистэктомия с илеоцистопластикой характеризуется большим количеством осложнений, которые подразделяются на легкие, тяжелые, а также хирургического, урологического и общеклинического профиля [4].
Легкие осложнения (I–II по Clavien-Dindo) в контрольной группе выявлены в 12,1 % всех случаев, а у пациентов, перенесших илеоцистопластику по Bricker, в 27 % случаев. Разница легких осложнения показала статистически достоверные результаты (р<0,05), преимущественно за счет снижения количества пациентов с пиелонефритом, который является самым частым осложнением легкой степени тяжести. Следует отметить, что пиелонефрит в группе исследования выявлен в 5,4 % (n=4) случаев, тогда как в группе контроля в 20,8 % (n=15). Разница была статистически значимой (р<0,05).
Частота развития осложнений средней степени тяжести (III–IV по Clavien-Dindo) в группе исследования выявлена у 10,8 % (n=9) пациентов, в группе контроля у 18,1 % (n=9) пациентов. Осложнения средней степени тяжести были представлены осложнениями хирургического профиля: кишечная непроходимость, несостоятельности межкишечного и уретерорезервуарных анастомозов с развитием перитонита. При лечении пациентов, у которых развились осложнения тяжелой степени тяжести, хирург сталкивается с проблемой целесообразности экстирпации кондуита, так как отсутствуют рекомендации в данном вопросе. При литературном обзоре не найдено работ, оценивающих вероятность сохранения кондуита при развитии осложнения тяжелой степени тяжести [5, 6, 7]. Мочевой перитонит в обеих группах выявлен у 7,5 % (n=11), летальный исход на фоне мочевого перитонита у 36 % (n=4) пациентов. Следует отметить, что при ранней диагностике мочевого перитонита возможно сохранить кондуит. В нашем исследовании это удалось у 36 % (n=4) пациентов.
Осложнения с неблагоприятным (летальным) исходом (V по Clavien-Dindo) в группе исследования и контроля выявлены у 5,4 % (n=4) и у 4,1 % (n=3) пациентов соответственно. В обеих группах основная доля летальных исходов была связана с мочевым перитонитом и инфекционными осложнениями. Общая летальность составляла 4,8 %, что в целом укладывается в современные литературные данные.
Наиболее детально осложнения данных групп пациентов в обобщённой таблице 1.
Таблица 1
Осложнения по классификации Clavien-Dindo в течение 30 дней с момента РЦПЭ с илеоцистопластикой
Table 1
Complications according to the Clavien-Dindo classification within 30 days from the date of cystectomy with ileocystoplasty
|
Наименование Sign |
I – группа исследования «V-образный » (n=74) Main group «V-shaped» |
II – группа контроля (Bricker) (n=72) Control group «Bricker» |
|
Пол муж\жен Gender:male/female |
60 (81 %) мужчин/men 14 (19 %) женщин/women |
63 (87,5 %) мужчин/men 9 (12,5 %) женщин/ women |
|
Средний возраст Average age, years |
62,9 (46–78) |
61,9 (45–75) |
|
Средний п\о к\д Length of hospitalization |
20,1 к\д / Length of hospitalization (после 201 6 г – 16,1 к\д)/ (after 2016 years – 16,1 Length of hospitalization |
23 к\д / Length of hospitalization (после 2016 г – 15,7 к\д)/ (after 2016 years –15,7 Length of hospitalization |
|
Распределение по стадиям Distribution by stage |
I стадия/ stage – 1 (1,3 %) II стадия/ stage – 32 (43,3 %) IIIа стадия/ stage – 27 (36,5 %) IIIб стадия/ stage – 14 (18,9 %) |
I стадия/ stage – 6 (8,3 %) II стадия/ stage – 24 (33,3 %) IIIа стадия/ stage – 34 (47,2 %) IIIб стадия/ stage – 8 (11,2 %) |
|
Гидронефроз до операции Hydronephrosis before surgery |
Односторонний/ One-sided –24 (32,4 %) Двухсторонний/ Double-sided – 8 (10,8 %) |
Односторонний/ One-sided – 26 (36,1 %) Двухсторонний/ Double-sided – 7 (9,7 %) |
|
Осложнения I–II по Clavien-Dindo Complications I–II according to Clavien-Dindo |
9 (12,1 %) – всего/ in total;
1 (1,3 %) сепсис, ОПН/ paresis, nephrostomy, sepsis, acute renal failure; 1 (1,3 %) гнойник в ложе мочевого пузыря, дренирован трансуретрально, кондуит сохранен/ an abscess in the bed of the bladder, drained transurethrally, the conduit is preserved |
20 (27 %) – всего/ in total; 15 (20,8 %) –пиелонефрит/ pyelonephritis;
1– парез/ paresis;
1 (1,3 %) диарея/ diarrhea |
|
Осложнения III–IV по Clavien-Dindo Complications III–IV according to Clavien-Dindo |
9(10,8 %) – всего/ in total;
– кондуит сохранен/ failure of the intestinal anastomosis – the conduit is preserved
1 (1,3 %) тромбоз аорто-бедренного шунта – тромбэктомия/ thrombosis of the aorto-femoral shunt – thrombectomy |
13 (18 %) – всего/ in total; 3 (4,1 %) кишечная непроходимость – кондуит сохранен/ intestinal obstruction – the conduit is preserved 3 (4,1 %) мочевой перитонит – кондуит сохранен/ urinary peritonitis – conduit is preserved 2 (2,8 %) мочевой перитонит – кондуит удален/ urinary peritonitis – conduit removed; 4 (5,6 %) релапаротомия, ревизия – кондуит сохранен/ relaparotomy, revision – the conduit is preserved 3 (4,1 %) эвентрация/ eventration; 1 (1,3 %) стриктура мочеточниковых анастомозов – нефростомия/ stricture of ureteral anastomoses – nephrostomy |
Продолжение Таблицы 1
|
Осложнения V по Clavien-Dindo Complications V according to Clavien-Dindo |
4 (5,4 %) – всего 2 (2,7 %) кишечная непроходимость, нагноение – смерть/ intestinal obstruction, suppuration – death 2 (2,7 %) мочевой перитонит – смерть/ urinary peritonitis – death |
3 (4,1 %) – всего 1 (1,3 %) ТЭЛА, ХПН – смерть/ pulmonary embolism, chronic renal failure – death 2 (2,7 %) мочевой перитонит – смерть/ urinary peritonitis – death |
|
Все осложнения I–V по Clavien-Dindo All complications I–V according to Clavien-Dindo |
22 (30 %) – всего/ in total |
36 (50 %) – всего/ in total |
Выводы
По данным, полученным в исследовании выявлено, мочевой перитонит – основная причина летального исхода и сопоставим в обеих группах. Количество осложнений III–IV по Clavien-Dindo в группе исследования составляет 10,8 %, в контрольной группе 18 %, в результате чего V-образная илеоцистопластика может быть рекомендована к исполнению в ежедневной практике. Критерии экстирпации кондуита, при развитии тяжелых осложнений не определены. Количество осложнений I–II по Clavien-Dindo в группе исследования составляет 12,1 %, в контрольной группе 27 %. Уменьшение осложнений легкой степени тяжести происходит за счет снижения количества пиелонефритов. В результате чего V-образная илеоцистопла-стика показана пациентам с повышенным риском развития пиелонефрита. V-образная илеоцистопластика обладает рядом технических преимуществ у пациентов с анатомически короткими мочеточниками, а также у пациентов с имеющимся уретерогидронефрозом
Список литературы Ранние осложнения после V-образной гетеротопической илеоцистопластики
- Каприн А.Д., Старинский В.В., Петрова Г.В. Состояние онкологической помощи населению России в 2022 г.
- Чемакина А.А., Кельн А.А. Эпидемиология рака мочевого пузыря в Тюменской области за период 2008-2018 гг. Академический журнал Западной Сибири, 2020. Т. 16. № 2 (85). С. 39-43. EDN: ADLKNP
- Кельн А.А. Анализ результатов радикального лечения пациентов с мышечно-инвазвным раком мочевого пузыря. Университетская медицина Урала, 2016. Т. 2. № 2 (5). С. 27-29. EDN: WDJUWX
- Спицын И.М., Перепечай В.А., Коган М.И. Гетеротопические континентные формы деривации мочи. Вестник урологии, 2017. № 1. С. 63-70. EDN: YHGGNX
- Лыков А.В., Кельн А.А., Зырянов А.В., Пономарев А.В. Проблемы хирургических осложнений радикальной цистэктомии: опыт одной клиники. Уральский медицинский журнал, 2017. № 2. С.109-14. EDN: XXNJSD
- Перепечай В.А., Спицын И.М., Васильев О.Н., Коган М.И. Континентная или инконтинентная гетеротопическая уродеривация что выбрать? Клиническая практика, 2017. № 1. С. 50-56. EDN: YUARAD
- Лыков А.В., Знобищев В.Г., Попов И.Б., Кельн А.А. Клинический случай комплексного лечения метастатического рака мочевого пузыря. Сибирский онкологический журнал, 2019. Т. 18. № 6. С. 140- 143. EDN: FCKEQV


