Распространенность, клиническая картина и патоморфология поражения дистальных бронхов у больных ревматоидным артритом
Автор: Шеянов М.В., Чаиркин И.Н., Сулимов В.А.
Журнал: Морфологические ведомости @morpholetter
Рубрика: Оригинальные исследования
Статья в выпуске: 1 т.19, 2011 года.
Бесплатный доступ
Цель исследования. Уточнить распростра- ненность, клиническую картину и патоморфоло- гию поражения дистальных отделов бронхиально- го дерева (бронхиолита) у больных ревматоидным артритом (РА). Материалы и методы. Обследовано 104 некурящих больных РА и 100 пациентов, не страдавших РА и хроническими заболеваниями органов дыхания. Выполнялись общеклиническое обследование, спирометрия, бодиплетизмогра- фия, исследование диффузионной способности легких (ДСЛ), мультиспиральная компьютерная томография (МСКТ) легких. У больной РА с карти- ной прогрессирующего бронхиолита произведена видеоторакоскопическая биопсия легкого. Результаты. Прямые и косвенные при- знаки бронхиолита выявлены при МСКТ легких у 36 (35 %) больных РА и 1 пациента контрольной группы (p
Ревматоидный артрит, бронхиолит, бронхиальная обструкция, мультиспиральная компьютерная томография
Короткий адрес: https://sciup.org/143176985
IDR: 143176985
Prevalence, clinical picture, and pathomorphology of distal airways involvement in patients with rheumatoid arthritis
We performed thorough physical examination, pulmonary functional tests (spirometry, body plethysmography, carbon monoxide diffusing capacity (DL, CO) measurement), and multispiral computerized tomography (MSCT) in 104 nonsmoking patients with rheumatoid arthritis (RA) and 100 patients without RA and chronic pulmonary diseases to study the prevalence, clinical picture, and pathomorphology of distal airways involvement (bronchiolitis) in RA. Thoracoscopic lung biopsy was performed in one patient with progressive manifestations of rheumatoid bronchiolitis. MSCT revealed direct and indirect signs of bronchiolar involvement in 36 (35 %) RA patients and one patient of the control group (p
Текст научной статьи Распространенность, клиническая картина и патоморфология поражения дистальных бронхов у больных ревматоидным артритом
Поражения легких и нижних дыхательных путей (НДП) являются известным внесуставным проявлением ревматоидного артрита (РА). При РА описаны поражения органов дыхания на всех уровнях – от верхних дыхательных путей до париетальной плевры [1].
Активное использование легочной биопсии и появление новых методов медицинской визуализации с высокой разрешающей способностью, в том числе мультиспиральной компьютерной томографии легких (МСКТ), расширило возможности прижизненного выявления малосим-птомных поражений легких и НДП у больных РА и позволило существенно уточнить представления об их эпидемиологии и клинической картине. В полной мере сказанное относится к поражению дистальных отделов бронхиального дерева – бронхиолиту.
Целью настоящего исследования было уточнение распространенности и клинической картины поражений дистальных отделов бронхиального дерева (бронхиолита) у больных РА с использованием современных методов функциональной диагностики и медицинской визуализации, а также уточнение патоморфологии указанных поражений.
Материалы и методы. Обследовано
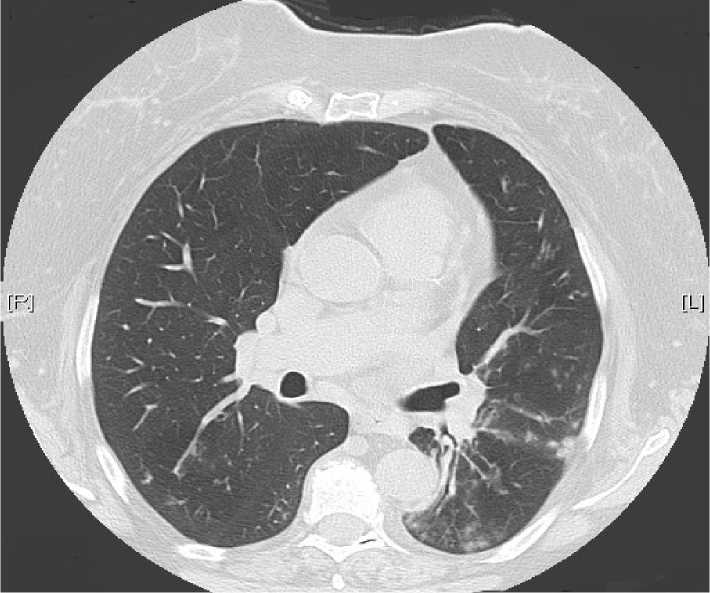
Рис. 1. Компьютерная томограмма легких больной РА 54 лет. Симптом «дерева с почками».
104 больных (14 мужчин и 90 женщин) с достоверным диагнозом РА на основании критериев Американской ревматологической ассоциации 1988 г. [2]. Средний возраст пациентов — 55,8 ± 14,7 года. Средняя продолжительность заболевания — 12,4 ± 8,6 года. Серопозитивный РА — 79 (76 %) больных, серонегативный — 25 (24 %). Активность РА согласно индексу DAS28 — 5,5 ± 1,4 (2,0 – 7,9) балла. Контрольную группу составили 100 пациентов (22 мужчины и 78 женщин) в возрасте 52,9 ± 14,4 года, не страдавших РА и хроническими заболеваниями органов дыхания.
У больных РА и пациентов контрольной группы выполнялись общеклиническое обследование, спирометрия, бодиплетизмография, исследование диффузионной способности легких (ДСЛ), мультиспиральная компьютерная томография (МСКТ) легких. У больной РА с клинической картиной прогрессирующего поражения дистальных бронхов произведена видеоторакоскопическая биопсия легкого.
Результаты и обсуждение. Прямые (центрилобулярные микроочаги, структуры типа «дерева с почками») и косвенные (участки «мозаичной перфузии», феномен «воздушной ловушки») признаки бронхиолита [3] выявлены при МСКТ легких в разных сочетаниях у 35 % больных РА
(n = 36) (рис. 1) и 2 % (n = 1) пациентов контрольной группы (p < 0,01).
Пациенты с МСКТ-признаками бронхиолита часто предъявляли жалобы на одышку (69 % случаев, n = 25), кашель (56 %, n = 20), отделение мокроты (56 %, n = 20), реже – на периодическое ощущение затрудненного дыхания (25 % случаев, n = 9). Однако указанные жалобы не были специфичными для лиц с поражением дистальных бронхов и не позволяли уверенно выделить их из общей группы больных РА. Характер и частота респираторных симптомов у больных РА с наличием и отсутствием МСКТ-признаков бронхиолита существенно не различались (p > 0,05).
Результаты МСКТ легких у больных РА позволяют считать вероятной причиной кашля и продук- ции мокроты у пациентов без признаков бронхиолита поражение проксимальных отделов НДП. Признаки деформирующего проксимального бронхита — утолщение стенки бронхов, деформация их просвета, формирование бронхоэктазов (БЭ) — выявлены у 38 % больных этой группы. Высокая частота сопутствующего поражения проксимальных бронхов была характерна и для пациентов с наличием МСКТ-признаками бронхиолита. Практически все они (n = 34, 94 %) имели утолщение стенки видимых при МСКТ бронхов либо формирование БЭ. Наличие структурных изменений крупных бронхов у пациентов с явлениями бронхиолита позволяет предположить, что при РА поражение бронхиол не является анатомически изолированным. По-видимому, бронхиолит у больных РА является частью диффузного воспалительно-склеротического поражения нижних дыхательных путей (обструктивного деформирующего ревматоидного панбронхита), последствиями которого становятся утолщение стенок и деформация просвета крупных бронхов, формирование БЭ и констрикция бронхиол с постепенным формированием малообратимой бронхиальной обструкцией (БО).
Аускультативная симптоматика у больных РА с явлениями бронхиолита была скудной. Лишь у одной больной с
(13 %) случаях (p = 0,11). Дистальный вариант БО имел место у 9 больных РА с МСКТ-признаками бронхиолита. Всего нарушения легочной вентиляции обструктивного типа выявлены у 19 (53 %) больных РА с картиной бронхиолита. У пациентов с поражением дистальных бронхов отмечались более низкие показатели объема форсированного выдоха за 1 с (ОФВ1) (84,0 ± 31,7 % против 99,1 ± 17,5 % у лиц без бронхиолита, p < 0,05). Степень снижения ОФВ1 у пациентов с отсутствием симптомов бронхиолита была минимальной (ОФВ1 ≥ 70 % от должного во всех случаях). Тяжелые вентиляционные расстройства имели место только у больных РА с поражением дистальных бронхов. Таким образом, присоединение бронхиолита может рассматриваться как важный механизм формирования и прогрессирования БО у больных РА.
Рестриктивные нарушения легочной функции выявлены у 3 (8 %) больных РА с картиной бронхиолита (общая емкость легких, ОЕЛ – 61,5 ± 9,4 %). Одновременно у всех этих пациентов имело место снижение ДСЛ (фактор переноса окиси углерода (II), DL, CO = 60,0 ± 14,0 %). У больных РА без поражения дистальных бронхов рестриктивные изменения выявлены в 8 (12 %) случаях (p > 0,05), снижение ДСЛ отмечено в 8 (12 %) случаях (p > 0,05). При МСКТ легких у боль- гистологически верифицированным диагнозом констриктивного бронхиолита в легких выслушивались сухие и крепитирующие влажные хрипы без существенного изменения перкуторного звука. Возможно, скудность аускультативной симптоматики является особенностью ревматоидного бронхиолита, хотя в литературных описаниях данного варианта поражений НДП при РА упоминается о наличии у больных влажных хрипов в легких [4].
Малообратимая БО выявлена у 10 (28 %) больных РА с картиной бронхиолита, в том числе умеренно тяжелая, тяжелая и крайне тяжелая БО (ОФВ1 < 60 % от должной величины) – у шести пациентов (17 %). У пациентов без признаков поражения дистальных бронхов БО выявлена в 9
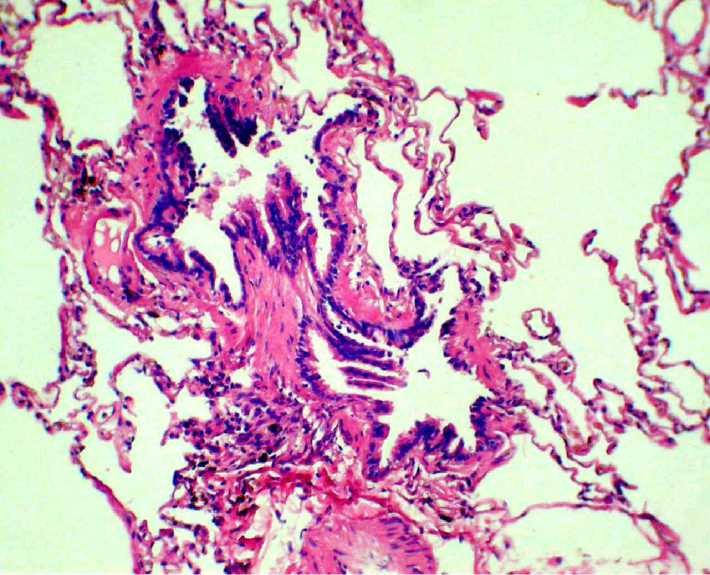
Рис. 2. Биоптат легочной ткани. Больной РА 45 лет. Деформация просвета бронхиол, полиповидные выросты из интрамуральной фиброзной ткани, склероз и лимфогистиоцитарная инфильтрация стенки бронхиол, инфильтрация в периваскулярной ткани. Окраска гематоксилином и эозином. Ув.100.
ных РА с явлениями бронхиолита, рестрикцией и снижением ДСЛ выявлялись изменения по типу интерстициального легочного фиброза (линейные тяжи, сетчатость, изменения бронхососудистой архитектоники легких различной выраженности) [5], а также признаки поражения проксимальных бронхов. Сказанное позволяет говорить о наличии у таких пациентов одновременного многоуровневого поражения органов дыхания: поражения бронхиального дерева на всем протяжении и интерстициального поражения легких.
Полученные результаты свидетельствуют о распространенности малосимптомного течения бронхиолярных поражений у больных РА. У 11 (31 %) больных РА с МСКТ-картиной бронхиолита клинические проявления со стороны органов дыхания не выявлялись, еще у 10 (28 %) они были минимальными – периодический кашель, небольшая одышка при физической нагрузке (не выше градации 1 по MRC [6]) и/или изменения легочной функции по типу дистальной БО.
Морфологическая расшифровка поражения дистальных бронхов у больных РА оказалась возможной в одном из наблюдавшихся нами случаев. Микроскопическое исследование биоптата легочной ткани у больной РА 45 лет с малопродуктивным кашлем, прогрессирующей одышкой, тяжелой БО и признаками поражения дистальных отделов бронхиального дерева по данным МСКТ легких (центрилобулярные очаги, симптом «дерева с почками», феномен «воздушной ловушки») показало наличие хронического констриктивного бронхиолита (рис. 2). Данный гистологический вариант бронхиолита считается наиболее распространенным у больных РА [3]. Удовлетворительный клинический эффект (стабилизация показателей ФВД, значительное уменьшение выраженности кашля и одышки) был получен нами у пациентки на фоне комбинированной иммуносупрессивной терапии по схеме: азатиоприн 100 мг/сут + метилпреднизолон 12 мг/ сут + будесонид 1000 мкг/сут ингаляционно через небулайзер, а также ингаляционного применения бронхолитиков ( 2-агонистов и М-холинолитиков длительного и короткого действия).
Ввиду распространенности многоуровневого поражения легких и НДП, у больных РА оказалось затруднительным выявить и описать «клинический образ» бронхиолита. Частое малосимптомное течение и неспецифичность имеющихся у пациентов респираторных жалоб выдвигают на первый план в диагностике поражения дистальных бронхов у больных РА сочетание функциональных (исследование легочных потоков и объемов) и рентгеновских (МСКТ легких) методов. МСКТ легких, в частности, является наиболее чувствительным из инструментальных методов диагностики по- ражения НДП [7] и единственным неинвазивным методом выявления бронхиолита у больных РА [3, 7]. МСКТ также позволяет выявить сопутствующее поражение интерстиция и паренхимы легких [5], предоставляет важную информацию для исключения или подтверждения других легочных заболеваний, с которыми потребуется проведение дифференциального диагноза.
Результаты настоящего исследования заставляют пересмотреть точку зрения на бронхиолит как редкий и прогностически неблагоприятный вариант поражения НДП у больных РА [1, 3, 8]. Основываясь на данных МСКТ легких, бронхиолит можно было диагностировать у 36 (35 %) из 104 обследованных нами больных РА. Соответственно, распространенность этого варианта поражения НДП может достигать 350: 1000 некурящих пациентов.
Заключение. Бронхиолит является распространенным вариантом поражения НДП у больных РА. У пациентов с МСКТ-признаками бронхиолита часто выявляются кашель, продукция мокроты, одышка, ощущение затрудненного дыхания. Характерны нарушения легочной функции обструктивного типа, у части больных сохраняются нормальные функциональные показатели легких или имеет место рестрикция. У больных РА распространены малосимптомные формы поражения дистальных бронхов. В биоптате легкого больной РА с картиной прогрессирующего поражения дистальных бронхов выявлена патоморфологи-ческая картина хронического констриктивного бронхиолита.
Проявления бронхиолита закономерно сочетаются у больных РА с признаками поражения проксимальных бронхов, а также могут выявляться у лиц с симптомокомплексом интерстициального поражения легких, что отражает анатомическую непрерывность поражения легких и НДП у больных РА.
В связи с неспецифичностью клинических проявлений бронхиолита и многоуровневым характером поражения органов дыхания у больных РА, основную роль в диагностике бронхиолита играет МСКТ. При использовании данного метода признаки поражения дистальных отделов бронхиального дерева выявляются у 35 % пациентов.
У больных РА с прогрессирующим течением бронхиолита возможны стабилизация показателей ФВД и улучшение самочувствия на фоне иммуносупрессивной и бронхолитической терапии.
Список литературы Распространенность, клиническая картина и патоморфология поражения дистальных бронхов у больных ревматоидным артритом
- Brown K. K. Rheumatoid lung disease. Proc. Am. Thorac. Soc., 2007, 4, 443-448.
- Arnett F., Edworthy S., Bloch D. et al. The American Rheumatism Association 1987 revised criteria for the classification of rheumatoid arthritis. ArthritisRheum., 1988, 31, 315-324.
- Ryu J. H., Myers J. L., Swensen S. J. Bronchiolar disorders. Am. J. Respir. Crit. Care Med., 2003, 168, 12771292.
- Homma S., Kawabata M., Kishi K., et al. Diffuse panbronchiolitis in rheumatoid arthritis. Eur. Respir J., 1998, 12, 444452.
- American Thoracic Society/European Respiratory Society International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias.
- Am. J. Respir. Crit. Care Med., 2002, 165, 277304. 6.Medical Research Council. Definition and classification of chronic bwronchitis for clinical and epidemiological purposes. Lancet, 1965, i, 775779.
- de Jong P. A., Muller N. L., Pare P. D., et al. Computed tomographic imaging of the airways: relationship to structure and function. Eur. Respir. J., 2005, 26, 140152.
- Geddes D. M., Corrin B., Brewerton D. A., et al. Progressive airway obliteration in adults and its association with rheumatoid disease. Q. J. Med. 1977, XLVI, 427444.


