Развитие вторичной глаукомы на фоне идиопатического расширения эписклеральных вен (клинический случай)
Автор: Макаревич E.С., Федяшев Г.А., Елисеева Е.В., Поддубный Е.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Офтальмология
Статья в выпуске: 1 т.19, 2023 года.
Бесплатный доступ
Офтальмологическое сообщество не располагает конкретными данными о эпидемиологии вторичной глаукомы на фоне идиопатического расширения эписклеральных вен, факторах риска развития данного заболевания. Не существует и общепринятых рекомендаций по ведению и лечению таких пациентов. В данной работе на основании собственного наблюдения представлены данные о диагностической тактике и тактике лечения пациента со вторичной глаукомой на фоне идиопатического расширения эписклеральных вен.
Глаукома открытоугольная флебогипертензивная, синдром радиуса - маумани, эписклеральные вены
Короткий адрес: https://sciup.org/149143248
IDR: 149143248 | УДК: 617.7-007.681-021.5 | DOI: 10.15275/ssmj1901007
Secondary glaucoma associated with idiopathic dilation of the episcleral veins (clinical case)
The ophthalmic community does not have specific data on the epidemiology of secondary glaucoma against the background of idiopathic expansion of the episcleral veins, risk factors for the development of this disease. There are no generally accepted guidelines for the management and treatment of such patients. Based on our own observation, this paper presents data on the diagnostic tactics and tactics of treating a patient with secondary glaucoma against the background of idiopathic expansion of the episcleral veins.
Текст научной статьи Развитие вторичной глаукомы на фоне идиопатического расширения эписклеральных вен (клинический случай)
EDN: ASUPZG
Введение. Вторичная открытоугольная флебо-гипертензивная глаукома — редкое заболевание, основой патогенеза которого — стойкое повышение давления в эписклеральных венах глаза. Эта форма глаукомы развивается на фоне других самостоятельных заболеваний и является частью их клинических проявлений (табл. 1).
Минуя трабекулярную сеть и шлеммов канал, водянистая влага попадает в интра- и эписклеральные пути оттока, представленные сетью канальцев венозного типа, и в конечном счете — в передние цилиарные вены, продолжающиеся в составе верхней глазной вены, которая покидает глазницу через
Corresponding author — Gleb A. Fedyashev
Тел.: +7 (914) 3207132
верхнюю глазничную щель, впадая в прилежащий пещеристый синус ( sinus cavernosus ). Нарушение тока крови на любом из этих этапов оттока водянистой влаги будет приводить к повышению давления в эписклеральных венах [1].
В 1968 г. T. F Minas и S. M. Podos (Bethesda, Maryland) описали случай открытоугольной глаукомы, ассоциированной с идиопатическим расширением эписклеральных вен у членов одной семьи (мать и дочь) [2]. Позднее, в 1978 г., в статье R. L. Radius и A. E. Maumenee (Baltimore, Maryland) представили четыре не взаимосвязанных случая, где у всех пациентов без отягощенного семейного анамнеза по глазным заболеваниям наблюдалась одна клиническая картина: сочетание характерных сосудистых симптомов и открытоугольной глаукомы [3]. С момента первого описания и до 2017 г. опубликованы данные
Таблица 1
Причины расширения эписклеральных вен
Цель — представить клинический случай вторичной глаукомы на фоне идиопатического расширения эписклеральных вен для выработки диагностической тактики и тактики лечения.
Информирование согласие от пациентки на публикацию данных из истории болезни получено.
Описание клинического случая. Пациентка 42 лет, регулярно у врача-офтальмолога не наблюдается. Причиной для первичного обращения по месту жительства стали жалобы пациентки на чувство инородного тела, ощущение сухости обоих глаз, плохую переносимость кондиционируемого воздуха, компенсаторное слезотечение, быструю утомляемость при работе за компьютером в течение нескольких лет. С возраста 27 лет отмечает расширение сосудов правого глаза.
Семейный анамнез по глаукоме или другой глазной патологии не отягощен. Пациентка страдает гипотиреозом с 25 лет, получает препарат гормонов щитовидной железы (L-тироксин, 75 мкг/сут.) в комбинации с препаратом Трийодтиронин ® . Регулярно наблюдается у иммунолога по поводу хронической герпесвирусной инфекции.
В ходе обследования выявлено повышение уровня ВГД правого глаза — 29 мм рт. ст. методом офтальмотонометрии по Маклакову, левого глаза — 19 мм рт. ст. Для стабилизации уровня ВГД пациентке рекомендовано применение ингибитора карбоангидразы (Sol. Dorzolamidi 2,0%) в комбинации с в-адреноблокатором (Sol. Timololi 0,5%) 2 раза в день в правый глаз.
С диагнозом «Подозрение на глаукому» пациентка обратилась в «Приморский центр микрохирургии глаза» (Приморский край, г. Владивосток) для уточнения диагноза и определения тактики дальнейшего лечения и наблюдения.
Острота зрения обоих глаз составила 1,0 без коррекции. ВГД правого глаза на приеме — 27 мм рт. ст. (центральная толщина роговицы — 523 мкм); левого
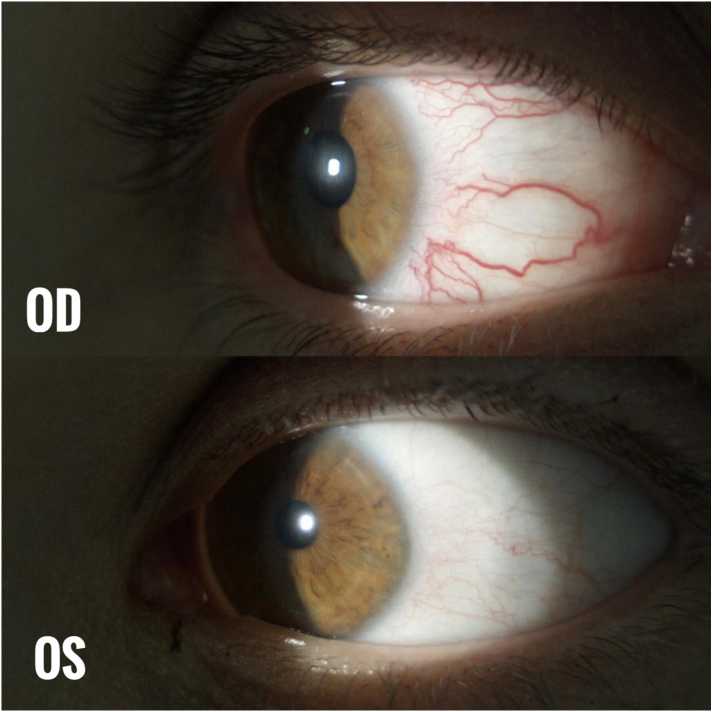
Рис. 1. Расширение эписклеральных вен правого глаза глаза — 16 мм рт. ст. (центральная толщина роговицы — 529 мкм). При проведении биомикроскопии (рис. 1) обнаружено одностороннее расширение, полнокровность и извитость эписклеральных сосудов правого глаза, без признаков воспаления. Левый глаз не имел схожих сосудистых проявлений. При проведении гониоскопии на обоих глазах визуализировался угол передней камеры степенью открытия III (по Shaffer), пигментация 0-1 балл, без признаков наличия неоваскуляризации в области трабекулярного аппарата или крови в шлеммовом канале. При проведении офтальмоскопии в условиях медикаментозного мидриаза на правый глаз — диск зрительного нерва деколорирован, имеет четкие границы, соотношение Э/Д=0,9-1,0 ДД, сосудистый пучок смещен в носовую сторону. Левый глаз — диск зрительного нерва бледно-розовый, контурирован, соотношение Э/Д=0,4 ДД, сосудистый пучок центрирован. По данным статической автоматической периметрии (AP-3000, Tomey, Япония) (рис. 2) обнаружено снижение светочувствительности сетчатки до 15° от точки фиксации в верхненосовом квадранте, в зоне Бьерру-ма с тенденцией к слиянию с зоной слепого пятна.
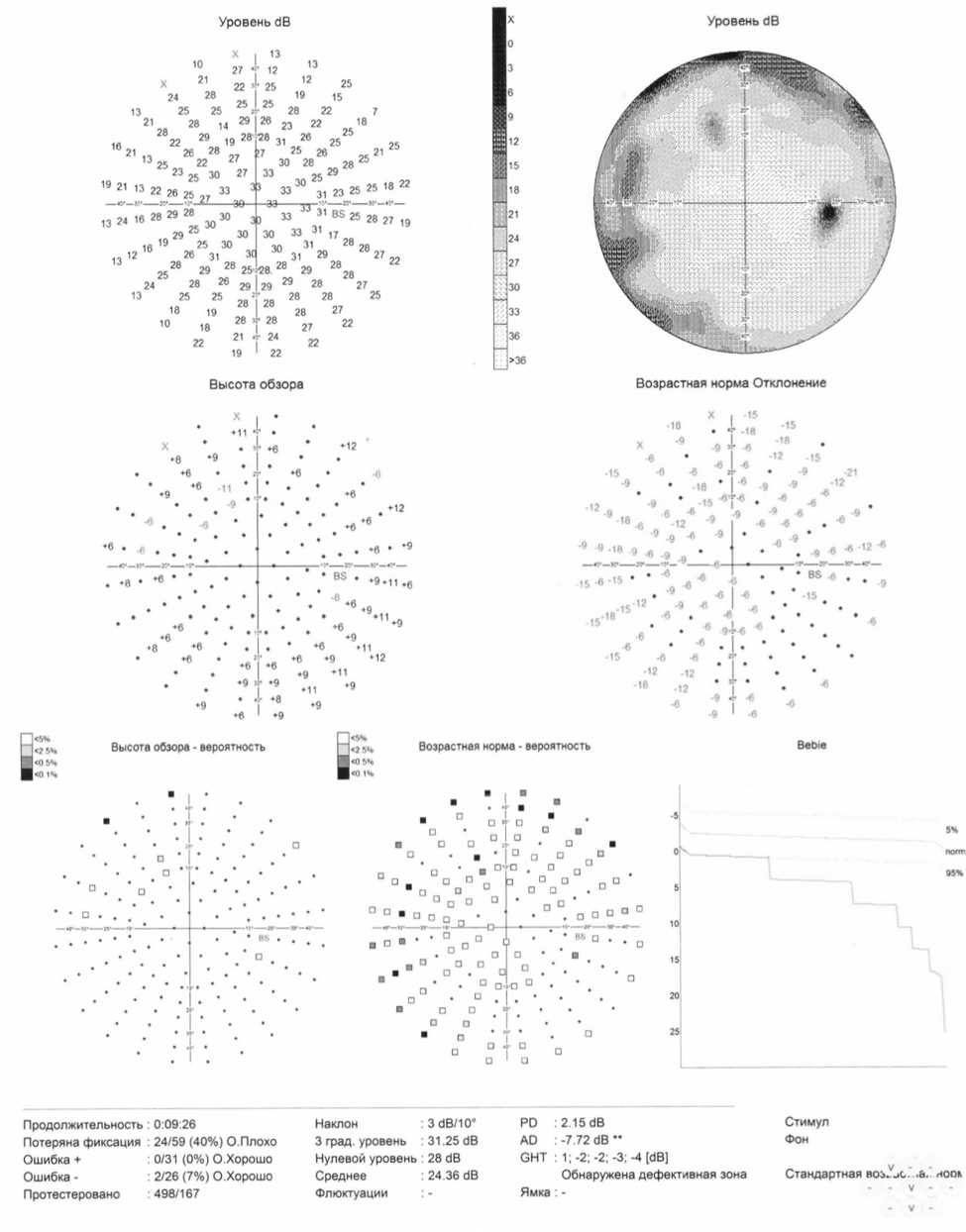
Рис. 2. Результат статической периметрии пациентки, программа Full-Screening (AP-3000, Tomey)
Результаты оптической когерентной томографии (RTVue-100XR, Optovue, США) (рис. 3) также выявили изменения, характерные для развитой стадии глаукомной нейрооптикопатии.
С целью уточнения причины развития вторичной сосудистой глаукомы пациентке назначены дополнительные обследования. Магнитно-резонансная томография глазниц, головного мозга и сосудов головного мозга без контраста не показали признаков органических изменений исследуемых структур. По результатам магнитно-резонансной томографии сосудов головного мозга с контрастом данных за каротидно-кавернозное соустье, дуральную артериовенозную мальформацию или другие сосудистые
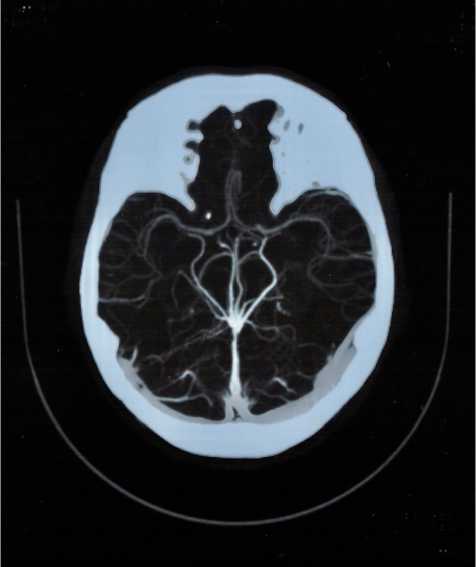
Рис. 4. Результат магнитно-резонансной томографии сосудов головного мозга
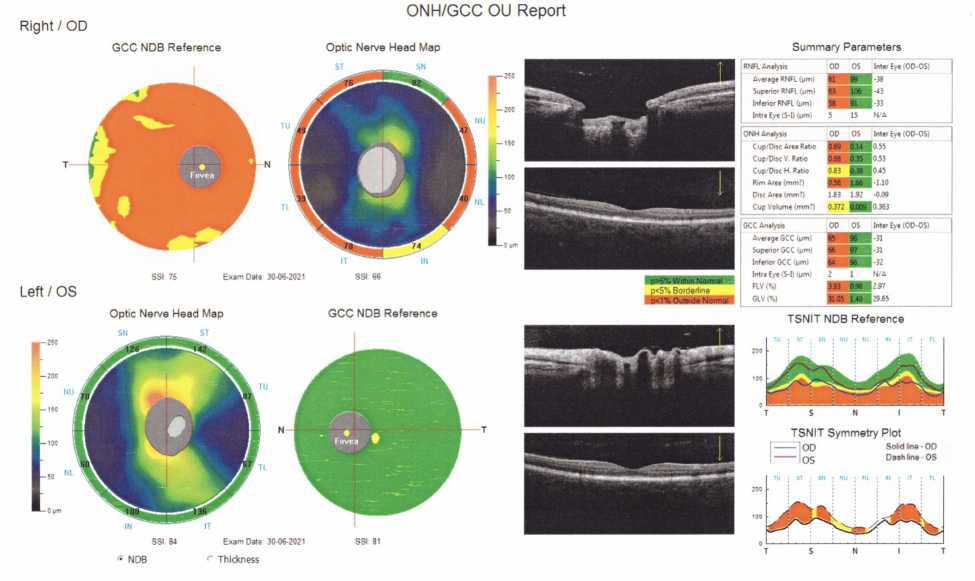
Рис. 3. Снижение толщины комплекса ганглионарных клеток сетчатки и слоя нервных волокон правого глаза — результаты оптической когерентной томографии (RTVue-100XR, Optovue)
патологии, которые могли бы являться причиной нынешнего состояния пациентки, обнаружено не было (рис. 4).
На основании полученных данных выставлен диагноз: «Вторичная открытоугольная флебогипер-тензивная II-B глаукома; Синдром идиопатического повышения давления в эписклеральных венах (Синдром Радиуса — Маумани)».
Учитывая уровень ВГД на фоне приема комбинированного гипотензивного препарата, лечение дополнено постоянным применением селективного а2-адреномиметика (Sol. Brimonidini 0,2%) 2 раза в день.
На контрольном осмотре через 14 дней уровень ВГД правого глаза составил 24 мм рт. ст. Учитывая стадию глаукомного процесса, состояние зрительного нерва, уровень потерь комплекса ганглиозных клеток (GCC) и истончение слоя нервных волокон (RNFL) данные показатели расценены как неудовлетворительные в перспективе дальнейшей стабилизации прогрессирования глаукомного процесса в конкретном случае. В связи с этим рекомендовано дополнительное применение аналога простагландина F2a (Sol. Tafluprosti 0,0015%) 1 раз в день. На фоне проводимой гипотензивной терапии уровень ВГД удалось снизить до 20 мм рт. ст.
Следующие 6 мес. пациентка находилась под наблюдением, по итогам которого ей повторно проведены основные аппаратные исследования. В динамике по данным статической автоматической периметрии (AP-3000, Tomey, Япония) сохранялось снижение светочувствительности сетчатки до 15 0 от точки фиксации в верхненосовом квадранте, в зоне Бьерру-ма с тенденцией к слиянию с зоной слепого пятна без клинически значимого ухудшения. По данным оптической когерентной томографии (RTVue-100XR, Optovue, США) правого глаза в динамике за 6 мес. определялась стабилизация параметров GCC и RNFL. Уровень ВГД на визитах не превышал 21 мм рт. ст., наиболее часто оставаясь в пределах значения 20 мм рт. ст. и менее.
Пациентке рекомендовано сохранить гипотензивный режим без изменений, в прежнем объеме, и продолжить активное наблюдение. В случае выявления отрицательной динамики глаукомного процесса
|
Таблица 2 Модель пациента с синдромом Радиуса — Маумани |
|
|
Параметр |
Клиническая картина |
|
Характерные жалобы |
Покраснение глаза, отек век, птоз, ретробульбарные боли, снижение остроты зрения, эпизоды «тумана» |
|
Анамнез заболевания |
Одностороннее или двустороннее расширение сосудов глаза c возраста 20–25 лет, иногда с детского или подросткового возраста. Появление активных жалоб постепенное, в течение десятилетий после появления сосудистых симптомов |
|
Семейный анамнез |
Не отягощен. Могут иметься сведения о глаукоме среди близких родственников |
|
Сопутствующая патология |
Могут быть данные за наличие сопутствующей соматической патологии, таких как гипертоническая болезнь, заболевания щитовидной железы. Заболеваний, которые могли бы стать причиной развития данного состояния, в ходе дополнительных обследований не выявлено |
|
Сосудистые симптомы |
Без признаков воспалительного процесса. Расширенные, проминирующие, извитые эписклеральные сосуды темного цвета, которые берут начало от области прикрепления прямых мышц и, объединяясь в единую сеть, окружают корнеосклеральный лимб со всех сторон. Чаще обнаруживаются на обоих глазах, но могут иметь односторонний характер |
|
Гониоскопия |
По классификации Шаффера (Shaffer) определялся угол передней камеры со степенью открытия — IV-III (широкий или открытый). Степень пигментации по Нестерову не превышает 1-2 балла. В некоторых случаях шлеммов канал может быть заполнен кровью. При выполнении компрессии эписклеральных вен гаптической частью гониоскопа — рефлюкс крови в шлеммовом канале |
|
Офтальмоскопия |
Визуально деколорированный зрительный нерв, с расширенной экскавацией глаукомного характера. Сетчатка и ретинальные сосуды без особенностей |
Дополнительные исследования
|
Офтальмотонометрия |
Вариабельное значение уровня ВГД от умеренно повышенного (от 26 до 32 мм рт. ст.; Р0 — от 22 до 28 мм рт. ст.) до высокого (Рt — от 33 мм рт. ст. и выше; Р0 — от 29 мм рт. ст. и выше) |
|
Периметрия |
Изменения поля зрения по типу «назальной ступеньки», формирование дугообразной скотомы в зоне Бьеррума, общее снижение светочувствительности сетчатки |
|
Оптическая когерентная томография зрительного нерва |
Снижение толщины слоя нервных волокон и комплекса ганглиозных клеток сетчатки (GCC), истончения перипапиллярного слоя нервных волокон сетчатки (RNFL), обратная закономерность соотношения толщины сегментов ISNT |
целесообразно решение вопроса о хирургическом лечении глаукомы.
Обсуждение. Данный клинический случай не является типичным с точки зрения диагностики и лечения открытоугольной глаукомы. Сочетание расширения эписклеральных сосудов и повышения ВГД заставляет задуматься о наличии каротидно-кавернозного соустья или другой интракраниальной патологии. Заболевания щитовидной железы также могут иметь схожие проявления. Именно поэтому большое значение на диагностическом этапе стоит уделить дополнительным методам обследования, особенно проведению магнитно-резонансной томографии глазниц и головного мозга. По совокупности данных, представленных в ранних публикациях по данной теме и полученных в ходе наблюдения настоящего клинического случая, можно составить модель пациента с синдромом Радиуса — Маумани (табл. 2).
Основой консервативной терапии в данном случае была фиксированная комбинация ингибитора карбоангидразы с β-адреноблокатором и а2-адреномиметик, средства, уменьшающие выработку внутриглазной жидкости. Гипотензивные средства из группы аналогов простагландинов F2α в случае глаукомы на фоне повышения давления в эписклеральных венах не являются препаратами выбора в виду повышенной резистентности оттоку внутриглазной жидкости [7].
Селективная лазерная трабекулопластика также не считается эффективным методом хирургического лечения, что обусловлено схожим механизмом действия с простагландинами — улучшение, активация оттока внутриглазной жидкости [7]. У пациентов, не реагирующих на местное лечение, хорошие результаты дают трабекулэктомия и непроникающая глубокая склерэктомия [8, 9]. При одностороннем расширении эписклеральных вен в сочетании с открытоугольной глаукомой непроникающая глубокая склерэктомия позволяет достичь толерантного уровня ВГД на продолжительный срок [10]. Наиболее вероятными осложнениями после фистулизирующей операции будут являться гифема, обмельчание передней камеры, цилиохориоидальная отслойка, экс-пульсивная геморрагия [10].
Заключение. Синдром Радиуса — Маумани — редкое заболевание, которое является диагнозом исключения. Для начала правильного диагностического поиска необходим тщательный сбор анамнеза. Помимо мониторинга уровня ВГД и дополнительных офтальмологических исследований, таких как статистическая автоматическая периметрия и оптическая когерентная томография, всем пациентам с глаукомой в сочетании с расширением эписклеральных вен показано проведение магнитно-резонансной томографии головного мозга с ангиографией для верификации диагноза и определения дальнейшей тактики лечения.
Список литературы Развитие вторичной глаукомы на фоне идиопатического расширения эписклеральных вен (клинический случай)
- Еричев В.П., Витков А.А., Панюшкина Л.А. Синдром идиопатического повышения давления в эписклеральных венах (синдром Радиуса - Маумани): дифференциально-диагностические проблемы. Национальный журнал глаукома. 2019; 18 (3): 29-33.
- Minas TF, Podos SM. Familial glaucoma associated with elevated episcleral venous pressure. Arch Ophthalmol. 1968; (80): 202-8.
- Radius RL, Maumenee AE. Dilated episcleral vessels and open-angle glaucoma. Am J Ophthalmol. 1978; (86): 31-5.
- Marques SHM, Farinha C, Martins A, Faria P. Radius - Maumenee syndrome: a rare cause of glaucoma. BMJ Case Rep. 2018; (2018): bcr2017223255.
- Talusan ED, Fishbein SL, Schwartz B. Increased pressure of dilated episcleral veins with open-angle glaucoma without exophthalmos. Ophthalmology. 1983; 90 (3): 257-65. 10.1016/s0161 -6420(83)34565-6.
- Lanzl IM, Welge-Luessen U, Spaeth GL. Unilateral open-angle glaucoma secondary to idiopathic dilated episcleral veins. Am J Ophthalmol. 1996; 121 (5): 587-9.
- Foroozan R, Buono LM, Savino PJ, Sergott RC. Idiopathic dilated episcleral veins and increased intraocular pressure. Br J Ophthalmol. 2003; 87 (5): 652-4.
- Vandekerckhove G, Kestelyn P. Challenging cases of ocular injection and increased intraocular pressure. Acta Ophthalmol. 2014; 92 (7): 707-8.
- Pradhan ZS, Kuruvilla A, Jacob P. Surgical management of glaucoma secondary to idiopathic elevated episcleral venous pressure. Oman J Ophthalmol. 2015; 8 (2): 120-1.
- Guven D, Karakurt A, Ziraman I, Hasiripi H. Non-penetrating deep sclerectomy in unilateral open-angle glaucoma secondary to idiopathic dilated episcleral veins. Eur J Ophthalmol. 2002; 12 (1): 66-8.


