Редкий клинический случай малигнизированного эктопированного ретростернального зоба больших размеров у больного с аберрантной правой подключичной артерией
Автор: Пикин О.В., Александров О.А., Глушко В.А., Левшакова А.В.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Случай из клинической практики
Статья в выпуске: 2 т.23, 2024 года.
Бесплатный доступ
Актуальность. На долю эктопированного зоба приходится всего 0,2-1 % от всех загрудинных зобов. Аберрантная правая подключичная артерия (или arteria lusoria) - крайне редкая аномалия развития магистрального сосуда, частота встречаемости в популяции не превышает 0,3 %. Мы приводим первое описанное в научной литературе клиническое наблюдение больного с малигнизированным эктопированным загрудинным зобом больших размеров в сочетании с аберрантной правой подключичной артерией. Описание клинического случая. В торакальное хирургическое отделение МНИОИ им. П.А. Герцена поступил мужчина (61 год) с клинической картиной новообразования верхних отделов средостения больших размеров. При обследовании визуализировано объемное образование размерами 108×106×79 мм, расположенное в заднем средостении, прилежащее, но не имеющее связи с правой долей щитовидной железы, смещающее трахею и пищевод. При открытой биопсии опухоли из торакотомного доступа выявлены клетки щитовидной железы без признаков атипии. При детальном изучении отношения опухоли к сосудам средостения выявлена сосудистая аномалия - ретротрахеальное расположение правой подключичной артерии. В качестве хирургического доступа использовалась полная продольная стернотомия, дополненная торакотомией справа по 3-му межреберью. Время операции составило 320 мин, объем кровопотери - 3500 мл. Послеоперационный период протекал без осложнений. При морфологическом исследовании операционного материала выявлена нодулярная гиперплазия эктопированной ткани щитовидной железы с ростом высокодифференцированного фолликулярного рака без метастатического поражения удаленных лимфоузлов. Учитывая выявленный фолликулярный рак, вторым этапом выполнена тиреоидэктомия.
Опухоль средостения, загрудинный зоб, рак щитовидной железы, аберрантная артерия
Короткий адрес: https://sciup.org/140305902
IDR: 140305902 | УДК: 616.441-006+616.27+616.134 | DOI: 10.21294/1814-4861-2024-23-2-119-125
A rare clinical case of malignant ectopic retrosternal goiter of a large size in a patient with aberrant right subclavian artery
Background. Ectopic goiter accounts for only 0.2 % to 1 % of all mediastinal goiters. The aberrant right subclavian artery (arteria lusoria) is an extremely rare anomaly of the major vessel, with a prevalence not exceeding 0.3 % in the general population. This paper presents the first case of malignant ectopic retrosternal goiter of a large size in combination with the aberrant right subclavian artery. Clinical Case Description. A 61-year-old male presented to the Thoracic Surgery Department of P. Herzen Moscow Oncology Research Institute with a large posterior mediastinal mass measuring 108×106×79 mm and adjacent to the right lobe of the thyroid gland. The tumor displaced the trachea and esophagus. Open biopsy through a thoracotomy incision revealed thyroid gland cells without signs of atypia. A detailed examination revealed mediastinal vascular anomaly - retrotracheal position of the right subclavian artery. A complete longitudinal sternotomy, complemented by a right-sided thoracotomy at the 3rd intercostal space, served as the surgical approach. The operation lasted 320 minutes, with a blood loss of 3500 ml. The postoperative period was uneventful. The morphological examination of the surgical specimen revealed nodular hyperplasia of the ectopic thyroid tissue with the growth of well-differentiated follicular carcinoma without metastatic involvement of removed lymph nodes. Considering the identified follicular carcinoma, total thyroidectomy was performed.
Текст научной статьи Редкий клинический случай малигнизированного эктопированного ретростернального зоба больших размеров у больного с аберрантной правой подключичной артерией
Зоб (увеличение щитовидной железы), как правило, распространяется в передне-боковом направлении, но в редких случаях может опускаться вниз по апертуре грудной клетки и располагаться ретростернально. При наличии связи со щитовидной железой диагностируют «вторичный» загрудинный зоб, такая ситуация встречается нередко и обнаруживается во время тиреоидэктомии, составляя от 1 до 20 % случаев [1]. Гораздо реже встречается «первичный» загрудинный зоб, при котором источником роста являются клетки щитовидной железы, эктопированной в средостение. На долю эктопированного зоба приходится всего 0,2–1 % от всех загрудинных зобов [2]. Одна из угроз ретростернального расположения зоба – более высокая вероятность малигнизации по сравнению с шейной локализацией.
Аберрантная правая подключичная артерия (или arteria lusoria) – крайне редкая аномалия развития магистрального сосуда. Частота встречаемости не постоянна и не достаточно изучена. В Европе и Великобритании она наблюдается у 0,11 % пациентов, которым выполняется лучевое исследование органов грудной клетки, в Греции – у 0,16 %, во Франции – у 0,3 %, в Нидерландах – у 0,38 % обследованного населения [3]. Чаще всего аномалию выявляют при обследовании по поводу дисфагии, одышки, боли в груди, обусловленных компрессионным синдромом, либо при обследовании по поводу других заболеваний легких, пищевода. Мы приводим крайне редкое клиническое наблюдение больного с малигнизированным эктопированным загрудинным зобом больших размеров в сочетании с аберрантной правой подключичной артерией.
Клинический случай
В торакальное хирургическое отделение МНИОИ им. П.А. Герцена поступил мужчина (61 год) с клинической картиной новообразования верхних отделов средостения больших размеров. За 4 мес до поступления больной отметил чувство
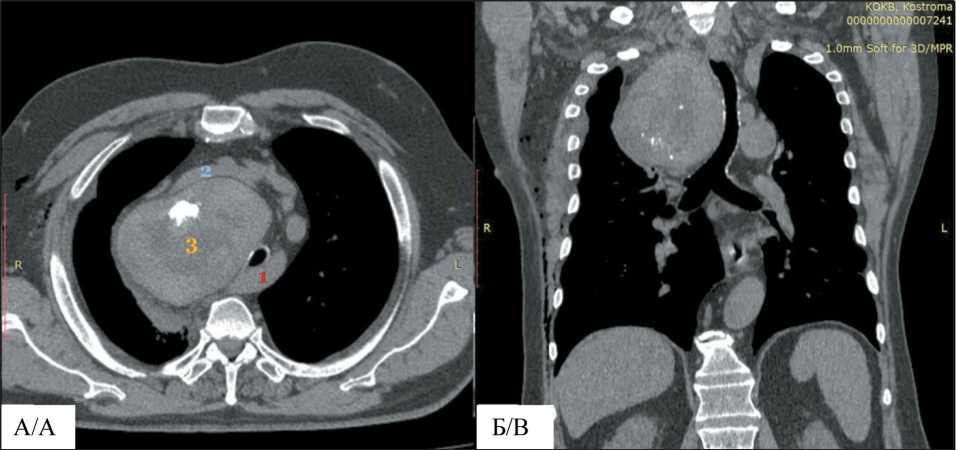
Рис. 1. МСКТ средостения. А – аксиальный срез: 1 – правая подключичная артерия, расположенная ретротрахеально;
2 – левая плечеголовная вена; 3 – загрудинный зоб с кальцинатами. Б – фронтальный срез: трахея оттеснена влево, имеет S-образный изгиб. Примечание: рисунок выполнен авторами
Fig. 1. Thoracic СT Scan. А – Аxial section: 1 – retrotracheal positioning of the right subclavian artery; 2 – left brachiocephalic vein;
3 – retrosternal goiter with calcifications. B – frontal section: trachea displaced to the left, exhibiting an S-shaped bend.
Note: created by the authors
нехватки воздуха при физической нагрузке, что и послужило поводом для обращения к врачу. При обследовании по месту жительства выполнена мультиспиральная компьютерная томография (МСКТ) и визуализировано объемное образование размерами 108×106×79 мм, расположенное в заднем средостении, прилежащее, но не имеющее связи с правой долей щитовидной железы, смещающее трахею и пищевод (рис. 1). Комплексное обследование, включая позитронно-эмиссионную
" S-1; -6.Л
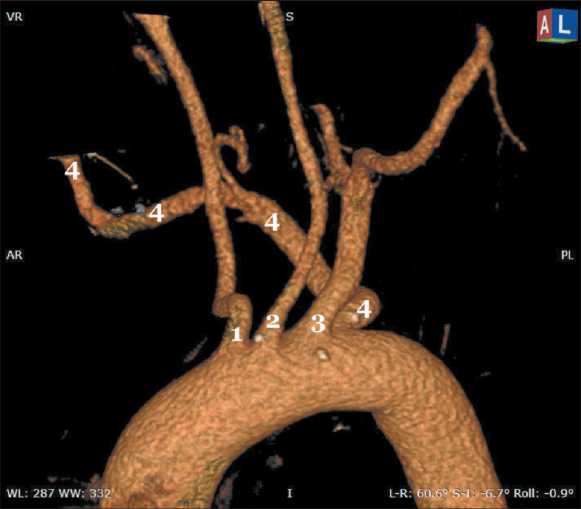
Рис. 2. 3D-МСКТ реконструкция ветвей дуги аорты. Вид спереди: 1 – правая общая сонная артерия; 2 – левая общая сонная артерия; 3 – левая подключичная артерия; 4 – правая подключичная артерия, расположенная ретротрахеально.
Примечание: рисунок выполнен авторами
Fig. 2. 3D-СT reconstruction of branches of the aortic arch. Front view. 1 – right common carotid artery; 2 – left common carotid artery; 3 – left subclavian artery; 4 – retrotracheal positioning of the right subclavian artery. Note: created by the authors томографию (ПЭТКТ), не выявило другой очаговой патологии, щитовидная железа была без патологических изменений, гормональный статус был в пределах нормальных значений. При открытой биопсии опухоли из торакотомного доступа выявлены клетки щитовидной железы без признаков атипии. Пункционные методики для верификации диагноза не выполнялись. Интраоперационно установлен выраженный ангиогенез в области образования, широкие, извитые опухолевые сосуды. При дообследовании диагностированы гипертоническая болезнь II стадии, хроническая обструктивная болезнь легких, ожирение II степени по ВОЗ. Индекс массы тела – 38,1 кг/м2: при росте 170 см вес составил 110 кг.
При детальном изучении отношения опухоли к сосудам средостения выявлена сосудистая аномалия – ретротрахеальное расположение правой подключичной артерии (рис. 2). Клинический случай обсужден на расширенном междисциплинарном консилиуме с участием врачей-рентгенологов, специалистов по опухолям головы и шеи, учитывая резектабельность опухоли, выбран хирургический план лечения.
В условиях операционной, под местной анестезией выполнена эндоскопическая интубация трахеи однопросветной эндотрахеальной трубкой № 7,5. Под ультразвуковой навигацией катетеризирована правая яремная вена. В качестве хирургического доступа использовалась полная продольная стернотомия, дополненная торакотомией справа по 3-му межреберью. При ревизии в верхнем отделе заднего средостения определяется плотный загрудинный зоб, диаметром 15 см. Образование оттесняет трахею влево, распространяется по правой ее стенке, в области дуги непарной вены и в правой плевральной полости – выраженный спаечный про-
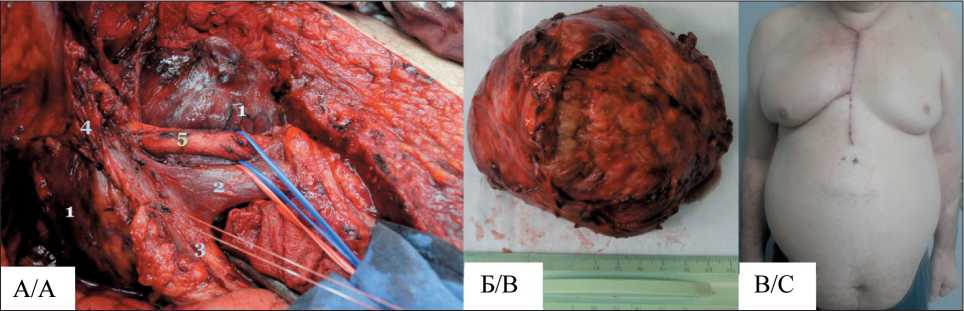
Рис. 3. А – интраоперационный вид: 1 – загрудинный зоб с извитыми расширенными сосудами; 2 – левая плечеголовная вена; 3 – верхняя полая вена; 4 – правая плечеголовная вена; 5 – правая общая сонная артерия в типичном месте расположения плечеголовного ствола (отсутствует у данного больного). Б – удаленная опухоль; В – вид больного на 7-е сут после операции.
Примечание: рисунок выполнен авторами
Fig. 3. А – Іntraoperative view: 1 – retrosternal goiter with tortuous dilated vessels; 2 – left brachiocephalic vein; 3 – superior vena cava; 4 – right brachiocephalic vein; 5 – right common carotid artery in the typical location of the brachiocephalic trunk (absent in this patient). B – excised tumor. С – patient’s appearance on the 7th day after surgery. Note: created by the authors
цесс, обусловленный ранее выполненной открытой биопсией. Образование отделено от окружающих тканей, при этом выделены плечеголовные вены, правый диафрагмальный нерв, верхняя полая вена, правая общая сонная артерия, проходящая спереди от опухоли на привычном месте плечеголовного ствола (рис. 3). Интраоперационно использована аутореинфузия крови при помощи аппарата Cell Saver Elite Haemonetics. Время операции – 320 мин, объем кровопотери – 3500 мл. После завершения вмешательства больной экстубирован на операционном столе, переведен в отделение реанимации и интенсивной терапии.
Послеоперационный период протекал без осложнений. Плевральные дренажи удалены на 3-и сут послеоперационного периода. Выписан в удовлетворительном состоянии на 7-е сут после операции. При морфологическом исследовании операционного материала выявлена нодулярная гиперплазия эктопированной ткани щитовидной железы с ростом высокодифференцированного фолликулярного рака без метастатического поражения удаленных лимфоузлов. Учитывая выявленный фолликулярный рак, вторым этапом выполнена тиреоидэктомия.
Обсуждение
В определении критериев «загрудинности» зоба нет консенсуса. Некоторые авторы называют загрудинным зобом любой зоб, распространяющийся до апертуры грудной клетки, другие – только при загрудинном расположении более 50 % объема зоба [4]. При этом необходимо учитывать, что, если при разгибании головы нижний край щитовидной железы пальпируется на шее, такой случай не может быть отнесен к загрудинному зобу, а обусловлен позиционными особенностями больного. Как правило, ретростернальный зоб расположен справа и ограничен с левой стороны дугой аорты и подключичной артерией [4]. В заднем средостении, как в нашем наблюдении, он отмечается только в 10 % от всех случаев. Компрессия трахеи встречается у 35–73 % больных [5].
Загрудинный зоб – одно из немногих образований средостения, при котором диагноз можно установить с высокой долей вероятности уже при томографическом исследовании. Как правило, можно выполнить биопсию под контролем УЗИ, особенно верхней части образования, в области апертуры. Морфологическое исследование чаще всего выявляет фолликулярные клетки, что и позволяет установить диагноз. При характерной КТ-семиотике данных толстоигольной биопсии дальнейшее обследование не требуется. Выполнение диагностической торакотомии при исходно резектабельном процессе только усложняет последующее хирургическое вмешательство.
Основной метод лечения загрудинного зоба – хирургический. При бессимптомном течении заболевания, эутиреозе единого мнения о необходимости хирургического лечения нет. Некоторые авторы предлагают выжидательную тактику с обязательным МСКТ-контролем и периодическим исследованием уровня гормонов [5]. Однако при этом существует риск развития компрессионного синдрома, малигнизации зоба. При больших размерах образования, компрессионном синдроме, сужении трахеи, нарушении глотания хирургическое лечение необходимо. Супрессивная гормональная терапия левотироксином, как правило, не эффективна, а лучевая терапия может привести к лучевому пневмониту. Стоит отметить повышенную частоту выявления рака щитовидной железы в загрудинном зобе по сравнению с шейным. В исследовании M.J. Campbell et al. в таких случаях показана двукратная разница, опухолевые клетки выявлены у 13,7 % больных с загрудинным зобом и у 6,3 % пациентов – с шейным [6].
Правильный выбор хирургического доступа закладывает основы для радикального и безопасного удаления любого новообразования средостения. Существует классификация загрудинного зоба по G. Mercante [7]. При зобе I степени нижний край расположен выше дуги аорты, при II степени – на уровне дуги аорты, при III степени – ниже дуги аорты. При загрудинном зобе II–III степени мобилизация загрудинного компонента зоба из шейного доступа может быть затруднена, при этом высок риск повреждения возвратных гортанных нервов. Для расширения доступа чаще всего необходима продольная стернотомия. В зависимости от локализации, размеров зоба, при вовлечении легочной ткани оправданы комбинированные хирургические доступы [8]. В нашем случае стернотомия была дополнена правосторонней торакотомией в связи со значительным распространением зоба в правый гемиторакс, спаечным процессом после ранее выполненной торакотомии.
При выделении загрудинного компонента зоба необходима тщательная ревизия, определение взаимоотношения образования с магистральными сосудами средостения, диафрагмальным нервом. Как правило, в процессе мобилизации выделяют и берут на держалки левую плечеголовную вену и плечеголовной ствол. При длительном существовании зоба в этой области могут возникать рубцовые сращения, паравазальный фиброз, затрудняющий диссекцию. В описанном нами случае в типичном месте расположения плечеголовного ствола оказалась правая общая сонная артерия, а правая подключичная артерия располагалась ретротрахеально. По данным анализа литературы, выполненного S.O. Cawich et al., при ятрогенном повреждении общей сонной артерии развитие инсульта наблюдали у 19,3 % больных, летальность составляла 10,5 % [9].
В норме от дуги аорты отходят три крупные артерии – брахиоцефальный ствол, который делится на правую общую сонную артерию и правую подключичную артерию, левая общая сонная и левая подключичная артерии. При аберрантной правой подключичной артерии брахиоцефальный ствол отсутствует, и четыре артерии вместо трех возникают в следующей последовательности: правая общая сонная артерия, левая общая сонная артерия, левая
Список литературы Редкий клинический случай малигнизированного эктопированного ретростернального зоба больших размеров у больного с аберрантной правой подключичной артерией
- Huins C.T., Georgalas C., Mehrzad H., Tolley N.S. A new classification system for retrosternal goitre based on a systematic review of its complications and management. Int J Surg. 2008; 6(1): 71-6. https://doi.org/10.1016/j.ijsu.2007.02.003.
- Foroulis C.N., Rammos K.S., Sileli M.N., Papakonstantinou C. Primary intrathoracic goiter: a rare and potentially serious entity. Thyroid. 2009; 19(3): 213-8. https://doi.org/10.1089/thy.2008.0222.
- Natsis K.I., TsitouridisI. A., Didagelos M.V., Fillipidis A.A., VlasisK.G., Tsikaras P.D. Anatomical variations in the branches of the human aortic arch in 633 angiographies: clinical significance and literature review. Surg Radiol Anat. 2009; 31(5): 319-23. https://doi.org/10.1007/s00276-008-0442-2.
- Can A.S., Nagalli S. Substernal Goiter. 2023. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024.
- Patel K.N., Yip L., Lubitz C.C., Grubbs E.G., Miller B.S., Shen W., Angelos P., Chen H., Doherty G.M., Fahey T.J. 3rd, Kebebew E., Livolsi V.A., Perrier N.D., Sipos J.A., Sosa J.A., Steward D., Tufano R.P., McHenry C.R., Carty S.E. The American Association of Endocrine Surgeons Guidelines for the Definitive Surgical Management of Thyroid Disease in Adults. Ann Surg. 2020; 271(3). https://doi.org/10.1097/SLA.0000000000003580.
- Campbell M.J., Candell L., Seib C.D., Gosnell J.E., Duh Q.Y., Clark O.H., Shen W.T. Unanticipated thyroid cancer in patients with substernal goiters: are we underestimating the risk? Ann Surg Oncol. 2015; 22(4): 1214-8. https://doi.org/10.1245/s10434-014-4143-2.
- Mercante G., Gabrielli E., Pedroni C., Formisano D., Bertolini L., Nicoli F., Valcavi R., Barbieri V. CT cross-sectional imaging classification system for substernal goiter based on risk factors for an extracervical surgical approach. Head Neck. 2011; 33(6): 792-9. https://doi.org/10.1002/hed.21539.
- Pikin O.V., Kolbanov K.I., Ryabov A.B., Aleksandrov O.A., Glushko V.A., Vorob'eva Yu.E. Kombinirovannyi dostup v khirurgicheskom lechenii patsientov s opukholyami vnutrigrudnoi lokalizatsii. Onkologiya. Zhurnal im. P.A. Gertsena. 2022; 11(3): 13-7. https://doi.org/10.17116/onkolog20221103113.
- Cawich S.O., Dwarika W., Mohammed F., Ramdass M.J., Ragoonanan V., Augustus M., Harnanan D., Naraynsingh V., Spence R. Lessons Learned after Iatrogenic Complete Transection of the Right Common Carotid Artery with Segmental Vessel Loss. Case Rep Vasc Med. 2021. https://doi.org/10.1155/2021/8812870.
- Ognerubov N.A., Antipova T.S. Aberrantnaya pravaya podklyuchichnaya arteriya (arteria lusoria): opisanie sluchaya. Vestnik rossiiskikh universitetov. Matematika. 2017; 22(6): 1473-7.
- Saeed G., Ganster G., Friedel N. Arteria lusoria aneurysm with truncus bicaroticus: surgical resection without restoring blood supply to the right arm. Tex Heart Inst J. 2010; 37(5): 602-7.
- Saito T., Tamatsukuri Y., Hitosugi T., Miyakawa K., Shimizu T., Oi Y., Yoshimoto M., Yamamoto Y., Spanel-Browski K., Steinke H. Three cases of retroesophageal right subclavian artery. J Nippon Med Sch. 2005; 72(6): 375-82. https://doi.org/10.1272/jnms.72.375.
- Bayford D. An account of a singular case of obstructed deglutition. Mem Med Soc Lond. 1794; 2: 271-82.
- Work W.P. Unusual position of the right recurrent laryngeal nerve. Ann Otol Rhinol Laryngol. 1941; 50: 769-75.


