Редкий случай перфорации тонкой кишки крупным инородным телом
Автор: Армашов В.П., Кривихин В.Т., Буриев И.М.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические наблюдения
Статья в выпуске: 5 (39), 2014 года.
Бесплатный доступ
Попадание инородных тел в просвет желудочно-кишечного тракта происходит достаточно часто, особенно у детей. Как правило, предметы имеют небольшие размеры и обнаруживаются в верхнем или нижнем отделах пищеварительного тракта (пищевод, желудок, прямая кишка). Прохождение инородных тел, особенно крупных, в тонкую кишку является казуистикой. Ниже описан подобный случай. В просвете тонкой кишки на расстоянии 120 см от дуоденоеюнального перехода обнаружен металлический баллон длиной 20,3 см и диаметром в наиболее широкой части 4,9 см. Ситуация осложнилась развитием перфорации и гнойного перитонита.
Крупное металлическое инородное тело, тонкая кишка, перфорация, перитонит
Короткий адрес: https://sciup.org/142211181
IDR: 142211181 | УДК: 616.34-001.5
Текст научной статьи Редкий случай перфорации тонкой кишки крупным инородным телом
Пациенты с инородными телами желудочно-кишечного тракта в практической работе встречаются не так уж и редко [1, 2]. Однако подавляющее большинство предметов имеет малые размеры и удаляется самопроизвольно естественным путем, не вызывая каких-либо осложнений [3]. В ряде случае инородные тела самостоятельно не эвакуируются, что требует их эндоскопического удаления [3, 4]. Более тяжелая ситуация возникает при развитии осложнений, требующих хирургического вмешательства [5, 6]. К ним относятся пер- форация стенки полого органа с развитием медиастинита, перитонита, забрюшинной флегмоны, миграция инородного тела с образованием свищей или абсцессов, аррозивное кровотечение, кишечная непроходимость [5, 7].
Значительно реже описываются случаи выявления крупных инородных тел. Как правило, предметы больших размеров обнаруживаются в просвете желудка, ободочной или прямой кишки [8, 9]. Но даже в исследованиях, включающих большое количество наблюдений, подчас не регистрируется ни одного случая обнаружения крупных инородных тел в тонкой кишке [10].
Встречаются данные о выявлении в качестве причины тонкокишечной непроходимости крупных безоаров различной структуры и конгломератов небольших предметов, например, пакетов с наркотическими препаратами [11, 12]. Еще один путь попадания инородных тел в тонкую кишку – это миграция после формирования внутренних свищей [13, 14, 15]. Обнаружение в тонкой кишке предметов больших размеров и плотной структуры, прошедших физиологические сужения желудочно-кишечного тракта, как правило, большая редкость [16, 17].
Ниже представлен случай выявления крупного инородного тела в просвете тощей кишки, явившегося причиной пролежня и перфорации ее стенки с развитием гнойного перитонита.
Описание клинического случая
Больная С., 25 лет, доставлена в приемное отделение МБУЗ «Видновская районная клиническая больница» бригадой скорой медицинской помощи по экстренным показаниям 30.06.2012 г. в тяжелом состоянии. При поступлении предъявляла жалобы на боли в животе, многократную рвоту, общую слабость. Удалось выяснить, что жалобы появились не менее 3–4 суток назад. Установить точное время начала болезни, этапы ее развития, а также заподозрить наличие инородного тела в брюшной полости не представлялось возможным. Это было связано с наличием ретроградной амнезии на фоне длительного употребления алкоголя.
Пациентка самостоятельно передвигалась с трудом, находясь в горизонтальном положении, занимала вынужденное положение с приведенными к животу ногами. При осмотре – гипостенического телосложения, нормального питания. Кожные покровы чистые, обычной окраски, сухие. Послеоперационных рубцов и грыжевых выпячиваний на брюшной стенке не выявлено. Температура тела 37,4 оС. Дыхание через нос свободное, грудная клетка участвует в дыхании, ее подвижность несколько ограничена из-за болей в животе. Перкуторно ясный легочный звук, аускуль-тативно дыхание везикулярное, несколько ослабленное в нижних отделах. Частота дыхания 18 в мин. Тоны сердца ясные, ритмичные, патологических шумов не выявлено. АД 100/60 мм рт. ст., ЧСС 105 в мин.
Язык сухой, обложен налетом белого цвета. Живот умеренно вздутый и резко болезненный во всех отделах, напряжение мышц брюшной стенки незначительное. Выполнить глубокую пальпацию было возможно, однако это вызывало выраженные болевые ощущения. В левых отделах живота определялся не смещаемый инфильтрат без четких контуров размером не менее 10 см в диаметре. Шума плеска выявлено не было, симптомы раздражения брюшины положительные. Печеночная тупость не определялась, перистальтические шумы не выслушивались. После катетеризации мочевого пузыря эвакуировано до 200 мл концентрированной мочи.
При осмотре рer rectum патологии не выявлено. Пациентка консультирована гинекологом, травматических повреждений не обнаружено.
В приемном отделении взяты общий и биохимический анализ крови, общий анализ мочи, анализ мочи на уровень диастазы. Отмечено наличие лабораторных признаков воспаления. Выполнены ЭКГ и обзорная рентгенография органов брюшной полости в прямой проекции. На рентгенограмме под левым куполом диафрагмы выявлен свободный газ, а по паравертебральной линии слева на уровне L1 – L5 позвонков обнаружено инородное тело металлической плотности длиной около 20 см, похожее на баллончик из-под дезодоранта, с горизонтальным уровнем жидкости (рис. 1). Пациентке выставлен предварительный диагноз: Инородное тело брюшной полости, перфорация полого органа, распространенный перитонит.
После предоперационной подготовки, под эндотрахе-альным наркозом выполнена срединная лапаротомия. Из брюшной полости эвакуировано до 800 мл гнойного эксудата (при микробиологическом исследовании выявлен Proteus mirabilis, Enterococcus faecalis ). По левому флангу брюшной полости (подреберная, мезогастральная и подвздошная область) выявлен рыхлый инфильтрат размерами приблизительно 20×10×10 см, состоящий из петель тонкой, нисходящей ободочной, сигмовидной кишки и большого сальника. После разделения инфильтрата тупым путем установлено, что его центром являлся участок тонкой кишки протяженностью около 20 см, диаметром до 5–6 см. В просвете кишки в данной зоне определялось плотное продолговатой формы инородное тело (рис. 2). В области проксимального и дистального конца инородного тела стенка кишки циркулярно некротизирована, также имеются множественные, от 2 до 7 мм в диаметре, перфорации с подтеканием кишечного отделяемого. Инфильтрированная кишка с инородным телом в просвете в брюшной
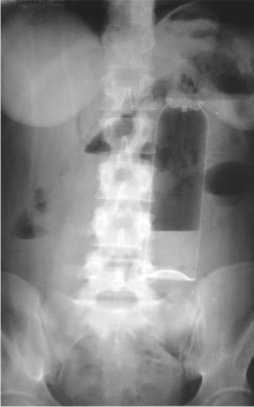
Рис. 1. Обзорная рентгенография брюшной полости в прямой проекции, выполненная в вертикальном положении пациентки. Определяется инородное тело металлической плотности в виде баллона, содержащего жидкость и газ. Также имеется свободный газ под левым куполом диафрагмы
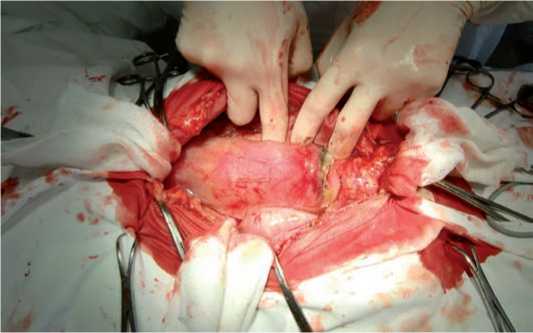
Рис. 2. Инородное тело в просвете тонкой кишки (вид сверху и справа)
полости смещалась незначительно, максимально на 2–3 см в латерально-медиальном и краниально-каудальном направлении. Вывести кишку из брюшной полости, а соответственно установить точную локализацию поврежденного участка не удалось. Удалить инородное тело без вскрытия просвета полого органа невозможно. В то же время при тракции размер перфорации кишки в области каудального конца инородного тела значительно увеличился, в результате чего предмет через образованное отверстие был удален.
Инородное тело представляло собой металлический (предположительно алюминиевый) баллон округлой формы с пластмассовым наконечником. Размер в длину с нако-нечником 20,3 см, без наконечника 16,5 см, диаметр в наиболее широкой части 4,9 см. Наконечник имел форму конуса, диаметр основания составлял 3,6 см, а вершины – 1,4 см (рис. 3). При нахождении инородного тела в просвете кишки наконечник был направлен в сторону приводящей петли.
После эвакуации содержимого из просвета кишки выполнено разделение инфильтрата, рассечение спаек, ре-

Рис. 3. Инородное тело, извлеченное из просвета тощей кишки зекция некротизированных участков большого сальника. При дальнейшей ревизии установлено, что инородное тело находилось в тощей кишке на расстоянии около 120 см от связки Трейца. Отмечено расширение приводящей петли до 5–7 см в диаметре, а также утолщение стенки до 1–1,5 см. Отводящая петля также была инфильтрирована, однако ее диаметр оказался значительно меньше.
Выполнена мобилизация и резекция поврежденного участка тонкой кишки с перфорациями на протяжении около 30 см. Культи погружены двухрядным швами. Учитывая наличие распространенного гнойного перитонита и высокую вероятность формирования межпетельных абсцессов, запланирована санационная релапаротомия. В связи с этим восстановление непрерывности тонкой кишки отложено до второго этапа операции. Брюшная полость осушена, выполнено дренирование, лапаротомная рана послойно ушита. Назоинтестинальная интубация не выполнялась.
Послеоперационный диагноз: Инородное тело тощей кишки. Обтурационная тонкокишечная непроходимость. Некроз и перфорация тонкой кишки. Распространенный гнойный перитонит.
После проведения операции пациентка находилась в отделении реанимации. После стабилизации состояния через 2 суток произведен второй этап вмешательства. Выполнена релапаротомия, рыхлые сращения разделены, эвакуировано до 500 мл серозной жидкости. Петли приводящей петли увеличены в объеме, умеренно вздуты. Стенка кишки умеренно инфильтрирована, инъецирована. Отводящие петли спавшиеся. Швы на культях тонкой кишки состоятельны. Наложен энтероэнтероанастомоз «бок в бок» двухрядными швами, выполнена назогастроинтестинальная интубация, кишечный зонд заведен за анастомоз.
После операции больная в течение 4-х суток находилась в отделении реанимации, далее переведена в гнойное хирургическое отделение. Проводилась массивная инфузионная, антибактериальная, антиоксидантная, симптоматическая терапия, профилактика тромбоэмболических осложнений и эрозивно-язвенного поражения ЖКТ. Моторика нормализовалась в обычные сроки. Часть дренажей удалены на 4, часть – на 5 сутки после второго этапа операции. В это же время (на 5 сутки) у больной диагностировано нагноение послеоперационной раны. Процесс локализовался в подкожной клетчатке. Выполнено дренирование гнойника, производились перевязки, рана зажила вторичным натяжением. Пациентка выписана под наблюдение хирурга поликлиники в удовлетворительном состоянии на 27 сутки с момента поступления в стационар.
Заключение
Описанный случай представляет большой интерес по той причине, что попадание инородного тела подобных размеров в тонкую кишку крайне затруднительно из-за на- личия большого количества физиологических сужений и сфинктеров как в проксимальном, так и в дистальном направлении. В связи с этим определить направление движения предмета и объяснить причины его перемещения по кишке явилось непростой задачей. Можно предположить, что продвижению инородного тела в дистальные отделы кишки способствовало снижение тонуса сфинктеров и усиление моторики ЖКТ на фоне приема алкоголя. Передвижение предмета по ободочной кишке в восходящем направлении из просвета прямой кишки также возможно. Это могло происходить за счет антиперистальтических сокращений. Однако в этом случае, достаточно сложно объяснить механизмы его прохождения через илеоцекальный угол и продвижения по тонкой кишке. Также вызывает недоумение факт, что пациентка не обратилась в стационар до развития вышеперечисленных осложнений. Кажется маловероятным, что в данной ситуации уже в ранние сроки не было ярких клинических проявлений.
Список литературы Редкий случай перфорации тонкой кишки крупным инородным телом
- Stenz V., Thurnheer R., Widmer F., Krause M. Foreign body stories//Ther. Umsch. 2008. Vol. 65 (12). P. 699-702.
- Бебуришвили А.Г., Мандриков В.В., Акинчиц А.Н. Инородные тела желудочно-кишечного тракта. Волгоград: Издательство ВолГМУ, 2007. 33 с.
- Conway W. C., Sugawa C., Ono H., Lucas C.E. Upper GI foreign body//Surg. Endosc. 2007. Vol. 21. P. 455-460.
- Kim J. K., Kim S. S., Kim J. I. et al. Management of foreign bodies in the gastrointestinal tract: an analysis of 104 cases in children//Endoscopy. 1999. Vol. 31 (4). P. 302-304.
- Пинчук Т.П., Абакумов М.М., Квардакова О.В. Эндоскопическая тактика при инородных телах верхних отделов желудочнокишечного тракта//Эндоскопическая хирургия. 2010. № 1. С. 52-55.
- Brian K.P., Pierce K.H., Hak-Mien Q. et al. Perforation of the Gastrointestinal Tract Secondary to Ingestion of Foreign Bodies//World J. Surg. 2006. Vol. 30. P. 372-377.
- Крылов Н.Н., Рыбин В.К., Баканов А.И., Драпалюк И.Б. Перфорация тонкой кишки инородным телом//Вестник хирургической гастроэнтерологии. 2010. № 1. С. 65-68.
- Ачкасов Е.Е., Каннер Д.Ю., Пряников П.Д., Щетинин М.Г. Редкие наблюдения крупного инородного тела (чайная ложка) желудка и двенадцатиперстной кишки//Хирургическая практика. 2011. № 3. С. 9-11.
- Малашенко А.А., Краснов О.А., Минин С.И. Результаты лечения больных с инородными телами желудочно-кишечного тракта среди заключенных исправительных учреждений уголовно-исполнительной системы Кемеровской области//Медицина в Кузбассе. 2010. № 3. С. 22-26.
- Velitchkov N.G., Grigorov G.I., Losanoff J.E., Kjjossev K.T. Ingested Foreign Bodies of the Gastrointestinal Tract: Retrospective Analysis of 542 Cases//World J. Surg. 1996. Vol. 20. P. 1001-1005.
- Хмара М.Б., Козлов В.В., Гнилосыр П.А. и др. Неопухолевая обтурационная тонкокишечная непроходимость//Бюллетень медицинских интернет-конференций. 2013. № 2. С. 419.
- Kibria R., Michail S., Ali S.A. Rapunzel syndrome a rare cause of multiple jejunal intus-susceptions//South Med. J. 2009. Vol. 102 (4). P. 416-418.
- Добровольский С.Р., Иванов М.П., Смирнов Н.В., Дмитриева Н.И. Желчнокаменная кишечная непроходимость//Анналы хирургии. 2005. № 6. С. 56-58.
- Лазаренко В.А., Григорьев Н.Н., Бобровская Е.А. и др. Инородное тело тонкой кишки//Вестник хирургии им. И.И. Грекова. 2006. № 6. С. 53.
- Tandon A., Bhargava S.K., Gupta A., Bhatt S. Spontaneous transmural migration of retained surgical textile into both small and large bowel: a rare cause of intestinal obstruction//Br. J. Radiol. 2009. Vol. 82 (976). P. 72-75.
- Song Y., Guo H., Wu J.-Y. Travel of a mis-swallowed long spoon to the jejunum//World J. Gastroenterol. 2009. Vol. 15 (39). P. 49844985.
- Кулачек Ф.Г., Головко Ф.Э., Кудла А.А. и др. Инородные тела желудка и кишечника//Клиническая хирургия. 1991. № 11. С. 39-41.


