Редкий случай поражения плечевого сплетения фибросаркомой подмышечной области (клинический случай)
Автор: Чехонацкий А.А., Ковалв Е.П., Потахин С.Н., Елисеев А.А., Цыганов В.И., Чевгунова А.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Нейрохирургия
Статья в выпуске: 1 т.18, 2022 года.
Бесплатный доступ
Цель: продемонстрировать успешный опыт диагностики и лечения фибросаркомы редкой локализации (в подмышечной области). Своевременное оперативное лечение комплексной хирургической бригадой с привлечением специалистов различных специальностей в виде декомпрессии плечевого сплетения и радикального иссечения злокачественного новообразования позволило улучшить качество жизни пациента, не допустить полную потерю функций левой руки, а также предотвратить метастазирование опухоли.
Плечевое сплетение, подмышечная область, фибросаркома
Короткий адрес: https://sciup.org/149140838
IDR: 149140838 | УДК: 617.571.5-006.327.04-039.42-06:616.833.34]-07-089(045)
The rare case of brachial plexus lesion by fibrosarcoma of the axillary region (clinical case)
Objective: to demonstrate successful experience in the diagnosis and treatment of fibrosarcoma of rare localization (in the axillary region). Timely surgical treatment by a complex surgical team with the involvement of specialists of various specialties, in the form of decompression of the brachial plexus and radical excision of a malignant neoplasm, made it possible to improve the patient's quality of life, prevent complete loss of functions of the left arm, and also prevent tumor metastasis.
Текст научной статьи Редкий случай поражения плечевого сплетения фибросаркомой подмышечной области (клинический случай)
В литературе имеются данные о наличии зернисто-клеточной опухоли в подмышечной области без поражения стволов плечевого сплетения [4], рецидивирующей липосаркоме верхней конечности с захватом подмышечной области на пути разрастания [5], злокачественном образовании из оболочек периферических нервов, частотно встречающейся локализацией которых являются проксимальные отделы конечностей [6]. Описание поражения плечевого сплетения в подмышечной области опухолью в изученных нами исследованиях мы не встретили.
Цель — продемонстрировать успешный опыт диагностики и лечения фибросаркомы редкой локализации.
Клинический случай. При описании данного клинического случая от пациента получено информиро-
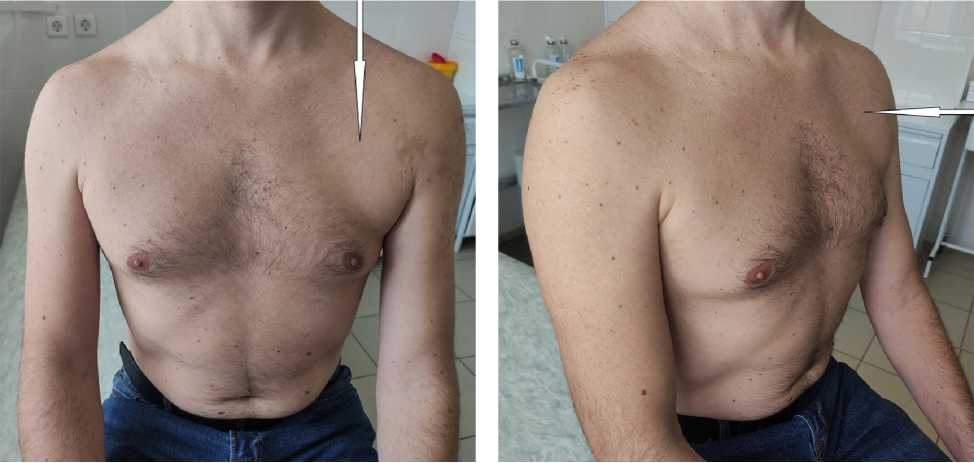
а б
Рис. 1. Фото пациента А. в передней (а) и полубоковой (б) проекциях (стрелкой показана атрофия большой грудной мышцы)
ванное добровольное согласие на использование материалов и информации, непосредственно к нему относящихся.
Пациент А., 44 лет, находился на лечении в нейрохирургическом отделении ГУЗ «СГКБ № 1 им. Ю. Я. Гордеева». Из анамнеза известно, что пациент считает себя больным с августа 2020 г., когда впервые отметил появление боли в области первого пястно-фалангового сустава левой кисти, которые связал с физической нагрузкой (работал ломом на даче). За медицинской помощью не обращался, самостоятельно принимал нестероидные противовоспалительные препараты, отмечал положительный результат в виде уменьшения болевого синдрома. Спустя два месяца после начала заболевания появилась боль в области предплечья левой руки, которая также эффективно купировалась приемом нестероидных противовоспалительных препаратов. На протяжении года боль распространилась на область левого плеча, левой лопатки и надключичной ямки, приобрела характер постоянной и перестала купироваться приемом нестероидных противовоспалительных препаратов.
Амбулаторно прошел несколько инструментальных методов обследований: рентгенографию первого пальца левой кисти (костно-травматических изменений не зафиксировано); ультразвуковое исследование левого лучезапястного сустава (выявлены эхо-при-знаки неярко выраженных дегенеративных изменений и теносиновита сухожилия мышцы, отводящей большой палец); магнитно-резонансную томографию (МРТ) шейного отдела позвоночника (обнаружены дегенеративно-дистрофические изменения шейного отдела позвоночника). После проведения обследования обратился за медицинской помощью к неврологу. Установлен диагноз: «Дорсопатия шейного отдела позвоночника, дискогенная радикулопатия C6–C7 слева». Назначено лечение, направленное на купирование болевого синдрома, ликвидацию мышечного спазма и восстановление функции конечности. Учитывая, что проводимое лечение эффекта не дало, обратился за консультацией к травматологу-ортопеду, которым установлен диагноз: «Посттравматический тендинит сухожилия мышцы, отводящей первый палец левой кисти». Дополнительно назначены физиотерапевтические методы лечения.
В июне 2021 г. состояние пациента ухудшилось — нарушилась функция левой кисти (невозможность сгибания — симптом «висячей кисти»). Амбулаторно проведены дополнительные обследования: МРТ головного мозга (обнаружена МРТ-картина расширения субарахноидального конвекситального пространства; данных, свидетельствующих об объемных образованиях головного мозга, не выявлено); электронейромиография (ЭНМГ) левой верхней конечности (зафиксированы негрубые изменения по сенсорным волокнам локтевого нерва, аксональные изменения по моторным волокнам лучевого нерва с вероятным уровнем поражения на уровне средней трети плеча).
Повторно обратился на консультацию к неврологу. На основании жалоб, данных ЭНМГ установлен диагноз: «Нейропатия лучевого нерва» и скорректировано лечение, направленное на восстановление функции нерва.
По данным ЭНМГ левой верхней конечности, проведенной в динамике, диагностировано грубое аксональное поражение лучевого нерва с признаками глубокой денервации в трехглавой мышце и мышцах-разгибателях на предплечье. В связи с отсутствием положительных результатов амбулаторного лечения, непрекращающимся нарастанием болевого синдрома в области левой верхней конечности, а также присоединением новых симптомов 21.09.2021 пациент обратился в приемное отделение ГУЗ «СГКБ № 1 им. Ю. Я. Гордеева», был осмотрен врачом-нейрохирургом и госпитализирован с предварительным диагнозом: «Дорсопатия шейного отдела позвоночника. Нейропатия лучевого нерва слева» — для решения вопроса о тактике дальнейшего лечения.
После госпитализации уже при первичном осмотре выявлено несоответствие имеющейся у пациента симптоматики тому диагнозу, с которым больной был направлен на лечение. При визуальном осмотре (рис. 1) обнаружена гипотрофия левой верхней ко-
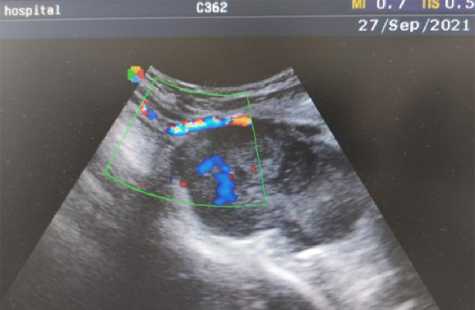
Рис. 3. Результаты ультразвукового исследования сосудов шеи и левого плечевого пояса с допплерографией пациента А.
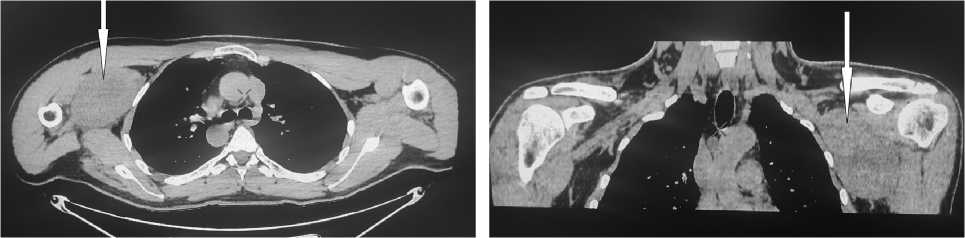
б
Рис. 2. Результаты компьютерной томографии плечевого пояса пациента А.: а — сагиттальная проекция, б — фронтальная проекция (стрелкой указано объемное образование)
нечности, односторонняя деформация мягких тканей в области левой большой грудной мышцы.
При пальпации в области левой большой грудной мышцы, а также в области левой подмышечной области выявлено объемное образование плотноэластической консистенции, безболезненное, однако во время пальпации пациент отмечал усиление боли во всей левой верхней конечности. Помимо болевого синдрома, пациент жаловался на гиперестезию в области первого пястно-фалангового сустава левой кисти, гипестезию по медиальной поверхности предплечья, онемение четвертого и пятого пальцев левой кисти, отсутствие разгибания кисти, ограничение отведения руки из-за усиления болевого синдрома.
Для исключения сопутствующей патологии (аневризмы подмышечной артерии, опухоли грудной клетки) проведена КТ левой верхней конечности (рис. 2). По данным КТ в проекции между малой грудной, подлопаточной и клювовидно-плечевой мышцами обнаружены признаки образования неправильной округлой формы с четкими ровными контурами размером 5,3×9,9×6,9 см.
При исследовании сосудов шеи и левого плечевого пояса патологических изменений в магистральных артериях и венах не выявлено. Визуализировалось округлое образование в подмышечной области размером 7,3×8,0×5,6 см, оттесняющее подмышечную артерию кверху, а одну из ее ветвей — книзу от образования (рис. 3).
На основании проведенного комплексного обследования установлен диагноз: «Объемное образование левой подмышечной области со сдавлением ветвей плечевого сплетения, с нарушением функции лучевого и срединного нервов слева». В связи с расположением образования в области со сложным анатомическим строением, компрессией сосудистонервного пучка оперативное лечение решено провести хирургической бригадой, состоящей из специалистов различных специальностей (нейрохирурга, хирурга, сосудистого хирурга).
Во время проведения оперативного лечения в левой подключичной области при раздвижении волокна большой грудной мышцы обнаружено объемное образование (рис. 4). При его выделении верифицированы ветви плечевого сплетения, распластанные на подлежащем образовании, а также смещенные латерально и кзади. Произведен невролиз и отведение ветвей плечевого сплетения от образования. При дальнейшей мобилизации образования выявлено, что оно исходит из фиброзно-мышечной части медиальной головки трехглавой мышцы плеча. Обширная опухоль в подмышечной области удалена полностью с проведением абластических и анти-бластических методик (препятствующих рецидиву и метастазированию злокачественной опухоли). Во время операции сосудистый нервный пучок был полностью освобожден от опухолевого образования. Видимые ветви плечевого сплетения анатомически целостны. На этом оперативное вмешательство закончено. Рана ушита послойно наглухо.
Послеоперационный период проходил без осложнений. По результатам цитологического исследования диагностирована фибросаркома. Больной был выписан в удовлетворительном состоянии для дальнейшего лечения у онкологов. Спустя месяц после проведенного вмешательства пациент отмечал способность согнуть руку в локтевом суставе на 70%, увеличился объем отведения руки в плечевом суставе до 45%.
Обсуждение клинического случая. Фибросаркома — тип злокачественного новообразования, при котором поражаются фибробласты, клетки, отвечающие за создание фиброзной соединительной ткани по всему организму. Названия сарком зависят от конкретного типа ткани, из которой они развиваются. Можно выделить два вида фибросарком: фибросаркома младенческого, или врожденного, типа (встречающаяся у детей до пяти лет) и фибросаркома взрослого типа (диагностируемая у пациентов старше 40 лет) [7]. В отличие от младенческого типа, который Всемирная организация здравоохранения определяет как промежуточную злокачественную, редко метастазирующую опухоль, фибросаркома у взрослых, напротив, классифицируется как высокозлокачественная опухоль [2, 7]. Согласно текущим статистическим данным
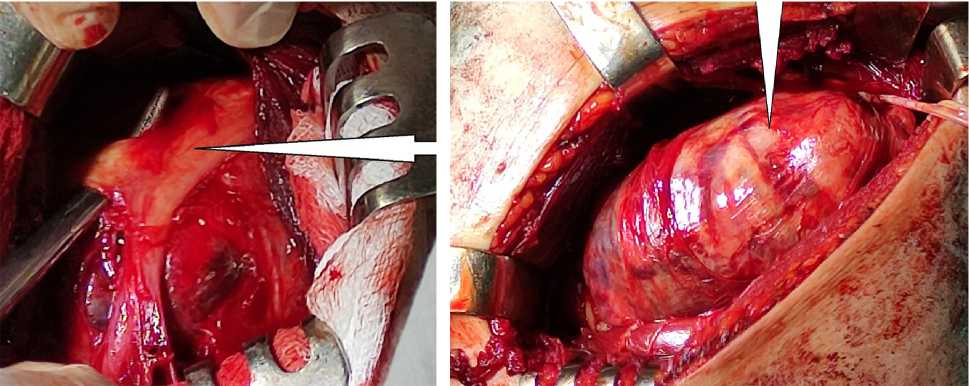
б
Рис. 4. Фото операционного поля: а — ветви плечевого сплетения, распластанные на объемном образовании (указано стрелкой), б — образование, отделенное от окружающих тканей
программы SEER (Surveillance, Epidemiology, and End Results — программы эпиднадзора, эпидемиологии и конечных результатов) Национального института рака (США), фибросаркомы, встречающиеся у взрослых, составляют 3,6% всех сарком [8]. Большинство из них считаются чрезвычайно редкими, несмотря на это среди взрослых ежегодно регистрируется более десяти тысяч новых случаев, что составляет примерно 1 % от общей структуры онкологической заболеваемости.
Плечевое сплетение — нервное сплетение четырех шейных (C5–C8) и одного грудного (Th1) спинномозговых нервов, в результате которого формируются нервы плечевого пояса и свободной верхней конечности. Его поражение наиболее часто наблюдается при травмах (ранении шеи, переломе ключицы, вывихе плечевой кости и пр.), также поражение происходит, если сплетение сдавливается опухолью верхушки легкого, позвоночника, аневризмой подключичной или подмышечной артерий и пр. [6].
Согласно проведенному нами анализу литературы, показанный клинический случай является если не уникальным, то ранее никем не описанным. Проблема случаев, подобных представленному, заключается в скрытом медленном развитии заболевания. Неврологические симптомы, вызванные сдавлением плечевого сплетения злокачественным новообразованием, долгое время принимаются за проявления остеохондроза шейного отдела позвоночника, непосредственного поражения периферического нерва и лечатся неадекватно имеющейся патологии. В описанном клиническом случае симптомы поражения лучевого нерва появились в июне, однако пациент был направлен к нейрохирургам только в сентябре.
Заключение. Представленный клинический случай — показатель успешного совместного лечения пациента со сложным в диагностике и хирургическом лечении заболеванием специалистами различных специальностей. Своевременная диагностика и грамотный выбор тактики лечения такого больного позволил достичь оптимального результата терапии и значительно уменьшил сроки медицинской реабилитации данного пациента. Тем не менее проведение указанных операций возможно только в условиях высокоспециализированного многопрофильного медицинского учреждения, каким в Саратове является ГУЗ «СГКБ № 1 им. Ю. Я. Гордеева», поскольку подобные оперативные вмешательства требуют виртуозного владения современными хирургическими методиками и предполагают участие в них специалистов разного профиля, что способствует выздоровлению пациента даже в самых сложных случаях.
Список литературы Редкий случай поражения плечевого сплетения фибросаркомой подмышечной области (клинический случай)
- Саркома мягких тканей. Клинические рекомендации Министерства здравоохранения РФ. М., 2020; 99 с.
- OncoLinkTeam. All about soft tissue sarcoma: OncoLink. URL: https://www.oncolink.org/cancers/sarcomas/sarcoma-soft-tissue/all-about-soft-tissue-sarcoma (16 April 2020).
- Павлов K.A., Чекмарева И.A, Кармазановский Г.Г. и др. Фибросаркома забрюшинного пространства. Медицинская визуализация 2006; (6): 73-83.
- Msakni I, Khemir A, Gargouri F, et al. An axillary granular cell tumor: a rare neoplasm at an unusual site. Our Dermatol Online 2021; (2): 177-9.
- Самойлов А.С., Удалов Ю.Д., Восканян С.Э. и др. Хирургическое лечение рецидивной липосаркомы верхней конечности. Исследования и практика в медицине 2020; 1 (7): 66-74.
- Орлов А.Ю. Возможности хирургического лечения злокачественных опухолей из оболочек периферических нервов. Белые ночи 2017: сб. материалов III Петербург, междунар. онкологического форума. СПб., 2017; с. 240-1.
- Fletcher CDM, Unni КК, Mertens F, et al. Pathology and genetics of tumours of soft tissue and bone. Lyon: IARC Press, 2002; p. 98-101.
- East-European Sarcoma Group. Fibrosarcoma. URL: http://eesg.ru/spetsialistam/klinicheskie-rekomendacii/zlok-achestvennye-opukholi-mjagkikh-tkanei/fibrosarkoma/(16 April 2020).


