Реконструктивно-пластические операции у больных раком молочной железы с сохранением сосково-ареолярного комплекса
Автор: Кочетков Роман Иванович, Савельев Владимир Николаевич, Борисов Александр Павлович, Буканова Марина Сергеевна, Ткачев Максим Валерьевич, Ламонов Максим Сергеевич
Статья в выпуске: 2-3 т.17, 2015 года.
Бесплатный доступ
В статье отражены эстетические результаты реконструктивно-пластических операций, выполненных с сохранением сосково-ареолярного комплекса, у больных раком молочной железы за период 2012-2013 гг. Определены возможные показания к сохранению сосково-ареолярного комплекса путем создания диагностического алгоритма.
Рак, молочная железа, реконструктивно-пластическая операция, сосково-ареолярный комплекс
Короткий адрес: https://sciup.org/148102317
IDR: 148102317 | УДК: 617-006.6-031.81
Reconstructive-plastic surgeries at patients with mammary gland cancer with preservation of mamillar areolar complex
Esthetic results of the reconstructive plastic surgeries executed with preservation mamillar areolar complex at patients with mammary gland cancer during 2012-2013 are reflected in article. Possible indications to preservation the mamillar areolar complex by creation the diagnostic algorithm are defined.
Текст научной статьи Реконструктивно-пластические операции у больных раком молочной железы с сохранением сосково-ареолярного комплекса
[8]. Однако, несмотря на продвижения данной операции в мире, остаются много не до конца решенных вопросов, в частности, не сформулированы четкие показания для сохранения соска и ареолы в зависимости от стадии заболевания, морфогенеза опухоли, не в полной мере отработаны технические моменты хирургических доступов, существуют трудности в определении степени надежности кровообращения САК, способов замещения дефекта молочной железы. Все выше перечисленное делает каждую работу, посвященной данной тематике, актуальной.
Цель работы: внедрить реконструктивнопластические операции (РПО) с сохранением САК у больных раком молочной железы (РМЖ), определить возможные показания к сохранению САК путем создания диагностического алгоритма, оценить полученные результаты как отдельно, так и в зависимости от вида реконструктивной операции.
Материалы и методы . В период 20122013 гг. 83 больным РМЖ (23-63 лет) выполнены радикальные мастэктомии (РМЭ) с сохранением САК и одномоментной реконструкцией. Распределение больных в зависимости от стадии заболевания и структуры выполненных РПО представлены в табл. 1.
На предоперационном этапе особое внимание уделялось выявлению прямых или косвенных признаков, указывающих на возможность вовлечения в опухолевый процесс САК. Так, во время клинического осмотра важно было определить подвижность соска и кожи над опухолью относительно ее самой. Измерялся размер опухоли и расстояние от края опухоли до САК. Ультразвуковое исследование (УЗИ) и маммо- графия позволяли более точно измерить расстояние от края опухоли до кожи, диагностировать наличие опухолевой “дорожки” к САК, предположить статус регионарных лимфатических узлов. Выбор методики реконструкции молочной железы обсуждался с каждой пациенткой индивидуально. На основе первоначально представленной информации о существующих методах оценивались их преимущества и недостатки с учетом диагноза, возможных вариантов адьювантного лечения, объема и формы молочных желез, а также индивидуальных пожеланий пациентки. Фото и видеофиксация общего вида больной и ее предоперационная разметка производилась стандартно в 5-ти проекциях.
Таблица 1. Распределение больных в зависимости от стадии заболевания и структуры выполненных РПО
|
Стадия заболевания |
Всего |
|||
|
I стадия (n=24) |
II стадия (n=45) |
III стадия (n=14) |
||
|
ТРАМ-лоскут* |
7 |
21 |
9 |
37 |
|
ТД лоскут** |
1 |
1 |
2 |
|
|
эндопротез |
15 |
14 |
2 |
31 |
|
эндопротез/экспандер |
2 |
9 |
2 |
13 |
Примечание: * ТРАМ-лоскут – нижний эпигастральный кожно-мышечный лоскут,
** ТД лоскут – торакодорзальный лоскут
У 49 пациенток был использованы радиар-ные (или S-образные) разрезы в верхне-наружнем квадранте от передней подмышечной линии до наружного края ареолы. При необходимости разрез мог огибать полуокружность ареолы сверху или снизу (рис. 1). 11 пациенткам, у которых молочная железа была малого и среднего объема без выраженного птоза РПО была выполнена через субмаммарный доступ в латеральной трети (рис. 2). 23 больным с выраженным птозом и объемом молочных желез применялся комбинированный циркум-вертикальный и циркум-ареолярный доступ для ликвидации излишков кожного чехла (рис. 3).
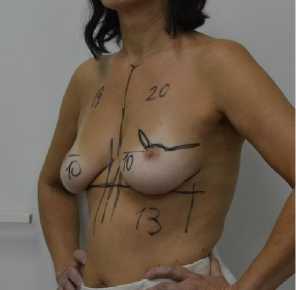
Рис. 1. Предоперационная разметка и вид операционного доступа. Б-я Л., 45 лет. Диагноз: рак левой молочной железы с Т2Н0М0 2а ст.
Интраоперационно производилось срочное цитологическое (мазки отпечатки) и гистологическое исследование ткани из-под соска. Толщина оставляемой под соском ткани у первых 15 пациенток было 1-1,5 см, остальных не более
0,3-0,5 см. Жизнеспособность САК оценивалась в конце операции по цвету кожи и методом диа-фаноскопии.
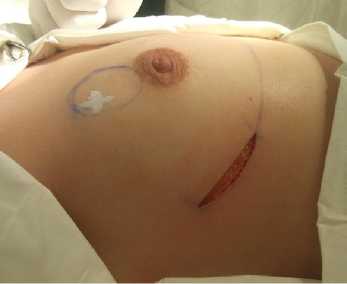
Рис. 2. Вид операционного доступа. Б-я П., 40 лет. Диагноз: рак правой молочной железы с Т1Н0М0 1С ст.

Рис. 3. Предоперационная разметка и вид операционного доступа. Б-я Б., 49 лет. Диагноз: рак левой молочной железы сТ2Н0М0 2а ст.
Собственные ткани для реконструкции молочной железы были использованы у 41 пациентки. Восстановление железы ТРАМ-лоскутом (n-37) выполнялась на ипсилатеральной ножке с субтотальной резекцией 2 и полным удалением 4 зоны. Лоскут полностью деэпидермизировался на глубину 0,7-0,9 мм после чего переводился на грудную клетку. Дефект в апоневрозе прямой мышцы живота выше пупочного кольца ушивался двух рядным швом, ниже укреплялся полипропиленовой сеткой (рис. 4 а, б).
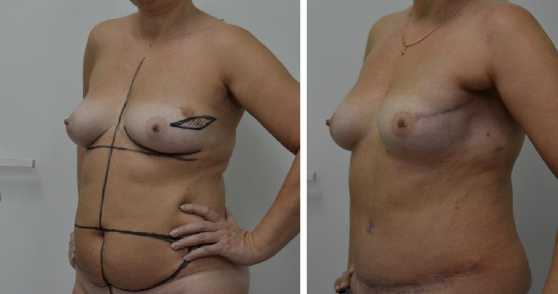
а б
Рис. 4 (а, б). Предоперационная разметка и вид 4 мес. после операции. Б-я П., 53 лет. Диагноз: рак левой молочной железы сТ2Н0М0 2а ст.
У 2 пациенток с малым объемом молочной желез дефект восполнен кожно-мышечным ТД лоскутом (без денервации сосудисто-невного пучка, с полной мобилизацией в проксимальных и дистальных отделах), расширенным за счет подкожной клетчатки по всей поверхности широчайшей мышцы спины, расположенной глубже поверхностной фасции. Кожный лоскут полностью деэпидермизировался и распределялся по нижней полуокружности железы для создания ее естественного контура (рис. 5 а, б).
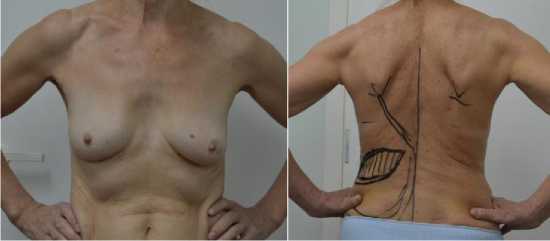
а б
Рис. 5 (а, б). Предоперационная разметка и вид операционного доступа. Б-я О., 56 лет. Диагноз: рак левой молочной железы с Т2Н1М0 2б ст.
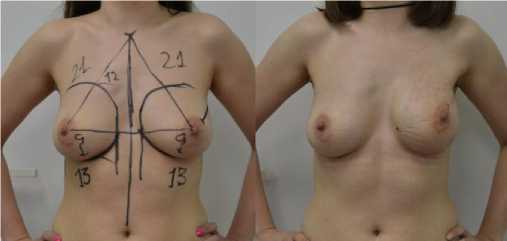
У 31 пациентки молочная железа реконструирована с использованием эндопротезов. Полный мышечный карман (мобилизированная большая грудная и передняя зубчатая мышцы) сформирован у 5 пациенток, у остальных пациенток - частичный мышечный карман. При этом нижняя полуокружность ложа эндопротеза представляла собой полипропиленовую сетку, вшитую между нижним краем отсеченной большой грудной мышцы и субмаммарной складкой, передняя зубчатая мышца оставалась интактной. Объем протезов варьировался от 200 до 550 мл, преимущественно устанавливались высоко профильные протезы анатомической формы (рис. 6 а, б).
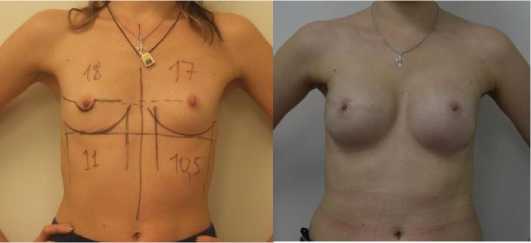
Двух этапная РПО была проведена у 13 пациенток с высоким риском послеоперационного облучения или в случае планируемой в конце специального лечения коррекции контрлатеральной молочной железы. Первым этапом устанавливался в полный мышечный карман анатомический экспандер, заполненный на треть. Полностью сохраненный кожный лоскут адаптировался по всей поверхности большой грудной мышцы. Время экспансии до +30% общего объема составляло 1,5-2 месяца. Второй этап (замена экспандера на эндопротез) проходил через 4-6 месяцев после завершения специального противоопухолевого лечения (рис. 7 а,б).
а б
Рис. 6 (а, б). Предоперационная разметка и вид перед выпиской. Б-я К., 37 лет. Диагноз: рак левой молочной железы с Т2Н0М0 2а ст
а б
Рис. 7 (а, б). Предоперационная разметка и вид после завершения 2 этапа:
замены экспандера на эндопротез справа и симметризирующееэндопротезирование слева. Б-я К., 34 лет. Диагноз: рак правой молочной железы рТ2Н0М0 2а ст.
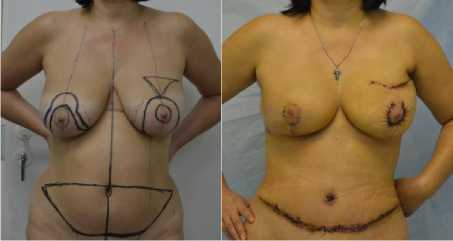
Симметризирующие вмешательства на противоположной молочной железе в виде мас-торедукции в случае РПО с использованием собственных тканей выполненыу 12 пациенток (рис. 8 а, б). Для достижения симметрии во время РПО имплантами 5 больным выполнена масто-пексия, 13 пациенткам – масторедукция, 11 – эндопротезирование противоположной молочной железы.
Специальное противоопухолевое лечение в виде адьювантной полихимиотерапии проведено 59 пациенткам, лучевая терапия – 15, гормональная терапия антиэстрогенами – 28 (рис. 9).
а б
Рис. 8 (а, б). Предоперационная разметка и вид перед выпиской: РПО Трам лоскутом слева и масторедукция справа. Б-я К., 45 лет. Диагноз: рак левой молочной железы рТ2Н1М0 2б ст
Полученные результаты. Результаты лечения больных прослежены в сроки от 13 до 36 месяцев. Непосредственные осложнения в виде частичного некроза САК (менее 25%) возникли у 4 (4,8%) пациенток (рис. 10). Это не потребовало дополнительного оперативного вмешательства, местное лечение раны привело к ее зажив- лению через 3-4 недели. Полных некрозов САК зафиксировано не было. Частичный некроз (менее 25%) ТРАМ-лоскута и ограниченный содружественный некроз мастэктомического лоскута развился у одной пациентки с избыточной массой тела и никотиновым анамнезом более 20 лет. При проведении срочного морфологическо- го исследования у 3 пациенток диагностирован опухолевый процесс в ткани из-под соска. У одной пациентки получен аналогичный результат во время плановой проводки препарата.
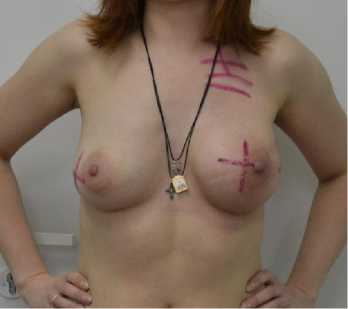
Рис. 9. Разметка для проведения лучевой терапии. Б-я К., 37 лет. Диагноз: рак левой молочной железы рТ2Н3аМ0 3С ст (РПО эндопротезом, 4 курса химиотерапии)
Полученные результаты были основанием для удаления САК, его реконструкция выполнена интраоперационно у 3 пациенток за счет кожного островка ТРАМ – лоскута, у одной пациентки – в отсроченном порядке. Локо-регионар-ный рецидив РМЖ в подмышечной области, диагностированный у 2 (2,4%) пациенток в сроки 8 и 14 месяцев, потребовал дополнительного иссечения, при этом у одной из них в срок 18 месяцев возникли отдаленные метастазы (печень и легкие). Ни одного местного рецидива в области САК не было диагностировано ни у одной из пациенток. Изолированные отдаленные метастазы в кости скелета и позвоночник диагностированы у 2 (2,4%) пациенток в сроки до 24 мес.
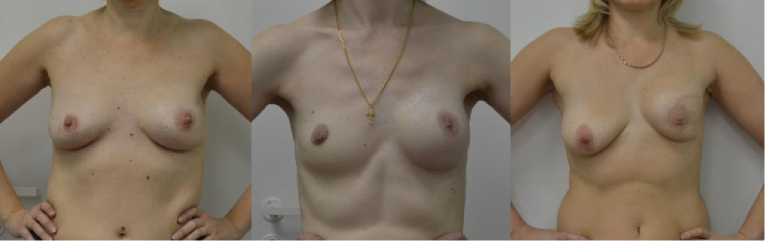
Эстетические результаты оценивались сразу после операции и через год. Критериями оценки было достижение симметрии по объему, форме молочных желез, уровню САК, субма-марных складок, а также симметрия движения молочных желез, возможность изменения формы в различных положениях тела. Отличный, хороший, удовлетворительный и неудовлетворительный результат зафиксирован у соответственно 5/19/18/2 пациенток, у которых реконструктивная операция проводилась с использованием имплантов (рис. 11 а, б, в).
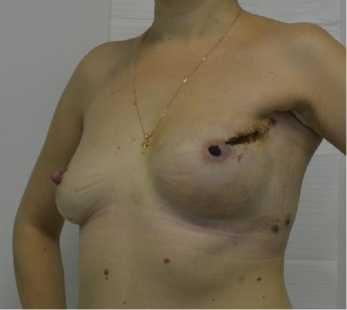
Рис. 10. Частичный некроз САК (14 сутки после РПО с эндопротезом). Б-я Л., 53 лет. Диагноз: рак левой молочной железы сТ2Н0М0 2а ст.
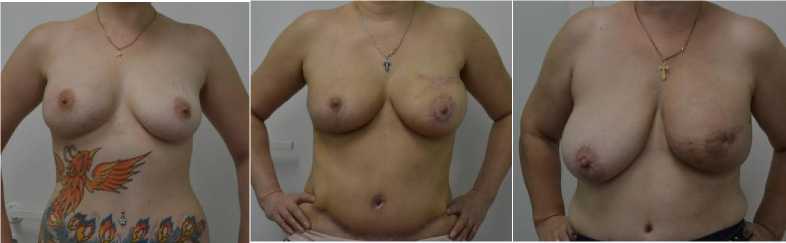
Аналогичный анализ, проведенный у пациенток после восстановления молочной железы за счет собственных тканей, продемонстрировал большее количество отличных и хороших результатов (соответственно 15 и 20), в то время как удовлетворительных – всего 4 (рис 12 а, б, в).
Через год треть пациенток с реконструкцией аутотканями нашли свои результаты более значимыми, а пациентки после РПО имплантами отнеслись к ним более критично. У 6 (7,2%) – ротация эндопротеза, у 4 (4,8%) развитие капсулярной контрактуры 3 степени, у 3 (3,6%) – образование липогранулем.
а б в
Рис. 11. а – отличный, б – удовлетворительный и в – неудовлетворительные эстетические результаты РПО с использованием имплантов
а б в
Рис. 12. а – отличный, б – хороший и в – удовлетворительный эстетические результаты РПО с использованием собственных тканей
Обсуждение. Число сторонников РПО с сохранением САК постоянно увеличивается во всем мире. Так, Mendonça et al [9] в литературном обзоре на октябрь 2013 г. нашел более 440 публикаций, посвященных данное тематике. Очевидно, что эстетические преимущества подобной реконструкции заставляют хирургов-онкологов и пластических хирургов постоянно работать в этом направлении: детализировать показания к сохранению САК, совершенствовать и разрабатывать новые оперативные приемы. Сегодня абсолютным противопоказанием к сохранению САК является его опухолевое поражение, другие варианты носят рекомендательный характер. В частности, обсуждается максимально допустимый размер опухоли, ее локализация, расстояние от края опухоли до САК, наличие мультицентричности поражения или количества метастатически пораженных регионарных лимфатических узлов. В нашем наблюдении основными критериями отбора пациентов было отсутствие клинических, инструментальных признаков поражения соска и ареолы с обязательным цито- и гистологическим подтверждением чистоты края резекции по САК. Мы целенаправленно отказались от использования различных математических формул для оценки соотношения размера опухоли с расстоянием до края САК. Отсутствие локо-регионарных метастазов в зоне соска и ареолы за указанный в нашем исследовании период вселяют надежду на правильность выбора, однако для полноценных выводов необходимо дождаться 5-летних результатов.
Способ восстановления молочной железы всегда является дискутабельным моментом, сторонники реконструкции собственными тканями [10-12] указывают на естественную мягкость и симметричную подвижность молочных желез, способность лоскута в большей мере противостоять адьювантному химио-лучевому лечению, а также его содружественому увеличению в случае изменения массы тела пациентки. С другой стороны, эстетические результаты РПО с ис- пользованием имплантов, представленные в последнее время, стали значительно лучше, а меньшая продолжительность операции, как и сама оперативная травма делает данный способ более привлекательным для самих пациенток [13, 14]. Endaraetal [15] показал, что на первом месте по частоте использования стоит 2-х этапная РПО с использованием экспадера-эндо-протеза (45%), далее – одномоментная РПО имплантами (37%), РПО собственными тканями составляет примерно 18%. В нашем исследовании восстановление молочной железы – наиболее часто используемая методика (39 пациенток), одномоментная реконструкция имлантами занимает второе место (31 пациентка) и третье – 2-х этапная (13 больных). Это объясняется тем, что на 2012 г. был накоплен больший опыт выполнения РПО собственными тканями, однако сейчас тенденция стала меняться, и у больных, не вошедших в данное исследование, количество РПО с использованием имплантов стало преобладать. Отсутствие выраженных послеоперационных осложнений в том или ином способе реконструкции позволяет сделать выбор методики более индивидуально для каждой пациентки.
Выводы: РПО с сохранением САК у больных РМЖ является перспективным направлением современного развития онкопластиче-ской хирургии. Дальнейшее совершенствование методик, анализ отдаленных результатов лечения будет способствовать получению более значимых эстетических результатов и улучшению качества жизни больных.
Список литературы Реконструктивно-пластические операции у больных раком молочной железы с сохранением сосково-ареолярного комплекса
- Kroll, S.S. The oncologic risks of skin preservation at mastectomy when combined with immediate reconstruction of the breast/S.S. Kroll, F. Ames, S.E. Singletary, M.A. Schusterman//Surg Gynecol Obstet. 1991. V. 172. P. 17-20
- Singletary, S.E. Skin-sparing mastectomy with immediatebreast reconstruction: the M. D. Anderson Cancer Center experience//Ann. Surg.Oncol. 1996. No3. P. 411-416.
- Jabor, M.A. Nipple-areola reconstruction: satisfaction and clinical determinants/M.A. Jabor, P. Shayani, D.R. Collins et al.//Plast.Reconstr.Surg. 2002. V.110. P. 457-463; discussion 464-465
- Sacchini, V. Nipple-sparing mastectomy for breast cancer and risk reduction: oncologic or technical problem?/V. Sacchini, J.A. Pinotti, A.C. Barros et al.//J. Am.Coll.Surg. 2006. V. 203. P. 704-714
- Garcia-Etienne, C.A. Nipple-sparing mastectomy: initial experience at the Memorial Sloan-Kettering Cancer Center and a comprehensive review of literature/C.A. Garcia-Etienne, I.H.S. Cody, J.J. Disa et al.//Breast J. 2009. V. 15. P. 440-449
- Cense, H.A. Nipple-sparing mastectomy in breast cancer: a viable option?/H.A. Cense, E.J. Rutgers, C.M. Lopes, J.J. van Lanschot//Eur. J. Surg.Oncol. 2001. V. 27. P. 521-526.
- Stanec, Z. Skinsparing mastectomy with nipple-areola conservation/Z. Stanec, R. Zic, S. Stanec et al.//Plast.Reconstr.Surg. 2003. V. 111. P. 496-548.
- Caruso, F. Nipple sparing subcutaneous mastectomy: sixty-six months follow-up/F. Caruso, M. Ferrara, G. Castiglione et al.//Eur. J. Surg.Oncol. 2006. V.32. P. 937-940.
- Munhoz, A.M. Immediate nipple-areola-sparing mastectomy reconstruction: An update on oncological and reconstruction techniques ?/A.M. Munhoz, E. Montag, J.R. Filassi, R. Gemp//World J. Clin.Oncol. 2014 August 10. V. 5(3). P. 478-494.
- Blondeel, P.N. One hundred free DIEP flap breast reconstructions: a personal experience//Br. J. Plast.Surg. 1999. V. 52. P. 104-111.
- Warren, P.A. Outcomes after total skin-sparing mastectomy and immediate reconstruction in 657 breasts/P.A. Warren, R.D. Foster, A.C. Stover et al.//Ann. Surg.Oncol. 2012. V.19. P. 3402-3409.
- Gerber, B. Skin-sparing mastectomy with conservation of the nipple-areola complex and autologous reconstruction is an oncologically safe procedure/B. Gerber, A. Krause, T. Reimer et al.//Ann. Surg. 2003. V. 238. P. 120-127.
- Salgarello, M. Nipple-sparing mastectomy with immediate implant reconstruction: cosmetic outcomes and technical refinements/M. Salgarello, G. Visconti, L. Barone-Adesi//Plast. Reconstr. Surg. 2010. V. 126. P. 1460-1471 .
- Moyer, H.R. Nipple-sparing mastectomy: technical aspects and aesthetic outcomes/H.R. Moyer, B. Ghazi, J.R. Daniel et al.//Ann. Plast.Surg. 2012. V. 68. P. 446-450.
- Endara, M. Breast reconstruction following nipple-sparing mastectomy: a systematic review of the literature with pooled analysis/M. Endara, D. Chen, K. Verma et al.//Plast. Reconstr. Surg. 2013. V. 132. P. 1043-1105.


