Рентгеновская и КТ-семиотика последствий гематогенного остеомиелита костей, образующих коленный сустав
Автор: Дьячкова Галина Викторовна, Александров Юрий Михайлович, Дьячков Константин Александрович, Эйдлина Елена Марковна, Нижечик Сергей Александрович, Степанов Роман Викторович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 3, 2014 года.
Бесплатный доступ
Цель. Изучение изменений коленного сустава у больных с последствиями гематогенного остеомиелита на основе современных методов лучевой диагностики и разработанного оценочного комплекса параметров. Материалы и методы. Методом полипозиционной рентгенографии обследован 41 больной с последствиями гематогенного остеомиелита костей, образующих коленный сустав, в возрасте от 5 до 31 года. Мультиспиральная компьютерная томография выполнена 23 больным. Результаты. Рентгеновское исследование коленного сустава, проведенное всем больным при поступлении, показало, что у 37 больных было одностороннее поражение, у 6 - двухстороннее. Изменение формы, высоты, конфигурации мыщелков бедренной или большеберцовой костей обусловили деформацию коленного сустава, которая преимущественно была варусной (22) или вальгусной (19), но у больных имел место также торсионный компонент деформации, умеренно выраженные антекурвационные, однако превалировали деформации в сагиттальной плоскости. Компьютерная томография позволила выявить значительное снижение плотности кости в области метафиза и эпифиза у всех пациентов. Плотность корковых пластинок также была снижена у всех больных и составляла 1014,21±117,03 HU у детей в возрасте 7-11 лет и 1065,92 HU у детей в возрасте 14-18 лет, что значительно отличалось от показателей здоровой конечности. У взрослых пациентов плотность метаэпифизарного отдела бедренной или большеберцовой костей была не более 108-120 HU с зонами резорбции различной величины. Выявлены специфические изменения в виде очагов склероза «звездчатой» формы. Заключение. Полученные результаты позволяют более полно систематизировать изменения структур области коленного с целью планирования последующего лечения.
Коленный сустав, последствия гематогенного остеомиелита, рентгенография, компьютерная томография, магнитно-резонансная томография, 3d-реконструкция
Короткий адрес: https://sciup.org/142134597
IDR: 142134597
Radiologic and CT-semiotics of hematogenous osteomyelitis consequences of the knee bones
Purpose. Studying the knee changes in patients with hematogenous osteomyelitis consequences on the basis of modern methods of radiation diagnostics and the developed evaluation complex of parameters. Materials and Methods. 41 patients with the consequences of hematogenous osteomyelitis of the knee bones at the age of 5-31 years examined by the method of multi-position radiography. Multispiral computed tomography performed in 23 patients. Results. Radiological examination of the knee performed in all patients on admission demonstrated unilateral involvement in 37 patients, bilateral one - in six (6) patients. The change in the shape, height, configuration of femoral or tibial condyles resulted in the knee deformity which was predominantly varus (22) or valgus (19), but the deformity torsion component also took place in the patients, as well as moderately marked antecurvation deformities, however, the deformities in the sagittal plane prevailed. Computed tomography allowed to reveal the significant bone density reduction in the area of metaphysis and epiphysis in all the patients. Cortical density was also reduced in all the patients and amounted to 1014.21±117.03 HU in children at the age of 7-11 years, and 1065.92 HU - in children at the age of 14-18 years being considerably differed from the values of the normal limb. As for adult patients, their density of femoral or tibial meta-epiphyseal part didn’t exceed 108-120 HU with resorption zones of various amount. Specific changes revealed as “starry-shaped” foci of sclerosis. Conclusion. The results allow to systematize the changes in the knee structures to better extent in order to plan further treatment.
Текст научной статьи Рентгеновская и КТ-семиотика последствий гематогенного остеомиелита костей, образующих коленный сустав
Диагностика патологических изменений в области коленного сустава при ортопедической патологии основывается на клиническом и биомеханическом обследовании больных и на лучевых методах визуализации, среди которых рентгенографии принадлежит основная роль [1, 5, 7, 9, 10, 11, 12]. Кроме того, используются специальные методики – УЗИ, МРТ, КТ, которые позволяют получить наиболее точную информацию о состоянии костей, образующих сустав, и всех структурных элементов сустава [2, 3, 4, 6, 8, 13, 14]. Как и для других суставов, тщательное рент- геновское и дополнительное обследование чрезвычайно важно, поскольку играет роль в правильном планировании оперативного вмешательства, особенно при устранении деформаций, для выбора плоскости и уровня остеотомии с учетом механической и биомеханической оси.
Цель исследования : на основе современных методов лучевой диагностики разработать оценочный комплекс параметров и изучить на их основе изменения коленного сустава у больных с последствиями гематогенного остеомиелита.
МАТЕРИАЛ И МЕТОДЫ
В основе работы – анализ результатов обследования 41 больного с последствиями гематогенного остеомиелита костей, образующих коленный сустав, в возрасте от 5 до 31 года. Все пациенты проходили обследование и лечение в период с 1998 по 2012 год. Критерием включения больных в исследование было отсутствие обострения остеомиелитического про- цесса у детей младшего возраста – два года, у пациентов старше 14 лет и взрослых – пять лет. Следует отметить, что все больные старше 18 лет перенесли заболевание в детском возрасте, и поводом для обращения в Центр были последствия гематогенного остеомиелита в виде деформаций. Среди больных преобладали дети в возрасте 4-18 лет (86,6 %), что связано с необходимостью раннего устранения деформаций, возникших в результате гематогенного остеомиелита, поскольку своевременное лечение крайне важно для профилактики дальнейших биомеханических нарушений в опорно-двигательной системе. Проанализирована также рентгеноморфологическая картина у пациентов старше 18 лет, для того чтобы оценить динамику изменений в суставах в возрастном аспекте. Распределение больных с последствиями гематогенного остеомиелита при локализации процесса в области костей, образующих коленный сустав, по возрастным группам представлено в таблице 1.
Таблица 1
Распределение больных с последствиями гематогенного остеомиелита по возрастным группам при локализации процесса в области коленного сустава
|
Пол |
Возрастные группы, лет |
Всего |
|||||
|
6-8 |
9-11 |
12-14 |
15-18 |
19-31 |
n |
% к общ. кол-ву |
|
|
мужской |
10 |
2 |
2 |
7 |
– |
21 |
51,2 |
|
женский |
7 |
1 |
3 |
5 |
4 |
20 |
48,8 |
|
Итого |
17 |
3 |
5 |
12 |
4 |
41 |
100 |
Всем больным выполняли классическую полипо-зиционную рентгенографию. Магнитно-резонансную томографию применили у семи детей для решения вопроса о состоянии ростковой зоны, мультиспираль-ная компьютерная томография (МСКТ) выполнена 23 больным. На аксиальных срезах измеряли плотность кости в зоне интереса, изучали архитектонику кости. Анализ полученных данных включал также построение вторичных реконструированных изображений в различных плоскостях. Наиболее часто использовали реконструкции во фронтальной и сагиттальной плоскостях. MIP (проекция максимальной интенсивности) позволила наглядно определять более плотные участки кости. Во всех случаях использовали также 3D-реконструкции, позволяющие получить дополнительную информацию об анатомии коленного су- става. Использование для обработки данных фильтра Hardware Enhanced (GE) значительно расширило представление о структуре кости, строении корковой пластинки.
Для анализа полученного методом рентгенографии и мультиспиральной компьютерной томографии материала нами предложен комплекс параметров:
-
1. Измерение плотности корковой пластинки, субхондрального слоя на аксиальных срезах и MPR.
-
2. Измерение плотности метаэпифизарного отдела кости на аксиальных срезах и MPR.
-
3. Измерение площади и плотности зон резорбции на аксиальных срезах.
-
4. Измерение плотности зон склероза на аксиальных срезах и MPR.
-
5. VRT-реконструкции, обработка данных на фильтрах рабочей станции.
-
6. Определение степени повреждения костей, образующих коленный сустав, по дополненным и усовершенствованным схемам.
Статистическую обработку результатов исследования проводили на персональном компьютере с помощью программы Attestat (И.П. Гайдышев), встроенной в Microsoft Exel. Для подтверждения выводов о различиях между полученными количественными результатами исследований в случаях с нормальным распределением использовали t-критерий Стьюдента. В том случае, когда распределение отличалось от нормального, использовали критерий Колмогорова, Манна-Уитни. Статистически значимыми считали различия при p < 0,05, где p – уровень значимости этого критерия. Выборочные параметры, приводимые далее в таблицах, имеют следующие обозначения: М – среднее, σ – стандартное средне-квадратичное отклонение, Ме – медиана, n – количество больных.
Проведение исследования одобрено этическим комитетом РНЦ «ВТО» им. акад. Г.А Илизарова. Больными подписано информированное согласие на публикацию данных без персонификации.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Рентгеновское исследование коленного сустава, проведенное всем больным при поступлении, показало, что у 37 больных было одностороннее поражение, у 6 – двухстороннее. В 14 случаях поражение дистального отдела бедренной кости сочеталось с изменениями и в проксимальном отделе большеберцовой кости, у 6 больных имела место деформация только проксимального конца большеберцовой кости. У трех больных зоны роста большеберцовой кости хорошо дифференцировались, однако их высота была неравномерной. У остальных детей зоны роста были частично (6) или полностью закрыты (13), имела место деформация проксимального эпифиза за счет уменьшения его высоты с медиальной или латеральной стороны (8). Уменьшение его высоты на всем протяжении (по сравнению со здоровым суставом) было у трех больных, грубая деформация – у 8 пациентов. Изменение формы, высоты, конфигурации мыщелков бедренной или большеберцовой костей обусловили деформацию коленного сустава, которая преимущественно была варусной или вальгусной, но у боль- ных имели место торсионные деформации, умеренно выраженные антекурвационные, однако превалировали деформации в сагиттальной плоскости (табл. 2).
Таблица 2
Распределение больных по характеру и величине деформаций коленного сустава
|
Характер деформации |
Величина деформации, градусы |
|||||
|
120-125º |
130-135º |
140-145º |
150-155º |
160 165 º |
Всего |
|
|
Вальгусная |
2 |
3 |
4 |
3 |
7 |
19 |
|
Варусная |
2 |
2 |
1 |
3 |
14 |
22 |
|
Итого |
4 |
5 |
5 |
6 |
20 |
41 |
Рентгеноанатомические изменения в коленном суставе оценивались нами в соответствии с классификацией, предложенной Г.И. Гайворонским с соавторами в 2006 году и дополненной нами в связи с отсутствием в данной таблице схем повреждения мыщелков, которые встретились в данной работе (табл. 3).
Таблица 3
Распределение больных по степени повреждения мыщелков бедренной и большеберцовой костей, дополненное схемами повреждения, не отраженными в классификации Г.И. Гайворонского с соавт., 2006 [35]
|
Характер изменений мыщелков бедренной и большеберцовой костей |
Схемы повреждения мыщелков |
Количество больных |
|
1. Поражение небольшого участка суставной поверхности эпифиза бедренной (1.1) или большеберцовой (1.2) костей, когда зона роста остается неизмененной |
И и Hl(i.i г Дм 1 12 |
9 |
|
^^2.1 ^^ 2.2 X^f 2.3 |
8 |
|
3. Поражение эпифиза и ростковой зоны в тех случаях, когда распространенность их невелика (бедра – 3.1, голени – 3.2) |
^3.1 ^^^ 3.2 |
8 |
|
/ 4.1 X 4.2 | 4.3 |
5 |
|
&, Ы52 |
11 |
*Выделенные красной рамкой схемы предложены нами. В ряде случаев были повреждены только мыщелки большеберцовой кости, тогда как этот вариант в предложенной Г.И. Гайворонским с соавт. таблице не рассмотрен
У всех больных в возрасте 6-7 лет с поражением небольшого участка суставной поверхности эпифиза бедренной или большеберцовой костей при незначительном изменении зоны роста, тем не менее, возникали значительные изменения в области мыщелков, которые проявлялись формированием в области эпифиза утолщенных, вертикально расположенных трабекул. В метафизарном отделе структура кости также изменена. Локальная плотность в зонах роста составляла 248±67 HU. Плотность кости в области эпифиза снижена, в субхондральной зоне не превышала 114±32 HU. Плотность кости в области корковой пластинки – 1001±56 HU. У больных в возрасте 1314 лет характерные изменения архитектоники кости в области эпифизов прогрессировали. Эпифизы бедренной кости содержали продольно ориентированные утолщенные трабекулы, разделенные широкими зонами резорбции с участками склероза. Площадь зон резорбции колебалась от 0,5 до 5 см2. Эпифизы деформированы, выражены склеротические изменения в субхондральной зоне. В метафизарной зоне сохранялось мелкоячеистое строение кости, однако ячейки имели неопределенную форму. Межтрабекулярное пространство значительно сужено, а трабекулы утолщены, в связи с чем архитектоника кости нетипична для проксимального метафиза большеберцовой кости. Участки склероза неопределенной или звездчатой формы, занимающие часть метафиза, рас- пространялись и на проксимальный отдел диафиза в виде отдельных мелких очагов повышенной плотности (рис. 1, б, в).
Плотность кости в области эпифизов значительно снижена, обширные зоны резорбции. Ростковые зоны склерозированы. В области метафизарного отдела мелкоячеистый рисунок переходит в груботрабекулярный. Изменение формы эпифиза в результате поражения приводило к деформации сустава (варусной или вальгусной), изменению структуры эпифизов и метафиза, плотность субхондрального слоя на стороне деформации снижена, ростковая зона деформирована, плотность ее несколько выше, чем на здоровой конечности (рис. 2).
На большеберцовой кости остеомиелитический процесс локализовался у трех больных в центральной части ростковой зоны, что приводило к формированию в этой области очага склероза и деформации эпифиза с полным или частичным замыканием зоны роста (рис. 3).
В случае полного замыкания зоны роста в центре ее формируется очаг склероза в форме «нейрона» с увеличением локальной плотности от 980 до 1262 HU. Типично для данной локализации изменение структуры эпифиза в виде утолщенных, вертикально расположенных трабекул, разделенных зонами резорбции.
При локализации деформации в области одного мыщелка неизбежно страдали все элементы коленно- го сустава. Если зона повреждения распространялась на межмыщелковое пространство, характер и степень изменений второго мыщелка более выражены. Наряду с анатомическими, имели место и изменения архитектоники кости в виде груботрабекулярного строения, локальных очагов склероза и зон резорбции различной формы.
У больных старшего возраста изменения прогрессировали и проявлялись значительным нарушением архитектоники, формированием обширных зон резорбции с отрицательной плотностью. Площадь зоны резорбции в проксимальном эпифизе большеберцовой кости достигала у одного больного 8 см2, что составляло почти 70 % от общей площади эпифиза, однако у трех больных не превышала 25 %. При локализации остеомиелитического очага в области дистального отдела бедренной кости у всех больных формировался очаг склероза по задней поверхности кости с отходящими от него утолщенными костными трабекулами (рис. 4, в).
В случае массивного поражения ростковой зоны и одного из мыщелков, деформации в суставе достигали критических, когда дистальный сегмент конечности располагается под углом 90º к проксимальному, что приводило к выраженной варусной или вальгусной деформации коленного сустава (рис. 5).
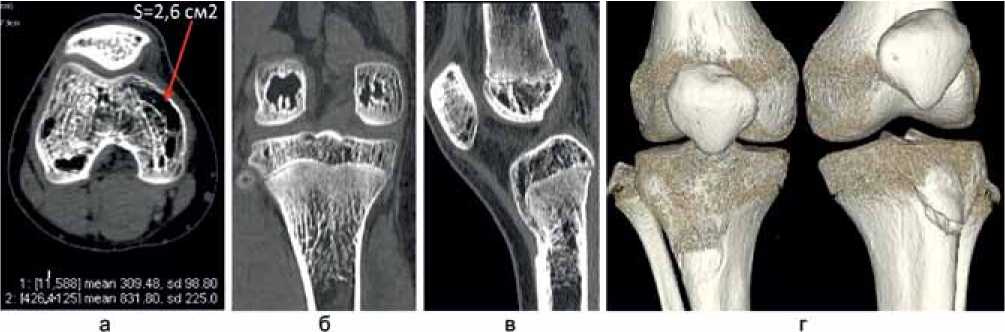
Рис. 1. КТ коленных суставов больного Т., 14 лет. Последствия гематогенного остеомиелита, аксиальный срез (а). Площадь зоны резорбции составляет 2,6 см2; MPR (б-в); VRT (г)
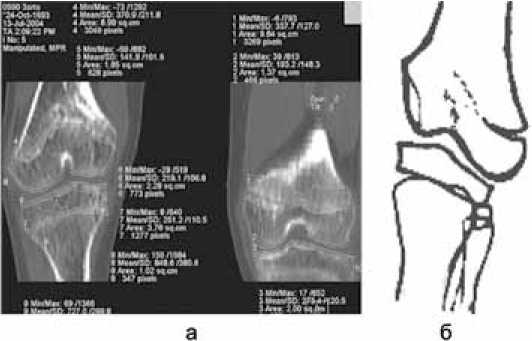
Рис. 2. КТ коленных суставов больной М., 11 лет, MPR во фронтальной плоскости, измерение плотности кости в эпифизах бедренной и большеберцовой костей (а). Схема (б). Изолированное поражение ростковой зоны, которое в процессе роста ребенка привело к деформации одного из эпифизов, образующих коленный сустав. Деструкция самих мыщелков отсутствует
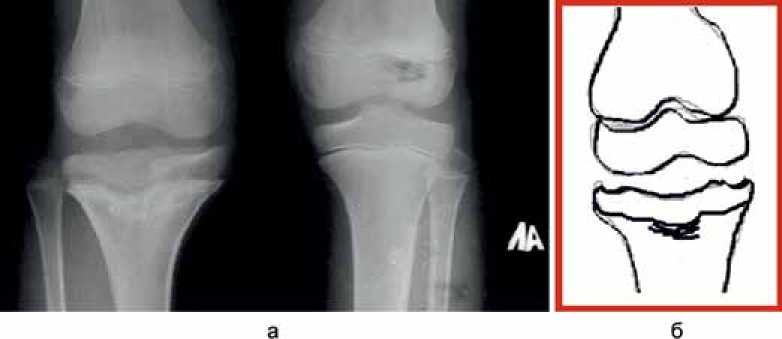
Рис. 3. Рентгенограмма коленных суставов в прямой проекции больного Ж., 9 лет. Последствия гематогенного остеомиелита (а), б – схема повреждения ростковой зоны
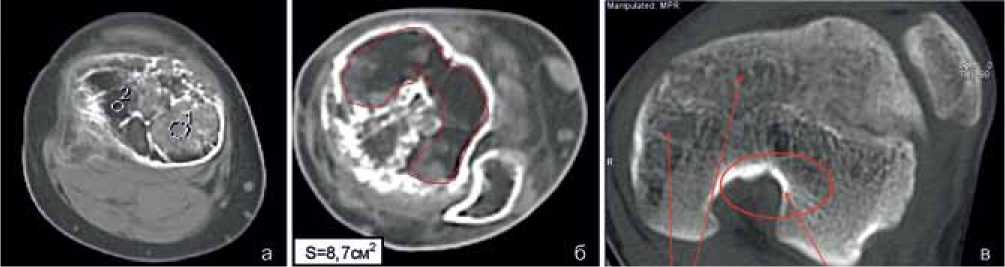
Рис. 4. КТ коленных суставов больного Т., 16 лет. Аксиальные срезы. Последствия гематогенного остеомиелита. Мозаичное строение эпифиза бедренной кости (а). Плотность кости в зоне 2 равна (-108HU) , обширная зона резорбции (б). КТ коленных суставов больного И., 15 лет, аксиальный срез на уровне мыщелков бедренной кости. Выделены участки разрежения и зона остеосклероза (в)
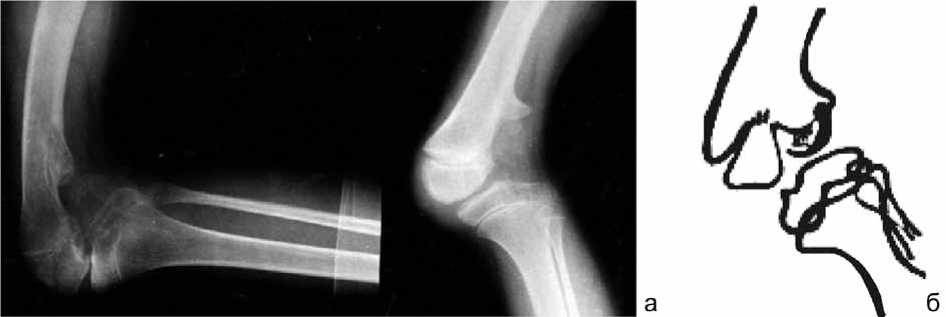
Рис. 5. Рентгенограммы правого коленного сустава больного К., 7 лет, прямая и боковая проекции. Одностороннее повреждение ростковой зоны с выраженной деформацией со значительным поражением мыщелка (а), схема (б)
При рано возникшем и длительно существующем нарушении взаимоотношений в коленном суставе у взрослых больных, когда изменения мыщелков и ростковой зоны, как последствие гематогенного остеомиелита, привели к многоплоскостным выраженным деформациям, структура дистального отдела бедренной и проксимального отдела большеберцовой костей характеризовалась комплексом рентгеноморфологических изменений, но обращала на себя внимание утолщенная корковая пластинка на вершине деформации большеберцовой кости с прилежащей к ней зоной утолщенных, плотно расположенных трабекул. Изменения архитектоники кости в этих случаях, даже после оперативного лечения, достигали максимальных значений и проявлялись в полном отсутствии мелкоячеистого строения метаэпифизарной зоны, выраженном полиморфизме костного рисунка: груботрабекулярном, крупноячеистом, с зонами разрежения и утолщенными костными трабекулами (рис. 6, а, в).
Нарушение архитектоники кости хорошо визуализировалось на VRT, обработанных на фильтрах рабочей станции (рис. 6, д). На аксиальном срезе – патогномоничный симптом, отмеченный почти у всех больных в дистальном отделе бедренной кости, – зона склероза в «форме нейрона», которая сохраняется и после устранения деформации (рис. 6, г).
Наибольшие анатомические изменения в коленном суставе характерны для больных с поражением ростковых зон бедренной и большеберцовой костей, когда изменена форма и структура обоих мыщелков. У больных имели место выраженные явления остеопороза, мыщелки бедренной и большеберцовой костей прак- тически бесструктурны, с единичными, редко расположенными костными трабекулами. В метаэпифизар-ном отделе бедренной и большеберцовой костей у всех больных определялись участки «звездчатого» склероза, которые были расположены в зоне локализации воспалительного процесса. На аксиальных срезах участок склероза, как правило, имел «форму нейрона», на MPR – форму звезды с различным количеством лучей, их высотой и шириной. В ряде случаев зона склероза была массивной, представлена группами утолщенных пучков костных трабекул, расположенных вблизи зоны роста. Эпифизы бедренной и большеберцовой кости были деформированы у всех больных, что проявлялось изменением формы мыщелков, приводящее к дискон-груэнтности сустава. Рентгеноморфологические проявления последствий гематогенного остеомиелита в метаэпифизарной зоне были полиморфны как в плане изменения структуры, так и плотностных характеристик кости. По мнению большинства авторов, эти изменения укладываются в понятие остеосклеротических, в большинстве случаев сопровождающихся явлением остеопороза. Однако эта характеристика отражает общие тенденции, не выделяя многие рентгеноморфологические особенности. В эпиметафизарной зонах бедренной и большеберцовой кости на фоне снижения общей плотности эпифизов, субхондральной кости выявлялись утолщенные, вертикально расположенные трабекулы. Плотность кости у пациентов различных возрастных групп отличалась, в связи с чем, указанные показатели приведены с учетом возраста больных и в сравнении со здоровой конечностью (рис. 7).
Плотность корковой пластинки большеберцовой кости у больных в возрасте от 6 до 11 лет не превышала 1014,21±117,03 HU (M+σ), что связано с вторичным остеопорозом (рис. 8).
Плотность трабекулярной кости была также снижена, тогда как в зонах «звездчатого склероза», локализованных в области метаэпифиза, плотность достигала 1291,37±274,43 HU. В возрасте 14-18 лет показатели несколько изменялись как для дистального эпифиза бе- дренной кости (рис. 9), так и для проксимального большеберцовой (рис. 10).
В сравнении с возрастом 6-11 лет у больных данной группы уменьшалась плотность трабекулярной кости и несколько увеличивалась плотность корковой пластинки (рис. 10).
Эти показатели зависели от величины укорочения конечности и ее функциональных способностей.
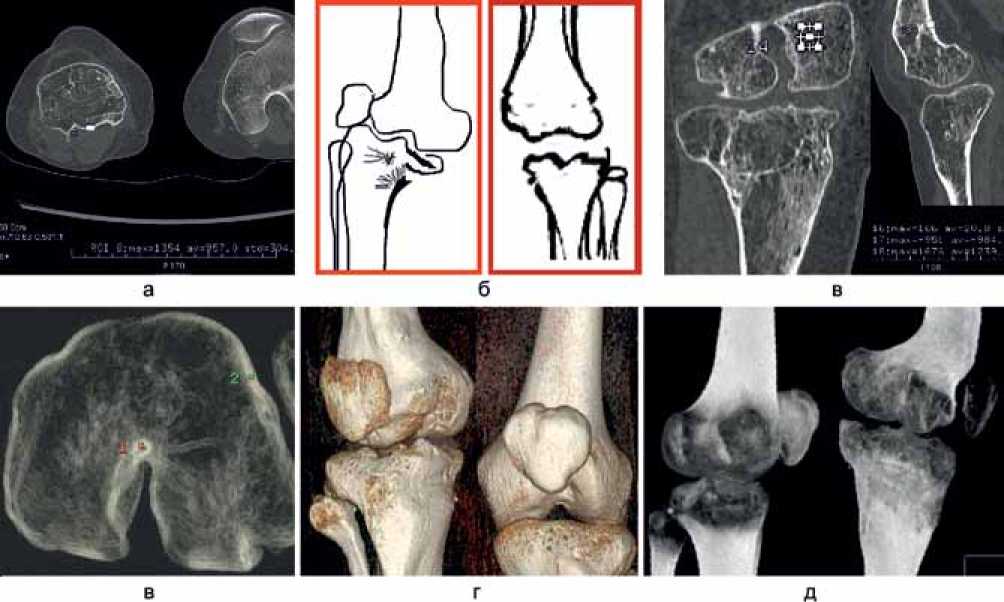
Рис. 6. КТ коленных суставов больной М., 23 лет. Массивное повреждение ростковой зоны бедренной и большеберцовой костей со значительным поражением мыщелков. Аксиальный срез (а), схема до и после операции (б), MPR (в), обработка на фильтрах рабочей станции (г),VRT (д), MIP (е)
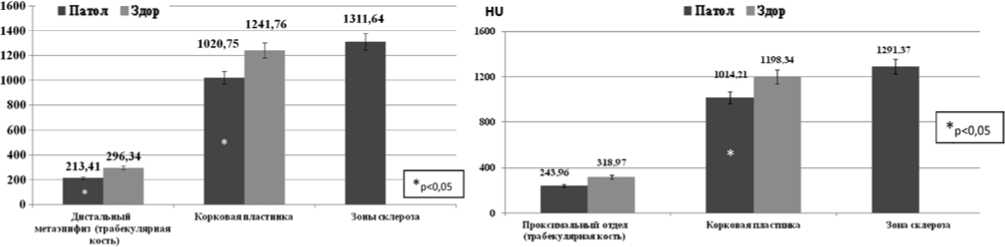
Рис. 7. Плотность различных отделов дистального метаэпифиза бедренной кости у пациентов в возрасте от 6 до 11 лет (n=20)
Рис.8. Плотность различных отделов проксимального метаэпифиза большеберцовой кости у пациентов в возрасте от 6 до 11 лет
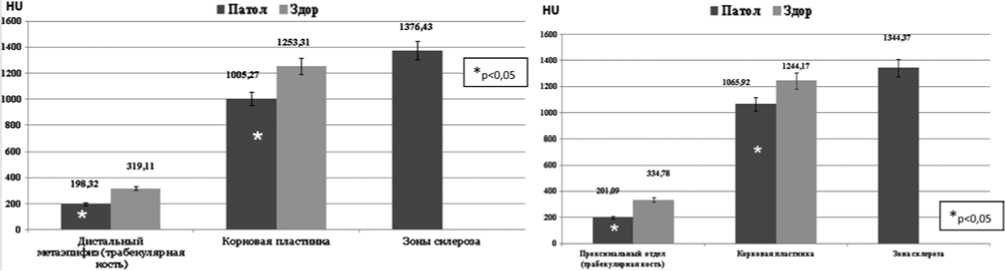
Рис. 10. Плотность различных отделов проксимального метаэпифиза большеберцовой кости у пациентов в возрасте от 14 до 18 лет
Рис. 9. Плотность различных отделов дистального метаэпифиза бедренной кости у пациентов в возрасте от 14 до 18 лет
ЗАКЛЮЧЕНИЕ
МСКТ позволила выявить значительное снижение плотности кости в области метафиза и эпифиза у всех пациентов. У пяти больных в области мыщелков большеберцовой кости при MPR определялись утолщенные, вертикально расположенные трабекулы, разделенные широкими промежутками, имеющими отрицательную плотность от -60 HU до -20 HU. На аксиальных срезах у восьми больных мыщелки имели груботрабекулярное и мелкоячеистое строение с участками разрежения различной формы и размеров. При MPR у четырех больных выявлялась склерозированная, деформированная зона роста, в которой определялись участки «звездчатого» склероза, располагающиеся в центральной ее части у семи больных. У двух пациентов участки «звездчатого» склероза располагались в латеральном отделе зоны роста. Плотность корковой пластинки была снижена у всех больных и составляла 1014,21±117,03 HU у детей в возрасте 7-11 лет и 1065,92 HU у детей в возрасте 14-18 лет, что значительно отличалось от показателей здоровой конечности. Плотность кости в ме-таэпифизарных отделах была несколько выше у детей в возрасте 6-11 лет и составляла 213,4- 243,96 HU, тогда как у пациентов в возрастной группе 14-18 лет не превышала 198,32-201,09 HU. У взрослых пациентов плотность метаэпифизарного отдела бедренной или большеберцовой костей была не более 108-120 HU с зонами резорбции различной величины, плотность в которых имела отрицательные величины. Эти показатели зависели от величины укорочения конечности и ее функциональных способностей.


