Риски сердечно-сосудистых осложнений у больных сахарным диабетом 2-го типа (на примере поликлиник города Алматы)
Автор: Молдобаева М.С., Барменбаева М.О., Красницкая М.В.
Журнал: Juvenis scientia @jscientia
Рубрика: Оригинальные исследования
Статья в выпуске: 4 т.8, 2022 года.
Бесплатный доступ
Введение. При сахарном диабете (СД) неуправляемая гипергликемия и сочетание факторов риска (ФР) сердечно-сосудистых осложнений (ССО) являются причинами фатальных сердечно-сосудистых событий. Доказано, что достижение целевых уровней гликемии, артериального давления, липидного профиля и снижение массы тела замедляют или стабилизируют ССО. Пациенты и методы. Обследованы 398 больных с сахарным диабетом 2-го типа (СД 2) в поликлинических условиях в г. Алматы, с оценкой по общепринятым критериям нарушений углеводного обмена, липидного обмена, артериальной гипертензии (АГ) и нефропатии. В зависимости от длительности СД пациенты разделены на 4 группы. По категориям ЕSC / EASD (2019) и ESC / EACPR (2016) выделены группы риска ССО. Результаты. Обследованные пациенты не достигают (гликированный гемоглобин 8,18-8,7 %, холестерин ЛПНП 3,24-3,79 ммоль / л, триглицериды 1,94-2,24 ммоль / л, АД 138,7-150,6 / 84,4-91,9 мм рт. ст.) целевых уровней углеводного обмена (гликированный гемоглобин
Сахарный диабет, факторы риска, категории кардиоваскулярного риска, поликлиника
Короткий адрес: https://sciup.org/14126338
IDR: 14126338 | DOI: 10.32415/jscientia_2022_8_4_23-36
Risks of cardiovascular complications in patients with type 2 diabetes mellitus (by the example of polyclinics in Almaty)
Introduction. In diabetes mellitus, uncontrolled hyperglycemia and a combination of risk factors (RF) of cardiovascular complications (CVC) are the causes of fatal cardiovascular events. Achieving target levels of glycemia, blood pressure, lipid profile, and weight loss has been shown to slow or stabilize CVC. Patients and Methods. We examined 398 patients with type 2 diabetes in outpatient clinics of Almaty city according to conventional criteria of carbohydrate and fat metabolism disorders, arterial hypertension (AH) and detection of nephropathy. Depending on the duration of diabetes mellitus, patients were divided into 4 groups. Risk groups of CVC were identified according to ESC / EASD (2019) and ESC / EACPR (2016) categories. Results. All examined patients did not reach (glycated hemoglobin 8.18-8.7 %, LDL cholesterol 3.24-3.79 mmol / l, triglycerides 1.94-2.24 mmol / l, blood pressure 138.7-150.6 / 84.4-91.9 mm Hg) target levels of carbohydrate (glycated hemoglobin
Текст научной статьи Риски сердечно-сосудистых осложнений у больных сахарным диабетом 2-го типа (на примере поликлиник города Алматы)
Актуальность проблемы сахарного диабета (СД) в современном мире связана не только с увеличением числа случаев СД, но и с развитием сердечно-сосудистых осложнений (ССО).
Для уменьшения риска ССО у больных СД важны продолжительность и стабильность достижения целевых уровней гликированного гемоглобина (HbA1c) [1].
Одним из основных факторов риска (ФР) развития ССО и общей смертности у больных СД, наряду с другими факторами, является продолжительность заболевания. В одном из исследований у 4045 пациентов в возрасте от 60 до 79 лет выявлен значительно повышенный риск развития сердечно-сосудистых заболеваний (ССЗ) и общей смертности у лиц с продолжительностью сахарного диабета 2-го типа (СД 2) >8 лет по сравнению с лицами с продолжительностью СД 2 менее 2 лет; позднее начало СД 2 в возрасте >60 лет ассоциировалось с более низким риском развития ишемической болезни сердца (ИБС) по сравнению с ранним началом [2]. Показано, что увеличение HbA1c на 1 % или каждый год продолжительности СД 2 связаны примерно с 30-процентным увеличением толщины интимы-медии сонных артерий как маркера повышенного риска инфаркта миокарда (ИМ) и инсульта [3]. Кроме того, продолжительность СД влияет на выраженность эндотелиальной дисфункции сосудов [4].
Неуправляемая гипергликемия при СД 2 связана примерно с 15 % всех смертей от ССЗ и болезней почек. СД 2 увеличивает риск ССЗ на 32 %, ИБС на 21 %, ИМ на 10 %, инсульта на 7,6% [5]. Другие коллаборационные исследования также показали увеличение при СД 2 риска возникновения ИБС на 127-160%, геморрагического инсульта на 56 %, смертности от ССЗ на 132% и уменьшение продолжительности жизни на 5,8 лет у мужчин и 6,4 лет у женщин в возрасте 50 лет [6, 7], а систематический обзор литературы показал, что 49,6 % смертей пациентов с СД 2 обусловлено ССЗ [5]. По данным Международной федера- ции диабета (IDF) в 2021 году 6,7 миллионов взрослых в возрасте 20–79 лет умерли от СД или его осложнений, что соответствует 12,2 % смертности от всех причин [8]; в 2019 году от одной трети до половины всех смертей при СД приходились на ССЗ [9].
Многоцентровые исследования показали, что в Российской федерации уровень НbА1с >8% имели 36,0% пациентов с СД 2, артериальную гипертензию (АГ) — 69,1 %, ожирение — 44,2%, стенокардию — 27,3%, ИМ в анамнезе — 10,2%, сердечную недостаточность (СН) — 16,3%, острые нарушения мозгового кровообращения в анамнезе — 7,0%. Выявлено также, что пациенты нерегулярно проходят диспансерное наблюдение, не ведут самоконтроль, что отражается на недостижении целевых уровней HbA1c, холестерина (ХС) липопротеидов низкой плотности (ЛПНП) и артериального давления (АД) [10]. В исследовании LIPIDOGRAM (2015) среди взрослых пациентов, обратившихся за медицинской помощью по любой медицинской причине в учреждения первичной медико-санитарной помощи, целевые уровни HbA1c <7 % были достигнуты у 55% больных СД 2, АД — у 48% среди городского и 43 % среди сельского населения (p<0,01), целевые значения холестерина ЛПНП (<1,4 ммоль/л, в соответствии с рекомендациями ESC/EAS, 2019) — менее, чем у 5% пациентов, на что негативно влияли пожилой возраст, мужской пол, наличие ССЗ, сопутствующее ожирение. На начальном этапе проведения исследования при применении менее жестких целевых уровней холестерина ЛПНП (<1,8 ммоль/л, ESC/EAS, 2011) было выявлено, что терапевтических целей по ХС-ЛПНП достигают менее половины пациентов с АГ и менее 10% пациентов с ССЗ в целом [11]. Исследование DA VINCI выявило достижение целевых показателей ХС-ЛПНП (ESC/EAS, 2019) у 54 % пациентов [12].
Если имеются сопутствующие АГ, дислипидемия, абдоминальное ожирение, то риски смертности повышаются. Поэтому общепризнано, что только достижение целевых пока- зателей углеводного и липидного обмена и целевого уровня АД приведет к снижению риска ССЗ [9]. Шведский общенациональный регистр пациентов с СД 2 показал, что значимыми предикторами ССО и смерти являются курение, низкая физическая активность, уровень систолического АД (САД), повышенный уровень HbA1c и ХС-ЛПНП [13].
Из нарушений липидного обмена при СД предикторами развития ССО являются гипертриглицеридемия (гиперТГ), снижение холестерина липопротеидов высокой плотности (ХС-ЛПВП) и повышение холестерина липопротеидов очень низкой плотности, что зачастую наблюдается задолго до развития СД [14]. Поэтому результаты проспективного исследования The UK Prospective Diabetes Study (UKPDS) показали, что даже при впервые выявленном СД 2 примерно у 16 % есть признаки бессимптомно перенесенного ИМ, т. е. сердечно-сосудистый риск (ССР) имеется до манифестации СД 2 [15]. За счет инсули-норезистентности тканей даже достижение целевых показателей углеводного обмена не приводит к нормализации липидного [16, 17].
Кроме того, прогрессирование хронической болезни почек (ХБП) и других поражений органов-мишеней (ПОМ) также увеличивает ССР [18].
Поэтому ESC/EASD (2019) со ссылкой на ESC/ EACPR (2016) выделены следующие категории рисков: очень высокий риск у пациентов с СД и установленным ССЗ, или при наличии ПОМ (протеинурия, почечная недостаточность, определенная как рСКФ <60 мл/мин/1,73 м2, гипертрофия левого желудочка (ГЛЖ) или ретинопатия), или при наличии ≥3 основных ФР (возраст, АГ, дислипидемия, курение, ожирение), или при раннем начале СД 1-го типа (СД 1) с длительностью заболевания >20 лет; высокий риск при продолжительности СД >10 лет без ПОМ при наличии любого другого дополнительного ФР; умеренный риск у пациентов со стажем СД <10 лет без наличия других ФР [19, 20].
Для больных диабетом Американская диабетическая ассоциация (ADA, 2022) рекомендует использовать калькулятор риска ССЗ атеросклеротического генеза Американского колледжа кардиологов / Американской кардиологической ассоциации (Risk Estimator Plus) (доступен онлайн на tools.acc.org/ASCVD-Risk-Estimator-Plus) [21].
Таким образом, для снижения ССР при СД, как известно, необходимо достигать целевых индивидуализированных уровней HbA1C, ХС-ЛПНП и АД [19, 22–25].
Именно на первичное звено здравоохранения приходится бремя профилактики и борьбы с ССР и профилактики ССО, что требует правильного взаимодействия врача, медсестры и пациента [9]. Доказано, что наибольший эффект при СД будет при одновременном достижении контроля показателей углеводного обмена, липидного обмена и АГ [26, 27]. Подтверждением являются результаты когортного исследования 271174 пациентов с СД 2 в сравнении с контрольной группой (1355870 человек): уровень HbA1c вне целевых значений был доказанным предиктором инсульта и ИМ, курение — предиктором смерти, но в сумме достижение целевых уровней HbA1c, САД и ХС-ЛПНП приводило к снижению риска сердечно-сосудистых событий [13].
В Республике Казахстан (РК) ежегодный рост числа больных СД 2 и распространенности ССО также является серьезной проблемой [28], в связи с чем внедрена программа управления заболеваниями (ПУЗ). ПУЗ имеет целью серьезные преобразования в вопросах профилактики и борьбы с хроническими неинфекционными заболеваниями, а также улучшение взаимодействия медперсонала и использование всех ресурсов, направленных на профилактику возможных осложнений и тяжелых состояний. Одной из задач ПУЗ является снижение затрат здравоохранения или минимизация последствий заболеваний путем внедрения интегрированной помощи. На примере городской поликлиники № 1 г. Актобе в процессе внедрения
ПУЗ предварительный анализ продемон-стировал повышение частоты достижения целевого уровня САД и диастолического АД (ДАД). Мониторинг показал, что имеется тенденция к снижению частоты развития осложнений у больных СД 2 на фоне повышения доли пациентов, достигших целевых уровней ХС-ЛПНП, с 27% до 58%; массы тела — с 17 % до 34%, АД — с 49% до 90% [29]. При этом в г. Алматы у пациентов сохраняются неудовлетворительные показатели гликемического контроля: НЬА1с 7-9% — у 25,4% с СД 1 и 28,5% с СД 2, НЬА1с >9% — у 60,6% с СД 1 и 63 % с СД 2 [30], на амбулаторном этапе к узким врачам-специалистам не обращаются более 50% больных СД, нуждающихся в консультации врачей [31].
ПУЗ дала положительный результат не только в показателях снижения числа осложнений заболевания и риска смерти, но и в виде снижения потребности в стационарной и скорой медицинской помощи и уменьшения нагрузки на первичное звено здравоохранения.
Таким образом, клинико-анамнестические признаки, коморбидность, ПОМ, а также лабораторные данные у конкретного пациента с СД 2 помогут практическому врачу стратифицировать риски ССО для принятия мер по индивидуализированной борьбе с ФР.
ЦЕЛЬ
Изучить сердечно-сосудистые риски у больных сахарным диабетом 2-го типа в зависимости от его продолжительности для выработки путей повышения эффективности амбулаторной медицинской помощи.
ПАЦИЕНТЫ И МЕТОДЫ
Работа выполнена в рамках научного направления Государственной программы развития здравоохранения «Денсаулық» Республики Казахстан на 2016–2019 годы и Программы управления хроническими неинфекционными заболеваниями [32], а также целевой комплексной программы «Диабет» (2000).
В исследование включали жителей Алма-линского района г. Алматы, находящихся на амбулаторном лечении в Государственных коммунальных предприятиях на праве хозяйственного ведения «Городской поликлиники № 3» и «Городской поликлиники № 5». Были получены информированные согласия пациентов по международным этическим принципам (1964–2000) [33].
Получено одобрение комиссией по биоэтике КГМА им. И. К. Ахунбаева (31.05.2016 г.). Исследование было открытым, продолжительность исследования составила 2,5 года. Рандомизация проведена по возрасту. Проведены клинико-лабораторные обследования 398 больных СД 2, в том числе 144 мужчин и 254 женщин. Пациенты разделены на 4 группы в зависимости от длительности СД 2-го типа: 1-я группа — до 3 лет (188 - 47,2%), 2-я группа — от 3 до 5 лет (88 - 22,1 %), 3-я группа — от 5 до 10 лет (78 -19,6%), 4-я группа — 10 и более лет (44 – 11,1 %).
Критерии включения в исследование: возраст 45–59 лет (средний возраст, ВОЗ, 1962) [34], СД 2, критериями которого явились клинические данные и показатели HbA1c >6,5% [35-37]. Диагноз ИБС (стабильной стенокардии ФК I-II) устанавливали согласно клиническому протоколу «ИБС. Стабильная стенокардия напряжения», рекомендованному Экспертным советом «Республиканский центр развития здравоохранения» МЗиСР РК от 30 ноября 2015 года (протокол № 18) [38].
Критерии исключения из исследования: клинические, лабораторные и инструментальные признаки симптоматической АГ; менее 2 лет после острых коронарных событий, эпизодов тромбоэмболии легочной артерии, острого нарушения мозгового кровообращения, АГ 3-й степени (АД выше 180/110 мм рт.ст.), хроническая форма мерцательной аритмии, сердечная недостаточность (СН) III-IV ФК по классификации NYHA, стенокардия напряжения III-IV ФК, хронические гепатиты различной этиологии в активной фазе, ХБП С4-5, нали- чие онкологической патологии, подозрение на туберкулезный процесс, ВИЧ-инфекция, беременность, состояния, при которых противопоказаны к применению антигипер-тензивные и сахароснижающие препараты, или побочные эффекты терапии, требующие отмены лечения.
Проведено вычисление индекса массы тела (ИМТ) (индекс Кетле) [39] с определением степени ожирения (ВОЗ, 1997) [40].
Измерение АД и интерпретация категорий проведены согласно правилам «Клинического протокола диагностики и лечения артериальной гипертензии», одобренного Объединенной комиссией по качеству медицинских услуг Министерства здравоохранения Республики Казахстан от 3 октября 2019 года (протокол № 74) [41]. Целевые уровни АД определялись в соответствии с рекомендациями ESC/ESH (2018), ESC/EASD (2019) и ADA (2021) [19, 21, 23].
Выбор цели терапии по уровню НЬА1с проведен в зависимости от наличия осложнений, возраста и ожидаемой продолжительности жизни [22, 42–44].
Уровни общего ХС, ХС-ЛПВП, ХС-ЛПНП определены на автоматическом биохимическом анализаторе COBAS INTEGRA 800 (Рош Диа-гностикс ГмбХ, Германия).
Для оценки альбуминурии/протеинурии определяли уровень альбумина в суточной моче методом оптоэлектронного компари-рования цвета на анализаторе мочи и с помощью реагентных полосок URISTIK H8, H10, Н11 и Н11-МА. Прибор выдает качественные и полуколичественные результаты анализа пробы мочи на основании изменения цвета, референсный предел — <30 мг/сут [45]. Альбуминурия при ХБП оценивалась согласно критериям KDIGO (2012) [46].
Определение концентрации креатинина в сыворотке крови проведено на автоматическом биохимическом анализаторе COBAS INTEGRA 800 (Рош Диагностикс ГмбХ, Германия) кинетическим колориметрическим методом Яффе. За пределы колебаний уровня креатинина сыворотки крови приняты стандартизованные показатели CREJ2 у женщин 44–80 мкмоль/л (0,50–0,90 мг/дл), у мужчин 62–106 мкмоль/л (0,70–1,20 мг/дл) [47].
рСКФ рассчитана по формуле CKD-EPI (2009), основанной на уровне креатинина [46, 48]. Было также проведено сравнительное исследование по формуле MDRD (2006) [49].
Для изучения категорий ССР у больных СД 2 в условиях первичной медицинской помощи придерживались параметров, рекомендованных ESC/EASD (2019) и ESC/ EACPR (2016) [19, 20].
Статистический анализ проводили путем вычисления средней величины (М), среднего квадратического отклонения (а), коэффициента корреляции R и 95-процентного доверительного интервала (ДИ) с помощью онлайн-калькулятора [50, 51]. Статистическую значимость различий определяли по U Манна — Уитни (суточная альбуминурия, креатинин, СКФ по CKD-EPI и MDRD, общий холестерин, ХС-ЛПНП, ХС-ЛПВП, триглицериды (ТГ), САД) и по критерию Стьюденту (HbAlc, уровень глюкозы в крови, ДАД). Статистический анализ данных проводился с использованием пакета программ IBM SPSS Statistics версии 22.0 (SPSS Inc., Chicago, IL, USA).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Преимущественная часть обследованных имеет продолжительность СД до 10 лет (88,9 %). Средний возраст пациентов с СД 2 не имеет существенных половых различий: у мужчин — 55,2±4,7 лет, у женщин — 55,5±4,3 лет.
Избыточная масса тела и ожирение 1-й степени выявлены во всех группах.
Уровни гликемии натощак и HbA1c во всех группах в среднем были выше целевых уровней. Зависимость их от длительности СД не подтверждена. Эти данные свидетельствуют о том, что все пациенты имеют плохой гликемический контроль, что ведет к развитию, в первую очередь, ССО (см. табл. 1).
Таблица 1
Показатели углеводного обмена в зависимости от продолжительности СД
|
Продолжительность СД |
Глюкоза крови (ммоль/л) |
HbA1c (%) |
|
1-я группа |
10,05±2,77 |
8,70±1,81 |
|
2-я группа |
9,86±3,78 |
8,58±1,86 |
|
3-я группа |
9,08±2,28 |
8,18±1,57 |
|
4-я группа |
10,20±2,24 |
8,58±1,90 |
Выявлена тенденция к повышению показателей липидного обмена: в группе с длительностью СД 2 более 10 лет уровень общего холестерина был выше, чем у пациентов с меньшей продолжительностью заболевания (p2–4<0,001; p3–4=0,002); уровень ХС-ЛПНП также имел тенденцию к увеличению в зависимости от продолжительности СД 2, но различия не были статистически значимыми (p>0,05). Концентрация триглицеридов также не имела значимых межгрупповых различий (p>0,05).
Суммарная корреляционная связь во всех группах между повышением уровня HbA1c и ХС-ЛПНП — прямая (R=+0,375).
Из сопутствующих заболеваний у 398 обследованных выявлены: изолированная АГ (20,1 %), ИБС (4,5 %), их сочетание (6,3 %). Одновременное сочетание СД с ИБС и АГ выявлено у 5,3 % при длительности СД до 3 лет и 18,1 % при длительности СД более 10 лет, т. е. наблюдается тенденция к повышению распространенности сочетания СД с ССО по мере увеличения длительности СД (R= +0,83) (см. рис. 1).
АГ имелась во всех группах, наибольшее повышение среднего САД до 150,6±1,9 мм рт. ст. и ДАД 91,9±1,3 мм рт. ст. было в группе с продолжительностью СД более 10 лет. АГ также плохо контролируется у этой категории пациентов. Ни в одной группе не достигнуты целевые уровни САД и ДАД (САД — p 1 4<0,01, p3-4<0,001; ДАД — p1-4<0,001, Р 3_ 4<0,001) (см. рис. 2).
Степень альбуминурии возрастала с увеличением длительности СД (p1-2<0,001, p2–3<0,001, p3–4<0,001), на что, с нашей точки зрения, влияли сочетание СД с АГ и ИБС (см. табл. 2).
Уровень креатинина в сыворотке крови также увеличивался от 1-й группы к 4-й группе (с 82,0±0,1 мкмоль/л до 130,5±0,7 мкмоль/л (p<0,001), причем четко прослеживалась зависимость степени увеличения креатинина от длительности СД (p1–2<0,001, p2–3<0,001, p3-4<0,001). Расчет СКФ по CKD-EPI также показал зависимость степени снижения рСКФ от длительности СД (p1–2<0,001, p2–3<0,001, p3–4<0,001). Однако, при оценке СКФ по MDRD у обследованных пациентов фильтрационная функция почек оказалась нарушенной уже в 1-й группе (с продолжительностью СД до 3 лет), снижаясь к 4-й группе.
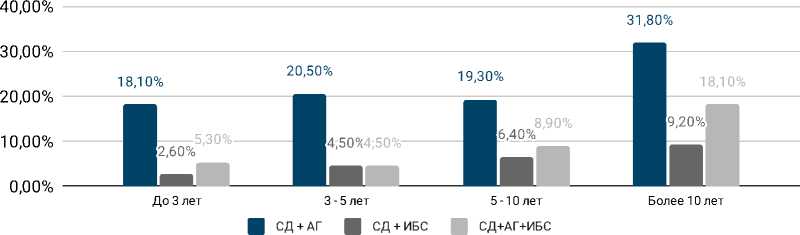
Рисунок 1. Частота сопутствующих заболеваний в зависимости от длительности СД в амбулаторных условиях
143 139,9 138,7
150 — —-
85,7 84 4 86,5
0 -----------------------------------------------------------------------------------------------------
До 3 лет 3-5 лет 5-10 лет Более 10 лет
■ САД (мм.рт.ст.) ■ ДАД (мм.рт.ст.)
Рисунок 2. Показатели АД в зависимости от продолжительности СД
Данные о показателях альбуминурии и СКФ в группах представлены в табл. 2. Исходя из полученных результатов, у пациентов с СД 2 повышенная альбуминурия, как правило, выявляется даже при длительности заболевания до 3 лет, и она появляется раньше, чем снижение СКФ по CKD-EPI ниже уровня 60 мл/мин. По данным литературы, повышение уровня альбуминурии до 30–300 мг/сут является значимым прогностическим фактором в отношении риска развития терминальной стадии хронической болезни почек и смерти пациентов [52–55].
Показатели СКФ по MDRD могут быть более ценными у больных СН и у пациентов с ССЗ, что позволяет выявить нарушения функции почек даже при нормальном уровне креатинина. Результаты оценки СКФ по формуле MDRD дополняют показатели СКФ по фор- муле CKD-EPI, что объективизирует развитие нефропатии у обследованных нами пациентов, и их тоже следует принимать во внимание, тем более с учетом того, что нефропатия может развиваться до манифестации СД. Поэтому пациенты, имеющие продолжительность СД до 3 лет, уже прогностически неблагоприятны в отношении развития тяжелой нефропатии.
Таким образом, по нашим данным, скорость прогрессирования хронической болезни почек имеет прямую корреляцию с продолжительностью СД с плохим метаболическим контролем.
Анализ категорий кардиоваскулярных рисков в зависимости от продолжительности заболевания показал, что в группе с СД длительностью до 3 лет 7,9 % имели установленную ИБС, 13,8% — ПОМ, 18,1 % — АГ; у всех
Таблица 2
Показатели функции почек больных СД в зависимости от продолжительности заболевания
|
Продолжительность СД |
Суточная альбуминурия (мг/сут) |
СКФ (CKD-EPI) (мл/мин) |
|
До 3 лет |
208,0±1,4 (95% ДИ 207,8–208,2) |
80,6±1,5 (95% ДИ 80,4–80,8) |
|
3–5 лет |
240,0±1,2 (95% ДИ 239,8–240,3) |
68,2±1,7 (95% ДИ 67,8–68,6) |
|
5–10 лет |
434,0±0,5 (95% ДИ 433,9–434,1) |
62,6±1,4 (95% ДИ 62,3–62,9) |
|
Более 10 лет |
1080,0±1,1 (95% ДИ 1079,6–1080,4) |
50,6±1,9 (95% ДИ 49,9–51,3) |
выявлялись избыточная масса тела и нарушения липидного обмена в виде гиперхолестеринемии, гиперлипидемии и гипертриглицеридемии. В группе с продолжительностью заболевания от 3 до 5 лет 9,0 % имели СД и установленную ИБС, 29,4% — ПОМ, 20,5% — АГ, у всех были нарушения липидного обмена в виде гиперхолестеринемии, гиперлипидемии и гипертриглицеридемии. В группе с длительностью СД от 5 до 10 лет 15,3 % имели установленную ИБС, 37,1 % — ПОМ, 19,3% — АГ, у всех наблюдались нарушения липидного обмена в виде гиперхолестеринемии, гиперлипидемии и гипертриглицеридемии. В группе с СД продолжительностью более 10 лет 27,3 % имели установленную ИБС, 52,1 % — ПОМ, 31,8% — АГ, у всех пациентов были нарушения липидного обмена в виде гиперхолестеринемии, гиперлипидемии и гипертриглицеридемии.
Таким образом, у обследованных нами пациентов оценка кардиоваскулярных рисков показала очень высокую категорию во всех группах за счет следующих ФР: дислипидемия (100 %), АГ (от 18,1 % до 31,8 %), избыточная масса тела (100%), а также как ПОМ — диабетическая нефропатия (от 13,8 % до 52,1 %).
Эти данные свидетельствуют о необходимости активного воздействия на основные модифицируемые ФР прогрессирования ССО: АГ, альбуминурию, плохой метаболический контроль СД, ожирение и дислипидемию во всех группах больных СД 2, в том числе у тех, у кого заболевание было диагностировано недавно.
ЗАКЛЮЧЕНИЕ
На сегодня известно, что управление лишь уровнем глюкозы при сахарном диабете 2-го типа путем соблюдения диетических и фармакологических мероприятий не приводит к предупреждению сердечно-сосудистых заболеваний. Только борьба с комплексом распространенных сердечно-сосудистых рисков способствует предупреждению сердечнососудистых заболеваний, при этом управлять рисками рекомендуется в индивидуальном порядке.
При изучении сердечно-сосудистых рисков у больных сахарным диабетом 2-го типа в условиях первичной медицинской помощи в поликлиниках № 3 и № 5 г. Алматы выявлено, что уровни гликемии натощак и гликированного гемоглобина во всех группах в среднем были выше целевых. Имеется также тенденция к повышению показателей липидного обмена и недостижению их целевых уровней во всех группах, даже при продолжительности сахарного диабета до 3 лет. Эти данные свидетельствуют о недостаточном контроле нарушений липидного обмена у пациентов с сахарным диабетом, что является значимым фактором риска развития и прогрессирования сердечно-сосудистых осложнений.
Наблюдается тенденция к росту сочетания сахарного диабета с сердечно-сосудистыми осложнениями по мере нарастания длительности сахарного диабета. Показатели АД независимо от продолжительности заболевания не достигают целевых уровней даже при назначении врачом антигипертензивных препаратов, но эффективность терапии низка по разным причинам. Во всех группах у пациентов имеется избыточная масса тела и ожирение 1-й степени. Суточная альбуминурия и уровни креатинина увеличиваются соответственно продолжительности заболевания. Снижение скорости клубочковой фильтрации происходит в группе больных сахарным диабетом длительностью более 10 лет (при расчете по CKD-EPI), а при расчете по MDRD — уже начиная с 1-й группы. Повышенная альбуминурия характерна для всех групп, в том числе и для пациентов, которым диагноз сахарного диабета был поставлен менее 3 лет назад. Для оценки риска и прогноза сердечной недостаточности у больных сахарным диабетом с сердечно-сосудистыми заболеваниями, по нашим данным, можно применять расчетные показатели скорости клубочковой фильтрации по MDRD. Согласно результатам нашего изучения показателей фильтрационной функции почек по этой формуле, даже пациенты с продолжительностью заболевания менее 3 лет имеют неблагоприятный прогноз в отношении развития тяжелой нефропатии.
При оценке категорий кардиоваскулярных рисков у обследованных пациентов с сахарным диабетом нами выявлено, что очень высокий кардиоваскулярный риск с поражением органов-мишеней имеется у всех пациентов, даже при небольшой продолжительности заболевания.
Наши данные свидетельствуют о необходимости воздействия на основные модифицируемые сердечно-сосудистые риски независимо от продолжительности сахарного диабета: артериальную гипертензию, альбуминурию, плохой метаболический контроль сахарного диабета, ожирение, дислипидемию.
Врачи амбулаторного звена (терапевты, эндокринологи, семейные врачи, кардиологи) неизбежно встречаются с больными сахарным диабетом 2-го типа, поэтому именно уже на этом участке здравоохранения важно начинать борьбу с индивидуальными рисками сердечно-сосудистых осложнений.
Финансирование: Авторы заявляют об отсутствии финансирования.
Список литературы Риски сердечно-сосудистых осложнений у больных сахарным диабетом 2-го типа (на примере поликлиник города Алматы)
- Roussel R, Steg PG, Mohammedi K, et al. Prevention of cardiovascular disease through reduction of glycaemic exposure in type 2 diabetes: A perspective on glucose-lowering interventions. Diabetes Obes Metab. 2018;20(2):238-244. DOI: 10.1111/dom.13033
- Wannamethee SG, Shaper AG, Whincup PH, et al. Impact of diabetes on cardiovascular disease risk and all-cause mortality in older men: influence of age at onset, diabetes duration, and established and novel risk factors. Arch Intern Med. 2011;171(5):404-410. DOI: 10.1001/archinternmed.2011.2
- Shah AS, Dolan LM, Kimball TR, et al. Influence of duration of diabetes, glycemic control, and traditional cardiovascular risk factors on early atherosclerotic vascular changes in adolescents and young adults with type 2 diabetes mellitus. J Clin Endocrinol Metab. 2009;94(10):3740-3745. DOI: 10.1210/jc.2008-2039
- Meyer MF, Lieps D, Schatz H, et al. Influence of the duration of type 2 diabetes on early functional and morphological markers of atherosclerosis compared to the impact of coexisting classic cardiovascular risk factors. Exp Clin Endocrinol Diabetes. 2008;116(5):298-304. DOI: 10.1055/s-2008-1042404
- Einarson TR, Acs A, Ludwig C, Panton UH. Prevalence of cardiovascular disease in type 2 diabetes: a systematic literature review of scientific evidence from across the world in 2007-2017. Cardiovasc Diabetol. 2018;17(1):83. DOI: 10.1186/s12933-018-0728-6
- Emerging Risk Factors Collaboration, Sarwar N, Gao P, et al. Diabetes mellitus, fasting blood glucose concentration, and risk of vascular disease: a collaborative meta-analysis of 102 prospective studies. Lancet. 2010;375(9733):2215-2222. DOI: 10.1016/S0140-6736(10)60484-9
- Rao Kondapally Seshasai S, Kaptoge S, Thompson A, et al. Diabetes mellitus, fasting glucose, and risk of cause-specific death. N Engl J Med. 2011;364(9):829-841. DOI: 10.1056/NEJMoa1008862
- IDF Diabetes Atlas. 2021; 10th edition. 135 p.
- IDF Diabetes Atlas. 2019; 9th edition. 168 р.
- Дедов И.И., Калашникова М.Ф., Белоусов Д.Ю., и др. Фармакоэпидемиологические аспекты мониторинга здоровья пациентов с сахарным диабетом 2 типа: результаты Российского наблюдательного многоцентрового эпидемиологического исследования ФОРСАЙТ-СД 2 // Сахарный диабет. 2016. Т. 19, № 6. С. 443-456. [Dedov II, Kalashnikova MF, Belousov DYu, et al. Assessing routine healthcare pattern for type 2 diabetes mellitus in Russia: the results of рharmacoepidemiological study (FORSIGHT-DM2). Diabetes Mellitus. 2016;19(6):443-456. (In Russ)]. DOI: 10.14341/DM8146
- Studziński K, Tomasik T, Windak A, et al. The Differences in the Prevalence of Cardiovascular Disease, Its Risk Factors, and Achievement of Therapeutic Goals among Urban and Rural Primary Care Patients in Poland: Results from the LIPIDOGRAM 2015 Study. J Clin Med. 2021;10(23):5656. DOI: 10.3390/jcm10235656
- Ray KK, Molemans B, Schoonen WM, et al. EU-Wide Cross-Sectional Observational Study of Lipid-Modifying Therapy Use in Secondary and Primary Care: the DA VINCI study. Eur J Prev Cardiol. 2021;28(11):1279-1289. DOI: 10.1093/eurjpc/zwaa047
- Rawshani A, Rawshani A, Franzén S, et al. Risk Factors, Mortality, and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med. 2018;379(7):633-644. DOI: 10.1056/NEJMoa1800256
- Sugden M. Holness M. Pathophysiology of diabetic dyslipidemia: implications for atherogenesis and treatment. Clin. Lipidol. 2011;6(4):401-411. DOI: 10.2217/clp.11.32
- Davis TM, Coleman RL, Holman RR; UKPDS Group. Prognostic significance of silent myocardial infarction in newly diagnosed type 2 diabetes mellitus: United Kingdom Prospective Diabetes Study (UKPDS) 79. Circulation. 2013;127(9):980-987. DOI: 10.1161/CIRCULATIONAHA.112.000908
- Goldberg IJ. Clinical review 124: Diabetic dyslipidemia: causes and consequences. J Clin Endocrinol Metab. 2001;86(3):965-971. DOI: 10.1210/jcem.86.3.7304
- Shen X. Lipid disorders in diabetes mellitus and current management. Curr. Pharmaceut. Anal. 2007;3(1):17-24. DOI: 10.2174/157341207779802386
- Chronic Kidney Disease Prognosis Consortium, Matsushita K, van der Velde M, et al. Association of estimated glomerular filtration rate and albuminuria with all-cause and cardiovascular mortality in general population cohorts: a collaborative meta-analysis. Lancet. 2010;375(9731):2073-2081. DOI: 10.1016/S0140-6736(10)60674-5
- Cosentino F, Grant PJ, Aboyans V, et al. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J. 2020;41(2):255-323. DOI: 10.1093/eurheartj/ehz486
- Piepoli MF, Hoes AW, Agewall S, et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J. 2016;37(29):2315-2381. DOI: 10.1093/eurheartj/ehw106
- American Diabetes Association Professional Practice Committee. 10. Cardiovascular Disease and Risk Management: Standards of Medical Care in Diabetes-2022. Diabetes Care. 2022;45(Suppl 1):S144-S174. DOI: 10.2337/dc22-S010
- Дедов И.И., Шестакова М.В., Майоров А.Ю. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. М.: УП ПРИНТ, 2019. [Dedov II, Shestakova MV, Majorov AY. Algoritmy specializirovannoj medicinskoj pomoshhi bol'nym saharnym diabetom (Algorithms of specialized medical care for patients with diabetes mellitus). Moscow: UP PRINT, 2019. (in Russ)].
- Williams B, Mancia G, Spiering W, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018;39(33):3021-3104. DOI: 10.1093/eurheartj/ehy339
- American Diabetes Association. Standards of Medical Care in Diabetes-2022 Abridged for Primary Care Providers. Clin Diabetes. 2022;40(1):10-38. DOI: 10.2337/cd22-as01
- Grossman A, Grossman E. Blood pressure control in type 2 diabetic patients. Cardiovasc Diabetol. 2017;16(1):3. DOI: 10.1186/s12933-016-0485-3
- Napoli R, Formoso G, Piro S, et al. Management of type 2 diabetes for prevention of cardiovascular disease. An expert opinion of the Italian Diabetes Society. Nutr Metab Cardiovasc Dis. 2020;30(11):1926-1936. DOI: 10.1016/j.numecd.2020.07.012
- Arnett DK, Blumenthal RS, Albert MA, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019;140(11):e563-e595. DOI: 10.1161/CIR.0000000000000677
- Жангарашева Г.К., Жаксалыкова Г.Б., Кенесова А.А., и др. Статистический сборник «Здоровье населения Республики Казахстан и деятельность организаций здравоохранения в 2020 году». Нур-Султан, 2021. [Zhangarasheva GK, Zhaksalykova GB, Kenesova AA, et al. Statisticheskij sbornik «Zdorov'e naselenija Respubliki Kazahstan i dejatel'nost' organizacij zdravoohranenija v 2020 godu» (Statistical collection "Health of the population of the Republic of Kazakhstan and the activities of health care organizations in 2020). Nur-Sultan, 2021. (in Russ)].
- Жакиева Г.Р., Ибрагимова Н.З., Нурбаулина Э.Б., и др. Оценка предварительных результатов внедрения программы управления заболеваниями в городской поликлинике №1 г. Актобе (ретроспективное исследование) // Вестник Казахского Национального медицинского университета. 2020. № 3. С. 488-494. [Zhakieva GR, Ibragimova NZ, Nurbaulina EB, et al. Evaluation of preliminary results of the implementation of the disease management program in the city polyclinic no. 1 in Aktobe (retrospective study). Vestnik Kazahskogo Nacional'nogo medicinskogo universiteta. 2020;3:488-494. (in Russ)].
- Нурбекова А. А., Алипова А. Т., Конырбаева А. Б., и др. Сравнительный анализ уровня компенсации диабета у пациентов с сахарным диабетом 1 и 2 типов в городе Алматы // Вестник Казахского Национального медицинского университета. 2017. № 1. С. 308-312. [Nurbekova АA, Alipova AT, Konyrbaeva AB, et al. Comparative analysis the level of compensation between patients with type 1 and type 2 diabetes in Almaty. Vestnik Kazahskogo Nacional'nogo medicinskogo universiteta. 2017;1:308-312. (in Russ)]. EDN: XPAHCX
- Тажиева А.Е. Состояние и совершенствование организации амбулаторно-поликлинической помощи больным сахарным диабетом 2 типа в г. Алматы. дисс. ... доктора философии PhD. 2018. [Tazhieva AE. Sostojanie i sovershenstvovanie organizacii ambulatorno-poliklinicheskoj pomoshhi bol'nym saharnym diabetom 2 tipa v g. Almaty (State and improvement of the organization of outpatient care for patients with diabetes mellitus type 2 in Almaty): diss…2018. (in Russ)]
- Программы управления хроническими неинфекционными заболеваниями. URL: https://bmcudp.kz/ru/patients/prevention/puz/programmy-upravleniya-khronicheskimi-neinfektsionnymi-zabolevaniyami [Chronic Non-Communicable Disease Management Program. (in Russ). URL: https://bmcudp.kz/ru/patients/prevention/puz/programmy-upravleniya-khronicheskimi-neinfektsionnymi-zabolevaniyami]
- Хельсинкская декларация Всемирной медицинской ассоциации. URL: http://rostgmu.ru/wp-content/uploads/2014/12/WMA_Helsinki.pdf [The Declaration of Helsinki of the World Medical Association. (in Russ). URL: http://rostgmu.ru/wp-content/uploads/2014/12/WMA_Helsinki.pdf]
- Демографический энциклопедический словарь. Рабочая классификации возрастных рубежей второй половины жизни человека. М.: Советская энциклопедия, 1985. [Demograficheskij jenciklopedicheskij slovar'. Rabochaja klassifikacii vozrastnyh rubezhej vtoroj poloviny zhizni cheloveka (Demographic encyclopedic dictionary. Working Classification of the Second Half of Human Life). Moscow: Sovetskaja jenciklopedija, 1985. (in Russ)].
- MedElement: Клинический протокол «Сахарный диабет 2 типа» (2017). URL: https://diseases.medelement.com. [MedElement: Clinical Protocol for Type 2 Diabetes Mellitus (2017). (in Russ). URL: https://diseases.medelement.com]
- American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. 2010;33 Suppl 1(Suppl 1):S62-S69. DOI: 10.2337/dc10-S062
- International Expert Committee. International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes. Diabetes Care. 2009;32(7):1327-1334. DOI: 10.2337/dc09-9033
- MedElement: Клинический протокол «ИБС. Стабильная стенокардия напряжения» (2015). URL: https://diseases.medelement.com. [MedElement: Ischemic heart disease. Stable exertional angina (2015). (in Russ). URL: https://diseases.medelement.com]
- Quetelet A. Sur l’homme et le développement de ses facultés: ou, Essai de physique sociale. Paris, 1835.
- WHO. Obesity: preventing and managing the global epidemic: report of a WHO Consultation on Obesity, Geneva, 3-5 June 1997. URL: https://apps.who.int/iris/handle/10665/63854
- MedElement: Клинический протокол «Артериальная гипертензия» (2019). URL: https://diseases.medelement.com. [MedElement: Arterial Hypertension Clinical Protocol (2019). (in Russ). URL: https://diseases.medelement.com]
- American Diabetes Association. Standards of medical care in diabetes – 2019. Diabetes Care. 2019;42(1):1-193. DOI: 10.2337/cd18-0105
- Garber AJ, Abrahamson MJ, Barzilay JI, et al. Consensus Statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the Comprehensive Type 2 Diabetes Management Algorithm - 2018 executive summary. Endocr Pract. 2018;24(1):91-120. DOI: 10.4158/CS- 2017-0153
- Davies MJ, D'Alessio DA, Fradkin J, et al. Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2018;41(12):2669-2701. DOI: 10.2337/dci18-0033
- Смирнов А.В., Шилов Е.М., Добронравов В.А., и др. Национальные рекомендации. Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению // Нефрология. 2012. Т. 16, № 1. С. 89-115. [Smirnov AV, Shilov EM, Dobronravov VA, et al. Nacional'nye rekomendacii. Hronicheskaja bolezn' pochek: osnovnye principy skrininga, diagnostiki, profilaktiki i podhody k lecheniju (National guidelines. Chronic Kidney Disease: Basic Principles of Screening, Diagnosis, Prevention, and Treatment Approaches). Nefrologija. 2012;1(16):89-115 (in Russ)]. EDN: NJWAGE
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2012 clinical practice guideline for the evaluation and management of chronic kidney disease. Kidney Int Suppl. 2013;3:1-150. DOI: 10.1038/kisup.2012.73
- Myers GL, Miller WG, Coresh J, et al. Recommendations for improving serum creatinine measurement: a report from the Laboratory Working Group of the National Kidney Disease Education Program. Clin Chem. 2006;52(1):5-18. DOI: 10.1373/clinchem.2005.0525144
- Levey AS, Stevens LA, Schmid CH, et al. A new equation to estimate glomerular filtration rate. Ann Intern Med. 2009;150(9):604-612. DOI: 10.7326/0003-4819-150-9-200905050-00006
- Shahbaz H, Gupta M. Creatinine Clearance. In: StatPearls. Treasure Island (FL): StatPearls Publishing; July 26, 2021.
- Онлайн-калькулятор. Вычисление коэффициента корреляции R. URL: https://www.easycalculation.com/ru/statistics/correlation.php. [Online calculator. Calculation of the correlation coefficient R (in Russ). URL: https://www.easycalculation.com/ru/statistics/correlation.php]
- Онлайн-калькулятор. Доверительный интервал. URL: https://math.semestr.ru/group/interval.php [Online calculator. Сonfidence interval (in Russ). URL: https://math.semestr.ru/group/interval.php]
- Iseki K, Ikemiya Y, Iseki C, Takishita S. Proteinuria and the risk of developing end-stage renal disease. Kidney Int. 2003;63(4):1468-1474. DOI: 10.1046/j.1523-1755.2003.00868.x
- Mogensen CE. Microalbuminuria predicts clinical proteinuria and early mortality in maturity-onset diabetes. N Engl J Med. 1984;310(6):356-360. DOI: 10.1056/NEJM198402093100605
- Mogensen CE. Microalbuminuria as a predictor of clinical diabetic nephropathy. Kidney Int. 1987;31(2):673-689. DOI: 10.1038/ki.1987.50
- Verhave JC, Gansevoort RT, Hillege HL, et al. An elevated urinary albumin excretion predicts de novo development of renal function impairment in the general population. Kidney Int Suppl. 2004;(92):S18-S21. DOI: 10.1111/j.1523-1755.2004.09205.x


