Роль МРТ в ранней диагностике и оценке динамики метастатического поражения позвоночника в процессе лучевой терапии
Автор: Соколова В.А., Важенин А.В., Ростовцев М.В., Богданова Л.Б.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Опыт работы онкологических учреждений
Статья в выпуске: 5 (29), 2008 года.
Бесплатный доступ
Проведен анализ результатов исследования 165 пациентов с метастатическим поражением позвоночника, которым выполнялась традиционная спондилография, мультиспиральная компьютерная и магнитно-резонансная томография, 76 пациентам проведена остеосцинтиграфия. При спондилографии метастатическое поражение позвоночника не диагностировано в 52 %, выявленные очаги фиксации РФП при остеосцинтиграфии подтвердились в 68 %. В 78 % при МСКТ и МРТ исследованиях обнаружены дополнительные очаги, не выявленные на рентгенограммах. Подтверждена приоритетность использования МСКТ и МРТ в диагностике метастатических опухолей позвоночника, позволяющая выбрать адекватную тактику лечения и осуществить оценку его эффективности.
Метастатическое поражение позвоночника, диагностика, лучевая терапия
Короткий адрес: https://sciup.org/14054898
IDR: 14054898 | УДК: 616.711-033.2-073.756.8+615.849.1
The role of magnetic-resonance imaging in early diagnosis and in the assessment of metastatic involvement of the vertebral column under radiation therapy
The present study was undertaken to analyze the examination results for 165 patients with metastatic involvement of vertebral column who underwent conventional spondylography, multispiral computed tomography (MSCT) and magnetic resonance imaging (IMR) and for 76 patients who underwent osteoscitigraphy. Spondylography showed no vertebral metastases in 52 % of the patients, osteoscintigraphy confirmed vertebral metastases in 68 % of the patients. Multi-spiral computed tomography and MRI showed additional lesions detected no on roentgenograms. It is concluded from these results that MSCT and MRI are priority imaging techniques in diagnosis of vertebral metastases allowing the choice of adequate treatment and the assessment of its efficacy.
Текст научной статьи Роль МРТ в ранней диагностике и оценке динамики метастатического поражения позвоночника в процессе лучевой терапии
Метастатические опухоли позвоночника занимают третье место по частоте поражения отдаленных органов после метастазов в легкие и в печень. Метастатические процессы являются одной из наиболее распространенных форм новообразований скелета вообще, а позвоночника в частности, и встречаются в 69 % случаев. По данным аутопсий не менее 30 % онкологических больных имеют метастазы в кости, причем наиболее часто поражаются структуры позвоночного столба [2–4, 8, 13]. Метастатические опухоли чаще наблюдаются у лиц старше 40 лет. Наиболее остеотропными считаются рак молочной железы, рак предстательной железы, рак легкого, злокачественные опухоли почек и надпочечников, рак щитовидной железы и яичников [3, 9, 10]. При раке молочной железы и предстательной железы метастатические поражения позвоночника могут развиваться у 75–85 % больных, из них у 70–80 % наблюдается болевой синдром, который плохо поддается лечению и является наиболее значимой причиной снижения качества жизни [2, 3, 8, 12].
Ранняя диагностика спинальных метастазов чрезвычайно важна для оценки прогноза и выбора тактики лечения. Своевременная диагностика метастатического поражения позвоночника (МПП) и спинного мозга весьма актуальна в связи с изменением клинических подходов к лечению этой группы пациентов. Кроме того, существенное значение имеет не только уточнение локализации метастатического очага и распространенности процесса, но и выявление осложнений МПП, таких как патологические переломы, поражение мягких тканей, компрессия спинного мозга и ликворный блок. При наличии у пациента солитарного метастаза возможно его удаление с последующей реконструктивной операцией на позвоночнике [1, 2, 7, 11], тем более что примерно у 15 % пациентов первичная опухоль не обнаруживается, и деструкция позвонка является единственным проявлением опухолевого процесса. Следует отметить, что поражение костей при невыявленном первичном очаге встречается наиболее часто по сравнению с другими органами, достигая 40 % [3].
По данным литературы, при традиционной спондилографии рентгенологическая картина в 54–63 % наблюдений негативна [4–6, 8]. Наличие выраженного болевого синдрома у пациентов с онкологическими заболеваниями и отсутствие рентгенологических признаков МПП подтверждают целесообразность применения высокотехнологичных методов исследования – мультиспиральной томографии (МСКТ), магнитно-резонансной томографии (МРТ), радионуклидной диагностики. Кроме того, МСКТ и МРТ следует проводить даже в тех случаях, когда при рутинной рентгенографии диагностированы отдельные участки деструкции костных структур, – для выявления дополнительных очагов поражения [4, 5, 14].
Целью нашей работы явилась сравнительная оценка эффективности рентгенографии, остеосцинтиграфии (ОСГ), мультиспиральной и магнитно-резонансной томографии в раннем выявлении МПП, разработка рациональной комбинации применения различных методов исследования, а также детализация магнитнорезонансной картины до и после лучевого лечения метастатических опухолей позвоночника.
Материал и методы
Проанализированы результаты обследования 165 пациентов с подозрением на МПП, из них
– 84 мужчины (51 %) и 81 женщина (49 %) в возрасте от 25 до 80 лет. Первичной опухолью в 66 (40 %) случаях был рак молочной железы (РМЖ), в 38 (23 %) – рак предстательной железы (РПЖ), в 18 (11 %) – рак легкого, в 15 (9 %) – рак почки, у 18 больных (11 %) – первичный очаг не выявлен.
Всем пациентам были выполнены рентгенография, МРТ, МСКТ, 76 пациентам была проведена сцинтиграфия костной системы. Рентгенография была выполнена на рентгенодиагностических аппаратах Klinograph производства фирмы Siemens и РУМ-20 (Мосрентген). Компьютерная рентгеновская томография выполнялась на аппаратах МСКТ «Light Speed 16» фирмы GE. МР-исследования выполнялись на МР-томографе Magnex SMT-50 XH 0,5т (Shimadzu). Использовались последовательности – SE T1 ВИ, SE T2 ВИ. Радионуклидное исследование костно-суставной системы проводилось по традиционной методике на сцинтилляционной гамма-камере МВ-9101 (Венгрия) с внутривенным введением препарата 99mТс технетрила в дозировке до 370 МБк.
Результаты
При проведении сцинтиграфии костной системы у всех 76 пациентов были выявлены очаговые изменения фиксации радиофармпрепарата, расцененные как метастатические. При дообследовании (МСКТ, МРТ) у 52 (68 %) пациентов выявлено МПП, у остальных – дегенеративно-дистрофические изменения позвонков. При проведении традиционной спон-дилографии в 52 % случаев на рентгенограммах патологических изменений обнаружено не было. В целом метастатические очаги визуализировались в шейном отделе в 22 случаях (13 %), в грудном – в 91 (55 %), в поясничном – в 92 (56 %), в крестцовом – в 38 (23 %), в копчиковом – в 7 случаях (4 %). У 132 больных (80 %) метастазы были множественными. У 97 человек (59 %) МПП определялись в 1 отделе позвоночника, у 56 (34%) – в 2 отделах (из них в грудном и поясничном – 38, в пояснично-крестцовом отделе – 18 человек), у 12 (7 %) – в 3 сегментах позвоночника. Формирование мягкотканого компонента зафиксировано в 20 наблюдениях (12 %), компрессия и деформация дурального
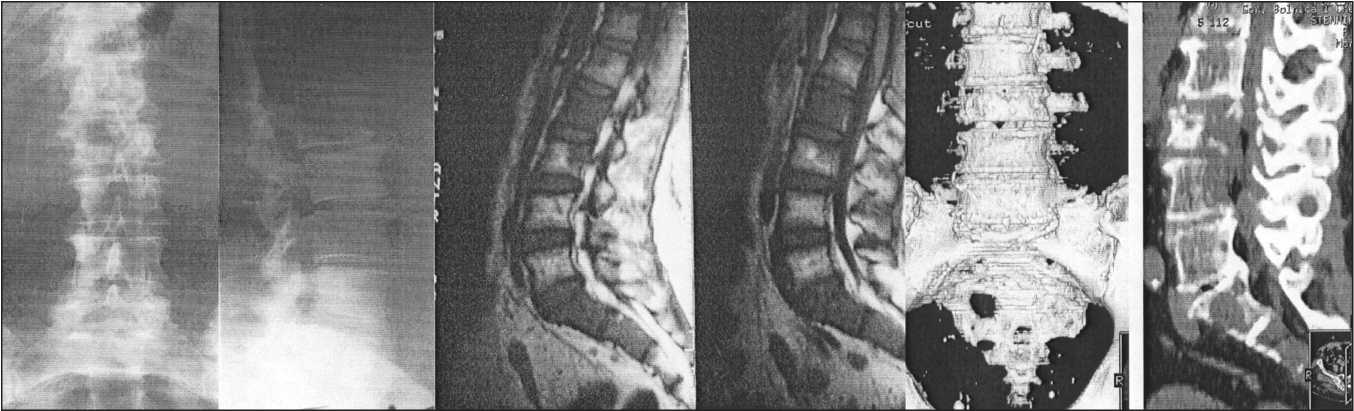
a г д
Рис. 1. а, б – рентгенограммы поясничного отдела позвоночника: деструктивных изменений не выявлено; в, г – МР-томограммы: множественные метастазы L1–S3 позвонков;
д, е – МСКТ-сканы: множественные метастазы L1–S3 позвонков, преимущественно литического характера
мешка – в 125 (76 %), отек дуральных воронок с компрессией корешка – в 115 (70 %), ликворный блок – в 20 (12 %), прорастание в спинной мозг – в 5 случаях (3 %) .
У 78 % больных применение МРТ и МСКТ-исследований позволило выявить дополнительные метастатические очаги, не обнаруженные на рентгенограммах (рис. 1). При сравнении возможностей МСКТ и МРТ в выявлении МПП отмечено, что наличие, локализация и распространенность поражения определялись с одинаковой точностью при МСКТ и МРТ. В 6 случаях при МРТ была выявлена картина, подозрительная на МПП. При проведении МСКТ эти изменения были расценены как проявление дегенеративных изменений. МРТ имела значительные преимущества в выявлении мягкотканого компонента, растущего в просвет позвоночного канала, оценке степени компрессии дурального мешка, поражения спинного мозга и его элементов.
На МР-томограммах очаги МПП характеризовались повышенным сигналом на Т2ВИ и преимущественно сниженным на Т1ВИ во всех наблюдениях. При остеолитическом типе метастазов костная часть опухоли и мягкотканый компонент давали гомогенный сигнал промежуточной интенсивности на Т1ВИ и высокий сигнал на Т2ВИ. При остеобластическом типе метастазов костная часть опухоли имела негомогенный низкий сигнал, а мягкотканый ее компонент – выраженный гиперинтенсивный сигнал. При смешанном типе метастазов в костном компоненте опухоли на Т1ВИ и Т2ВИ, на фоне образований высокой интенсивности выявлялись отдельные зоны низкого сигнала за счет участков патологического остеообразования. Сигнальные изменения пораженных позвонков были диффузными и очаговыми. По нашим данным, оптимальная визуализация МПП была достигнута при использовании Т2ВИ.
На компьютерных томограммах очаги МПП визуализировались в виде участков литической деструкции костной ткани, чаще с разрушением коркового слоя. При остеобластическом типе – в виде участков замещения костной структуры остеосклеротическими элементами.
По нашим данным, наиболее оптимальными методиками для раннего выявления МПП в настоящее время являются МСКТ и МРТ. Эти методы обладают высокой чувствительностью и специфичностью в обнаружении МПП, по сравнению с ОСГ, которая имеет высокую чувствительность, но довольно низкую специфичность.
Оценка эффективности лучевой терапии с использованием различных режимов фракционирования проведена у 82 пациентов с МПП и выраженным болевым синдромом. Для купирования болевого синдрома применялись следующие режимы фракционирования:
I группа – 30 пациентов (14 женщин с опухолью молочной железы и 12 мужчин с опухолью предстательной железы и 4 мужчин с невыяв-ленным первичным очагом): 4 фракции по 5 Гр до СОД 20 Гр (ВДФ – 48 ед.);
II группа – 36 пациентов (16 женщин с РМЖ, 3 с опухолью матки, 14 мужчин с РПЖ и 3 с раком легких): 5 фракций по 5 Гр до СОД 25Гр (ВДФ –67 ед.);
III группа – 16 пациентов (7 женщин с РМЖ, 3 мужчин с РПЖ, 3 с опухолью почки и 3 женщин без первичного очага) получили лучевое лечение в режиме крупного фракционирования: 2 фракции по 8 Гр до СОД 16 Гр (ВДФ – 52 ед.).
В результате лечения обезболивающий эффект в I группе получен в 69 %, во II группе – в 72 %, в III группе – в 68 % наблюдений. Таким образом, наибольший противоболевой эффект достигнут при проведении лучевой терапии в режиме среднего фракционирования. Контрольное МР-исследование проводилось через 4–5 нед после окончания лучевой терапии. У больных с положительным эффектом от проведенного лечения визуализировалось уменьшение компрессии и деформации дурального мешка, отека корешковых рукавов, определялось значительное уменьшение мягкотканого компонента. Дополнительных метастатических очагов обнаружено не было, размеры выявленных ранее очагов остались прежними. МР-сигнал от позвонков, подвергшихся облучению, приобрел слабоги-перинтенсивный характер в Т1ВИ и Т2ВИ, вне зависимости от используемых импульсных последовательностей. На фоне этого выявленные ранее гипоинтенсивные литические участки деструкции в Т1ВИ приобрели более гипоин-тенсивный характер, а бластические очаги – изо-интенсивный. В Т2ВИ литические очаги стали слабогиперинтенсивными и изоинтенсивными, бластические стали лучше визуализироваться на фоне гиперинтенсивного сигнала от тел позвонков. В некоторых очагах в Т2ВИ отмечалось замещение МР-сигнала от патологической (опухолевой) ткани на гипоинтенсивный характер сигнала вне зависимости от типа метастазов за счет остеосклеротической реакции (рис. 2).
Таким образом, рациональная комбинация лучевых методов диагностики, обладающих различной чувствительностью и специфичностью, обеспечивает своевременную диагностику метастатического поражения позвоночника. В этом отношении приоритетными методами являются МСКТ и МРТ, позволяющие адекватно оценить
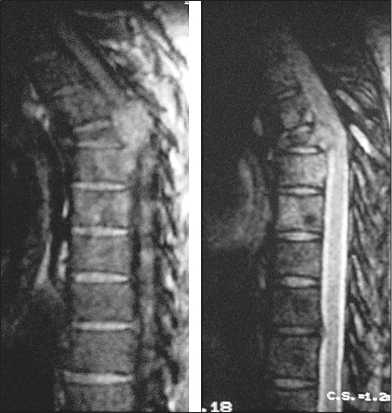
а б
Рис. 2. а – МР-томограмма до лечения: метастазы рака молочной железы. Т2ВИ – патологический компрессионный перелом тела D4 позвонка, c распространением в мягкие ткани и позвоночный канал, метастатическое поражение тел Th5, Th6 позвонков;
б – МР-томограмма после курса лучевого лечения: уменьшение мягкотканого компонента в телах позвонков, подвергшихся облучению, отмечается изменение характера МР-сигнала от патологической ткани на гипоинтенсивный локализацию и распространенность опухолевого процесса. Кроме того, они обеспечивают оптимальный выбор тактики лечения с возможностью оценки эффективности проводимой терапии.


