Розацеа как общемедицинская проблема: патогенез, клиника, принципы ведения
Автор: Суханов Д.С., Алексеева Ю.С., Тимофеев Е.В.
Журнал: Juvenis scientia @jscientia
Рубрика: Обзорные статьи
Статья в выпуске: 5 т.10, 2024 года.
Бесплатный доступ
Розацеа представляет собой хронический воспалительный дерматоз, характеризующийся поражением кожи лица в виде эритемы и папуло-пустулезных элементов, фим и поражения глаз. В России розацеа встречается у 5% населения, в странах Европы - от 1,5 до 10%. В обзорной статье представлены патогенез, классификация и современные подходы к терапии розацеа в России. Являясь заболеванием, подлежащим лечению и наблюдению профильными специалистами, розацеа представляет интерес и для врачей общей практики. Целями лечения розацеа являются уменьшение выраженности симптомов и профилактика обострений заболевания с удлинением периодов стойкой ремиссии. Несмотря на успехи в расшифровке молекулярных механизмов заболевания, разработку классификационных подходов и фенотип-специфической терапии, сохраняются неудачи лечения и случаи развития тяжёлых форм розацеа. Помимо своевременной постановки диагноза и дифференциальной диагностики, в терапевтической практике необходимо учитывать и повышенный риск ассоциации розацеа с патологией внутренних органов, а также потенциальные лекарственные взаимодействия препаратов, применяемых для лечения данного заболевания.
Розацеа, подтипы розацеа, терапия розацеа, кателицидин ll-37, доксициклин, изотретионин, ивермектин
Короткий адрес: https://sciup.org/14131611
IDR: 14131611 | DOI: 10.32415/jscientia_2024_10_5_8-18
Rosacea as a general medical problem: pathogenesis, clinical picture, principles of management
Rosacea is a chronic inflammatory dermatosis characterized by facial skin lesions such as erythema, papules, pustules, phymas, and ocular involvement. In Russia, rosacea affects 5% of the population, while in European countries it ranges from 1.5% to 10%. This review presents the pathogenesis, classification, and modern approaches to the treatment of rosacea in Russia. Although rosacea is typically managed by specialists, it is also of interest to general practitioners. The goals of rosacea treatment are to reduce symptom severity and prevent disease exacerbations, thereby extending periods of stable remission. Despite advances in understanding the molecular mechanisms of the disease, development of classification approaches, and phenotype-specific therapy, treatment failures and severe cases of rosacea persist. In addition to timely diagnosis and differential diagnosis in therapeutic practice, it is necessary to consider the increased risk of associations between rosacea and internal organ pathologies, as well as potential drug interactions among various medications used to treat this disease.
Текст обзорной статьи Розацеа как общемедицинская проблема: патогенез, клиника, принципы ведения
This article is licensed under a Creative Commons Attribution 4.0 International License © Sukhanov D.S., Alexeeva Yu.S., Timofeev E.V., 2024
Розацеа представляет собой хроническое неинфекционное воспалительное заболевание кожи лица, характеризующееся развитием эритемы, телеангиэктазий, папуло-пустулезных элементов с возможным поражением глаз и формированием фимы. Распространённость данного заболевания связана с фототипом кожи и общей солнечной активностью региона проживания, в России заболевание регистрируется у 5% населения. Розацеа чаще встречается у лиц со светлым типом кожи, преимущественно североевропейского (нордического) и кельтского происхождения, обычно в возрасте старше 30 лет. Женщины болеют в 1,5–2 раза чаще, однако в мужской популяции чаще регистрируются тяжёлые формы заболевания [1, 2].
В начальной стадии заболевание характеризуется появлением нестойкой (транзиторной), а затем стойкой эритемы в центральной части лица в области носа, щёк, подбородка и лба, вызванной расширением капилляров. Эритема характеризуется сопутствующими субъективными ощущениями (чувством жжения и покалывания области лица) и сопровождается отёчностью поражённых областей. В процессе развития заболевания на поверхности кожи появляются телеангиэктазии, папулы и пустулы, в тяжёлых случаях на носу или участках кожи лица возможно развитие гиперплазии соединительной ткани и сальных желез (фима). Поражение глаз (офтальморозацеа), выявляемое у части больных, обычно возникает при наличии кожных изменений, однако в 20% случаев предшествует им [3, 4]. Примерно в половине случаев заболевание разрешается на фоне терапии в течение 1–5 лет, однако в 1–20% случаев может длиться и более 10 лет [5].
В основе развития патологического процесса при розацеа лежит генетически детерминированное нарушение нейрососудистой регуляции и повышенная иммунная реактивность кожи. Воздействие триггерных и эндогенных факторов посредством активации систем врождённого и адаптивного иммунитета запускает большое количество внутриклеточных сигнальных путей и увеличивает продукцию провоспалительных биологически активных соединений, приводящих к нарушению архитектоники межклеточного ма- трикса, неоангиогенезу, нарушению нейрососуди-стой регуляции и развитию воспаления [6]. Общий взгляд авторов на патогенез розацеа представлен на рисунке 1.
Разнообразие чувствительности к триггерным факторам рецепторов, вовлечённых в патологический процесс, объясняет наличие уникального профиля триггерных факторов у конкретного пациента и различные фенотипические проявления заболевания. В настоящее время полагают, что различные подтипы розацеа отличаются по этиологии и патогенезу, чем, по-видимому, объясняется преимущественное поражение различных морфологических структур кожи (сосудов, соединительной ткани, межклеточного матрикса, придатков кожи), а также изменение микробиоты [6].
Иммуноопосредованные механизмы патогенеза приводят к гиперпродукции протеолитических ферментов, кателицидина LL-37, компонентов калликреин-кининовой системы, простагландина E2 и ряда медиаторных систем (вазоактивный интестинальный пептид, гистамин, серотонин, эндорфины, брадикинин), играющих роль в регуляции тонуса и проницаемости сосудов, что способствует формированию локальной гиперемии и отёка структур дермы, проявляясь транзитор-ной, а затем и стойкой эритемой [7, 8]. Развитие гиперчувствительности кожи и ощущения приливов связаны со стимуляцией нейронных систем и высвобождением вазоактивных нейропептидов, в частности — субстанции Р, приводящей к дизре-гуляции нейроиммунных и нейрососудистых взаимодействий на начальных стадиях розацеа. Существует точка зрения о генерализованном характере сосудистых нарушений при розацеа, связанных с ангионеврозом в зоне иннервации тройничного нерва, что подтверждается повышенной частотой сопутствующих мигренозных головных болей у этой категории лиц. В свою очередь, повышенная экспрессия фактора роста эндотелия сосудов приводит к сосудистым изменениям, пролиферации эндотелиальных клеток и клеточной инфильтрации при розацеа с миграцией макрофагов и нейтрофилов в эпидермис. Дополнительное вовлечение в процесс тучных клеток, их дегрануляция с высвобождением гистамина и лейкотриенов проявляет
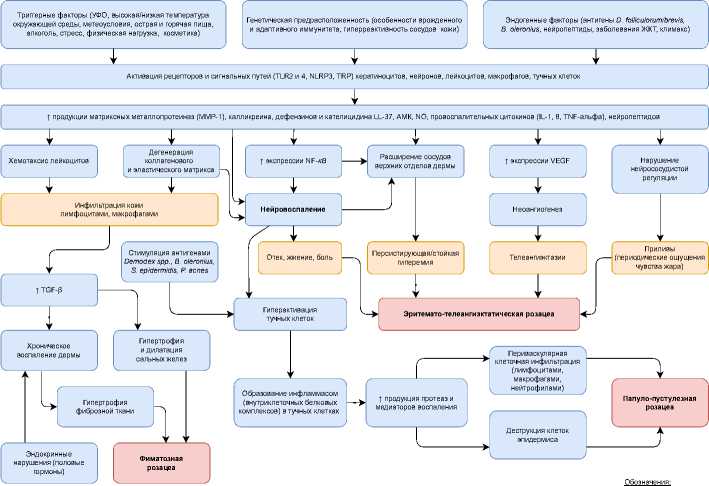
Рисунок 1. Патогенез розацеа (схема разработана авторами)
этиология и патогенез симптомы/признаки заболевания клиническая форма

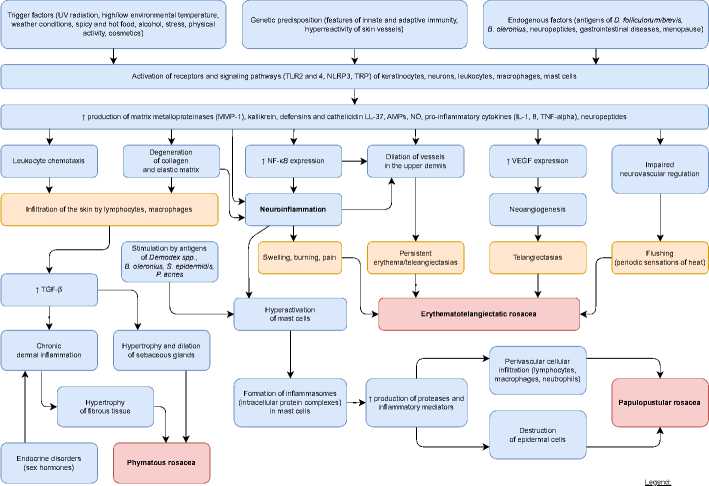
etiology and pathogenesis symptoms/signs of disease clinical form
Figure 1. Pathogenesis of rosacea (diagram developed by the authors)
синергическую провоспалительную и ангиогенную активность [9–11].
Образование инфламмасом в тучных клетках и их последующая гибель с выбросом лизосомальных ферментов приводит к формированию очагов некроза эпидермиса и клеточной инфильтрации, что проявляется образованием папуло-пустулёзных элементов [12, 13]. Дополнительным фактором, поддерживающим хроническое воспаление, является повышенное в области фолликулов количество клещей Demodex spp . и выделенной из них Bacillus оleronius , оказывающих дополнительное антиген-стимулирующее действие. Наряду с этим, в развитии пустулёзной и офтальморозацеа доказана и этиологическая роль эпидермального стафилококка, реализующего свои патогенные свойства в условиях повышенной температуры при расширении сосудов дермы [14]. Исходом хронического воспаления дермы, связанного с избыточной продукцией матриксных металлопротеиназ и TGF- β , может служить развитие фиматозных форм розацеа.
По клиническим проявлениям выделяют несколько подтипов розацеа [1, 4, 15–17]:
Подтип I — эритемато-телеангиэктатическая розацеа. Характерно развитие персистирующей, а затем и стойкой воспалительной эритемы центральной зоны лица, представляющей из себя пятно красного цвета округлой формы с нечёткими границами или в виде «бабочки» диаметром более 2 см, исчезающее при надавливании. Предрасположенность кожи лица к развитию розацеа определяется наличием большого количества крупных венозных сосудов, их поверхностным и горизонтальным расположением в сосочковом слое с последующим изгибом и впадением в глубокую венозную сеть дермы, а также высоким базовым кровотоком лица по сравнению с другими частями тела, что создаёт предрасположенность к возникновению застойных явлений. Характерная локализация процесса: щёки > нос > скуловые дуги > подбородок и область вокруг рта > лоб > брови > веки и коньюнктива глаз > волосистая часть головы > ушные раковины > область «декольте» и эпигастрий. Транзиторная эритема продолжается от 10 мин до 1 часа и возникает как ответ нервных клеток на действие триггерных факторов с последующим расширением венул сосудистого сплетения дермы. Появление высыпаний обычно сопровождается периодически возникающим чувством жара, жжения/покалывания и зуда.
В процессе развития нейровоспаления и формирования стойкой эритемы она приобретает синюшный или более насыщенный оттенок, распространяется на прилежащие участки щёк, лба и подбородка, появляется умеренный отёк дермы в области поражения. На этом фоне появляются телеангиэктазии — участки сетчатого или полосовидного (ветвистого) фиолетово-красного сосудистого рисунка в области эритемы длиной более 5 мм, имеющие тенденцию к слиянию. Уже при этом подтипе розацеа резко увеличивается сухость и чувствительность кожи к косметическим средствам, мылу, кремам, механическим травмам и инсоляции.
Подтип II — папуло- пустулёзная розацеа . Характеризуется появлением папул и пустул ярко-красного цвета на фоне эритемы. Данные элементы имеют диаметр 2–5 мм, присутствуют на коже вне волосяных фолликулов и других придатков кожи, однако возможно появление высыпаний и в пе-риоральной, периназальной и периорбитальной областях. Через несколько дней с момента высыпания папулезные элементы бесследно разрешаются, на месте пустул образуются гнойные или гнойно-геморрагические корки, отпадающие без образования рубцов.
Подтип III — фиматозная (греч. phyma — шишка) розацеа встречается в основном у мужчин старшего возраста и продолжается многие годы. При данном подтипе происходит увеличение толщины эпидермиса с вовлечением сальных желез и образованием плотных безболезненных узловатых разрастаний неправильной формы в области мягких тканей носа (ринофима), реже — лба (метофима), подбородка (гнатофима), ушных раковин (ото-фима) и век (блефарофима). Узлы имеют размеры от одного до нескольких сантиметров, чёткие контуры, кожа на поверхности неровная, напоминает апельсиновую корку. В редких случаях возможно формирование фиматозного подтипа без предшествующей эритемы, что свидетельствует о суб- клиническом нейровоспалении в коже с преобладанием фиброзирующего процесса.
Окулярная розацеа (офтальморозацеа) может развиться на любой стадии и при любом подтипе заболевания (в 50–75% случаев), однако некоторыми выделяется в IV подтип. Клинические проявления включают в себя блефароконъюнктивит (воспаление краёв век и конъюнктивы), халазион (хроническое продуктивное воспаление края века вокруг мейбомиевой железы), реже — ирит и иридоциклит (воспаление радужной оболочки и цилиарного тела). Больные предъявляют жалобы на жжение, зуд, ощущение инородного тела, нечёткость зрения, светобоязнь и слезотечение. Визуально в области глаза определяется отёк, гиперемия и телеангиэктазии в области конъюнктивы.
Особые формы розацеа встречаются довольно редко и включают в себя:
— Конглобатная розацеа. Для данной формы характерно образование крупных абсцедирующих болезненных узлов со свищами на месте существующей розацеа.
— Молниеносная розацеа — это тяжёлая форма, характерная только для молодых женщин, страдающих конглобатной розацеа, характеризующаяся слиянием абсцедирующих узлов с образованием конгломератов в области лба, щёк и подбородка. Обе формы заболевания могут разрешаться с образованием гипертрофических или келоидных рубцов.
— Гранулематозная (люпоидная) розацеа проявляется асимметричными высыпаниями коричнево-жёлтых или красных полушаровидных папул и узлов в области щёк и рта при незначительной гиперемии. В исходе данной формы образуются атрофические рубчики.
— Болезнь Морбигана (стойкий розацейный отёк) характеризуется появлением стойкой отёчности кожи на фоне эритемы в области лба, переносицы и щёк. Отёк обусловлен лимфостазом и носит рефрактерный характер.
В клиническом аспекте важно подразделение внешних симптомов розацеа на перемежающиеся (непостоянные), которые возникают периодически, и стойкие (постоянные), присутствующие постоянно с различной степенью выраженности (рис. 2), а также выделение трёх степеней тяжести заболевания [4, 15].
Являясь заболеванием, подлежащим лечению и наблюдению профильными специалистами, розацеа представляет интерес и для врачей общей практики. Помимо необходимости знания основных клинических проявлений указанной патологии для своевременного выявления и направления в дерматологическую службу, проведения дифференциальной диагностики с заболеваниями внутренних органов, имеющими кожные проявления (ревматологические заболевания, сахарный диабет, артериальная гипертензия, болезни крови), необходимо учитывать и ряд состояний, напрямую ассоциированных с розацеа. Несмотря на ограниченное количество публикаций по этому вопросу, имеются данные, что у пациентов с розацеа повышен риск воспалительных заболеваний кишечника и синдрома раздражённого кишечника, коронарогенной патологии, а также нейровегета-тивных и эндокринных расстройств. При розацеа средней и тяжёлой степени наблюдаются ассоциации с кардиометаболическими расстройствами и гастроэзофагеальной рефлюксной болезнью [17–19]. Коморбидность вероятно объясняется высоким уровнем провоспалительных агентов при розацеа, повышающих риск развития заболеваний внутренних органов, что прослеживается, в частности, при атеросклерозе, в случае которого, как и при розацеа, регистрируются повышенные уровни кателицидина в сочетании с низкой активностью параоксоназы-1 [20]. В то же время нельзя отрицать и факт, что биохимические и иммунологические сдвиги, обусловленные терапевтическими заболеваниями, могут и сами предрасполагать к возникновению розацеа.
Целями лечения розацеа являются уменьшение выраженности симптомов и профилактика обострений заболевания с удлинением периодов стойкой ремиссии. Хотя заболевание и не является полностью излечимым, оно может поддаваться коррекции. Необходимость терапии розацеа обусловлена и преимущественной локализацией патологического процесса в области лица, что существенно ухудшает качество жизни пациентов,
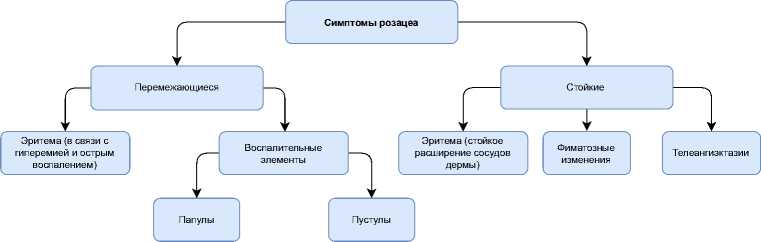
Рисунок 2. Клинические симптомы розацеа
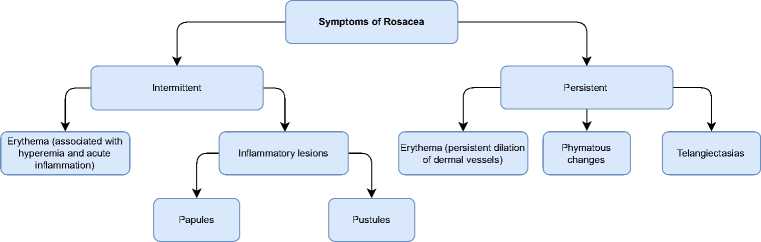
Figure 2. Clinical symptoms of rosacea
процесс их социального и межличностного взаимодействия, способствует развитию невротических и психо-поведенческих расстройств.
Первостепенной задачей терапии розацеа является устранение или ограничение воздействия триггерных факторов и исключение средств, раздражающих кожу лица, что само по себе позволяет добиться улучшения течения заболевания. Необходимыми условиями являются избегание попадания прямых солнечных лучей, диетические мероприятия (исключение/ограничение употребления алкоголя, крепкого чая и кофе, шоколада, горячей пищи и раздражающих специй), а также избегание механических травм кожи лица и эмоциональных стрессов. В связи с повышенной чувствительностью кожи лица следует исключить использование в составе косметических средств вяжущих и тонизирующих жидкостей, ментола, камфоры, спирта и натрия лаурилсульфата. Следует учесть, что применение топических глюкокортикоидов при розацеа противопоказано и само по себе может вызвать розацеоподобный дерматит при их нанесении на здоровую кожу области лица [1, 21].
Фармакотерапия розацеа определяется подтипом и тяжестью заболевания, направлена на снижение активности воспалительных процессов в коже и включает в себя использование топических средств и препаратов для системного применения, с предпочтительным использованием наружной терапии.
С целью системной терапии применяются антибактериальные препараты в субтерапевтических (субантибактериальных) дозах и системные ретиноиды, которые показаны в случае среднетяжелых и тяжёлых форм заболевания [21, 22]. В качестве системного антибактериального препарата в настоящее время рекомендован доксициклин (100–200 мг/сут.), угнетающий в указанных дозах активность матриксных металлопротеиназ при отсутствии клинически значимого антибактериального действия. Следует отметить более выраженное снижение уровня провоспалительных цитокинов и активных метаболитов кислорода при использовании доксициклина в субтерапевтических дозах в сравнении с антибактериальными. В связи с риском антибиотикорезистентности и возможным развитием побочных эффектов курс препарата не должен превышать трёх месяцев; при этом отсутствие клинического эффекта в течение указанного периода рассматривается как неудача лечения.
При тяжёлых формах розацеа предпочтительна терапия изотретиноином (0,1–0,3 мг на кг массы тела 1 раз в сутки), относящимся к группе системных ретиноидов, который непосредственно воздействует на Toll-подобные рецепторы и обладает противовоспалительным и антиоксидантным действием, а также уменьшает синтез оксида азота, препятствуя формированию эритемы лица и нормализуя функцию сально-волосяных фолликулов посредством антипролиферативной активности [23]. Наиболее частый побочный эффект изотретиноина — ретиноидный дерматит носит обратимый характер и полностью исчезает после отмены препарата, что позволяет применять его длительными курсами под обязательным периодическим контролем лабораторных данных. Поскольку препарат обладает тератогенным действием, в период его применения (включая поддерживающие дозы) необходимо воздержаться от беременности.
Наиболее эффективным и безопасным фармакологическим подходом является местное воздействие на воспалительный процесс, играющий основную роль в развитии II подтипа розацеа. При розацеа предпочтительно применение лекарственных форм на нежирной основе, например, гидрофильных кремов, лосьонов и гелей, при этом выбор лекарственной формы зависит от степени остроты процесса [1, 16].
С этой целью применяются топические антибактериальные средства (метронидазол, клиндамицин), обладающие противовоспалительной (не антимикробной) активностью, связанной с уменьшением выработки провоспалительных цитокинов, и препараты азелаиновой кислоты, снижающей выработку кателицидина LL-37, что также уменьшает выраженность воспалительной реакции. Следует отметить, что существенной разницы в эффективности топического метронидазола в концентрациях 1% и 0,75% в терапии розацеа отмечено не было. Указанные препараты значительно уменьшают размеры и число папул/ пустул с устранением явлений околоочаговой эритемы [21, 22]. В качестве наружных средств терапии могут использоваться топические блокаторы кальциневрина и бензоила пероксид.
Современным средством наружной терапии II подтипа розацеа является ивермектин, подавляющий продукцию провоспалительных цитокинов посредством ингибирования NF- κ B и негативно воздействующий на клещей Demodex spp. , играющих роль в патогенезе заболевания [23]. Следует учитывать, что в терапии среднетяжелых и тяжёлых форм предпочтительна комбинированная терапия, включающая дополнительное назначение средств для системного применения.
Бримонидина тартрат в лекарственной форме геля, относящийся к группе высокоселективных альфа-2-адреномиметиков с высоким сродством к сосудам дермы, практически единственный эффективен при I подтипе розацеа за счёт прямой вазоконстрикции и уменьшения эритематозных проявлений. Для препарата характерно быстрое начало действия и высокий профиль безопасности, позволяющий использовать его в течение длительного времени [21, 24]. Следует учитывать симптоматический характер действия бримонидина и возобновление симптомов после окончания действия препарата, однако применение препарата в течение 1 года позволяет добиться уменьшения ускользания терапевтического эффекта.
С учётом хронического течения заболевания большое значение отводится поддерживающей терапии топическими препаратами в интермиттирующем режиме (2 раза в неделю), снижающей частоту рецидивов и увеличивающей продолжительность периода ремиссии. Следует учитывать, что системные антибактериальные препараты использовать в качестве средств поддерживающей терапии нецелесообразно.
Следует отметить существенные успехи аппаратного воздействия — лазеро-, фото- и криотерапии в терапии I подтипа заболевания, при котором отмечается умеренная эффективность фармакотера- пии. При подтипе III используются хирургические методы лечения и системные ретиноиды.
Терапия окулярной розацеа носит симптоматический характер и направлена на уменьшение субъективных ощущений жжения, зуда и чувства инородного тела. При видимых явлениях воспаления целесообразно применение топических антибактериальных препаратов [15, 21].
При любых формах заболевания необходимо обязательное использование очищающих и увлажняющих средств базисного ухода за кожей для чувствительной кожи. Предпочтение отдаётся косметическим средствам на жидкой основе с нанесением на кожу 3 р/сут. перед нанесением других средств. При необходимости показано применение солнцезащитных средств на основе диоксида титана и оксида цинка с солнцезащитным фильтром SPF 30 и выше, а также косметики с камуфлирующим (тонирующим) эффектом [25].
Таким образом, в настоящее время остаётся нерешённой проблема полного понимания пато- генеза и терапии розацеа. Несмотря на успехи в расшифровке молекулярных механизмов заболевания, разработку классификационных подходов и фенотип-специфической терапии, сохраняются неудачи лечения и случаи развития тяжёлых форм розацеа. Помимо своевременной постановки диагноза и дифференциальной диагностики, в терапевтической практике необходимо учитывать и повышенный риск ассоциации розацеа с патологией внутренних органов, а также потенциальные лекарственные взаимодействия препаратов, применяемых для лечения данного заболевания.
Финансирование: Авторы заявляют об отсутствии финансирования.
Список литературы Розацеа как общемедицинская проблема: патогенез, клиника, принципы ведения
- Вольф К, Голдсмит ЛА, Кац СИ, и др. Дерматология Фицпатрика в клинической практике. Т. 1. Москва: Изд-во Панфилова; 2015. [Wolf K, Goldsmith LA, Katz SI, et al. Fitzpatrick’s Dermatology in Clinical Practice. Vol. 1. Moscow: Panfilov Publishing House; 2015. (in Russ.)]. EDN: QMCKMH.
- Матушевская ЕВ, Свирщевская ЕВ. Акне и розацеа. 2-е изд. Москва: ГЭОТАР-Медиа; 2024. [Matushevskaya EV, Svirshchevskaya EV. Acne and Rosacea. Moscow: GEOTAR-Media; 2024. (in Russ.)]. doi:10.33029/9704-8395-4-AAR-2024-1-128.
- Дел Россо Д. Розацеа кожи: патогенез, клинические проявления, современные рекомендации по тактике ведения пациентов. Вестник дерматологии и венерологии. 2016;(2):21–31. [Del Rosso JQ. Rosacea of the skin: pathogenesis, clinical manifestations, modern recommendations for patient management tactics. Vestn Dermatol Venerol. 2016;(2):21–31. (in Russ.)]. EDN: VVQFRT.
- Круглова ЛС, Стенько АГ, Грязева НВ, и др. Акне и розацеа. Клинические проявления, диагностика и лечение. Москва: ГЭОТАР-Медиа; 2021. [Kruglova LS, Stenko AG, Gryazeva NV, et al. Acne and Rosacea. Clinical Manifestations, Diagnosis and Treatment. Moscow: GEOTAR-Media; 2021. (in Russ.)].
- Lee JB, Moon J, Moon KR, Yang JH, et al. Epidemiological and clinical features of rosacea in Korea: a multicenter cross-sectional study. J Dermatol. 2018;45(5):546–553. doi:10.1111/1346‑8138.14281.
- Holmes AD, Steinhoff M. Integrative concepts of rosacea pathophysiology, clinical presentation and new therapeutics. Exp Dermatol. 2017;26(8):659–667. doi:10.1111/exd.13143.
- Хайрутдинов ВР. Розацеа: современные представления о патогенезе, клинической картине и лечении. Эффективная фармакотерапия. 2014;(19):32–37. [Khairutdinov VR. Rosacea: modern concepts of pathogenesis, clinical picture and treatment. Effektivnaya Farmakoterapiya. 2014;(19):32–37. (in Russ.)]. EDN: SYTZFD.
- Salzer S, Kresse S, Hirai Y, Koglin S, et al. Cathelicidin peptide LL‑37 increases UVB-triggered inflammasome activation: possible implications for rosacea. J Dermatol Sci. 2014;76(3):173–179. doi:10.1016/j.jdermsci.2014.09.002.
- Давыдова АВ, и др. Молекулярные механизмы патогенеза розацеа. Саратовский научно-медицинский журнал. 2013;9(3):561–565. [Davydova AV, et al. Molecular mechanisms of rosacea pathogenesis. Saratov Sci Med J. 2013;9(3):561–565. (in Russ.)]. EDN: RUZGLP.
- Свирщевская ЕВ, Матушевская ЕВ, Матушевская ЮИ. Актуальные вопросы патогенеза и терапии розацеа. Клиническая дерматология и венерология. 2017;16(4):4–13. [Svirshchevskaya EV, Matushevskaya EV, Matushevskaya Yu I. Current issues of pathogenesis and therapy of rosacea. Klin Dermatol Venerol. 2017;16(4):4–13. (in Russ.)]. doi:10.17116/klinderma20171644-13. EDN: ZGYYSH.
- Rainer BM, Kang S, Chien AL. Rosacea: epidemiology, pathogenesis, and treatment. Dermatoendocrinol. 2017;9(1):e1361574. doi:10.1080/19381980.2017.1361574.
- Bonnekoh H, Scheffel J, Kambe N, Krause K. The role of mast cells in autoinflammation. Immunol Rev. 2018;282(1):265–275. doi:10.1111/imr.12633.
- Forton FMN, De Maertelaer V. Papulopustular rosacea and rosacea-like demodicosis: two phenotypes of the same disease? J Eur Acad Dermatol Venereol. 2018;32(6):1011–1016. doi:10.1111/jdv.14885.
- Zaidi AK, Spaunhurst K, Sprockett D, et al. Characterization of the facial microbiome in twins discordant for rosacea. Exp Dermatol. 2018;27(3):295–298. doi:10.1111/exd.13491.
- Розацеа. Клинические рекомендации Российского общества дерматовенерологов и косметологов. Москва; 2020. 43 с. [Rosacea. Clinical guidelines of the Russian Society of Dermatovenerologists and Cosmetologists. Moscow; 2020. 43 p. (in Russ.)].
- Раводин РА, Разнатовский КВ. Акнеформные дерматозы и акне в практике врача-дерматовенеролога. Москва: ГЭОТАР-Медиа; 2022. [Ravodin RA, Raznatovsky KV. Acneiform Dermatoses and Acne in the Practice of a Dermatovenerologist. Moscow: GEOTAR-Media; 2022. (in Russ.)]. doi:10.33029/ 9704-6288-1-RAV-2022-1-192. EDN: DTVDXW.
- Farshchian M, Daveluy S. Rosacea. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2024. Available from: https://www.ncbi.nlm.nih.gov/books/NBK557603. PMID: 32491506.
- Rainer BM, Fischer AH, Luz Felipe da Silva D, et al. Rosacea is associated with chronic systemic diseases in a skin severity-dependent manner: results of a case-control study. J Am Acad Dermatol. 2015;73(4):604–608. doi:10.1016/j.jaad.2015.07.009.
- Holmes AD, Spoendlin J, Chien AL, Baldwin H, et al. Evidence-based update on rosacea comorbidities and their common physiologic pathways. J Am Acad Dermatol. 2018;78(1):156–166. doi:10.1016/j.jaad.2017.07.055.
- Vera N, Patel NU, Seminario-Vidal L. Rosacea comorbidities. Dermatol Clin. 2018;36(2):115–122. doi:10.1016/j.det.2017.11.006.
- Salleras M, Alegre M, Alonso-Usero V, et al. Spanish consensus document on the treatment algorithm for rosacea. Actas Dermosifiliogr. 2019;110(7):533–545. doi:10.1016/j.ad.2019.01.007.
- Zhang H, Tang K, Wang Y, et al. Rosacea treatment: review and update. Dermatol Ther (Heidelb). 2021;11(1):13–24. doi:10.1007/s13555‑020‑00461‑0.
- Хлыстова ЕА, Савастенко АЛ. Применение 1%-ного ивермектина в комбинированных схемах лечения розацеа. Медицинский совет. 2020;(12):17–23. [Khlystova EA, Savastenko AL. 1% Ivermectin in Combination Therapy Regimens for Rosacea. Med Sovet. 2020;(12):17–23. (in Russ.)]. doi:10.21518/2079-701X-2020-12-17-23. EDN: MGSFVW.
- Потекаев НН, Львов АН, Хлыстова ЕА, Кочетков МА. Первый опыт применения ивермектина и бримонидина тартрата у пациентов с розацеа (клинические наблюдения). Клиническая дерматология и венерология. 2017;16(2):117–125. [Potekaev NN, Lvov AN, Khlystova EA, Kochetkov MA. First Experience of Using Ivermectin and Brimonidine Tartrate in Patients with Rosacea: Case Studies. Klin Dermatol Venerol. 2017;16(2):117–125. (in Russ.)]. doi:10.17116/klinderma2017162117-125. EDN: YTDNRD.
- Монахов СА, Богадельникова АЕ. Лечебный уход за кожей в комплексной терапии розацеа. Клиническая дерматология и венерология. 2015;14(5):152–156. [Monakhov SA, Bogadelnikova AE. Therapeutic skin care in the complex therapy of rosacea. Klin Dermatol Venerol. 2015;14(5):152–156. (in Russ.)]. doi:10.17116/klinderma2015145152-156. EDN: VHSQEN.


