Сцинтиграфическая характеристика нарушений легочной вентиляции и перфузии пациентов с внебольничными пневмониями
Автор: Лишманов Ю.Б., Кривоногов Н.Г., Агеева Т.С., Дубоделова А.В., Мишустина Е.Л., Минин С.М.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 1-2 т.23, 2008 года.
Бесплатный доступ
У 30 пациентов с верифицированным диагнозом внебольничной пневмонии (ВП) и 10 здоровых лиц проведена вентиляционно-перфузионная сцинтиграфия лёгких с анализом вентиляционно-перфузионного соотношения (V/Q), верхушечно-основного градиента вентиляции (U/L-V) и перфузии (U/L-Q) лёгких, альвеолярно-капиллярной проницаемости (АКП). Установлено, что независимо от типа легочного инфильтрата отмечалось увеличение V/Q на стороне поражения свыше 1 и повышение АКП как в пораженном, так и в интактном легком на 10-й мин исследования (21,05±0,9% и 18,98±3,2% соответственно) и на 30-й мин исследования (35,6±4,2% и 32,4±3,5% соответственно); увеличение U/L-Q (0,8±0,11) и U/L-V (0,88±0,22) на стороне поражения при альвеолярном типе легочного инфильтрата; увеличение U/L-Q как в пораженном, так и в интактном легком (0,85±0,14 и 0,76±0,04 соответственно) при интерстициальном типе легочного инфильтрата.
Внебольничная пневмония, вентиляционно-перфузионная сцинтиграфия лёгких, альвеолярно-капиллярная проницаемость
Короткий адрес: https://sciup.org/14918822
IDR: 14918822 | УДК: 616.24-002-073.75
Scintigraphic characteristics of lung ventilation and perfusion disorders in patients with comm unity-acquired pneumonias
Thirty patients with verified diagnosis of community- acquired pneumonia (CAP) and 10 healthy subjects underwent lung ventilation-perfusion scintigraphy with the analysis of ventilation-perfusion correlations (V/Q), apical-principal gradient ventilation (U/L-V), lung perfusion (U/L-Q) indices and alveolar-capillary permeability (ACP). Regardless of lung infiltration type, we discovered the excess above 1,0 V/Q on the affection side both in the affected lung and in the intact lung: at the tenth minute (21,05±0,9% and 18,98±3,2% respect.) and at the thirtieth minute of the study (35,6±4,2% and 32,4±3,5% respect.). In case of alveolar type of lung infiltration, we discovered growth of U/L-Q (0,8±0,11) and U/L-V (0,88±0,22). In case of interstitial type of lung infiltration, we revealed U/L-Q growth both in the affected lung and in the intact lung (0,85±0,14 and 0,76±0,04 respect).
Текст научной статьи Сцинтиграфическая характеристика нарушений легочной вентиляции и перфузии пациентов с внебольничными пневмониями
Внебольничные пневмонии (ВП) относятся к числу распространённых заболеваний и занимают, по данным ВОЗ, 4-е место среди причин смерти после сердечно-сосудистых заболеваний, злокачественных новообразований, травм и отравлений [1, 2]. В России среднестатистические показатели заболеваемости составляют 10-15‰, причем число пациентов с ВП увеличивается с каждым годом [2].
Диагностические проблемы при внебольничной пневмонии возникают в связи с недостаточной специфичностью клинических проявлений заболевания и возможностью получения ложноотрицательных результатов при рентгенографии лёгких, поскольку рентгенологическая картина многих заболеваний лёгких ассоциируется с развитием очагово-инфильтративных изменений [2, 3, 4]. Кроме того, для верификации диагноза ВП необходимо не только рентгенологическое обнаружение лёгочного инфильтрата, но также исключение синдромосходных заболеваний, в частности тромбоэмболии дистальных ветвей лёгочной артерии [5-7].
При изучении пульмонологической патологии, помимо рентгенологических данных, дополнительные сведения можно получить при использовании перфузионной и вентиляционной сцинтиграфии лёгких. Эти исследования дают объективную информацию как о состоянии лёгочной микроциркуляции, так и о состоянии вентиляции, что особенно важно для оценки функциональных нарушений при острых воспалительных заболеваниях лёгких [8-10].
Цель исследования: определить основные сцинтиграфические параметры вентиляционно-перфузионных нарушений у пациентов с внебольничными пневмониями.
МАТЕРИАЛ И МЕТОДЫ
Обследовано 30 пациентов (средний возраст – 35,4±6,8 года) с верифицированным диагнозом вне- больничной (нижнедолевая, односторонняя) пневмонии – основная группа. Контрольную группу составили 10 некурящих, здоровых добровольцев (18,7±0,4 года).
Всем пациентам ВП было проведено полное клинико-инструментальное обследование согласно современным стандартам диагностики: общий и биохимический анализы крови, рентгенография или компьютерная томография органов грудной клетки, ЭКГ, исследование мокроты. Также 30 пациентам с внебольничными пневмониями и 10 некурящим здоровым добровольцам (контрольная группа) АКП была проведена вентиляционно-перфузионная сцинтиграфия лёгких. Сцинтиграфические исследования были выполнены на гамма-камере «Омега-500» (Technicare, США–Германия). Регистрацию изображений проводили в матрицу 128 x 128 специализированного компьютера. Обработку полученных сцинтиграмм осуществляли при помощи пакета прикладных программ SCINTI (НПО «ГЕЛМОС», Россия). Первоначально проводили вентиляционную сцинтиграфию лёгких, затем – перфузионную. Все радионуклидные исследования были согласованы с этическим комитетом ГУ НИИ кардиологии ТНЦ СО РАМН, а у пациентов получено информированное согласие.
В качестве радиофармпрепарата (РФП) для перфузионной пульмоносцинтиграфии использовали макроагрегат альбумина человеческой сыворотки крови, меченный 99m -Технецием - 99m-Tc-Макротех («Диамед», Россия). Исследования выполняли в положении пациента сидя через 5 мин после инъекции препарата в статическом режиме в 4-стандартных проекциях: передней и задней прямой, а также правой и левой латеральной. Запись исследования длилась до набора 300 тысяч импульсов на каждую позицию.
По данным перфузионной сцинтиграфии лёгких определяли форму и размеры лёгких, равномерность распределения РФП и наличие дефектов накопления. Наряду с этим рассчитывали процент аккумуляции препарата каждым лёгким в отдельности, а также оценивали перераспределение кровотока по трем зонам для каждого лёгкого в процентах к общему легочному кровотоку: верхней, средней и нижней. Для определения степени выраженности нарушений перераспределения легочного кровотока определяли апикально-базальный градиент (U/L -Q ), отражающий соотношение радиоактивности в верхних и нижних отделах лёгких.
Вентиляционную сцинтиграфию лёгких проводили непосредственно после ингаляции аэрозоля, используя аналог диэтилентриаминпентаацетата, меченного 99m-Технецием – 99mТс–Пентатех («Диамед», Россия).
Для приготовления радиоактивного аэрозоля в специальную емкость ингалятора помещали указанный радиофармпрепарат (в объеме 3 мл с удельной активностью 74-111 МБк/мл (555-740 МБк в 3 мл). Продолжительность ингаляции составляла не более 5-7 мин при обычном для пациента ритме и глубине 11
дыхания и подаче ингалируемой смеси под давлением 0,5-0,7 МРа.
Регистрацию сцинтиграфических изображений проводили в задне-прямой (POST) – 1-я мин после ингаляции, затем – передне-прямой (ANT) и боковых проекциях (LL 90°, RL 90°), после этого пациенту повторно проводили статическую сцинтиграфию легких лишь в задне-прямой проекции через 10 и 30 мин после ингаляции РФП. Время экспозиции на каждую проекцию составило 2 мин.
После завершения исследования проводили качественный анализ полученных сцинтиграфических изображений на предмет выявления ингаляционных дефектов накопления РФП, после чего проводили математический анализ ингаляционных сцинтиграмм легких для расчета процента аккумуляции препарата каждым легким в отдельности, а также оценки перераспределения РФП по трем зонам для каждого легкого в процентах к общей легочной вентиляции. Для определения степени выраженности нарушений перераспределения легочной вентиляции определяли апикально-базальный градиент вентиляции (U/L -V ), отражающий соотношение радиоактивности в верхних и нижних отделах легких. Оценку АКП РФП проводили по разработанной нами методике [11]. Для этого выделяли «зоны интереса» левого и правого легких в задне-прямой проекции с последующим определением количества импульсов в указанных областях через 1, 10 и 30 мин после ингаляции радиоаэрозоля. Счет импульсов от каждого легкого на первой минуте принимался за 100%, на 10-й и 30-й мин после ингаляции – за Х1% и Х2%.
Определение вентиляционно-перфузионного соотношения (V/Q) проводили путем деления процента аккумуляции ингалированного радиоаэрозоля каждым легким в отдельности на аналогичный показатель перфузируемого РФП.
Полученные данные подвергались статистической обработке при помощи программы STATISTICA-6, for Windows. Количественные показатели представлены в виде Х±m (среднее значение ± стандартная ошибка среднего). Поскольку закон распределения большинства исследуемых числовых показателей отличался от нормального, статистическая значимость различия признаков в независимых совокупностях данных определялась при помощи U-критерия Манна-Уитни или W-критерия Уилкоксона (в случае зависимых совокупностей, Манна-Уитни). Статистическая значимость различий качественных признаков в двух сравниваемых группах оценивали при помощи точного теста Фишера. Критический уровень значимости при проверке статистических гипотез в исследовании задавался величиной 0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
-
У 65% пациентов внебольничная пневмония дебютировала повышением температуры тела (выше 12
38°С), начиналась остро (70%) с появления одышки смешанного характера (69,1%) и кашля (100%) с отделением мокроты (рис. 1). При объективном обследовании в 95% случаев были обнаружены изменения характера дыхания, появление дополнительных дыхательных шумов, главным образом влажных хрипов, притупление перкуторного звука над легкими (68,3%) (рис. 2). Однако перечисленные симптомы (острое начало заболевания, повышение температуры тела, кашель и одышка) могли наблюдаться при любых внеболь-ничных инфекциях нижних дыхательных путей [2].
Синдром уплотнения легочной ткани в виде усиления голосового дрожания, притупления перкуторного звука и бронхиального дыхания выявлен только у 20% (16%) пациентов с внебольничными пневмо-
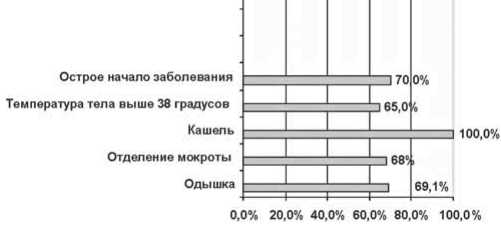
Рис.1. Частота общих клинических симптомов/синдромов (%) в дебюте внебольничной пневмонии.
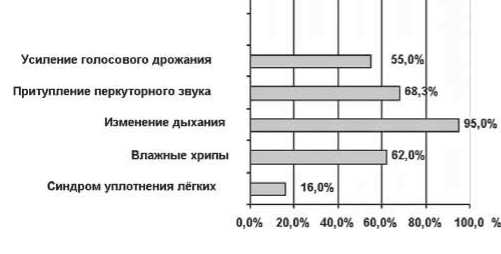
Рис. 2. Частота локальных клинических синдромов/симптомов (%) в дебюте внебольничной пневмонии.
Таблица 1
Альвеолярно-капиллярная проницаемость легких у пациентов с внебольничными пневмониями (Х±т)
|
Показатели для пораженного легкого (ПЛ) и интактного легкого (ИЛ) |
Пациенты ВП (n=30) |
Контрольная группа (n=10) |
p** |
|
АКП % (10 мин) |
ПЛ 21,05±0,9 |
10,6±2,9* |
0,006 |
|
ИЛ 18,98±3,2 |
10,6±2,9* |
0,007 |
|
|
АКП % (30 мин) |
ПЛ 35,6±4,2 |
21,3±4,3* |
0,002 |
|
ИЛ 32,4±3,5 |
21,3±4,3* |
0,005 |
Примечание: * – для группы контроля значения показателей представлены по обоим лёгким в целом; p** – достигнутый уровень значимости межгрупповых различий.
ниями. Общеизвестны недостаточная специфичность клинических симптомов и синдромов ВП, с одной стороны, и возможность получения ложноотрицательных результатов при рентгенографии лёгких, с другой стороны [2]. В этом отношении дополнительные возможности для оптимизации диагностики ВП (особенно на ранней стадии) могут предоставить радионуклидные методы исследования, позволяющие оценить структурно-функциональное состояние лёгких. Однако проводимые в этом направлении исследования малочисленны и малоинформативны [12].
По результатам выполненной нами вентиляционноперфузионной пульмоносцинтиграфии в контрольной группе накопление как ингалированного, так и перфузируемого РФП в правом лёгком в среднем составило 52,7±3,1%, в левом – 47,30±2,3%. Вентиляционноперфузионное соотношение для каждого лёгкого не превышало 1 (0,98±0,03), а перераспределение радио-
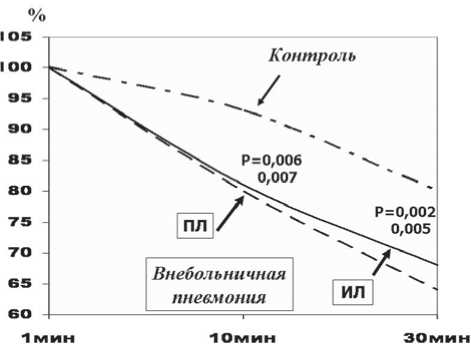
Рис. 3. Альвеолярно-капиллярная проницаемость в норме и при внебольничной пневмонии
лёгком у обследуемой группы пациентов значительно
нуклидных агентов происходило от верхних отделов к нижним, вследствие чего апикально-базальный градиент как вентиляции, так и перфузии был меньше 1 и составил в среднем 0,66±0,04 и 0,68±0,03 соответственно. Основная цель сцинтиграфических исследований у данной группы пациентов касалась определения величин «норма» АКП РФП по предложенной нами методике. Результаты проведенных исследований показали, что у здоровых лиц проницаемость альвеолярно-капиллярной мембраны была равномерна в обоих лёгких и на 10-й мин исследования она составила 10,6±2,9%, на 30-й мин – 21,3±4,3%.
У пациентов с внебольничны-ми пневмониями вентиляционноперфузионное соотношение в пораженном лёгком было статистически значимо увеличенным по превосходил контрольные уровни.
Таким образом, обнаруженное нами увеличение вентиляционно-перфузионного соотношения в пораженном лёгком у пациентов ВП свидетельствовало о преобладании вазоконстрикторного механизма развития альвеолярной гипоксии. Статистически значимое увеличение верхушечно-основного градиента перфузии и вентиляции в пораженном лёгком, а также ускоренное по отношению к контролю вымывание ингалированного радиоаэрозоля из обоих лёгких, по-видимому, является реакцией альвеолярно-капиллярной системы, компенсирующей нарушенный
Таблица 2
Основные показатели вентиляционно-перфузионной cцинтиграфии легких пациентов с внебольничными
сравнению с показателями лиц контрольной группы и в среднем составляло 1,07±0,06 (р=0,01). В непораженном лёгком V/Q не превышало 1 (0,9±0,05) и не отличалось от такового у здоровых лиц (р=0,8). Градиенты вентиляции и перфузии (U/L) в лёгком, где локализовалась инфильтрация, составляли 0,88±0,12 и 0,83±0,11 соответственно и были статистически значимо выше аналогичных показателей лиц контрольной группы (р=0,03). В интактном лёгком значения рассматриваемых показателей соответствовали данным, обнаруженным у лиц контрольной группы.
Результаты определения АКП у пациентов ВП представлены в таблице 1 и на рисунке 3. Как следует из представленных данных, альвеолярный клиренс 99mТс–Пентатеха как в пораженном, так и интактном
пневмониями альвеолярного и интерстициального типов легочного инфильтрата (Х±m)
|
Показатели для пораженного легкого (ПЛ) и интактного легкого (ИЛ) |
Пациенты с ВП |
Контрольная группа (n=10) |
p** |
|||
|
АИ*** (n=21) |
ИИ**** (n=9) |
|||||
|
1 |
2 |
3 |
p 1-3 |
р 2-3 |
||
|
V/Q |
ПЛ |
1,07±0,06 |
1,06±0,04 |
0,98±0,03* |
0,01 |
0,04 |
|
ИЛ |
0,92±0,04 |
0,92±0,05 |
0,98±0,03* |
0,7 |
0,6 |
|
|
U/L -Q |
ПЛ |
0,8±0,11 |
0,85±0,14 |
0,68±0,03* |
0,04 |
0,01 |
|
ИЛ |
0,7±0,13 |
0,76±0,04 |
0,68±0,03* |
0,06 |
0,05 |
|
|
U/L -V |
ПЛ |
0,88±0,22 |
0,64±0,09 |
0,66±0,04* |
0,03 |
0,45 |
|
ИЛ |
0,71±0,15 |
0,65±0,15 |
0,66±0,04* |
0,1 |
0,94 |
|
|
АКП % (10 мин) |
ПЛ |
23,7±1,2 |
25,0±3,3 |
10,6±2,9* |
0,001 |
0,002 |
|
ИЛ |
18,8±3,4 |
18,6±4,2 |
10,6±2,9* |
0,006 |
0,006 |
|
|
АКП % (30 мин) |
ПЛ |
32,9±4,1 |
42,5±2,9 |
21,3±4,3* |
0,006 |
0,001 |
|
ИЛ |
30,5±2,3 |
36,7±1,7 |
21,3±4,3* |
0,006 |
0,001 |
|
Примечание: * – для группы контроля значения показателей представлены по обоим лёгким в целом; p** – достигнутый уровень значимости межгрупповых различий; АИ*** – альвеолярный тип лёгочного инфильтрата; ИИ**** – интерстициальный тип лёгочного инфильтрата.
газообмен и прогрессирование системной артериальной гипоксемии у пациентов c внебольничной пневмонией [13, 14].
Дополнительно нами был проведен анализ сцинтиграфических исследований у пациентов c ВП в зависимости от типа лёгочного инфильтрата: альвеолярного и интерстициального. Результаты исследования представлены в таблице 2. Как следует из таблицы, независимо от типа легочного инфильтрата, наблюдалось увеличение V/Q соотношения на стороне поражения, а также двустороннее повышение АКП. Вместе с тем были выявлены и сцинтиграфические различия: при интерстициальном типе инфильтрата наблюдалось двустороннее увеличение апикально-базального градиента перфузии, а при альвеолярном характере поражения лёгких – увеличение U/L градиентов как перфузии, так и вентиляции, но лишь на стороне поражения.
По-видимому, при интерстициальном типе инфильтрата одним из механизмов предотвращения гипоксии является компенсаторная вазодилятация апикальных отделов интактного легкого, а при альвеолярном типе – компенсаторная нижнедолевая легочная вазо-констриция (зона поражения) при одновременном, дополнительном раскрытии альвеол в верхних отделах пораженного лёгкого.
ЗАКЛЮЧЕНИЕ
Таким образом, к сцинтиграфическим признакам нарушения лёгочной микроциркуляции и вентиляции у пациентов с внебольничными пневмониями относятся:
-
1) независимо от типа лёгочного инфильтрата – увеличение вентиляционно-перфузионного соотношения на стороне поражения свыше 1 и повышение альвеолярно-капиллярной проницаемости РФП как в пораженном, так и в интактном лёгком на 10-й мин исследования (21,05±0,9% и 18,98±3,2% соответственно) и на 30-й мин исследования (35,6±4,2% и 32,4± 3,5% соответственно);
-
2) увеличение апикально-базальных градиентов лёгочной перфузии (0,8±0,11) и вентиляции (0,88±0,22) на стороне поражения при альвеолярном типе лёгочного инфильтрата;
-
3) увеличение апикально-базального градиента перфузии как в пораженном, так и интактном лёгком (0,85±0,14 и 0,76±0,04 соответственно) при интерстициальном типе лёгочного инфильтрата.
Список литературы Сцинтиграфическая характеристика нарушений легочной вентиляции и перфузии пациентов с внебольничными пневмониями
- Никонова Е.В. Частота встречаемости, качество диагностики, клиника, этиология пневмоний в многопрофильном стационаре: Автореф. дисс. канд. мед. наук. -М.-1997. -22 с.
- Чучалин А.Г. Пневмонии/А.Г. Чучалин, А.И. Синопальников, Л.С. Страчунский -М.: ООО «Информационное медицинское агентство», 2006. -464 с.
- Бартлетт Дж. Инфекции дыхательных путей. -С-Пб.: ЗАО «Изд. Беном» -«Невский диалект», 2000 -192 с.
- Дворецкий Л.И. Внебольничная пневмония. Алгоритмы диагностического поиска и антибактериальной терапии. Русский медицинский журнал. -2002. -17. -С. 751-757.
- Савельев В.С. Тромбоэмболия легочных артерий. Точка зрения хирурга/В.С. Савельев, А.А. Матюшенко//Грудная и сердечно-сосудистая хирургия. -1999. -№ 6. -С. 6-11.
- Тромбоэмболия ветвей легочной артерии: патофизиология, клиника, диагностика, лечение/А.М. Шилов, М.В. Мельник, И.Д. Санодзе, и др.//Русский медицинский журнал. -2003. -Т. 11, № 9. -С. 530-534.
- Яковлев В.Б. Венозные тромбоэмболические осложнения: диагностика, лечение, профилактика/В.Б. Яковлев, М.В. Яковлева//Российские медицинские вести. -2002. -№ 2. -С. 4-18.
- Котляров П.М. Лучевая диагностика острых пневмоний в клинической практике/П.М. Котляров//Пульмонология. -1997. -№ 1. -С. 7-13.
- Кривоногов Н.Г. Радионуклидная диагностика в пульмонологии/Н.Г. Кривоногов, К.В. Завадовский//Радионуклидная диагностика для практических врачей/Под ред. Ю.Б. Лишманова, В.И. Чернова. -Томск: STT, 2004. -С. 138-156.
- Рубин М.П. Радионуклидная перфузионная сцинтиграфия лёгких: методика исследования и интерпретации результатов/М.П. Рубин, О.Д. Кулешова, Р.Е. Чечурин//Радиология -Практика. -2002. -№ 4. -С. 16-21.
- Дубоделова А.В. Ветиляционно-перфузионная сцинтиграфия легких в дифференциальной диагностике внебольничных пневмоний и тромбоэмболий дистальных ветвей легочной артерии: Автореф. дисс. канд. мед. наук. -Томск. -2007. -28 с.
- O' Doherty M. J., Page C. J., Вradвeer C. S. et al. Radioactively labeled diethylene triamine penta acetate lung scan in Pneumocycstis carini pneumonia and asymptomatis HIV-positive patients.//Respir. Med. -1997. -Vol. 8. -P. 482-488.
- Уэйра, Е.К. Физиология и патофизиология легочных сосудов/Е.К. Уэйра, Дж. Т. Ривса. -М.: Медицина, 1995. -635 с.
- Гриппи М.А. Патофизиология легких. М.; С-Пб: «Издательство БИНОМ» -«Невский диалект», 2001. -318 с.


