Сердечно-легочная реанимация на догоспитальном этапе: критерии прекращения реанимационных мероприятий (разбор клинического случая)
Автор: Босиков Дмитрий Владиславович, Иванова Альбина Аммосовна, Потапов Александр Филиппович
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 1 т.33, 2018 года.
Бесплатный доступ
На примере клинического случая рассмотрены актуальные вопросы повышения качества скорой медицинской помощи населению, в частности вопросы надлежащего проведения сердечно-легочной реанимации на догоспитальном этапе. Основное внимание уделено обоснованному прекращению реанимационных мероприятий. Указано, что имеются значимые противоречия в алгоритмах, протоколах, клинических рекомендациях и Постановлении Правительства Российской Федерации по вопросу определения момента прекращения сердечно-легочной реанимации на фоне сохраняющейся беспульсовой электрической активности сердца. Разноречивость требований создает сложности в практической деятельности выездных бригад скорой медицинской помощи, является основой для претензий со стороны экспертов и актуальной темой для всестороннего изучения. Обсуждаемый вопрос представляется крайне важным, так как в случае наступления смерти во внебольничных условиях скорая медицинская помощь является единственной службой для спасения жизни людей.
Скорая медицинская помощь, сердечно-легочная реанимация, критерии прекращения сердечнолегочной реанимация, беспульсовая электрическая активность сердца, алгоритм сердечно-легочной реанимации
Короткий адрес: https://sciup.org/149125205
IDR: 149125205 | УДК: 616.1: | DOI: 10.29001/2073-8552-2018-33-1-73-78
Cardiopulmonary resuscitation at the pre-hospital period: criteria of terminating resuscitation (a clinical case analysis)
The clinical case analysis revealed the pressing need for enhanced emergency medical services, in particular, regarding the adequate performance of cardiopulmonary resuscitation in the pre-hospital setting. The analysis is focused on reasonable decision to terminate cardiopulmonary resuscitation. It is revealed that there are significant conflicts in the algorithms, protocols, clinical recommendations and the decree of the Government of the Russian Federation on determining the moment to terminate cardiopulmonary resuscitation with lasting pulseless electrical activity. The conflicting requirements create problems in practical activity of emergency medical services teams, build grounds for expert claims and make an important issue for a comprehensive study. The discussed subject seems to be highly relevant: in case of out-of-hospital deaths, emergency medical services are the only life-saving facility.
Текст научной статьи Сердечно-легочная реанимация на догоспитальном этапе: критерии прекращения реанимационных мероприятий (разбор клинического случая)
В настоящее время скорая медицинская помощь Российской Федерации переживает период реформ. В первую очередь это экономические преобразования, которые связаны с переходом скорой медицинской помощи (СМП) к финансированию из системы обязательного медицинского страхования (ОМС) с 1 января 2013 г. в соответствии с Федеральным законом от 29.11.2010 № 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации» [1]. Изменение источника финансирования не затронуло структуры СМП, но повлекло за собой организацию вневедомственного контроля за качеством оказываемой населению скорой медицинской помощи.
Главной целью совершенствования системы медицинской помощи является создание механизмов и условий оптимального использования имеющихся в сфере здравоохранения ресурсов для обеспечения граждан медицинской помощью надлежащего качества и объема в соответствии с программой государственных гарантий. Для достижения этой цели служит система контроля и управления качеством медицинской помощи (КМП), которая охватывает всю сеть медицинских учреждений. Вертикаль внутреннего и внешнего контроля наиболее четко прослеживается в учреждениях, работающих в системе ОМС, где внешними экспертами выступают страховые медицинские организации и Территориальный фонд ОМС, имеющие реальные финансовые рычаги управления качеством в медицинских учреждениях [2]. Основными критериями доступности и качества медицинской помощи в соответствии с Программой государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи являются: своевременность ее получения на всех этапах медицинской помощи; выполнение объема медицинской помощи, предусмотренного соответствующими федеральными и региональными стандартами медицинской помощи; обязательный учет индивидуальных особенностей условий течения заболевания у пациента при оказании медицинской помощи; отсутствие дефектов и ошибок при оказании медицинской помощи; информированность граждан об их правах, порядке и условиях получения бесплатной медицинской помощи.
Процесс повышения качества медицинской помощи и, соответственно, результатов деятельности медицинской организации представляет собой непрерывный цикл, и здесь только систематическая деятельность является эффективной. В клинической практике для организации медицинского технологического процесса и управления им в настоящее время используют ряд инструментов, среди которых наиболее известны клинические рекомендации, планы (протоколы) ведения больных, стандарты медицинской помощи.
Экспертиза КМП проводится на основе стандартов медицинской помощи, клинических протоколов, национальных рекомендаций иных нормативных и методических документов, определяющих технологию лечебно-диагностического процесса, порядок организации медицинской помощи с учетом особенностей конкретного пациента и условий оказания медицинской помощи.
Одним из наиболее распространенных видов внеплановых (целевых) экспертиз является экспертиза качества медицинской помощи в случае наступления у пациента летального исхода. При развитии летального исхода на догоспитальном этапе (за исключением случаев констатации биологической смерти) бригадами скорой медицинской помощи проводится комплекс реанимационных мероприятий, в основу которых положен ряд нормативных и ненормативных правовых актов, основными из которых являются: клинические рекомендации (протокол) по оказанию скорой медицинской помощи при внезапной сердечной смерти, алгоритм проведения первичной сердечно-легочной реанимации, Приказ Министерства здравоохранения РФ от 5 июля 2016 г. № 454н «Об утверждении стандарта скорой медицинской помощи при внезапной сердечной смерти», Постановление Правительства РФ от 20.09.2012 № 950 «Об утверждении Правил определения момента смерти человека, в том числе критериев и процедуры установления смерти человека, Правил прекращения реанимационных мероприятий и формы протокола установления смерти человека», Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 919н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю “анестезиология и реаниматология”», Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации (пересмотр 2015 г.) [3, 4–8].
Материал и методы
Клинический случай проведения сердечно-легочной реанимации бригадой СМП, протокол проведения сердечно-легочной реанимации, экспертные заключения страховых компаний.
Результаты и обсуждение
Последствия противоречий в алгоритмах, протоколах, клинических рекомендациях и Постановлении
Правительства РФ по вопросу определения момента прекращения сердечно-легочной реанимации на фоне электромеханической диссоциации предлагаем рассмотреть на примере клинического случая. Бригада СМП прибыла к пациенту А., 74 лет, через 5 мин после поступления вызова с поводом «Болит сердце (одышка); упал без сознания». Прибыв по указанному адресу, бригада обнаружила пациента лежащим на полу. Со слов окружающих, на фоне относительного благополучия внезапно появилась выраженная одышка, после чего пациент упал, утратил сознание. При осмотре пациент был недоступен вербальному контакту ввиду угнетения сознания (по шкале ком Глазго — 3 балла). Отмечено наличие брадикардии 35 уд./мин, брадипноэ — 10 дыхательных движений/мин, АД — 40/0 мм рт. ст., SpO2 — 74%, выраженного цианоза головы, шеи, верхней половины грудной клетки. По электрокардиограмме (ЭКГ) зарегистрирована фибрилляция предсердий с частотой сокращения желудочков 35–40 в 1 мин, признаков острой коронарной патологии не выявлено (рис. 1).
Из анамнеза известно, что пациент длительное время страдает фибрилляцией предсердий, медикаментозной терапии не придерживается. На основании имеющихся данных был выставлен предварительный диагноз: «Тромбоэмболия легочной артерии. Обструктивный шок III степени». Налажен непрерывный кардиомониторинг. Тотчас начаты реанимационные мероприятия в объеме расширенной сердечно-легочной реанимации. По кардиомонитору регистрировались желудочковые комплексы измененной конфигурации, отмечалось отсутствие пульса на сонных артериях. В дальнейшем на всем протяжении реанимации на кардиомониторе регистрировались единичные узкие комплексы QRS, не сопровождающиеся пульсацией на сонных артериях, которые были расценены как проявление электромеханической диссоциации (ЭМД). Бригадой СМП проведен полный комплекс реанимационных мероприятий, которые были прекращены ввиду неэффективности в течение 30 мин. К моменту прекращения сердечно-легочной реанимации на мониторе регистрировалась ЭМД (рис. 2).
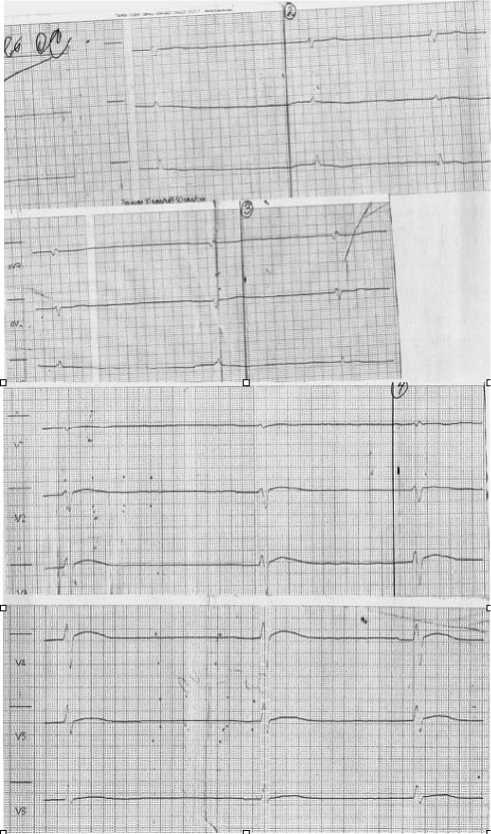
Рис. 1. 12-канальная электрокардиограмма пациента А., 74 года
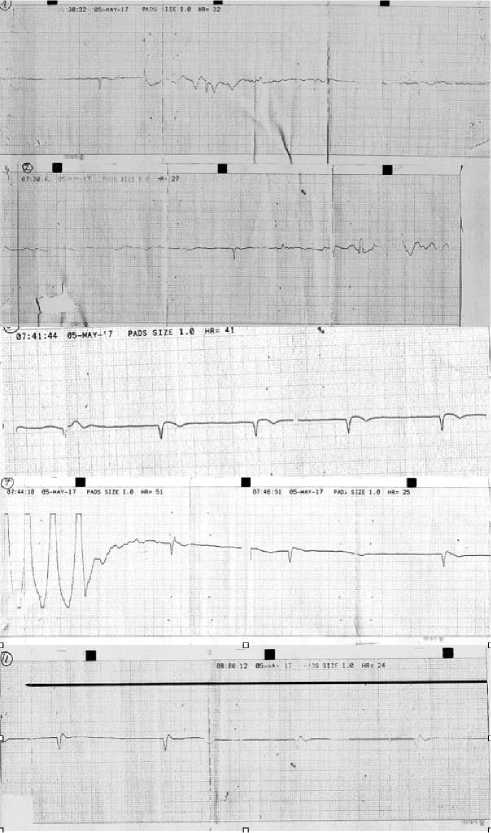
Рис. 2. Ритмограмма пациента А., 74 года, при проведении сердечно-легочной реанимации
При проведении целевой экспертизы качества медицинской помощи (ЭКМП) страховой медицинской организацией экспертом по данному случаю выставлен код дефекта 3.2.5 («невыполнение, ненадлежащее выполнение необходимых пациенту лечебных мероприятий в соответствии со стандартами медицинской помощи по вопросам оказания медицинской помощи и сложившейся клинической практикой, приведших к летальному исходу»). Согласно выводу эксперта, реанимационные мероприятия прекращены преждевременно при сохраняющейся электрической активности сердца в момент констатации биологической смерти. Медицинская организация с такими выводами не согласилась, однако неоднократно проведенные реэкспертизы оставили решение без изменений. Основной документ, на который ссылаются эксперты страховых компаний, — Клинические рекомендации (протокол) при оказании скорой медицинской помощи при внезапной сердечной смерти — утвержден на заседании Правления общероссийской общественной организации «Российское общество скорой медицинской помощи» 23 января 2014 г. в Казани, где в пункте 13 отражено следующее: «Прекратить реанимационные мероприятия можно только в тех случаях, когда при использовании всех доступных методов отсутствуют признаки их эффективности в течение 30 мин.
Следует иметь в виду, что начинать отсчет времени необходимо не от начала проведения сердечно-легочной реанимации, а с того момента, когда она перестала быть эффективной, то есть через 30 мин полного отсутствия любой электрической активности сердца, полного отсутствия сознания и спонтанного дыхания» [9]. Данное положение экспертами понимается следующим образом: на фоне электромеханической диссоциации (электрической активности сердца без пульса) сердечно-легочная реанимация проводится до появления на мониторе асистолии. С этого момента следует отработать еще в течение 30 мин, только потом можно прекратить реанимационные мероприятия. Следовательно, практически в каждом случае реанимация в отсутствие эффекта должна длиться гораздо больше 30 мин (кроме случаев фибрилляции желудочков / желудочковой тахикардии), что является противоречием современным представлениям и требованиям медицинской науки по проведению сердечно-легочной реанимации. В обсуждаемом случае ЭМД наблюдалась в течение 30 мин, на фоне которой была прекращена сердечно-легочная реанимация ввиду ее неэффективности, что являлось оправданным и правомерным решением врача.
Постановление Правительства РФ № 950 от 20.09.2012 указывает на возможность прекращения реанимационных мероприятий, если последние были неэффективны в течение 30 мин, без каких-либо указаний на вид остановки кровообращения. Рекомендации Европейского совета по реанимации (2015) и Американской ассоциации сердца указывают на необходимость проведения реанимационных мероприятий в течение всего периода, пока у пациента сохраняется фибрилляция желудочков / желудочковая тахикардия. В случае асистолии необходимо проводить реанимационные мероприятия в течение минимум 20 мин. При отсутствии возможности устранить факторы, приведшие к остановке сердца, реанимационные мероприятия следует прекратить [7, 10, 11].
Приведенный выше клинический случай показывает, что отсутствие четких указаний в рекомендациях на ведение пациентов с ЭМД порождает среди некоторых экспертов их вольную трактовку. Отдельные указания по этому вопросу были нами найдены в ряде источников. В «Основах реаниматологии» (под ред. чл.-корр. АМН СССР В. А. Неговского. 2-е изд. М.: Медицина, 1975) указано: «Отдельная группа нарушений проводимости сердца представляет собой наиболее глубокое нарушение проводимости, распространяющееся на все конечные разветвления проводящей системы внутри миокарда. Последний теряет при этом способность отвечать не только на импульсы, поступающие из очагов автоматии (которые могут при этом регистрироваться на электрокардиограмме еще в течение многих минут после прекращения эффективных сокращений сердца), но и на искусственные механические или электрические раздражения. Это состояние сердца, при котором полностью теряется возбудимость и сократимость, характеризуется потерей мышечного тонуса — атонией миокарда» [12]. Л. В. Усенко, А. В. Царев, Ю. Ю. Кобеляцкии в статье «Сердечно-легочная и церебральная реанимация: новые рекомендации Европейского совета по реанимации 2015 г.» указывают, что «сердечно-легочную реанимацию необходимо проводить так долго, как долго сохраняется на ЭКГ фибрилляция желудочков, поскольку при этом сохраняется минимальный метаболизм в миокарде, что обеспечивает потенциальную возможность восстановления самостоятельного кровообращения. В случае остановки кровообращения по механизму ЭМД/асистолии, при отсутствии потенциально обратимой причины, сердечно-легочную реанимацию проводят в течение 30 мин, а при ее неэффективности прекращают. Сердечно-легочную реанимацию более 30 мин проводят в случаях гипотермии, утопления в ледяной воде и передозировке лекарственных препаратов» [13]. E. D. Bailey, G. C. Wydro, D. C. Cone в научной публикации «Прекращение реанимации на догоспитальном этапе у взрослых пациентов с нетравматической остановкой сердца» указывают, что у пациента, у которого на мониторе сохраняется желудочковая фибрилляция / желудочковая тахикардия, реанимационные мероприятия должны быть продолжены. «У пациентов с асистолией или беспульсовой электрической активностью сердца должен быть тщательно рассмотрен вопрос о прекращении реанимации вне стационара» (перевод автора) [14].
Безусловно, при прекращении сердечно-легочной реанимации должны учитываться все факторы, включающие медицинский анамнез, ритм во время остановки сердца, реакция на реанимационные меры, длительность реанимации, а также прогноз. Однако есть еще один важный момент для догоспитального этапа — вопрос о том, кто будет принимать решение о прекращении сердечно- легочной реанимации и, по сути, возложит ответственность на себя. Если в стационаре есть возможность проведения консилиума и принятия коллективного решения, то врач (фельдшер) СМП лишен этой возможности. Согласно Рекомендациям Европейского совета по реанимации (2015), решение отказаться от сердечно-легочной реанимации принимает лидер команды, но после консультации с другими ее членами [7].
Следует также напомнить о том, что в основе сердечно-легочной реанимации всегда лежала концепция сохранения активности мозга. Смерть мозга приравнивается к смерти пациента [4, 15], а пациент с констатированной смертью мозга и сохраненной сердечной деятельностью может существовать годы, создавая не только медицинскую, но и большую социальную проблему.
Продолжая анализ представленного клинического случая, хотим обратить внимание, что отдельными экспертами возможная тромбоэмболия легочной артерии рассматривалась как потенциально устранимая причина остановки сердца, то есть предлагалось проведение системной тромболитической терапии на догоспитальном этапе. Однако данный вид медицинской помощи во вне-больничных условиях на сегодняшний день не предусмотрен соответствующим стандартом [10].
Заключение
Таким образом, имеется необходимость разработки и утверждения на самом высоком уровне единого алгоритма (протокола), в котором наряду с остальными должен быть рассмотрен вопрос критериев прекращения реанимационных мероприятий при различных условиях во избежание разночтений в принципиальном вопросе проведения сердечно-легочной реанимации.
Список литературы Сердечно-легочная реанимация на догоспитальном этапе: критерии прекращения реанимационных мероприятий (разбор клинического случая)
- Федеральный закон от 29.11.2010 № 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации»
- Барсукова И. М., Стожаров В. В. Менеджмент качества в деятельности службы скорой медицинской помощи. Скорая медицинская помощь. 2014; 1: 33-41
- Первичная сердечно-легочная реанимация. Национальное руководство «Скорая медицинская помощь». Под ред. С. Ф. Багненко, М. Ш. Хубутия, А. Г. Мирошниченко, И. П. Миннуллина. М.: ГЭОТАР-Медиа; 2015: 136-157
- Постановление Правительства РФ от 20.09.2012 № 950 «Об утверждении Правил определения момента смерти человека, в том числе критериев и процедуры установления смерти человека, Правил прекращения реанимационных мероприятий и формы протокола установления смерти человека»
- Приказ Министерства здравоохранения РФ от 05.07.2016 № 454н «Об утверждении стандарта скорой медицинской помощи при внезапной сердечной смерти»
- Приказ Министерства здравоохранения Российской Федерации от 15.11.2012 № 919н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «анестезиология и реаниматология»»
- Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации (пересмотр 2015 г.). Под ред. В. В. Мороза. М.: НИИОР, НСР; 2016: 192
- Руксин В. В. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при внезапной сердечной смерти. Национальное руководство «Скорая медицинская помощь». Под ред. С. Ф. Багненко, М. Ш. Хубутия, А. Г. Мирошниченко, И. П. Миннуллина. М.: ГЭОТАР-Медиа; 2015: 158-164
- Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при внезапной сердечной смерти (Национальные клинические рекомендации). Федеральная электронная медицинская библиотека
- Приказ Минздрава России от 20.12.2012 № 1126н «Об утверждении стандарта скорой медицинской помощи при легочной эмболии»
- Bossaert L. L., Perkins G. D., Askitopoulou H., Raffay V. I., Greif R., Haywood K. L., Mentzelopoulos S. D., Nolan J. P., Van de Voorde P., Xanthos Th. T. European Resuscitation Council Guidelines for Resuscitation 2015 Section 11. The ethics of Resuscitation and end-of-life decisions. Resuscitation. 2015; 95: 305-306.
- Основы реаниматологии. Под ред. В. А. Неговского. М.: Медицина; 1975: 360
- Усенко Л. В., Царев А. В., Кобеляцкий Ю. Ю. Сердечнолегочная и церебральная реанимация: новые рекомендации Европейского совета по реанимации 2015 г. Медицина неотложных состояний. 2016; 4(75): 25-35
- Bailey E. D., Wydro G. C., Cone D. C. Termination of resuscitation in the prehospital setting for adult patients suffering nontraumatic cardiac arrest. National Association of EMS Physicians Standards and Clinical Practice Committee. Prehosp. Emerg. Care. 2000 Apr-Jun; 4(2): 190-195.
- Приказ Министерства здравоохранения Российской Федерации от 25.12.2014 № 908н «О Порядке установления диагноза смерти мозга человека»


