Синдром Хоффмана как редкое проявление гипотиреоза: современные представления о механизмах развития и диагностике
Автор: Мамедова Т.И., Резниченко К.А., Тимофеев Е.В.
Журнал: Juvenis scientia @jscientia
Рубрика: Обзорные статьи
Статья в выпуске: 6 т.10, 2024 года.
Бесплатный доступ
Гипотиреоз является одним из наиболее распространённых эндокринных нарушений, которое встречается не менее чем у 5% популяции. Клиническая картина гипотиреоза зачастую неспецифична, а единственными жалобами пациента могут быть мышечные симптомы, такие как ригидность, миалгии, судороги и быстрая утомляемость. Дифференциальная диагностика в таких случаях затруднительна, требуется исключение большого числа заболеваний, в то же время поздно выявленный гипотиреоз может привести к осложнениям со стороны практически всех систем организма, в первую очередь - сердечно-сосудистой и нервной. Со стороны опорно-двигательного аппарата гипотиреоз опасен развитием рабдомиолиза, синдрома Хоффмана и миастении гравис. Хотя патогенез гипотиреоидной миопатии не до конца изучен, предполагаемые механизмы разрушения мышечной ткани базируются на снижении окислительной способности митохондрий и аномальном гликогенолизе, приводящих к ряду метаболических дисфункций. Клиническая и биохимическая оценка гипотиреоидной миопатии была проведена на основе двадцати четырёх случаев, описанных в англоязычной литературе с 1975 г. по 2024 г. У всех исследуемых наблюдалось повышение уровня сывороточной креатинфосфокиназы (КФК), которое не обязательно коррелирует с тяжестью миопатических симптомов и не объясняет причину предполагаемого поражения мышц. Облигатной жалобой является мышечная слабость, другими распространёнными проявлениями были замедление сухожильных рефлексов с медленной фазой расслабления, миалгии, судороги и мышечная индурация при отсутствии гипертрофии и ригидности мышцы. Одной клинической картины может быть недостаточно для диагностики у обследуемых гипотиреоидной миопатии, поэтому уровень ТТГ в сыворотке крови следует регулярно определять у всех пациентов с мышечной слабостью или повышением уровня КФК.
Синдром хоффмана, гипотиреоз, гипотиреоидная миопатия, тиреотропный гормон (ттг), креатининфосфокиназа (кфк), дифференциальная диагностика, редкие осложнения
Короткий адрес: https://sciup.org/14132270
IDR: 14132270 | DOI: 10.32415/jscientia_2024_10_6_19-36
Hoffmann’s syndrome as a rare manifestation of hypothyroidism: current views on mechanisms of development and diagnosis
Hypothyroidism is one of the most common endocrine disorders, occurring in at least 5% of the population. The clinical picture of hypothyroidism is often non-specific, and the only complaints of the patient may include muscular symptoms such as stiffness, myalgias, cramps and rapid fatigue. Differential diagnosis in such cases is difficult, requiring the exclusion of many diseases. Meanwhile, late detection of hypothyroidism can lead to complications affecting almost all systems of the body, primarily cardiovascular and nervous. Regarding the musculoskeletal system, hypothyroidism is dangerous due to the risk of rhabdomyolysis, Hoffmann’s syndrome and myasthenia gravis. Although the pathogenesis of hypothyroid myopathy is not fully understood, the presumed mechanisms of muscle tissue destruction are based on a decrease in the oxidative capacity of mitochondria and abnormal glycogenolysis, leading to several metabolic dysfunctions. The clinical and biochemical evaluation of hypothyroid myopathy was based on twenty-four cases described in the English-language literature from 1975 to 2024. All subjects studied had an elevation of serum creatine phosphokinase (CK). This elevation does not necessarily correlate with the severity of myopathic symptoms and does not explain the cause of the presumed muscle damage. The obligatory clinical manifestation is muscle weakness. Other common clinical manifestations included slowed tendon reflexes with a slow relaxation phase, myalgia, cramps and muscle induration in the absence of muscle hypertrophy and stiffness. Clinical presentation alone is not sufficient to diagnose hypothyroid myopathy, so serum TSH levels should be evaluated in all patients with muscle weakness or elevated CK levels.
Текст обзорной статьи Синдром Хоффмана как редкое проявление гипотиреоза: современные представления о механизмах развития и диагностике
This article is licensed under a Creative Commons Attribution 4.0 International License © Mamedova T.I., Reznichenko K.A., Timofeev E.V., 2024
Гипотиреоз — клинический синдром, вызванный стойким дефицитом гормонов щитовидной железы или снижением их биологического эффекта на тканевом уровне. Частота гипотиреоза в различных популяциях варьирует [1]. Так, в Европе предполагаемая распространённость данной патологии среди населения в целом составляет 0,2–5,3% [2]. В девяти европейских странах, по данным метаанализа семи исследований, распространённость недиагностированного гипотиреоза, включая как манифестную, так и субклиническую формы, была оценена примерно в 5% [3]. Тот же метаанализ рассчитал показатель заболеваемости на уровне 226,2 на 100000 в год. Исследования, изучающие зависимость развития гипотиреоза от пола и расовой принадлежности, показали, что среди женщин гипотиреоз встречается в 8–9 раз чаще, при этом его распространённость увеличивается с возрастом, пик заболеваемости приходится на период от 30 до 50 лет [4, 5]. Также гипотиреоз более распространён среди людей европеоидной расы [6].
Причины развития гипотиреоза разнообразны и могут включать как заболевания самой щитовидной железы, так и нарушения на уровне центральных механизмов регуляции. Наиболее частой причиной вторичного гипотиреоза являются инвазивные поражения гипофиза (аденомы), вызывающие эндокринные расстройства путём сдавления сосудов гипоталамо-гипофизарного портального кровотока и приводящие к апоплексии гипофиза [7]. Другими причинами гипотиреоза, кроме йодо-дефицита, являются инфильтративные поражения щитовидной железы, как аутоиммунной, так и инфекционной природы (саркоидоз, туберкулёз, тиреоидит Хашимото), травмы, изолированные генетические мутации, идиопатические нарушения, затрагивающие изменение факторов транскрипции, и ятрогения (например, противоопухолевый препарат лиганд RXR — бексаротен может вызывать клиническую и биохимическую картину гипотиреоза) [8].
Доказано, что при гипотиреозе нарушается функция практически всех систем органов, и в случае долгого отсутствия заместительной гормональной терапии можно наблюдать следующие осложнения [9]:
-
1. Гипотиреоидная кома. Это клиническое состояние, возникающее в результате тяжёлого и длительного дефицита гормонов щитовидной железы, который подавляет компенсаторные механизмы организма [10]. Специфическим клиническим признаком такой комы служит гипотермия (<35 °C), являющаяся ключевым симптомом данного состояния и позволяющая заподозрить и диагностировать гипотиреоз в качестве причины комы [11].
-
2. Нарушение фертильности и физиологического течения беременности. Повышенная выработка тиреотропного гормона (ТТГ) связана с увеличением концентрации тиролиберина в гипоталамусе, который также стимулирует высвобождение пролактина [12]. Гиперпролактинемия отрицательно влияет на фертильный потенциал, нарушая секрецию го-надотропин-рилизинг-гормона и, следовательно, на функцию яичников. У женщин с гипотиреозом снижается фертильность, а у беременных повышается риск различной патологии беременности, например, отслойки плаценты [13].
-
3. Со стороны сердечно-сосудистой системы: дислипидемия, кардиомиопатия с развитием сердечной недостаточности и нарушениями ритма, брадикардия и артериальная гипотензия [14].
-
4. Угнетение функций центральной нервной системы — замедление мышления и речи, снижение внимания и апатия часто возникают при явном гипотиреозе, и пациенту может быть ошибочно поставлен диагноз депрессии, но зарегистрированы также и случаи проявления сильного возбуждения, которое может достигать уровня психоза — «мик-седемное безумие» [15].
-
5. Хроническая болезнь почек. Тироксин влияет на почки, как через системные гемодинамические изменения, так и через прямое воздействие на их функцию через ренин-ангиотензин-альдостеро-новую систему, которая участвует в регуляции почечной перфузии [16]. За счёт влияния на почки гипотиреоз может опосредованно привести к снижению сердечного выброса, образования эритроцитов и продукции почечных вазодилататоров, включая фактор роста эндотелия сосудов и инсулиноподобный фактор роста, а также к повышению периферического сосудистого сопротивле-
- ния и почечной вазоконстрикции. Эти изменения в конечном итоге приводят к снижению скорости клубочковой фильтрации [17].
-
6. Миопатия. Точная этиология миопатии, ассоциированной с гипотиреозом, не ясна. Наиболее распространённая в настоящее время гипотеза о её развитии заключается в том, что дефицит Т3 приводит к гликогенолизу с интенсивным истощением резервов глюкозы в периоды мышечной активности, митохондриальному окислительному метаболизму с нарушением гидролиза АТФ и аномальному обороту триглицеридов, что снижает запас мышечной энергии, необходимой для сокращения и расслабления мышц, вызывая ряд метаболических сдвигов [18].
Распространённость симптоматики со стороны опорно-двигательного аппарата у пациентов с манифестным гипотиреозом оценивается в 30–80% — поражаются в первую очередь проксимальные мышцы [19]. Эти симптомы обычно слабо выражены и включают в себя мышечную слабость, миалгии, мышечную индурацию при отсутствии гипертрофии и ригидности, замедление сухожильных рефлексов [20]. Однако были описаны и более сложные формы миопатий, связанных с гипотиреозом [21]:
-
1. Синдром Хоффмана. Характеризуется псевдогипертрофией, слабостью и скованностью дистальных мышц (в основном икроножных). Механизм псевдогипертрофии включает в себя увеличение отложения гликозаминогликанов в миоцитах, а также замещение мышечных волокон IIb типа на I тип, что приводит к замедлению сокращения мышц [21]. Подобный синдром наблюдается и у детей, у которых он носит название синдрома Кохера-Дебре-Семильена [22].
-
2. Миастения гравис. Аутоиммунная патология, определяющаяся развитием специфических антител против постсинаптических ацетилхолиновых рецепторов, следствием чего является флуктуирующая мышечная слабость [23].
-
3. Рабдомиолиз. Редкое, но потенциально опасное для жизни осложнение гипотиреоза, отличающееся усиленным распадом волокон скелетных мышц и выбросом внутриклеточных компонентов в кровоток [24].
ПАТОГЕНЕЗ МИОПАТИИПРИ ГИПОТИРЕОЗЕ
Известно, что тиреоидные гормоны регулируют функцию скелетных и гладких мышц, миогенез и энергетический обмен в миоцитах [25]. При снижении уровня тиреоидных гормонов нарушаются окислительные процессы и метаболизм гликогена в актин-миозиновой единице, что приводит к развитию клинических проявлений миопатии [9]. При этом T3 определяет активность окислительных процессов в митохондриях, тем самым влияя на скорость сокращения и расслабления мышечных волокон [26], а его снижение приводит к устойчивой контрактуре мышц, связанной с замедленным расслаблением из-за малого повторного накопления кальция саркоплазматическим ретикулумом и задержкой работы миозина, — кратковременной миоэдеме [27]. С другой стороны, дефицит Т4 приводит к снижению окислительной способности митохондрий, аномальному гликогенолизу и ин-сулинорезистентности миоцитов, вследствие чего развивается фрагментарная атрофия мышечных волокон типа IIb, что приводит к замедлению мышечного сокращения. Возникающий при этом окислительный стресс вызывает повреждение мышечных клеток и рабдомиолиз [9] скелетной и гладкой мускулатуры, отражаясь негативно на функции внутренних органов, в первую очередь — сердца [28].
Одним из клинически значимых проявлений поражения мускулатуры при гипотиреозе является повреждение миокарда. Предполагается, что в основе поражения сердца лежит дисметаболизм глутатиона — одного из ключевых звеньев антиоксидантной системы организма, с нарушением синтеза которого клетки миокарда подвергаются мукоидному набуханию и, как следствие, разрушению. Нарушение релаксации гладкомышечных клеток сосудов и снижение доступности эндотелиального оксида азота влияют на объём сердечного выброса, вызывая каскадный эффект повышения артериальной жёсткости и увеличение системного сосудистого сопротивления [29]. На молекулярном уровне эти изменения являются результатом усиления экспрессии фосфоламбана, который ингибирует Сa2+-АТФазу, тем самым увеличивая время диастолы, в результате чего частота сердечных сокращений уменьшается. Тяжёлый гипотиреоз также может вызывать появление перикардиального выпота. Хотя механизм его развития до конца не ясен, были высказаны предположения о повышенной проницаемости капилляров и сниженном лимфатическом дренаже из перикардиального пространства [14]. Можно предполагать аналогичные биохимические сдвиги в клетках скелетной мускулатуры.
ДИАГНОСТИКА
Жалобы пациентов с синдромом Хоффмана часто имеют неспецифический характер и применимы практически ко всем людям, страдающих гипотиреозом: прогрессирующая слабость, вялость, непереносимость холода, головная боль, сухость кожных покровов и слизистых [19]. Важными для диагностики данного синдрома признаками являются нарушения со стороны опорно-двигательного аппарата — псевдогипертрофия мышц верхних и нижних конечностей, миалгии, не купирующиеся анальгетиками, возникновение трудностей с выполнением простых движений, мышечные судороги и состояния, связанные с нарушением функции гладкой мускулатуры, такие как запоры и дизурия [30].
При физической оценке проксимальной мышечной силы таких пациентов с помощью теста 6-минутной ходьбы и динамометрии наблюдается задержка расслабления сухожилий, которая объясняется нарушением активности АТФазы миозина и низкой скоростью обмена АТФ в скелетных мышцах. Это даёт ответ на вопрос, почему как прямые, так и косвенные тесты на расслабление мышц (магнитно-резонансная томография четырехглавой мышцы (MMR) и время расслабления голеностопного сустава) являются лишь немногим более чувствительными при выявлении данного синдрома, чем клиническое обследование (рис. 1) [31]. Часто таких пациентов ошибочно направляют к неврологу, поэтому грамотная стратегия диагностики важна для своевременного начала лечения, которое позволяет предотвратить развитие более серьёзных осложнений.
Электромиография (ЭМГ) (рис. 2) демонстрирует низко- или малоамплитудные потенциалы,
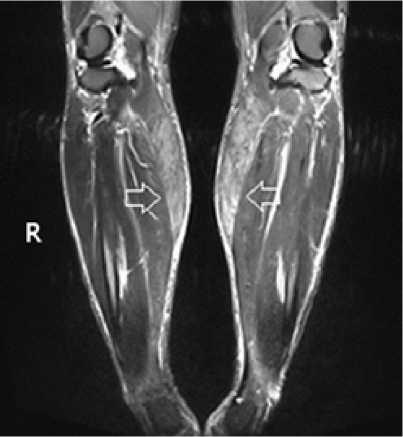
Рисунок 1. Магнитно-резонансная томография четырехглавых мышц больного с синдромом Хоффмана. Стрелками показана повышенная интенсивность сигнала на Т2-взвешенных изображениях [из 21]. / Figure 1. Magnetic resonance imaging of the quadriceps muscles in a patient with Hoffmann’s syndrome. Arrows indicate increased signal intensity on T2-weighted images [from 21].
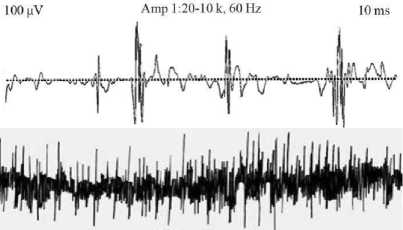
Рисунок 2. Электромиография четырехглавой мышцы больного с синдромом Хоффмана и в норме (внизу) [из 21]. / Figure 2. Electromyography of the quadriceps muscle in a patient with Hoffmann’s syndrome and a normal subject (below) [from 21].
выявление которых может помочь в диагностике гипотиреоидной миопатии [26]. По сравнению с миозитом при гипотиреозе наблюдаются кратковременные, малоамплитудные и часто поли-
фазные двигательные движения в покое, а также снижение амплитуды сигнала при умеренном напряжении двигательных единиц, что указывает на миопатический процесс [32].
При гистологическом исследовании мышц описывают отёкшую и бледную мышечную ткань с исчезновением исчерченности и увеличением расстояния между мышечными волокнами из-за муцинозных отложений. Также могут быть отмечены: гипертрофия мышечных волокон I типа, атрофия мышечных волокон IIb типа, их дегенерация и очаговый некроз [9, 19]. Другими неспецифическими гистопатологическими признаками, которые можно увидеть при оценке гистологических препаратов, являются увеличение количества ядер симпласта, митохондриальные включения, накопление гликогена, аутофагические вакуоли и дезорганизация миофибрилл [26].
В случае гипотиреоидной миопатии низкие уровни тиреоидных гормонов коррелируют с повышением уровня сывороточной креатинкиназы (КФК-ММ) несмотря на то, что данные показатели не обладают специфичностью [26]. Изменение уровня КФК-ММ объясняется тем, что мышечные волокна теряют ферменты из-за их сниженной метаболической эффективности и повышения проницаемости эндотелия [25, 33, 34]. Другие ферменты, такие как трансаминазы, альдолаза и лактатдегидрогенеза, редко выходят за пределы референсных значений [26].
Миопатия остаётся недостаточно изученным проявлением гипотиреоза. В таблице 1 представлена краткая информация о двадцати четырёх случаях гипотиреоидной миопатии, иллюстрирующих спектр клинических и лабораторных изменений, которые могут сопровождать данное заболевание.
При анализе клинических случаев у большинства пациентов с длительным гипотиреозом также были выявлены нарушения со стороны липидного обмена, отражающиеся в увеличении общего холестерина, фракции липопротеинов низкой и очень низкой плотности и триглицеридов и снижении уровня липопротеинов высокой плотности в плазме крови. Все эти показатели могут являться маркерами атерогенеза, который приводит к осложнениям со стороны сердечно-сосудистой системы
-
[46]. В основе данных лабораторных сдвигов лежит влияние тиреоидных гормонов на синтез и метаболизм жирных кислот и холестерина в печени. Основные и наиболее известные эффекты на метаболизм липидов включают: (1) повышенное использование липидных субстратов; (2) мобилизацию триглицеридов в жировой ткани; (3) повышение концентрации неэтерифицированных жирных кислот; (4) изменение активности липо-протеинлипазы [47]; (5) снижение выведения холестерина из кровотока [48]; (6) уменьшение активности рецепторов фракций липопротеинов и (7) белков-переносчиков эфиров холестерина (CETP) [49].
Специфического лечения гипотиреоидной миопатии не разработано. Обычно наблюдается хороший клинический эффект при назначении адекватных доз заместительной терапии левотироксином. В отдельных случаях могут назначаться лечебная физкультура и физиотерапевтические мероприятия для восстановления тонуса мышц [50].
ЗАКЛЮЧЕНИЕ
Синдром Хоффмана — редкая форма гипотиреоидной миопатии, характеризующаяся псевдогипертрофией, слабостью и скованностью дистальных мышц. Данный синдром не является патогномоничным в отношении гипотиреоза, но играет важную роль в его дифференциальной диагностике. В случае проведения заместительной гормональной терапии левотироксином синдром Хоффмана имеет благоприятный прогноз, поэтому скрининговая оценка тиреоидного статуса пациентов с повышенными уровнями мышечных ферментов имеет большое значение для своевременной диагностики гипотиреоза, его лечения и профилактики осложнений.
Финансирование: Авторы заявляют об отсутствии финансирования.
Список литературы Синдром Хоффмана как редкое проявление гипотиреоза: современные представления о механизмах развития и диагностике
- Åsvold BO, Vatten LJ, Bjøro T. Changes in the prevalence of hypothyroidism: the HUNT Study in Norway. European journal of endocrinology. 2013;169(5):613-620. DOI: 10.1530/EJE-13-0459
- Garmendia Madariaga A, Santos Palacios S, Guillén-Grima F et al. The incidence and prevalence of thyroid dysfunction in Europe: a meta-analysis. J Clin Endocrinol Metab. 2014;99(3):923-31. DOI: 10.1210/jc.2013-2409
- Nygaard B. Primary hypothyroidism. American Family Physician. 2015;91(6):359-360.
- Aoki Y, Belin RM, Clickner R et al. Serum TSH and total T4 in the United States population and their association with participant characteristics: National Health and Nutrition Examination Survey (NHANES 1999-2002). Thyroid. 2007;17(12):1211-1223. DOI: 10.1089/thy.2006.0235
- Carlé A, Pedersen IB, Knudsen N et al. Gender differences in symptoms of hypothyroidism: a population-based DanThyr study. Clin Endocrinol (Oxf). 2015;83(5):717-725. DOI: 10.1111/cen.12787. EDN: WPXCHP
- Sichieri R, Baima J, Marante T et al. Low prevalence of hypothyroidism among black and Mulatto people in a population-based study of Brazilian women. Clin Endocrinol (Oxf). 2007;66(6):803-807. DOI: 10.1111/j.1365-2265.2007.02816.x
- Wilson SA, Stem LA, Bruehlman RD. Hypothyroidism: Diagnosis and Treatment. Am Fam Physician. 2021;103(10):605-613.
- Chiovato L, Magri F, Carlé A. Hypothyroidism in Context: Where We’ve Been and Where We’re Going. Adv Ther. 2019;36(Suppl 2):47-58. DOI: 10.1007/s12325-019-01080-8. EDN: URUQNV
- Fariduddin MM, Haq N, Bansal N. Hypothyroid Myopathy. 2024 Jun 7. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024.
- Rivas-Otero D, González-Vidal T, Pujante Alarcón P et al. Myxedema Coma as a Presentation of Panhypopituitarism Secondary to Traumatic Brain Injury. Case Rep Endocrinol. 2024;1(2024):3588840. DOI: 10.1155/2024/3588840. EDN: EQOBXY
- Talha A, Houssam B, Brahim H. Myxedema coma: a review. European Journal of Medical and Health Sciences. 2020;2(3):349. DOI: 10.24018/ejmed.2020.2.3.349
- Abid M, Kapil KS, Syed SA. Complication and management of hypothyroidism - a review. Indian Journal of Drugs. 2016;4(2):42-56.
- Binita G, Suprava P, Mainak C et al. Correlation of prolactin and thyroid hormone concentration with menstrual patterns in infertile women. J Reprod Infertil. 2009;10(3):207-212.
- Udovcic M, Pena RH, Patham B et al. Hypothyroidism and the Heart. Methodist Debakey Cardiovasc J. 2017;13(2):55-59. DOI: 10.14797/mdcj-13-2-55
- Easson WM. Myxedema with psychosis. Arch Gen Psychiatry. 1966;14(3):277-83. DOI: 10.1001/archpsyc.1966.01730090053008
- Agahi S, Amouzegar A, Honarvar M et al. Interrelationship between thyroid hormones and reduced renal function, a review article. Thyroid Res. 2024;17(1):14. DOI: 10.1186/s13044-024-00201-y. EDN: PJYQNM
- Iglesias P, Bajo MA, Selgas R et al.Thyroid dysfunction and kidney disease: An update. Rev Endocr Metab Disord. 2017;18(1):131-144. DOI: 10.1007/s11154-016-9395-7. EDN: CCXEIG
- Zhou Q, Li B, Tian X. Rhabdomyolysis Caused by Hypothyroidism: Research Progress. Horm Metab Res. 2022;54(11):731-735. DOI: 10.1055/a-1951-1646. EDN: DKYIXY
- Aydın H, Fındıklı HA, Tutak AS et al. Muscular hypertrophy as atypical initial presentation of hypothyroidism. Acta Endocrinol (Buchar). 2017;13(4):506-508. DOI: 10.4183/aeb.2017.506
- DeMartino GN, Goldberg AL. A possible explanation of myxedema and hypercholesterolemia in hypothyroidism: control of lysosomal hyaluronidase and cholesterol esterase by thyroid hormones. Enzyme. 1981;26(1):1-7. DOI: 10.1159/000459140
- Lee KW, Kim SH, Kim KJ, Kim et al. A rare manifestation of hypothyroid myopathy: Hoffmann’s syndrome. Endocrinology and Metabolism. 2015;30(4):626-630. DOI: 10.3803/EnM.2015.30.4.626
- Shaw C, Shaw P. Kocher-Debre-Semelaigne Syndrome: Hypothyroid Muscular Pseudohypertrophy-A Rare Report of Two Cases. Case Rep Endocrinol. 2012;2012(1):153143. DOI: 10.1155/2012/153143
- Amin S, Aung M, Gandhi FR et al. Myasthenia Gravis and its Association With Thyroid Diseases. Cureus. 2020;12(9):e10248. DOI: 10.7759/cureus.10248. EDN: WAPVTV
- Salehi N, Agoston E, Munir I et al. Rhabdomyolysis in a Patient with Severe Hypothyroidism. Am J Case Rep. 2017;18:912-918. DOI: 10.12659/AJCR.904691
- Bloise FF, Cordeiro A, Ortiga-Carvalho TM. Role of thyroid hormone in skeletal muscle physiology. J Endocrinol. 2018;236(1):R57-R68. DOI: 10.1530/JOE-16-0611
- Sindoni A, Rodolico C, Pappalardo MA et al. Hypothyroid myopathy: A peculiar clinical presentation of thyroid failure. Review of the literature. Rev Endocr Metab Disord. 2016;17(4):499-519. DOI: 10.1007/s11154-016-9357-0. EDN: KIMQBW
- Emser W, Schimrigk K. Myxedema myopathy: a case report. Eur Neurol. 1977;16(1-6):286-291. DOI: 10.1159/000114910
- Zondek H. Association of myxedema heart and arteriosclerotic heart disease. J Am Med Assoc. 1959;170(16):1920-1921. DOI: 10.1001/jama.1959.63010160003010a
- Shuvy M, Shifman OE, Nusair S et al. Hypothyroidism-induced myocardial damage and heart failure: an overlooked entity. Cardiovasc Pathol. 2009;18(3):183-186. DOI: 10.1016/j.carpath.2007.12.015
- Winter S, Heiling B, Eckardt N et al. Hoffmann’s syndrome in the differential work-up of myopathic complaints: a case report. J Med Case Rep. 2023;17(1):473. DOI: 10.1186/s13256-023-04184-6. EDN: DZOPPN
- Madariaga MG. Polymyositis-like syndrome in hypothyroidism: review of cases reported over the past twenty-five years. Thyroid. 2002;12(4):331-336. DOI: 10.1089/10507250252949478
- Liguori R, Fuglsang-Frederiksen A, Nix W et al. Electromyography in myopathy. Neurophysiol Clin. 1997;27(3):200-203. DOI: 10.1016/S0987-7053(97)83775-6
- Khaleeli AA, Griffith DG, Edwards RH. The clinical presentation of hypothyroid myopathy and its relationship to abnormalities in structure and function of skeletal muscle. Clin Endocrinol (Oxf). 1983;19(3):365-376. DOI: 10.1111/j.1365-2265.1983.tb00010.x
- Finsterer J, Stöllberger C, Grossegger C et al. Hypothyroid myopathy with unusually high serum creatine kinase values. Horm Res. 1999;52(4):205-208. DOI: 10.1159/000023462
- Vasconcellos LF, Peixoto MC, de Oliveira TN et al. Hoffman’s syndrome: pseudohypertrophic myopathy as initial manifestation of hypothyroidism. Case report. Arq Neuropsiquiatr. 2003;61(3B):851-854. DOI: 10.1590/S0004-282X2003000500027
- Tuncel D, Cetinkaya A, Kaya B et al. Hoffmann’s syndrome: a case report. Med Princ Pract. 2008;17(4):346-348. DOI: 10.1159/000129619
- Garg A, Helbig M, Schauer M et al. A Complex Case of Polymyositis Overlapping With Hypothyroid Myopathy Without Underlying Autoimmune Thyroid Disorder. Cureus. 2020;12(6):e8629. DOI: 10.7759/cureus.8629. EDN: ACSGCH
- Benavides VC, Rivkees SA. Myopathy Associated with Acute Hypothyroidism following Radioiodine Therapy for Graves Disease in an Adolescent. Int J Pediatr Endocrinol. 2010;2010:717303. DOI: 10.1186/1687-9856-2010-717303
- Elkina S, Stoyanova V, Halvadzhiyan I, et al. Hypothyroid Myopathy-A Rare Case from Paediatric Practice. Children (Basel). 2024;11(4):400. DOI: 10.3390/children11040400. EDN: DJZDHY
- Senanayake HM, Dedigama AD, De Alwis RP et al. Hoffmann syndrome: a case report. Int Arch Med. 2014;7(1):2. DOI: 10.1186/1755-7682-7-2
- Hochberg MC, Koppes GM, Edwards CQ et al. Hypothyroidism presenting as a polymyositis-like syndrome. Report of two cases. Arthritis Rheum. 1976;19(6):1363-1366. DOI: 10.1002/art.1780190621
- Mastaglia FL, Ojeda VJ, Sarnat HB et al. Myopathies associated with hypothyroidism: a review based upon 13 cases. Aust N Z J Med. 1988;18(6):799-806. DOI: 10.1111/j.1445-5994.1988.tb00185.x
- Mace BE, Mallya RK, Staffurth JS. Severe myxoedema presenting with chondrocalcinosis and polymyositis. J R Soc Med. 1980;73(12):887-888. DOI: 10.1177/014107688007301214
- Scott KR, Simmons Z, Boyer PJ. Hypothyroid myopathy with a strikingly elevated serum creatine kinase level. Muscle Nerve. 2002;26(1):141-144. DOI: 10.1002/mus.10128
- Chakraborty A, Chakraborty D, Trivedi AS et al. Hoffmann’s syndrome: A case report. Journal of Evolution of Medical and Dental Sciences. 2014;3(18):4772-4474. DOI: 10.14260/jemds/2014/2509
- Liu H, Peng D. Update on dyslipidemia in hypothyroidism: the mechanism of dyslipidemia in hypothyroidism. Endocr Connect. 2022;11(2):e210002. DOI: 10.1530/ec-21-0002. EDN: YXDZPA
- Pucci E, Chiovato L, Pinchera A. Thyroid and lipid metabolism. Int J Obes Relat Metab Disord. 2000;24 Suppl 2:S109-112. DOI: 10.1038/sj.ijo.0801292
- Sinha RA, Singh BK, Yen PM. Direct effects of thyroid hormones on hepatic lipid metabolism. Nat Rev Endocrinol. 2018;14(5):259-269. DOI: 10.1038/nrendo.2018.10. EDN: YGPBMD
- DeMartino GN, Goldberg AL. A possible explanation of myxedema and hypercholesterolemia in hypothyroidism: control of lysosomal hyaluronidase and cholesterol esterase by thyroid hormones. Enzyme. 1981;26(1):1-7. DOI: 10.1159/000459140
- Wiseman SA, Powell JT, Humphries SE et al. The magnitude of the hypercholesterolemia of hypothyroidism is associated with variation in the low density lipoprotein receptor gene. J Clin Endocrinol Metab. 1993;77(1):108-112.


