Случай успешного системного тромболизиса при массивной тромбоэмболии легочной артерии на фоне беременности
Автор: Тюкачев В.Е., Окс Даниил Александрович, Бутылкин А.А.
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Случаи из клинической практики
Статья в выпуске: 3 т.21, 2017 года.
Бесплатный доступ
Мы представляем клинический случай успешного системного тромболизиса у беременной пациентки с массивной тромбоэмболией легочной артерии. Больная 29 лет со сроком беременности 28 нед. госпитализирована через 2 ч с момента внезапно возникшего удушья, пресинкопального состояния. Отмечена гипотония до 90/50 мм рт. ст. На электрокардиограмме регистрировались признаки перегрузки правых камер сердца в виде типичного синдрома S1 - Q3 - T3 (Мак-Джина - Уайта) и признака Косуге. По данным эхокардиоскопии верифицированы легочная гипертензия 3-й ст. (81 мм рт. ст.), увеличение правого предсердия и желудочка, трикуспидальная регургитация 3-й ст. По результатам мультиспиральной компьютерной томографии органов грудной полости с контрастированием легочной артерии выявлены дефект контрастирования правой главной легочной артерии, окклюзирующий просвет и тромботические массы, распространяющиеся на бифуркацию левой главной легочной артерии («тромб-наездник»). Начата тромболитическая терапия рекомбинантным тканевым активатором плазминогена (алтеплаза 10 мг болюсно, затем 90 мг в течение 2 ч). Пациентка ежедневно осматривалась гинекологом, оценивалась жизнеспособность плода, контроль за возможными геморрагическими осложнениями со стороны плаценты. Уже по окончании тромболизиса пациентка отмечала клиническое улучшение в виде регресса одышки. По данным контрольной эхокардиоскопии, признаки перегрузки правых камер сердца полностью регрессировали. Осложнений ни у матери, ни у плода в последующие дни до выписки не было. Неосложненные роды 25.05.16 через естественные родовые пути живой доношенной девочкой. Таким образом, при жизнеугрожающей массивной тромбоэмболии легочной артерии применение общих принципов диагностики и лечения данного заболевания у пациенток с беременностью является оправданным. Проведение тромболизиса при массивной тромбоэмболии легочной артерии позволяет уменьшить проявления легочной гипертензии, правожелудочковой недостаточности, провести роды в срок. Используемые тромболитические препараты не имеют тератогенного эффекта на поздних сроках беременности.
Массивная тромбоэмболия легочной артерии, беременность, тромболизис, алтеплаза
Короткий адрес: https://sciup.org/142140811
IDR: 142140811 | DOI: 10.21688/1681-3472-2017-3-95-99
A case of successful systemic thrombolysis in massive thromboembolia of pulmonary artery against the background of pregnancy
We present a clinical case of successful systemic thrombolysis in a pregnant patient with massive pulmonary embolism. A 29-year old patient at 28 weeks of pregnancy was hospitalized 2 hours after sudden suffocation in a presyncopal state and hypotension of 90/50 mm Hg. ECG showed the signs of overload of right heart chambers in the form of a typical S1-Q3-T3 (McGinn-White) syndrome, as well as the Kosuge sign. Echocardiography verified pulmonary 3 Grade hypertension (81 mm Hg), enlargement of the right atrium and ventricle, 3 Grade tricuspid regurgitation and paradoxical movement of the interventricular septum. Multislice computed tomography of the chest with contrast of the pulmonary artery revealed a defect of contrast in the right main pulmonary artery, occlusive clearance, and thrombotic mass, extending to the bifurcation of the left main pulmonary artery ("clot - rider"). Thrombolytic therapy was started with recombinant tissue plasminogen activator (alteplase 10 mg bolus, then 90 mg for 2 hours). The patient was daily examined by a gynecologist. The viability of the fetus, monitoring of possible hemorrhagic complications of the placenta were evaluated. After thrombolysis, the patient began to note clinical improvement in the form of a regression of dyspnea. According to echocardioscopy control, the signs of overload of right heart chambers completely regressed. There were no complications both in the mother and in the fetus during the subsequent days until discharge. On 25.05.16 there was uncomplicated delivery vaginally of live full-term girl. Thus, when there is life-threatening massive pulmonary embolism, the application of General principles of diagnosis and treatment of this disease in patients with pregnancy is warranted. The carrying out of thrombolytic therapy in massive pulmonary embolism enables to reduce the manifestations of pulmonary hypertension, right ventricular failure, and to conduct births on time. Used intravenous thrombolytics have no teratogenic effect in the later stages of pregnancy.
Текст научной статьи Случай успешного системного тромболизиса при массивной тромбоэмболии легочной артерии на фоне беременности
Тромбозы глубоких вен и связанная с ними тромбоэмболия легочной артерии (ТЭЛА) являются одной из главных причин материнской смертности в мире. Венозные тромбоэмболические события осложняют течение 1 на 1 000 беременностей [1] и примерно в 10 раз чаще по сравнению с обычной популяцией [2, 3]. Беременность является физиологическим состоянием, но одновременно и фактором риска по венозным тромбоэмболическим осложнениям ввиду активации всех компонентов триады Вирхова. С момента зачатия возникает гиперкоагуляция, которая нормализуется спустя 6–8 нед. после родов [5]. На фоне вазодила- тирующего эффекта гормонов беременности, а также компрессии вен малого таза увеличенной беременной маткой происходят снижение скорости кровотока и венозный застой в системе нижней полой вены. Наконец, в независимости от способа родов, естественные родовые пути или с помощью кесарева сечения, происходит повреждение интимы сосудов. Все перечисленные факторы способствуют венозным тромбоэмболическим осложнениям.
При тромбоэмболии легочной артерии во время беременности традиционно придерживаются консервативного лечения нефракционированными или низкомолекулярными гепаринами, однако тяжелые расстройства гемодинамики, связанные с большим объ-

Статья доступна по лицензии Creative Commons Attribution 4.0.
емом эмболии легочного русла, требуют немедленного агрессивного лечения, чтобы спасти мать и ребенка [6]. В настоящий момент имеется крайне ограниченный опыт в проведении тромболитической терапии у беременных при ТЭЛА [9]. По данным литературы, на сегодняшний день в мире зарегистрировано всего лишь 18 сообщений о случаях системного тромболизиса у беременных с ТЭЛА, но во всех статьях результаты сопоставимы с данным методом лечения в обычной популяции с точки зрения летальности и осложнений [4, 9].
Клинический случай
Пациентка П., 29 лет, в тяжелом состоянии по срочным показаниям 4.03.2016 г. доставлена сантранс-портом из Республиканского перинатального центра в Республиканскую больницу им. В.А. Баранова (г. Петрозаводск). Госпитализирована в кардиохирургическое отделение, транспортирована в палату реанимации. Пациентка со второй беременностью сроком 28 нед. Первая беременность была замершая, закончилась выскабливанием матки. В данную беременность диагностирована истмико-цервикальная недостаточность 1-й ст., в связи с чем установлен акушерский пессарий. Пациентка находилась под наблюдением гинеколога женской консультации Республиканского перинатального центра. 4.03.2016 г. по пути на очередной прием гинеколога на фоне полного благополучия возникла клиника пресинкопального состояния, появилась одышка в покое, усиливающаяся при минимальной физической нагрузке. Также пациентка отмечала учащенное сердцебиение, слабость, головокружение, тошноту; была однократная рвота. Госпитализирована в палату реанимации Республиканского перинатального центра. Начата посиндромное лечение — инсуфляция кислорода в связи с десатурацией до 86%, антиаритми-ческая терапия. На фоне лечения отмечено повышение сатурации до 94%. По клиническим данным заподозрена тромбоэмболия легочной артерии с высокой вероятностью по индексу Wells [7]. Переведена в Республиканскую больницу им. В.А. Баранова. На момент осмотра в сознании, возбуждена, ажитирована. Определены умеренная гипотония до 90/70 мм рт. ст., выраженная тахикардия с частотой сердечных сокращений до 130 уд./мин и тахипноэ до 30 уд./мин. Отмечен диффузный цианоз кожи лица и шеи. Отек нижних конечностей не выявлен, умеренная болезненность при пальпации икроножных мышц левой голени. На фоне продолженной посиндромной терапии начат диагностический поиск.
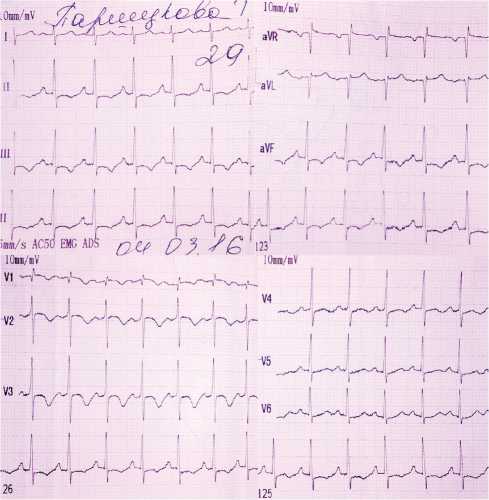
Рис. 1. Электрокардиограмма пациентки П., 29 лет
Fig. 1. Patient P., 29 years old, electrocardiogram
На электрокардиограмме (рис. 1) регистрировались синусовая тахикардия до 130 уд./мин и признаки перегрузки правых камер сердца в виде типичного синдрома S1– Q3–T3 (Мак-Джина – Уайта) и признака Косуге (отрицательные зубцы Т II, III, aVF, V1–V5).
В анализе крови значительно повышенный уровень D-димера. По данным эхокардиоскопии (ЭхоКС) верифицирована легочная гипертензия 3-й ст. (81 мм рт. ст.), отмечены увеличение правого предсердия (52 мм) и желудочка (40 мм), трикуспидальная регургитация 3-й ст., парадоксальное движение межжелудочковой перегородки. По результатам дуплексного сканирования вен нижних конечностей выявлены тромботические массы, окклюзи-рующие просвет подколенной и поверхностной бедренной вен слева. Пациентке выполнена мультиспиральная компьютерная томография органов грудной полости с контрастированием легочной артерии (рис. 2). По данным исследования верифицированы центральный дефект контрастирования правой главной ветви легочной артерии, распространяющийся на долевые ветви, массивный пристеночный дефект контрастирования левой главной ветви легочной артерии, распространяющийся на бифуркацию («тромб-наездник») и долевые ветви. Сегментарные артерии с обеих сторон контрастировались фрагментами.
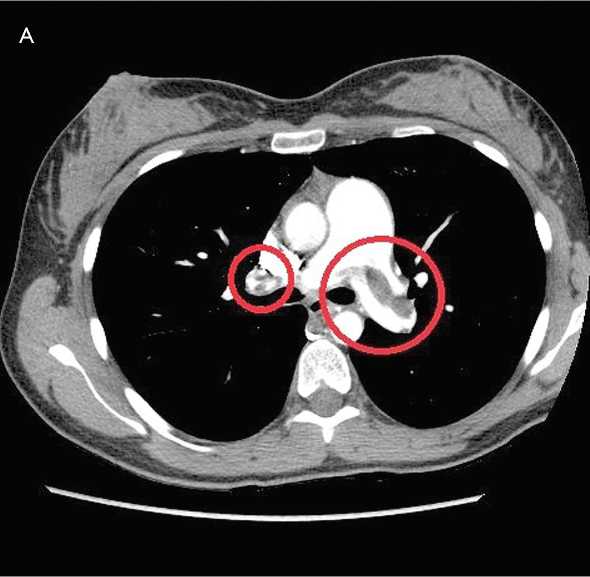
Рис. 2. Мультиспиральная компьютерная томография органов грудной полости с контрастированием легочной артерии: аксиальная проекция ( А) ; фронтальная проекция ( B )
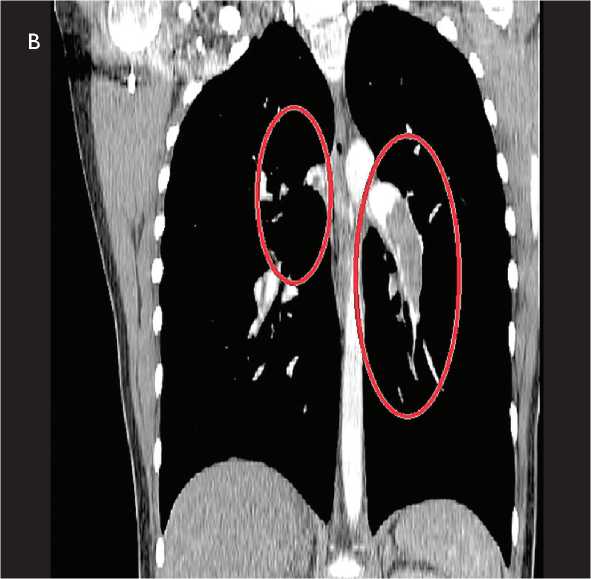
Fig. 2. Multispiral computed tomography of thoracic organs with pulmonary artery contrasting: axial view ( A ); front view ( B )
По клиническим данным и результатам дополнительных методов исследования диагностирована массивная тромбоэмболия легочной артерии. По индексу PESI пациентка отнесена к 4-му классу вероятности 30-суточной летальности при ТЭЛА. По данным мультиспиральной компьютерной томографии, индекс Миллера составил 29 баллов.
Определены показания для тромболитической терапии. Начато лечение рекомбинантным тканевым активатором плазминогена — актилиза по схеме: болюсно в периферическую вену 10 мг в течение 2 мин, затем 90 мг микроструйно за 2 ч. В дальнейшем больная получала в течение суток инфузию нефракционированного гепарина 1 000 ед./ч. Каждые 4 ч проводился контроль коагулограммы с целевыми значениями активированного частичного тромбопластинового времени не более 2,5 раз от верхней границы нормы с коррекцией дозы гепарина [7]. На следующие сутки больная переведена на терапию прямыми антикоагулянтами: низкомолекулярным гепарином энок-сапарином в терапевтической дозе 1 мг/кг каждые 12 ч (60 мг 2 раза в день подкожно).
На следующие сутки после тромболитической терапии пациентка отмечала клиническое улучшение в виде полного отсутствия одышки. По результатам конт- рольной ЭхоКС, регресс перегрузки правых камер сердца — давление в легочной артерии (29 мм рт. ст.), правое предсердие (30 х 45 мм), правый желудочек (23 мм), исчезла трикуспидальная регургитация. Нарушения сократительной способности левого и правого желудочков не выявлены. За время нахождения в палате реанимации дважды в день выполнялось ультразвуковое исследование матки и плода, ежедневно осматривалась гинекологом. Геморрагические осложнения со стороны плаценты и плода не обнаружены, зарегистрировано удовлетворительное сердцебиение плода.
После перевода из палаты реанимации в кардиохирургическое отделение начато реабилитационное лечение: эластичное бинтование нижних конечностей, к терапии добавлен диосмин. За время стационарного лечения при физической нагрузке у пациентки клиники дыхательной недостаточности не возникало. До родов амбулаторно получала терапию низкомолекулярными гепаринами в терапевтических дозировках под контролем уровня тромбоцитов.
Для родоразрешения пациентка была направлена в перинатальный центр ФГБУ «Национальный медицинский исследовательский центр имени В.А. Алмазова» Минздра- ва России (г. Санкт-Петербург). Неосложненные срочные роды 25.05.2016 через естественные родовые пути при сроке 39 нед. живой доношенной девочкой 9 баллов по шкале Апгар.
Обсуждение
Высокая частота венозных тромботических осложнений и, как следствие, тромбоэмболия легочной артерии у беременных делают актуальным вопрос о методах лечения данного жизнеугрожающего заболевания. Данные литературы о результатах тромболитической терапии ограниченны [4, 9]. Данные российских и зарубежных авторов, немногочисленные сообщения о тромболизисе и представленное нами клиническое наблюдение позволяют судить о возможности и необходимости проведения терапии рекомбинантными активаторами плазминогена при массивной тромбоэмболии легочной артерии, несмотря на то что беременность является относительным противопоказанием для данного метода лечения [7].
Критической, требующей безотлагательного устранения обструкции легочных артерий считают тромбоэмболию с индексом Миллера 27 баллов и более [7]. В нашем случае у пациентки он составил 29 баллов. По индексу PESI пациентка отнесена к 4-му классу вероятности 30-суточной летальности при ТЭЛА, что означало высокую ожидаемую смертность (4,0–11,4%) [8]. При высоком классе по индексу PESI легочной гипертензии 3-й ст. и перегрузке правого желудочка по ЭхоКС, а также повышенном уровне D-димера тромбоэмболия легочной артерии в данном случае носила промежуточно высокий риск 30-суточной летальности [8]. Клиническая оценка состояния больной и стратификация рисков по результатам объективных методов исследования явились основанием для тромболитической терапии. При выборе тактики лечения учитывали, что тканевые активаторы плазминогена не проникают через плаценту и не имеют тератогенного эффекта, а также что частота осложнений при данном методе лечения не превышает результаты крупных рандомизированных исследований в обычной популяции [7, 10].
Пациентка выписана на 19-е сут. с момента госпитализации на амбулаторное лечение у гинеколога женской консультации Республиканского перинатального центра. Терапия непрямыми пероральными антикоагулянтами на фоне беременности противопоказана, так как применение антагонистов витамина К в третьем триместре может привести к фетальному или неонатальному кровотечению и отслойке плаценты. Варфа- рин может быть ассоциирован с аномалиями центральной нервной системы у ребенка, а новые пероральные антикоагулянты при беременности также противопоказаны [8]. В связи с чем больная на амбулаторном этапе получала терапию низкомолекулярными гепаринами (надропарин кальция).
Заключение
При угрожающей жизни или потенциально инвали-дизирующей массивной тромбоэмболии легочной артерии общие принципы диагностики и лечения данного заболевания у пациенток с беременностью являются оправданными и не должны откладываться. Своевременное и адекватное лечение тканевыми активаторами плазминогена позволяет уменьшить проявления легочной гипертензии, правожелудочковой недостаточности и провести роды в срок [7].
Финансирование
Исследование не имело спонсорской поддержки.
Список литературы Случай успешного системного тромболизиса при массивной тромбоэмболии легочной артерии на фоне беременности
- Andersen B.S., Steffensen F.H., Sorensen H.T., Nielsen G.L., Olsen J. The cumulative incidence of venous thromboembolism during pregnancy and puerperium an 11 year Danish population-based study of 63,300 pregnancies. Acta Obstet Gynecol Scand. 1998;77(2):170-3. PMID: 9512321
- Anderson F.A. Jr., Wheeler H.B., Goldberg R.J., Hosmer D.W., Patwardhan N.A., Jovanovic B., Forcier A., Dalen J.E. A population-based perspective of the hospital incidence and case-fatality rates of deep vein thrombosis and pulmonary embolism. The Worcester DVT Study. Arch Intern Med. 1991;151(5):933-8. PMID: 2025141
- White R.H. The epidemiology of venous thromboembolism. Circulation. 2003;107:23(Suppl 1):14-8. http://dx.doi.o. CIR.0000078468.11849.66 PMID: 12814979 DOI: rg/10.1161/01
- Fasullo S., Maringhini G., Terrazzino G., Ganci F., Paterna S., Di Pasquale P. Thrombolysis for massive pulmonary embolism in pregnancy: a case report. Int J Emerg Med. 2011;4:69. http://dx.doi. org/10.1186/1865-1380-4-69 PMID: 22041192
- Simcox L.E., Ormesher L., Tower C. Pulmonary thrombo-embolism in pregnancy: diagnosis and management. Breathe. 2015;11(4):282 9. http://dx.doi.o PMCID: 4818214 DOI: rg/10.1183/20734735.008815
- Pick J., Berlin D., Horowitz J., Winokur R., Sista A.K., Lichtman A.D. Massive pulmonary embolism in pregnancy treated with catheter-directed tissue plasminogen activator. A & A case reports. 2015;4(7):91-4. http://dx.doi.org/10.1213/XAA.0000000000000128 PMID: 25827861
- Кириенко А.И. (ред.). Российские клинические рекомендации по диагностике, лечению и профилактики венозных тромбоэмболических осложнений (ВТЭО). Флебология. 2015;9(4-2):1-52
- Европейское общество кардиологов. Рекомендации ESC по диагностике и ведению пациентов с острой эмболией системы легочной артерии. Российский кардиологический журнал. 2015;(8):67-110. http://dx.doi.o DOI: rg/10.15829/1560-4071-2015-08-67-110
- Ситкин С.И., Колгушкин Г.А., Шишко Ю.К., Елизова А.В., Хиж-няк Б.И., Янков В.Г. Случай успешного использования тромбо-лизиса в комплексе сердечно-легочной реанимации при массивной тромбоэмболии легочной артерии у родильницы после планового кесарева сечения. Анестезиология и реаниматология. 2013;6:54-6
- Leonhardt G., Gaul C., Nietsch H.H., Buerke M., Schleussner 2006;21(3):271-6. http://dx.doi.o PMID: 16683220 DOI: rg/10.1007/s11239-006-5709-z
- Ozsu S., Uzun O. Treatment and diagnosis of pulmonary embolism in pregnancy. Tuberk Toraks. 2015;63(2):132-9. (In Turk.) PMID: 26167970
- Konstantinides S.V., Torbicki A., Agnelli G., Danchin N., Fitzmaurice D., Galie N., Gibbs J.S., Huisman M.V., Humbert M., Kucher N., Lang I., Lankeit M., Lekakis J., Maack C., Mayer E., Meneveau N., Perrier A., Pruszczyk P., Rasmussen L.H., Schindler T.H., Svitil P., Vonk Noordegraaf A., Zamorano J.L., Zompatori M.; Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC). 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism. Eur Heart J. 2014;35(43):3033-69, 3069a-3069k. http://dx.doi.o PMID: 25173341 DOI: rg/10.1093/eurheartj/ehu283
- Howard C., Howard P.K. Does the incidence of pulmonary embolism increase during pregnancy. Adv Emerg Nurs J. 2015;37(2):74-8. http://dx.doi.o DOI: rg/10.1097/TME.0000000000000055
- Fukuda W., Chiyoya M., Taniguchi S., Daitoku K., Fukuda I. Management of deep vein thrombosis and pulmonary embolism (venous thromboembolism) during pregnancy. Gen Thorac Cardiovasc Surg. 2016;64(6):309-14. http://dx.doi.org/10.1007/s11748-016-0635-2 PMID: 25929217
- Parent F., Jovan R., Colas des Francs V. Venous thromboembolism during pregnancy. La Revue du praticien. 2015;65(2):188-92.


