Случай успешного удаления гигантской опухоли левого предсердия, с последующей имплантацией электрокардиостимулятора
Автор: Бокерия Л.А., Бокерия О.Л., Донаканян С.А., Биниашвили М.Б., Петросян А.Д.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Хирургия
Статья в выпуске: 2 т.9, 2013 года.
Бесплатный доступ
Цель: представить краткий обзор и клинический случай удаления гигантской миксомы левого предсердия с последующей имплантацией ЭКС. Материал и методы. Пациентка Г, 56 лет, поступила в отделение хирургического лечения интерактивной патологии с жалобами на боли в сердце давящего характера, приступы учащенного сердцебиения, возникающие ночью, а также при интенсивной физической нагрузке, сопровождающиеся одышкой, купирующиеся приемом корвалола, анаприлина. По клинико-лабораторным данным выставлен клинический диагноз: «Опухоль левого предсердия. Дилатация левого предсердия. Признаки гипертрофии левого желудочка. Артериальная гипертензия 2-й стадии, риск высокий. Недостаточность кровообращения 2А степени (по Стражеско — Василенко). Функциональный класс II по NYHA». Пациентке было выполнено удаление миксомы с пластикой дефекта межпредсердной перегородки ксеноперикардиальной заплатой. Результаты. По результатам эхокардиографии после операции отмечена удовлетворительная сократительная способность левого желудочка. Данных за дополнительные эхосигналы не получено. В послеоперационном периоде, по причине симптомов устойчивой брадикардии, выполнена имплантация постоянного электрокардиостимулятора. Заключение. Несмотря на редкую по встречаемости опухоль больших размеров, заполняющую почти всю полость левого предсердия, широкий двухпредсердный доступ позволил обеспечить адекватную визуализацию, с последующей резекцией образования. Представленный клинический случай может быть полезен при выборе тактики хирургического лечения миксом больших размеров. Своевременное выявление и хирургическое лечение позволяют снизить риск развития сердечной недостаточности, системной эмболизации, а также синкопе и внезапной сердечной смерти.
Миксома, опухоли сердца
Короткий адрес: https://sciup.org/14917729
IDR: 14917729
Текст научной статьи Случай успешного удаления гигантской опухоли левого предсердия, с последующей имплантацией электрокардиостимулятора
Адрес: 121500, Москва, ул. 2-я Новорублевская, д. 4, кв. 18.
Тел.: +7-985-2892640.
образований сердца и перикарда [1]. Примерно 80% первичных опухолей сердца являются доброкачественными, среди которых более чем в 50% случаев диагностируется миксома [2]. Миксома встречается в разных возрастных группах, но чаще всего между тридцатью и шестьюдесятью годами [3]. Случаи миксомы достаточно редки, но также описаны случаи семейной миксомы.
Клиническая симптоматика чаще всего проявляется признаками хронической сердечной недостаточности (67%), которая возникает при внутрисердечной обструкции. В зависимости от размеров и места расположения миксома может препятствовать кровенаполнению правого и левого желудочка, с развитием одышки, отека легких и сердечной недостаточности. В случае если опухоль мобильна в пределах камеры сердца, она может перекрыть выход их атриовентрикулярных отверстий, приводя к синкопальным состояниям и внезапной сердечной смерти. Нарушая геометрию атривентрикулярных клапанов, опухоль может привести к развитию выраженной митральной и трикуспидальной недостаточности.
Помимо типичных симптомов, проявляющихся у пациентов с кардиальной миксомой, также существует опасность системной эмболизации, церебрального или периферического инфарктов, которые случаются у 30-40% пациентов [4]. Вследствие того что миксомы чаще располагаются в левых отделах сердца, в 50% случаев эмболические осложнения затрагивают центральную нервную систему.
У пациентов могут быть симптомы лихорадки (19%), потери веса и аппетита (17%) и иммунологически обусловленная миалгия, слабость и артралгия (5%). В лабораторных анализах иногда отмечается анемия, с ростом С-рективного белка и глобулинов [1, 4].
Большинство миксом имеют округлую или шарообразную форму, с полипоидной компактной структурой и гладкой поверхностью. Мобильность опухоли зависит от степени развития в нем коллагеновых волокон. Полипоидные опухоли, как правило, компактные и имеют низкую предрасположенность к фрагментации и эмболизации [2]. Поверхность ворсинчатых миксом покрыта тонкими, тяжистыми ворсинками, желатинообразными по консистенции. Последнее необходимо учитывать при выполнении операции, избегая хирургических манипуляций, которые могут привести к фрагментации миксомы.
Миксомы происходят из эндокарда и по морфологии отличаются от субэпикардиальных мезенхимальных клеток [3]. Причины образования миксом не совсем понятны. Тем не менее, на основании некоторых исследований установлено, что они могут происходить после травмы эндокарда, включая пункцию, дилатацию или даже пластику межпредсердной перегородки.
Ранняя диагностика с помощью эхокардиографии или магнитно-резонансной томографии сердца и операция по удалению опухоли дают прекрасные непосредственные и отдаленные результаты, без рецидивов в дальнейшем.
Нарушения ритма сердца, требующие имплантации постоянного электрокардиостимулятора (ЭКС) после открытой операции на сердце встречаются примерно в 1,5% случаев. Своевременная имплантация ЭКС снижает заболеваемость и продолжительность пребывания в стационаре в послеоперационном периоде [5]. Ожидаемый положительный эффект от имплантации постоянного ЭКС в большой степени зависит от показаний к имплантации и используемых параметров кардиостимуляции [6–8].
В настоящем сообщении представлен случай успешной резекции миксомы левого предсердия больших размеров, с последующей имплантацией ЭКС.
Пациентка Г., 56 лет, поступила в отделение хирургического лечения интерактивной патологии Научного центра сердечно-сосудистой хирургии им. А. Н. Бакулева РАМН с жалобами на боли в сердце давящего характера, приступы учащенного сердцебиения, возникающие ночью, а также при интенсивной физической нагрузке, сопровождающиеся одышкой, купирующиеся приемом корвалола, анаприлина. Считает себя больной в течение нескольких лет, когда стали беспокоить перечисленные жалобы. Под наблюдением кардиолога не находилась. Ухудшение состояния отмечает в течение последнего года, когда стали нарастать боли в области сердца.
При осмотре общее состояние средней тяжести. Сознание ясное. Активность снижена. Строение тела правильное. Рост 164 см. Вес 80 кг. Индекс массы тела –29,74. Развитие подкожной клетчатки нормальное. Отёков нет. Окраска слизистых бледно-розового цвета. Грудная клетка правильной формы. Частота дыхательных движений 17 в минуту. Дыхание жёсткое, проводится во все отделы. Хрипов нет. Тоны сердца приглушены, ритмичные. Шумы сердца: патологические шумы над областью сердца не выслушиваются. Артериальное давление на левой руке 130 и 80 мм рт.ст. Пульс удовлетворительного наполнения. Аппетит нормальный. Печень не увеличена. Селезенка не пальпируется. Живот мягкий, безболезненный. Симптом поколачивания отрицательный с обеих сторон. Физиологические отправления в норме.
Выполнено комплексное обследование, включавшее ряд лабораторных и инструментальных исследований.
Электрокардиография (ЭКГ). Ритм синусовый с ЧСС 62 ударов в минуту. PQ 0,16 секунд, QRS 0,08 секунд. Признаки гипертрофии левого желудочка.
Рентгенография органов грудной клетки. Легочный рисунок умеренно усилен за счет пневмосклероза, без видимых инфильтративных и активных очаговых теней. Структура корней сохранена. Синусы свободные. Границы сердца не изменены.
Эхокардиография (ЭхоКГ). В левом предсердии визуализируется образовани, выраженной неоднородной эхо-структуры с четкими контурами (5,0х4,0х3,7 см), прилежащее широким основанием к межпредсердной перегородке, не пролабирует через митральный клапан, занимает более 90% объема левого предсердия (рис. 1). На митральном клапане
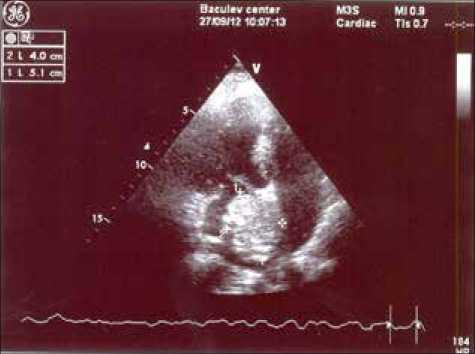
Рис. 1. Эхокардиография опухоли сердца, расположенной в левом предсердии, размерами 4,0 х 5,1 см пиковый градиент составил 5,5 мм рт.ст., фиброзное кольцо 36–37 мм. Левый желудочек (ЛЖ): конечный диастолический объем 106 мл, фракция выброса (ФВ) 60%.
Ультразвуковое допплеровское исследование периферических сосудов. Гемодинамически значимых препятствий кровотоку в брахиоцефальных артериях не выявлено. Умеренная S-извитость от устья правой позвоночной артерии, непрямолинейный ход позвоночных артерий в канале. Артерии и вены верхних и нижних конечностей без патологии.
Электрофизиологическое исследование. Д анных за дополнительные пути предсердно-желудочкового соединения, атриовентрикулярную узловую тахикардию, желудочковую тахикардию, трепетание (ТП) и фибрилляцию предсердий (ФП) не получено. При учащающей стимуляции правого желудочка индуцирован пароксизм неустойчивой предсердной тахикардии с ДЦ=450 мс. Методами постоянной и программированной стимуляции ФП индуцировать ТП не удалось.
Ангиокардиография. Правый тип кровоснабжения миокарда. Коронарные артерии без гемодинамически значимых сужений.
Гастроскопия. Поверхностный гастрит. Недостаточность кардии. По лабораторным методам отмечена умеренная анемия.
Выставлен клинический диагноз: «Опухоль левого предсердия. Дилатация левого предсердия. Признаки гипертрофии левого желудочка. Артериальная гипертензия 2-й стадии, риск высокий. Недостаточность кровообращения 2А степени (по Стражеско-Василенко). Функциональный класс II по NYHA».
1 октября 2012 г. выполнена операция: удаление миксомы левого предсердия, с пластикой межпредсердной перегородки заплатой из ксеноперикарда (хирург — академик РАН и РАМН Л. А. Бокерия).
Срединная стернотомия. Продольно вскрыт перикард. Отмечается увеличение левого и правого предсердий. Канюлированы аорта и полые вены. Начато искусственное кровообращение с гипотермией 28С. Пережаты полые вены. Пережата аорта. Начата кардиоплегия раствором Бокерия — Болдырева (1500 мл) антеградно в корень аорты. Сердце обложено ледяной крошкой. Вскрыто правое предсердие и выполнен расширенный двухпредсердный доступ к левому предсердию. Атриотомия левого предсердия начата с его купола. Обнаружено округлое образование с четкими краями, широким основанием, на всем протяжении крепящееся к межпредсердной перегородке, заполняющее практически всю полость левого предсердия, размером до 60 мм. Для удаления опухоли (миксома?) выполнено иссечение межпредсердной перегородки на всем протяжении (рис. 2, 3). Материал направлен в лабораторию патанато-мии. Выполнена пластика образовавшегося дефекта межпредсердной перегородки заплатой из ксеноперикарда. Ушит купол левого предсердия непрерывным двурядным швом, нитью пролен 5/0. Согревание больного. Ушито правое предсердие, нитью пролен 5/0. Отпущены полые вены. Заполнение камер сердца с профилактикой воздушной эмболии. Снят зажим с аорты. Восстановление сердечной деятельности самостоятельно, через узловой ритм с ЧСС 45 ударов в минуту. Подшиты электроды к миокарду правого желудочка, навязан ритм от ЭКС с частотой 80 ударов в минуту. Завершение искусственного кровообращения на минимальных дозах кардиотонической поддержки (допамин 5 мкг/кг/мин, добутамин 5 мкг/кг/
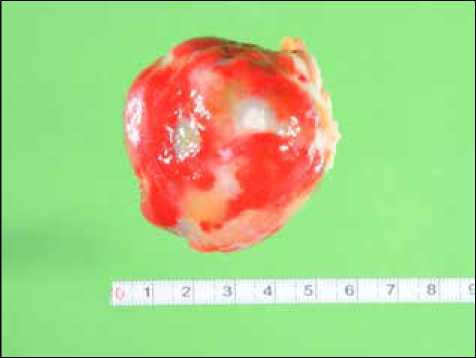
Рис. 2. Удаленная миксома левого предсердия, до 6 см в диаметре
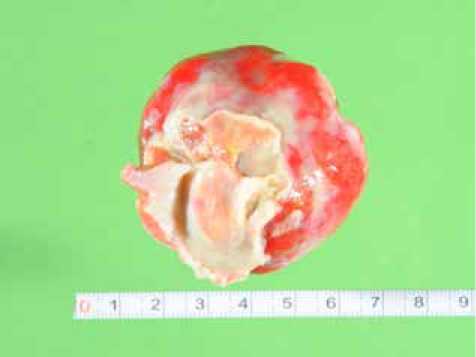
Рис. 3. Миксома с иссеченной межпредсердной перегородкой мин). Деканюляция. Тщательный гемостаз. Перикард ушит над аортой. Ушивание грудной клетки с оставлением дренажей в полости перикарда и переднем средостении. Асептическая повязка. Время пережатия аорты составило 38 минут, время искусственного кровообращения 97 минут.
Послеоперационный период протекал без осложнений. Пациентка, на фоне стабильной гемодинамики и хорошего газообмена, экстубирована через 8 часов после операции и переведена в отделение. Дальнейшее лечение было направлено на подбор адекватной медикаментозной терапии (антибиотики, мочегонные средства, препараты калия). По данным морфологического исследования подтвержден диагноз: «Миксома».
На 10-е сутки после операции, по причине симптомов брадикардии с ЧСС менее 45 ударов в минуту, выполнена имплантация двухкамерного электрокардиостимулятора (ЭКС) в связи с синдромом слабости синусового узла.
По результатам эхокардиографии после операции отмечена удовлетворительная сократительная способность левого желудочка: ФВ ЛЖ составила 55-60%. Жидкости в полости перикарда нет. Недостаточность митрального и трикуспидального клапана I степени. Данных за дополнительные эхосигналы не получено.
Рана зажила первичным натяжением. На 15-е сутки после операции пациентка выписана в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Подводя итог представленному клиническому наблюдению, следует отметить редкую по встречаемости опухоль больших размеров, заполняющую почти всю полость левого предсердия. Широкий двухпредсердный доступ позволил обеспечить адекватную визуализацию, с последующей резекцией образования. Для удаления опухоли выполнено иссечение межпредсердной перегородки на всем протяжении, что, возможно, привело к нарушению процессов генерации и проведения электрического импульса и развитию симптомов брадикардии, с необходимостью имплантации постоянного ЭКС. Считаем, что представленный клинический случай может быть полезен при выборе тактики хирургического лечения миксом больших размеров.
Миксома — самая распространенная разновидность первичной опухоли сердца. Золотым стандартом лечения является хирургическое удаление. После установления диагноза удаление опухоли должно выполняться в максимально короткие сроки, так как известно, что развитие эмболизации возникает в 8% случаев среди пациентов, которые ожидают операцию. По данным литературы, послеоперационная смертность после удаления миксомы составляет в среднем 5% [4]. Своевременное выявление и хирургическое лечение позволяют снизить риск развития сердечной недостаточности, системной эмболизации, а также синкопе и внезапной сердечной смерти [1, 4, 5].
Список литературы Случай успешного удаления гигантской опухоли левого предсердия, с последующей имплантацией электрокардиостимулятора
- Кардиоонкология/Л.А. Бокерия [и др.]. М.: НЦССХ им. А. Н. Бакулева РАМН, 2003. 254 с.
- Castillo J.G., Silvay G. Characterization and management of cardiac tumors//Semin. Cardiothorac. Vase. Anesth. 2010. Vol. 14. P. 6-20
- Vaideeswar P, Butany J.W. Benign cardiac tumors of the pluripotent mesenchyme//Semin. Diagn. Pathol. 2008. Vol. 25. P. 20-8
- Berdajs D., Ferrari E. Surgical treatment for heart myxomas//Multimedia Manual of Cardio-Thoracic Surgery. 2012. mmcts.org.
- Merin O., Nan M. Permanent pacemaker implantation following cardiac surgery: indications and long-term follow-up//Pacing Clin. Electrophysiol. 2009, Jan. Vol. 32 (1). P. 7-12
- Бокерия О.Л., Сергеев А. В. Современное состояние проблемы однокамерной предсердной и двухкамерной электрокардиостимуляции у пациентов с синдромом слабости синусного узла//Анналы аритмологии. 2012. Т. 9, № 3. С. 13-21
- Бокерия Л. А., Тетвадзе И. В., Сергеев А. В. [и соавт]. Клинический случай развития аритмогенной дисплазии правого желудочка//Анналы аритмологии. 2012. Т. 9, № 4. С. 34-39
- Бокерия О.Л., Сергеев А. В. Современное состояние проблемы однокамерной предсердной и двухкамерной электрокардиостимуляции у пациентов с синдромом слабости синусного узла//Анналы аритмологии. 2012. Т. 9, № 3. С. 13-21.


