Сочетанное применение инновационных миниинвазивных технологий в лечении осложнений панкреанекроза
Автор: Карпов О.Э., Ветшев П.С., Бруслик С.В., Маады А.С., Слабожанкина Е.А., Свиридова Т.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Статья в выпуске: 1 т.9, 2014 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188267
IDR: 140188267
Текст статьи Сочетанное применение инновационных миниинвазивных технологий в лечении осложнений панкреанекроза
УДК:
СОЧЕТАННОЕ ПРИМЕНЕНИЕ
ИННОВАЦИОННЫХ
МИНИИНВАЗИВНЫХ ТЕХНОЛОГИЙ
В ЛЕЧЕНИИ ОСЛОЖНЕНИЙ ПАНКРЕАНЕКРОЗА
Острый панкреатит — это остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и возможным присоединением вторичной гнойной инфекции.
Доля больных с хирургическими заболеваниями поджелудочной железы возрастает, острый панкреатит занимает в последние годы 3-е место в структуре ургентных хирургических заболеваний органов брюшной полости.
Вопросы лечения тяжелых деструктивных форм заболевания с развитием гнойно-некротических осложнений остаются не до конца решенными и обусловливают летальность от 35 до 70%.
Клинико-морфологическая классификация острого панкреатита, применяемая в нашем Центре, основана на принятой в Атланте (1992) и IX Всероссийском съезде хирургов (Волгоргад, 2000):
Формы острого панкреатита:
-
1. Отечный (интерстициальный) панкреатит;
-
2. Стерильный панкреанекроз;
-
3. Инфицированный панкреанекроз.
-
2. Ферментативный перитонит;
-
3. Флегмона забрюшинной клетчатки;
-
4. Аррозивное кровотечение;
-
5. Механическая желтуха;
-
6. Псевдокиста;
-
7. Внутренние и наружные дигестивные свищи.
Осложнения острого панкреатита: 1. Парапанкреатический инфильтрат, абсцесс;
Виды лечения острого панкреатита и его осложнений также основаны на вышеописанной классификации:
-
I. Консервативное: М-холиноблокато-ры, алкилирующие средства, антиметаболиты, аналоги соматостатина, блокаторы Н2-гистаминовых рецепторов, регуляторы полипептидов, диета;
-
II. Традиционное открытое оперативное: некрсеквестрэктомия, дренирование брюшной полости, сальниковой сумки, забрюшинной клетчатки;
-
III. Миниинвазивное: чрескожная лечебно-диагностическая пункция, наружное и внутреннее дренирование, холецистостомия, лапароскопические вмешательства.
Поскольку ни консервативное, ни открытое хирургическое лечение не приводят к желаемым результатам, в последние годы, большие надежды специалистов связаны с внедрением в клиническую практику миниинвазивных вмешательств.
В качестве примера эффективного применения этих технологий, приводим описание клинического наблюдения.
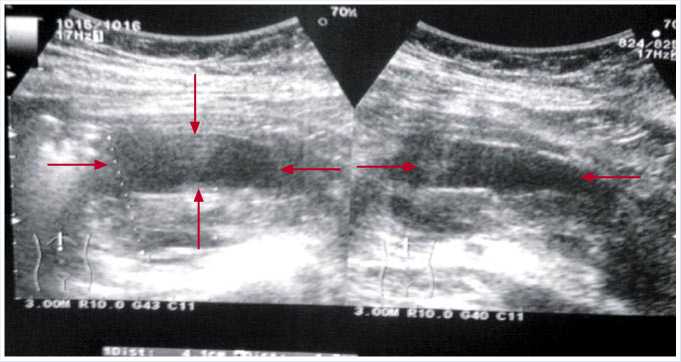
Рис. 1. Ультразвуковая сканнограмма. В проекции головки, тела поджелудочной железы жидкостное образование (указано стрелками)
Пациентка К., 64 лет.
В феврале 2012 г. обратилась НМХЦ им. Н.И. Пирогова для дообследования и лечения с диагнозом: Острый панкреатит, геморрагический и жировой пан-креонекроз.
Жалобы при поступлении: снижение аппетита, тошнота после еды, сухость во рту, периодические боли в животе, позывы на акт дефекации до 15 раз в сутки, выраженную слабость.
Из анамнеза известно, что считает себя больной с января 2012 года, когда появились вышеописанные жалобы. Была госпитализирована в ЦРБ по месту жительства, где в экстренном порядке выполнена лапаротомия, санация, дренирование забрюшинной клетчатки и брюшной полости. В начале февраля 2012 г. выписана под наблюдение хирурга и гастроэнтеролога по месту жительства. С учетом сохраняющихся болей и диспепсических явлений, пациентка самостоятельно обратилась в Пироговский центр.
При поступлении состояние тяжелое, фибрильная лихорадка, лейкоцитоз до 13,5 X 10 9 , повышение СОЭ до 30 мм/час, высокий уровень амилазы крови 183 Ед/л.
По данным УЗИ органов брюшной полости - в проекции головки и тела поджелудочной железы определяется жидкостное образование, без выраженной капсулы, примерным объемом 120 мл. Паренхима железы - с признаками деструкции. Имеется расширение протока поджелудочной железы.

Эти же данные подтверждены компьютерной томографией.
Таким образом, по результатам обследования, у пациентки имеются признаки острого деструктивного панкреатита, отграниченного скопления жидкости в проекции головки и тела поджелудочной железы, панкреатической гипертензии.
Учитывая полученные данные, принято решение выполнить диагностическую пункцию, показания к которой были следующие: определение характера поражения поджелудочной железы; оценка распространенности процесса, а также решение вопроса о необходимости и возможности дренирования образования.
Оперирована в день поступления-22.02.2012 г. Первым этапом выполнена чрескожная чрезгастральная диагностическая пункция. Получено 120 мл мутной бурой жидкости. При биохимическом исследовании определяется высокий уровень амилазы – более 28 тыс. Ед/л.
При контрастном исследовании: связи с окружающими органами и протоковой системой железы не выявлено, но косвенно, учитывая высокий уровень амилазы в полученной жидкости, эта связь вероятнее всего есть.
Интраоперационный диагноз: острый деструктивный панкреатит, псевдокиста головки и тела поджелудочной железы.
Исходя из полученных данных, консилиум, для того, чтобы избежать рискованного повторного открытого оперативного вмешательства, принял решение вторым этапом выполнить чрескожное чрезгастральное дренирование образования под ультразвуковым, рентгенологическим и эндоскопическим контролем.
В полость псевдокисты установлен дренаж, при этом эндоскопически подтверждено, что он проходит через обе стенки желудка.
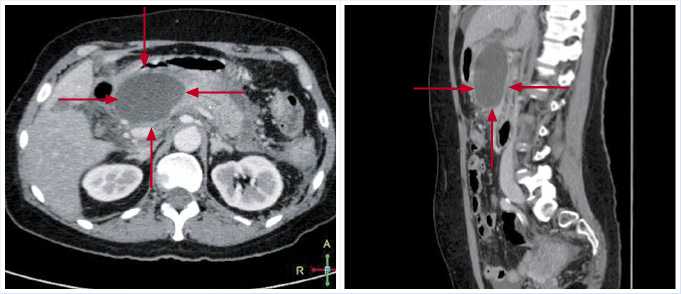
Рис. 2. Компьютерные томограммы. В проекции головки, тела поджелудочной железы жидкостное образование (указано стрелками)
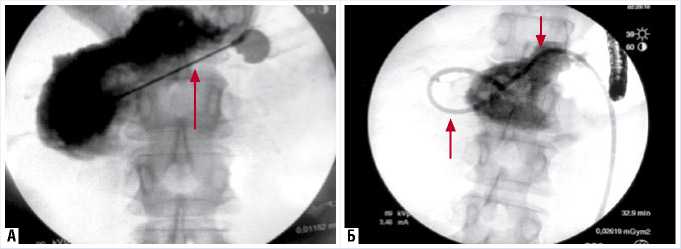
Рис. 3. Интраоперационная цистография: А – чрескожная чрезгастральная пункция псевдокисты (стрелками указана игла); Б – установлен дренаж (указан стрелками) в полость псевдокисты поджелудочной железы
Ранний послеоперационный период протекал без осложнений. По дренажу за сутки выделялось около 500 мл содержимого с высоким уровнем амилазы. Состояние больной стабилизировалось, амилаза крови снизилась до нормы, амилаза отделяемого уменьшилась в 3 раза.
Для улучшения оттока панкреатического сока в двенадцатиперстную кишку, выполнена попытка эндоскопического стентирования протока поджелудочной железы, которая, к сожалению не увенчалась успехом.
Учитывая выраженную деформацию и отек большого дуоденального сосочка, высокую секреторную активность псевдокисты, отсутствие капсулы, а также высокий риск формирования наружного панкреатического свища – совместно с хирургами и эндоскопистами принято решение о выполнении цистогастросто-мии (3-й этап операции).
Наружная часть дренажа отсечена, а его оставшаяся часть - с помощью эндоскопических инструментов - низведена сначала в просвет желудка, а затем - про-
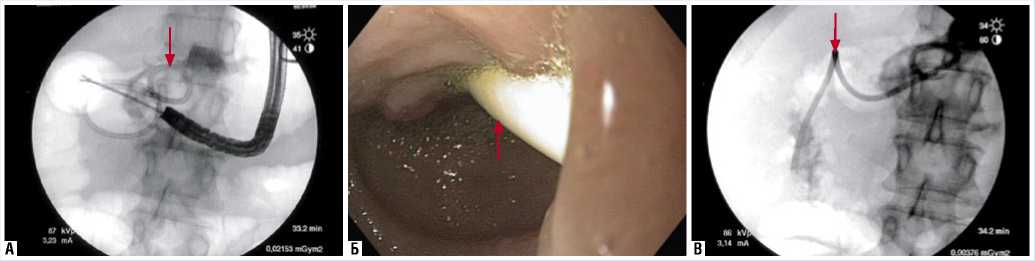
Рис. 4. А – интраоперационная рентгенограмма: этап установки внутреннего цистогастростомного дренажа (указан стрелкой); Б – гастроскопия, дренаж антрального отдела желудка (указан стрелкой); В – интраоперационная рентгенограмма, отмечается свободное поступление контрастного препарата из кисты по установленному дренажу (указан стрелкой) в двенадцатиперстную кишку

Винник Ю.С., Репина Е.В., Серова Е.В., Фёдоров С.П., Евдокименко В.В., Андреев Р.И. СЛУЧАЙ УЛЬТРАСОНОГРАФИЧЕСКОЙ ДИАГНОСТИКИ УЩЕМЛЕНИЯ ЧЕРВЕОБРАЗНОГО ОТРОСТКА В ГРЫЖЕ СПИГЕЛИЕВОЙ ЛИНИИ, ОСЛОЖНЁННОЙ ФЛЕГМОНОЙ ГРЫЖЕВОГО МЕШКА
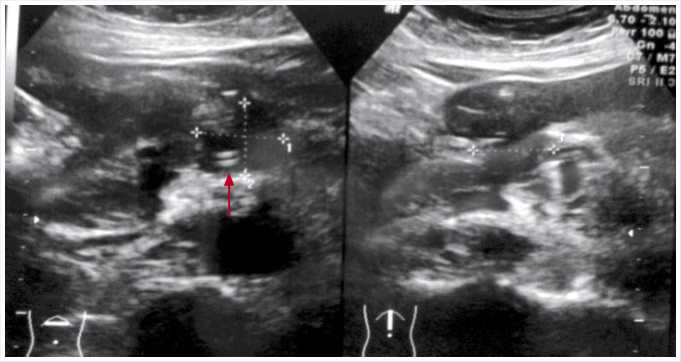
Рис. 5. Ульразвуковая сканнограмма. В забрюшинной клетчатке остаточная полость псевдокисты (указана крестиками). В полости определяется трубчатая структура-дренаж (указан стрелкой)
ведена в двенадцатиперстную кишку. Отмечено свободное поступление контрастного препарата из полости псевдокисты в нисходящую часть двенадцатиперстной кишки, что полностью соответствует физиологии естественного процесса пищеварения.
Через 2 недели после операции в удовлетворительном состоянии пациентка выписана под динамическое наблюдение.
Контрольный осмотр через 3 месяца после операции: состояние удовлетворительное, жалоб нет, пациентка поправилась на 3 кг. При УЗИ органов брюшной поло- сти сохраняется остаточная полость объемом не более 5 мл вокруг кончика дренажа. Четко дифференцируется структурная, не увеличенная поджелудочная железа.
Опыт показывает, что эндоскопическое удаление цистогастростомного дренажа целесообразно выполнять не ранее, чем через 6 месяцев, именно за этот срок формируется не зарастающее, искусственно созданное, соустье между псевдокистой и желудком. В начале сентября этого года, то есть через 6 месяцев после установки, дренаж был удален при гастроскопии. Пациентка находится под динамическим наблюдением.
Таким образом: только комплексное содружественное лечение специалистами различных отделений, с поэтапным применением ряда сложных лечебно-диагностических технологий, позволило избежать рискованной открытой операции и достигнуть стойкого клинического эффекта.
СЛУЧАЙ
УЛЬТРАСОНОГРАФИЧЕСКОЙ ДИАГНОСТИКИ УЩЕМЛЕНИЯ ЧЕРВЕОБРАЗНОГО ОТРОСТКА В ГРЫЖЕ СПИГЕЛИЕВОЙ ЛИНИИ, ОСЛОЖНЁННОЙ ФЛЕГМОНОЙ ГРЫЖЕВОГО МЕШКА
Винник Ю.С., Репина Е.В., Серова Е.В., Фёдоров С.П., Евдокименко В.В., Андреев Р.И.
ГБОУ ВПО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Министерства здравоохранения РФ МБУЗ «Городская клиническая больница № 7» г. Красноярска
CASE OF THE ULTRASONOGRAPHIC FINDING STRANGULATED APPENDIX IN THE HERNIA OF SEMILUNAR LINE COMPLICATED HERNIAL SAC PHLEGMON
Vinnik Yu. S., Repina E. V., Serova E. V.
Fedorov S. P., Evdokimenko V. V., Andreev R. I.
Грыжи полулунной (спигелиевой) линии относятся к редким видам наружных грыж живота. Одним из наиболее частых осложнений грыж, расположенных по линии, соединяющей пупок с передней верхней подвздошной остью, в непосредственной близости от наружного края влагалища прямой мышцы живота кости, является ущемление. Ущемление в грыжевом мешке червеобразного отростка встречается редко. При этом может наблюдаться несколько вариантов: изолированное ущемление червеобразного отростка и его некроз; ущемление червеобразного отростка вместе с несущим участком стенки кишки (по типу грыжи Рихтера); ущемление, при котором слепой конец червеобразного отростка лежит в брюшной полости; ущемление червеобразного отростка вместе с участком кишки [2].
В литературе описано мало случаев ультрасонографической диагностики ущемлённых грыж наружной локализации, в том числе визуализации содержимого грыжевого мешка [1, 2].
Под нашим наблюдением находился больной М., 42 лет, доставленный в хирургическое отделение МБУЗ «Городская клиническая больница № 7» 10.09.2013 г. в 09.10, в экстренном порядке бригадой скорой медицинской помощи с диагнозом: Копростаз через 72 часа после начала заболевания.
Больной предъявлял жалобы на наличие грыжевого выпячивания в правой паховой области, боль в области выпячивания, тошноту, рвоту, сухость во рту, задержку стула и газов. Со слов больного, заболел около 1 месяца назад, когда после физической нагрузки появилось грыже-