Состояние митохондрий и гипертрофия сердца при развитии стрептозотоцин-индуцированного диабета на фоне экспериментального инфаркта миокарда
Автор: Егорова М.В., Афанасьев С.А., Попов С.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Лабораторные и экспериментальные исследования
Статья в выпуске: 3-1 т.26, 2011 года.
Бесплатный доступ
Рассмотрено изменение морфометрических параметров крыс с экспериментальным инфарктом миокарда и са харным диабетом на разных сроках вызванных патологий. Показано, что при сочетании инфаркта миокарда и диабета наблюдается снижение степени гипертрофии сердца (в сравнении с инфарктными крысами). Во всех группах при сочетании патологий наблюдалось менее выраженное снижение массы тела относительно живот ных с диабетом. На клеточном уровне показано увеличение свободного дыхания митохондрий сердца при всех патологиях. При этом разобщение процессов окисления и фосфорилирования было менее выражено при сочета нии инфаркт+диабет. Сохранение рассматриваемых параметров не сопровождалось сохранением структуры кар диомиоцитов.
Дыхание митохондрий, инфаркт миокарда, диабет, гипертрофия, сочетанная патология
Короткий адрес: https://sciup.org/14919503
IDR: 14919503 | УДК: 616.127-005.8/616-092.9
The condition of mitochondria and myocardial hypertrophy during the development of streptozotocin-induced diabetes associated with experimental myocardial infarction
The purpose of this study was to examine changes in morphometric parameters of rats with experimental myocardial infarction and diabetes mellitus at different stages of induced pathologies. It was shown that the combination of myocardial infarction and diabetes led to the decrease in the degree of cardiac hypertrophy (compared to myocardial infarction). Body weight decrease was less pronounced in all groups with a combination of pathologies (compared to animals with diabetes). At the cellular level, an increase in free mitochondrial respiration in hearts under all pathologies was shown. In the case of myocardial infarction+diabetes, uncoupling of oxidation and phosphorylation was less pronounced. Preservation of the parameters was not accompanied by preservation of the structure of cardiomyocytes.
Текст научной статьи Состояние митохондрий и гипертрофия сердца при развитии стрептозотоцин-индуцированного диабета на фоне экспериментального инфаркта миокарда
Известно, что постинфарктное ремоделирование сопровождается гипертрофией миокарда и нарушением сократительной способности кардиомиоцитов [3]. Диабет также вызывает серьезное поражение сердечной мышцы диабетическую кардиомиопатию, что приводит к нарушению функции левого желудочка и развитию сердечной недостаточности [12]. Более того, при одинаковой выраженности ИБС риск летального исхода в ближайшем периоде после острого инфаркта миокарда в 2–4 раза выше у больных с диабетом [4, 15, 16].
Многочисленные исследования убедительно продемонстрировали, что гипертрофия миокарда левого желудочка является своеобразным маркером повышенной летальности. С другой стороны, гипертрофия миокарда является компенсаторно-приспособительной реакцией при хронической ишемии и увеличении общего периферического сосудистого сопротивления [3, 10].
Ранее нами было показано, что сочетание постинфарктного ремоделирования и стрептозотоцин-индуциро-ванного сахарного диабета в эксперименте уменьшает патологические проявления в функциях миокарда срав- нительно с отдельными патологиями [2, 6, 18]. В частности, при сочетании патологий наблюдались менее выраженные гипертрофия сердца [2, 6] и нарушения инотропной функции миокарда [2]. Также менее выражена степень разобщения окисления и фосфорилирования в митохондриях сердца [6, 18]. Помимо этого имеются свидетельства того, что при сочетании патологий наблюдается снижение нарушений сократительной активности миокарда, уровня гликированного гемоглобина в крови и некоторых других показателей у экспериментальных животных [5, 17, 19]. Все это свидетельствует о проявлении адаптивно-приспособительных реакций миокарда на сочетание данных патологий, механизм которых неизвестен.
Цель исследования: провести сравнительный анализ морфометрических изменений сердца крыс в динамике развития постинфарктного ремоделирования и сахарного диабета от острого периода до хронического состояния, а также дыхания и структуры митохондрий сердца в эксперименте.
Таблица 1
Экспериментальные группы животных
|
Обозначение экспериментальных групп и подгрупп |
Срок после моделирования первой патологии, до моделирования второй патологии, недели |
Срок от моделирования второй патологии до забоя животного, недели |
Общая длительность патологии, от начала эксперимента до забоя, недели |
Число животных в группе (n) |
|
I группа – интактные животные: контроль |
- |
- |
- |
10 |
|
II группа – инфаркт (И2-И6): И2 |
2 |
- |
2 |
9 |
|
И4 |
4 |
- |
4 |
5 |
|
И6 |
6 |
- |
6 |
6 |
|
III группа – диабет (Д2-Д6): Д2 |
2 |
- |
2 |
5 |
|
Д4 |
4 |
- |
4 |
5 |
|
Д6 |
6 |
- |
6 |
12 |
|
IV группа – инфаркт+диабет (И+Д): И2Д2 |
2 |
2 |
4 |
6 |
|
И2Д4 |
2 |
4 |
6 |
5 |
|
И2Д6 |
2 |
6 |
8 |
5 |
|
И4Д2 |
4 |
2 |
6 |
7 |
|
И4Д4 |
4 |
4 |
8 |
5 |
|
И4Д6 |
4 |
6 |
10 |
5 |
|
И6Д2 |
6 |
2 |
8 |
5 |
|
И6Д4 |
6 |
4 |
10 |
5 |
|
И6Д6 |
6 |
6 |
12 |
14 |
|
V группа – диабет+инфаркт (Д+И): Д2И2 |
2 |
2 |
4 |
5 |
|
Д2И4 |
2 |
4 |
6 |
5 |
Материал и методы
Исследования проведены на половозрелых крысах-самцах одного возраста линии Вистар. Были сформированы следующие группы: I группа – контроль – интактные животные; II группа – животные после моделирования инфаркта миокарда (И); III группа – животные с индуцированным сахарным диабетом (Д); IV группа – постинфарктные животные со стрептозотоцин-индуциро-ванным сахарным диабетом (И+Д); V группа – животные, у которых после индукции сахарного диабета вызывали инфаркт миокарда (Д+И), таблица 1. Дополнительные пояснения по группам в тексте.
Для моделирования инфаркта миокарда животным под эфирным наркозом осуществляли перевязку левой передней нисходящей коронарной артерии [2, 6, 8]. Рану послойно ушивали, предварительно удалив воздух из грудной полости.
Развитие постинфарктных изменений верифицировали морфологически, гипертрофию миокарда определяли по соотношению массы сердца к массе тела (Мс/ Мт) и массы левого желудочка к массе сердца (Млж/Мс) [1, 8].
Сахарный диабет индуцировали однократным введением стрептозотоцина в дозе 60 мг/кг внутрибрюшинно, разведенного 0,01 моль/л цитратным буфером (рН 4,5) [5]. Верификацию осуществляли по увеличению концентрации глюкозы в крови крыс в 3–4,5 раза, снижению массы тела, развитию полиурии и полидипсии [2, 6].
Митохондрии из клеток сердечной мышцы животных получали стандартным методом дифференциального центрифугирования в сахарозной среде, содержащей
250 мМ сахарозы, 10 мМ ЭДТА, 10 мМ HEPES, рН 7,4 [7]. Для исследования митохондрии суспендировали и хранили в 250 мМ растворе сахарозы, 10 мМ HEPES, рН 7,4.
Скорость поглощения кислорода митохондриями определяли полярографически, с помощью электрода Кларка. Измерение проводили в среде (рН 7,4), содержащей: 300 мМ сахарозу, 10 мМ КСl, 5 мМ КН2РО4, 1,2 мМ MgCl2, 1 мМ ЭГТА, 5 мМ сукцинат, 2 мкМ ротенон, 5 мМ HEPES. В качестве добавки использовали 200 мкМ АДФ.
Дыхательный контроль (ДК) определяли как отношение скорости дыхания при максимальном синтезе АТФ к скорости дыхания в отсутствие синтеза АТФ [7]. Скорость потребления кислорода приведена в нМ О2 в мин на 1 мг белка.
Для исследования морфологии клеток при помощи электронного микроскопа кусочки сердца фиксировали 2,5% глютаровым альдегидом в 0,1 М растворе какодилата натрия (рН 7,4) при 4 °C. После фиксации кусочки дважды отмывали какодилатным буфером, затем фиксировали в 1%-м растворе четырехокиси осмия с последующим двукратным отмыванием какодилатным буфером. Полученный материал дегидратировали в этиловых спиртах восходящей концентрации. Препараты заливали в ара-дилат. Ультратонкие срезы толщиной 30–60 нм готовили на ультратоме “Ultrotom 111”. Полученные срезы наносили на сетки с формваровым покрытием и контрастировали 2%-м уранилацетатом и цитратом свинца. Полученные препараты просматривали в электронном микроскопе “JEM-100CX11” с апертурной диафрагмой 25– 30 мкм при ускоряющем напряжении 80 кВ.
В работе использовали реактивы фирмы Sigma и ICN.
Статистическую обработку полученных данных проводили с помощью пакета прикладных программ STATISTICA 6.0. Закон распределения исследуемых параметров не согласуется с нормальным законом распределения (критерий Шапиро–Вилка, р>0,05). Значения исследуемых показателей представлены в виде медианы и интерквартильного размаха в виде Q2 (Q1; Q3). Ввиду малого объема групп и их независимости статистическую значимость различий величин исследуемых параметров между сравниваемыми группами оценивали с помощью непараметрического рангового U-критерия Манна–Уитни, внутри групп – критерия Вилкоксона для зависимых переменных.
Результаты и обсуждение
Первоначальной задачей, помимо исследования в группах контроля и отдельных патологий, являлось исследование экспериментальной модели сочетанной патологии в двух модификациях:
Таблица 2
Уровень глюкозы в крови, масса тела и показатели гипертрофии миокарда у животных в экспериментальных группах
|
Группы |
Глюкоза, мМ/л |
Мт, г |
Мс/Мт, мг/г |
Млж/Мс, мг/мг |
|
I группа Контроль |
7,4 (7,3; 7,75) |
272 (251; 345) |
3,3 (3,1; 3,4) |
0,60 (0,58; 0,61) |
|
II группа И2 |
7,7 (6,93; 8,49) |
287 (275;298)& |
4,5 (4,3; 4,9)*#& |
0,54 (0,52; 0,59) |
|
И4 |
7,9 (7,9; 7,9) |
300 (298; 318)& |
5,3 (4,4; 5,5)*& |
0,62 (0,61; 0,63) |
|
И6 |
8,9 (8,4; 10,7) |
314 (310; 315)*& |
5,7 (4,9; 6,4)*& |
0,67 (0,63; 0,69)* |
|
III группа Д2 |
23,1 (23,0; 25,1)* |
172 (171; 180)*# |
2,9 (2,7; 2,9)#& |
0,60 (0,57; 0,63) |
|
Д4 |
30,0 (27,4; 31,7)* |
187 (179; 236)*# |
3,2 (2,7; 3,1)# |
0,60 (0,59; 0,63) |
|
Д6 |
29,4 (29,0; 32,5)* |
222 (206; 252)*# |
3,1 (3,3; 3,6)# |
0,57 (0,56; 0,60)# |
|
IV группа И2Д2 |
33,3 (28,4; 33,3)* |
234 (184; 296)# |
3,2 (3,0; 3,3)#^ |
0,60 (0,57; 0,63) |
|
И2Д4 |
30,1 (19,2; 31,2)* |
294 (274; 300)&^ |
3,6 (3,5; 3,8)# |
0,60 (0,57; 0,62) |
|
И2Д6 |
27,4 (24,1; 31,2)* |
283 (258; 296)*#& |
4,2 (3,8; 4,4)#& |
0,57 (0,56; 0,58)# |
|
И4Д2 |
27,4 (26,3; 29,4)* |
207 (184; 209)*#^ |
3,2 (3,1; 3,2)^ |
0,57 (0,55; 0,58)#^ |
|
И4Д4 |
31,5 (30,5; 33,3)* |
206 (179; 218)*# |
4,3 (3,7; 4,9)*#& |
0,57 (0,56; 0,59)# |
|
И4Д6 |
33,3 (33,3; 33,3)* |
215 (207; 222)# |
4,3 (3,8; 4,7)*#& |
0,63 (0,57; 0,67) |
|
И6Д2 |
32,5 (29,2; 33,3)* |
224 (218; 228)*# |
3,2 (3,1; 3,4) |
0,57 (0,56; 0,60)# |
|
И6Д4 |
26,9 (26,2; 29,4)* |
257 (223; 272)#& |
3,3 (3,0; 3,3) |
0,57 (0,55; 0,61)# |
|
И6Д6 |
33,1 (30,3; 33,2)* |
184 (183; 206)#* |
4,7 (4,0; 5,4)*#& |
0,59 (0,56; 0,60)# |
|
V группа Д2И2 |
33,1 (30,3; 33,2)* |
215 (200; 226)*# |
3,7 (3,5; 3,8)*#^ |
0,63 (0,61; 0,66)* |
|
Д2И4 |
28,0 (27,3; 28,5)* |
215 (189; 220)*# |
3,7 (3,5; 3,9)*# |
0,62 (0,59; 0,64)*^ |
Примечание: Мт – масса тела; Мс/Мт соотношение массы сердца к массе тела; Млж/Мс – сооотношение массы левого желудочка к массе сердца; * – различия статистически значимы (p<0,05) по отношению к контролю; # – различия статистически значимы (p<0,05) при сравнении в экспериментальных группах с патологиями по отношению к соответствующему показателю в подгруппе И6; & – различия статистически значимы (p<0,05) в экспериментальных группах с патологиями по отношению к соответствующему показателю в подгруппе Д6; ^ – различия статистически значимы (p<0,05) при сравнении соответствующих показателей в группах сочетанной патологии с общим сроком, но разным порядком, по отношению друг к другу (И2Д2 к Д2И2; И2Д4 к Д2И4; И2Д4 к И4Д2; И4Д2 к Д2И4).
-
1) предшествование инфаркта миокарда диабету;
-
2) предшествование диабета инфаркту миокарда. Изучение материала предполагало исследование в следующих точках: а) через 2, 4 и 6 недель после экспериментального инфаркта моделировали сахарный диабет введением стрепто-зотоцина и исследовали материал через 2, 4 и 6 недель после моделирования диабета. Таким образом, сформировали 9 подгрупп IV экспериментальной группы (табл. 1);
-
б) аналогичным образом была сделана попытка сформировать еще 9 подгрупп V экспериментальной группы, в которых диабет предшествует инфаркту (табл. 1). Однако по причине высокой смертности животных в этой экспериментальной модели удалось получить только две подгруппы животных. Выживаемость отдельных
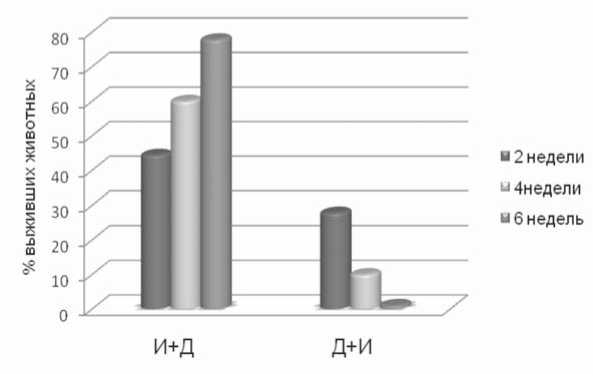
Рис. 1. Выживаемость животных в эксперименте при сочетании инфаркт+-диабет и диабет+инфаркт. 2, 4, 6 недель – срок первой патологии, на котором моделировалось второе заболевание; И+Д – диабет на фоне развивающегося постинфарктного кардиосклероза (IVгруппа); Д+И – развитие постинфарктного кардиосклероз на фоне диабета (V группа)
животных в других подгруппах была статистически не значима.
Вариант диабет+инфаркт характеризовался более агрессивным течением: как видно из диаграммы, максимальная выживаемость животных с исходным диабетом была ниже минимальной у животных с обратной после- довательностью формирования сочетанной патологии (рис. 1).
С увеличением срока диабета, на фоне которого производилась коронароокклюзия, выживаемость резко падала. У животных с исходным инфарктом, с увеличением срока перед моделированием диабета, выживаемость при
Таблица 3
Скорость поглощения кислорода и дыхательный контроль митохондрий cердца
|
Группы |
ЯК |
ДК |
|
I группа контроль |
26,5 (25,5; 27,5) |
3,4 (2,9; 3,5) |
|
II группа И2 |
87,3 (55,8; 91,3)* |
1,8 (1,71; 2,06) * |
|
И4 |
77,2 (71,9; 79,5)* |
2,0 (1,9; 2,3)* |
|
И6 |
123,7 (119,1; 133,6)* |
1,9 (1,78; 2,03)* |
|
III группа Д2 |
92,3 (86,6; 98,1)* |
1,8 (1,6; 1,79)* |
|
Д4 |
136,5 (131,3; 141,7)* |
1,8 (1,65; 1,83)* |
|
Д6 |
137,6 (130,9; 138,6)* |
1,7 (1,7; 1,82)* |
|
IV группа И2Д2 |
65,5 (64,3; 66,6)*&^ |
1,7 (1,6; 1,73)* |
|
И2Д4 |
138,2 (134,9; 141,5)*#^ |
1,7 (1,6; 1,78)* ^ |
|
И2Д6 |
139,7 (135,7; 141,5)*# |
1,7 (1,6; 1,84)* |
|
И4Д2 |
84,0 (64,2; 87,4)* #^ |
2,2 (2,25; 2,3)*&^ |
|
И4Д4 |
88,8 (84,4; 98,6)*& |
1,9 (1,8; 2,0)* |
|
И4Д6 |
87,8 (87,0; 93,7)*& |
1,9 (1,81; 1,94)* |
|
И6Д2 |
87,8 (79,2; 95,2)*# |
1,8 (1,6; 1,9)* |
|
И6Д4 |
131,3 (114,6; 152,2)* |
1,8 (1,73; 2,09)* |
|
И6Д6 |
150,5 (144,9; 166,2)*#& |
1,7 (1,6; 1,84)* |
|
V группа Д2И2 |
78,5 (77,5; 78,6)*&^ |
1,7 (1,7; 1,8)* |
|
Д2И4 |
150,0 (148,4; 151,4)*#&^ |
1,7 (1,6; 1,84)*^ |
Примечание: ЯК – янтарная кислота, субстрат окисления; ДК – дыхательный контроль; * – различия статистически значимы (p<0,05) по отношению к контролю; # – различия статистически значимы (p<0,05) при сравнении в группах сочетанной патологии (IV и V группы) по отношению к соответствующему показателю в II группе, на том же сроке моделируемого инфаркта (например, И2Д2, И2Д4, И2Д6 и Д2И2 в сравнении с И2, аналогично в других подгруппах); & – различия статистически значимы (p<0,05) в группах сочетанной патологии (IV и V группы) по отношению к соответствующему показателю в III группе, на том же сроке моделируемого диабета (например, И2Д2, И4Д2, И6Д2, Д2И2 и Д2И4 в сравнении с Д2, аналогично в других подгруппах); ^ – различия статистически значимы (p<0,05) при сравнении соответствующих показателей в группах сочетанной патологии с общим сроком, но разным порядком, по отношению друг к другу (И2Д2 к Д2И2; И2Д4 к Д2И4; И2Д4 к И4Д2; И4Д2 к Д2И4).
сочетании патологии выросла с 44 до 78%.
Нужно отметить, что уровень глюкозы в крови сохранялся примерно на одинаково высоком уровне во всех экспериментальных группах с диабетом (табл. 2). Таким образом, очевидно, что разная выживаемость в обеих сериях обусловлена не столько гипергликемией, сколько способностью организма противостоять патологическому состоянию.
Хроническая гипергликемия сопровождалась истощением животных. В среднем, крысы с диабетом (Д2–Д6) теряли в весе от 30 до 50% по отношению к контрольным животным, в то время как у животных с инфарктом потеря веса была незначительной в сравнении с контролем. При сочетании инфаркта и диабета истощение животных также наблюдалось, однако снижение массы тела было менее выражено.
Гипертрофию миокарда определяли по соотношению Мс/Мт. Как видно из таблицы 2, наблюдается выраженная гипертрофия миокарда на сроке И6, на стадии морфологически выраженного постинфарктного кардиосклероза [8]. При сочетании инфаркта и диабета на всех сроках наблюдается снижение степени гипертрофии, в том числе и при сочетании диабет+инфаркт. Индекс Млж/ Мс демонстрирует, что гипертрофия левого желудочка менее выражена при сочетании инфаркт+диабет, однако при сочетании диабет+инфаркт левый желудочек увеличен относительно сочетания инфаркт+диабет, хотя и менее, чем при инфаркте без диабета.
Развивающаяся в органе гипертрофия, несомненно, имеет положительное значение, поскольку позволяет сохранить функцию органа, несмотря на заболевание – хорошо известная в клинике стадия компенсации. В дальнейшем в органе возникают дистрофические изменения, происходит ослабление функции и, в конечном счете, когда адаптационные механизмы исчерпаны, наступает стадия декомпенсация и гибели организма.
Известно, что недостаток кислорода приводит к запуску компенсаторных процессов на уровне митохондрий, с переходом энергосинтеза на альтернативные, более быстрые и мощные процессы [9]. Увеличение синтеза АТФ, с одной стороны, помогает обеспечивать возрастающие потребности сердца. С другой стороны, АДФ выступает в роли естественного ингибитора процесса разобщения окисления и фосфорилирования [20], неизбежно сопутствующего рассматриваемым патологиям [9].
Наше исследование показало, что скорость потребления кислорода митохондриями сердца крыс при всех патологиях, как по отдельности, так и при их сочетании, сопровождается увеличением свободного, не связанного с фосфорилированием дыхания (табл. 3).
Однако степень разобщения окисления и фосфорилирования была менее выражена при сочетании инфар-кт+диабет, как по отношению к таковому показателю при инфаркте, так и по отношению к сочетанию диабет+ин-фаркт. Наибольшая устойчивость наблюдалась в подгруппе животных И4Д2-6, т.е. в условиях уже имеющегося ремоделирования [8], на фоне которого пагубное воздействие диабета на любых сроках было менее выражено. В тех случаях, когда после инфаркта проходило 6 недель (животные подгруппы И6Д2-6), сочетание с диабетом уже не усиливало компенсаторных реакций и состояние энергетики, в целом, не отличалось от такового в подгруппах И6 и Д6.
Логично было бы ожидать, что сохранение морфометрических и метаболических показателей при сочетании патологии в нашем эксперименте по отношению к отдельным патологиям будет сопровождаться и относительно меньшим проявлением структурных изменений миокарда. К сожалению, это предположение не подтвердилось. На рисунке 2 приведены электронномикроскопические фотографии кардиомиоцитов интактных животных (рис. 2.1), животных при сформированном постинфарктном кардиосклерозе (рис. 2.2), диабете (рис. 2.3) и их сочетании (рис. 2.4).
При обеих патологиях наблюдались типичные изменения митохондрий [13], характеризующие процесс их разрушения: набухание органелл с деградацией их наружных мембран, просветление, вымывание и гомогенизация митохондриального матрикса, деструкция крист (рис. 2.2 и 2.3). Эти изменения свидетельствуют как о деградации, так и о гиперфункции митохондриального аппарата [14]. Сочетание патологий приводило к значительно-

Рис. 2. Типичные изменения кардиомиоцитов (1–4) и митохондрий (А–Г) миокарда левого желудочка сердца крысы при моделируемых патологиях. Примечание: 1 – миоцит из сердца интактного животного, х1050; 2 – миоцит из сердца животного с постинфарктным кардиосклерозом (И6), х1200; 3 – миоцит из сердца крысы с диабетом (Д6), х1000; Г – структурные изменения в кардиомиоците животного с сочетанной патологией (И4Д4), х1000. А – интактная митохондрия, х5200; Б – митохондрия постинфарктного сердца х5000; В – митохондрия диабетического миокарда, х5000; Г –митохондрии при сочетанной патологии, х5000; МХ – митохондрии; МФ – миофибриллы; Я – ядро
му усилению деструктивных процессов в митохондриях сердца (рис. 2.4).
Помимо нарушений в структуре митохондрий нами отмечены также нарушения в ядерном и сократительном аппарате кардиомиоцитов: деформация и сморщивание ядра, фрагментация ядрышек, смещение, “расплетание” и неправильная ориентация миофибрил и др. (рис. 2.2– 2.4), характерные для миокарда при повышенной функциональной нагрузке [11, 13, 14].
Эти наблюдения позволяют объяснить “срыв” адаптации на поздних сроках рассматриваемых патологий: генерализация нарушений структуры кардиомиоцита приводит в конечном счете к его анатомической, а следовательно, и функциональной гибели. На этом фоне клетку не могут спасти “всплески” метаболической активности, связанные с активацией внутренних альтернативно-ком- пенсационных биохимических процессов.
Однако полученные нами данные не позволяют ответить на вопрос, почему при сочетании инфаркт+диабет есть проявления адаптивной компенсации, пусть и не на всех стадиях развития патологий (табл. 2, 3; рис. 1), а при обратном сочетании диабет+инфаркт такой реакции не наблюдается. Очевидно, что ответ нужно искать не в структурных изменениях, а в разветвленной системе функционально-биохимических механизмов регуляции жизнедеятельности клетки.
В литературе можно найти многочисленные доказательства того, что именно гипоксия запускает сложный комплекс адаптивно-компенсаторных процессов. Примером тому служит и открытый относительно недавно феномен “прекондиционирования” миокарда, в котором на сегодняшний день описано уже две стадии адаптации:
немедленной и отсроченной [21]. Возможно, нам следует искать аналогии в адаптивных реакциях на примере этого феномена?
Заключение
Проведенное исследование в динамике развития моделируемых патологий позволяет отметить несколько важных моментов:
– развитие патологий, как каждой в отдельности, так и при их сочетании, сопровождается нарастанием структурно-метаболических нарушений;
– эти изменения достаточно быстро проявляются на ранних стадиях монопатологий;
– при сочетанной патологии структурно-метаболические изменения развиваются более медленно по сравнению с монопатологиями;
– предшествование диабета инфаркту приводит к ухудшению функционального состояния кардиомиоцитов и резко снижает выживаемость экспериментальных животных по сравнению с моделью, в которой инфаркт предшествует диабету.
Полученные результаты не позволяют сделать однозначных выводов о резистентности миокарда к сочетанию патологий, однако собственные данные, полученные ранее, и литературные данные открывают новые горизонты для исследований в этом направлении.
Работа выполнена при финансовой поддержке Федерального агентства по науке и инновациям в рамках Федеральной целевой научно-технической программы “Исследования и разработки по приоритетным направлениям развития научно-технического комплекса России на 2007–2012 гг.” (Государственный контракт № 02.527.11.0007 от 30 апреля 2009 г.).
Список литературы Состояние митохондрий и гипертрофия сердца при развитии стрептозотоцин-индуцированного диабета на фоне экспериментального инфаркта миокарда
- Автандилов Г.Г. Медицинская морфометрия. -М.: Медицина, 1990. -384 с.
- Афанасьев С.А., Кондратьева Д.С., Цапко Л.П. и др. Особенности инотропных реакций миокарда крыс на экстрасистолические воздействия при сочетанном развитии постинфарктного кардиосклероза и сахарного диабета//Вестник аритмологии. -2009. -№ 55. -С. 56-59.
- Булгак А.Г., Островский Ю.П., Рачок Л.В. и др. Современный взгляд на проблему хронической сердечной недостаточности//Кардиология в Беларуси. -2009. -№ 3. -С. 114-127.
- Дедов И.И. Сахарный диабет в Российской Федерации: проблемы и пути решения//Сахарный диабет. -1998. -№ 1. -С. 7-18.
- Дубилей Т.А., Бадова Т.А., Мигован С.А. и др. Влияние ишемии/реперфузии на функцию изолированного сердца у крыс разного возраста со стрептозотоциновым сахарным диабетом//Проблемы старения и долголетия. -2007. -Т. 16, № 1. -С. 11-21.
- Егорова М.В., Афанасьев С.А., Попов С.В. и др. Проявление адаптивноприспособительных изменений при сочетанном развитии постинфарктного ремоделирования сердца и сахарного диабета//Бюллетень экспериментальной биоло гии и медицины. -2010. -Т. 150, № 8. -С. 132-135.
- Егорова М.В., Афанасьев С.А. Выделение митохондрий из клеток и тканей животных и человека: современные методические приемы//Сибирский медицинский журнал (Томск). -2011. -Т. 26. -№ 1. -С. 22-28.
- Кондратьева Д.С., Афанасьев С.А., Фалалеева Л.П. и др. Инотропная реакция миокарда крыс с постинфарктным кардиосклерозом на экстрасистолические воздействия//Бюл летень экспериментальной биологии и медицины. -2005. -№ 6. -С. 613-616.
- Лукьянова Л.Д. Гипоксия при патологиях. Молекулярные механизмы и принципы коррекции//Перфторорганические соединения в биологии и медицине. -Пущино, 2001. -С. 56-69.
- Меерсон Ф.З., Пшенникова М.Г. Адаптация к стрессорным ситуациям и физическим нагрузкам. -М.: Медицина, 1988. -256 с.
- Непомнящих Л.М., Лушникова Е.Л., Непомнящих Г.И. Морфометрия и стереология гипертрофии сердца. -Новосибирск: Наука, 1986. -304 с.
- Обрезан А.Г., Бицадзе Р.М. Структура сердечно-сосудистых заболеваний у больных сахарным диабетом 2 типа, диабетическая кардиомиопатия как особое состояние миокарда//Вестник Санкт-Петербургского университета. -2008. -Сер. 11. -Вып. 2. -С. 47-52.
- Пауков В.С., Фролов В.А. Элементы теории патологии сердца. -М.: Медицина, 1982. -272 с.
- Фролов В.А., Пухлянко В.П. Морфология митохондрий в норме и патологии. -М.: Издво УДН, 1989. -142 с.
- American Diabetes Association, National Heart, Lung and Blood Institute, Juvenile Diabetes Foundation International, National Institute of Diabetes and Kidney Disease, American Heart Association. Diabetes mellitus: a major risk factor for cardiovascular disease//Circulation. -1999. -Vol. 100. -P. 1132-1133.
- Betteridge D.J. Epidemiology of the cardiac complications of type 2 diabetes mellitus//Medicographia. -2001. -Vol. 23. -P. 95-99.
- Chen H., Shen W.L., Wang X.H. Paradoxically enhanced heart tolerance to ischaemia in type 1 diabetes and role of increased osmolarity//Clinical and Experimental Pharmacology and Physiology. -2006. -Vol. 10. -P. 910-916.
- Egorova M.V., Afanasiev S.A., Kondratyeva D.S. et al. Possible mechanism of increasing resistance of the myocardium during combination of post infarction remodeling and diabetes mellitus//Natural Science. -2011. -Vol. 3, No. 4. -P.295-300.
- Nawata T., Takahashi N., Opie T. Cardioprotection by streptozotocininduced diabetes and insulin against ischemia/reperfusion injury in rats//J. Cardiovasc. Pharmacol. -2002. -Vol. 40, No. 4. -P. 491-500.
- Saito A., Castilho R.F. Inhibitory effects of adenine nucleotides on brain mitochondrial permeability transition//Neurochem. Res. -2010. -Vol. 35, No. 11. -P. 1667-1674.
- Yellon D.M., Baxter G.F. A "second window of protection" or delayed preconditioning phenomenon: future horizons for myocardial protection?//J. Mol. Cell. Cardiol. -1995. -Vol. 27. -P. 1023-1034.


