Современные стратегии контроля дислипидемии у пациентов экстремального риска сердечно-сосудистых осложнений
Автор: Хоанг В.Б., Тыренко В.В., Щербатюк О.В., Бологов С.Г.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Обзоры литературы
Статья в выпуске: 4 т.18, 2023 года.
Бесплатный доступ
Несмотря на непрерывное изменение концепции атеросклероза, дислипидемия остается ведущим фактором риска развития атеросклеротических заболеваний. Представлены современные данные о проблеме контроля липидного профиля, основные стратегии гиполипидемической терапии, актуальность применения ингибиторов пропротеиновой конвертазы субтилизина/кексина типа 9 у пациентов очень высокого и экстремального риска сердечно-сосудистых осложнений.
Дислипидемия, экстремальный риск, ингибиторы пропротеиновой конвертазы субстилизин/кексин типа 9, стратегия
Короткий адрес: https://sciup.org/140303482
IDR: 140303482 | DOI: 10.25881/20728255_2023_18_4_112
Modern strategies for control of dyslipidemia in patients at extreme risk of cardiovascular complications
Despite the continuous change in the concept of atherosclerosis, dyslipi-demia remains a leading risk factor for the development of atherosclerotic diseases. This review article presents current data on the problem of lipid profile control, the main strategies for lipid-lowering therapy, the relevance of the use of subtilisin/kexin type 9 proprotein convertase inhibitors in patients with very high and extreme risk of cardiovascular complications.
Текст научной статьи Современные стратегии контроля дислипидемии у пациентов экстремального риска сердечно-сосудистых осложнений
С момента обнаружения причинно-следственной связи дислипидемии и атеросклеротического поражения сосудов, концепция атеросклероза непрерывно трансформируется. Ведущими факторами в развитии атеросклероза по-прежнему выделяют: дислипидемию, артериальную гипертензию, сахарный диабет/наруше-ние толерантности к глюкозе, ожирение, гиподинамию, хроническую болезнь почек (ХБП), возраст, наследственность и курение. Среди существующих гипотез развития атеросклероза в современной медицине доминируют липид-инфильтрационная и воспалительная [1; 2]. Причём, если гиполипидемические препараты давно введены в клиническую практику для борьбы с атеросклеротическими заболеваниями, то лекарственные средства, действующие на воспалительное звено атерогенеза до сих пор мало изучены. Среди них только колхицин недавно одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для применения у пациентов с клинически значимым атеросклерозом или множественными факторами риска его развития [3]. По данным исследования LоDoCo2 (Low-Dose Colchicine for secondary prevention of cardiovascular disease) дополнительное назначение колхицина к стандартной терапии пациентам со стабильной ИБС снижает риск больших сердечно-сосудистых осложнений (ССО) на 31% [4]. Данные метаанализа Paul M и соавт. показали, что резидуальный воспалительный риск в значительной степени связан с возникновением сердечно-сосудистых событий, а остаточный липидный риск в меньшей степени коррелировал с частотой серьёзных ССО [5].
Несмотря на большое количество перспективных предикторов для скрининга атеросклероза, таких как гомоцистеин, мочевая кислота, ксантиноксидаза, гиперчувствительный С-реактивный белок, липопротеин (а) и др., — липопротеины низкой плотности (ЛПНП) по-прежнему остаются основной терапевтической мишенью в первичной и вторичной профилактике атеросклеротических сердечно-сосудистых заболеваний (АССЗ) [6–13]. Если в других биохимических процессах (гликемический, уремический и электролитный обмен и т. д.) наблюдаются неблагоприятные последствия при отклонении скрининговых показателей за целевые пределы, то в липидном обмене подобного феномена не отмечено. Отмечается линейная корреляция между уровнем ЛПНП и риском ССО, т. е. при снижении ЛПНП до минимальных значений наблюдается снижение вероятности возникновения сердечно-сосудистых событий без повышения риска серьёзных осложнений. По данным существующих исследований низкого безопасного предела ЛПНП нет. Доказано, что снижение показателя ЛПНП на каждую единицу (1 ммоль/л) сопровождается снижением крупных сердечно-сосудистых событий на 20–25% [14; 15] и пациенты с более высоким риском ССО получают больше пользы от интенсивной гиполипидемической терапии (ГЛТ). Это подтверждает концепцию «чем ниже, тем лучше» в ГЛТ. По данным литературы классические липидснижающие препараты (статины, фибраты, эзете-миб) в большинстве случаев не могут снижать ЛПНП до целевых значений у пациентов очень высокого и экстремального риска ССО, кроме того, многие пациенты плохо их переносят. В связи с чем, подключение принципиально

новых классов гиполипидемиологических средств, таких как ингибиторы пропротеиновой конвертазы субти-лизин-кексинового типа 9 (PCSK9) и препараты малой интерферирующей РНК (миРНК) к комплексной терапии атеросклероза играет решающую роль в контроле липидного профиля.
Экстремальный риск ССО
В 2017 г. Американская ассоциация эндокринологов и Американский колледж эндокринологов впервые официально выделили внутри категории очень высокого риска категорию экстремального риска ССО, с рекомендацией достижения для новой категории риска целевого уровня ХС-ЛПНП 55 мг/дл (1,4 ммоль/л) и менее. Наличие следующих критериев позволяет отнести пациентов к категории экстремального риска ССО:
– Прогрессирование сердечно-сосудистых заболеваний (ССЗ), вызванных атеросклерозом (включая нестабильную стенокардию) у пациентов с уровнем ЛПНП менее 1,8 ммоль/л;
– Клинически значимое ССЗ у пациентов с сахарным диабетом (СД), ХБП 3–4-й ст. или с гетерозиготной семейной гиперхолестеринемией (геСГХС);
– Развитие ССЗ у мужчин моложе 55 лет или женщин моложе 65 лет.
Необходимость выделения новой категории риска обусловлена значительной гетерогенностью категории пациентов очень высокого риска, появлением новых высокоэффективных и безопасных классов гиполипидемических средств, а также доказательными данными эффективности интенсивной комбинированной ГЛТ у пациентов очень высокого риска и экстремального риска ССО [16; 17].
По рекомендациям Российской ассоциации кардиологов по дислипидемии, одобренных Министерством здравоохранения РФ 2023 г. «Нарушение липидного обмена», экстремальный риск ССО диагностируется при наличии двух и более ССО в течение двух лет, несмотря на оптимальную ГЛТ и/или достигнутый уровень ХС-ЛПНП менее 1,4 ммоль/л. Согласно новым рекомендациям от 2023 г. целевое значение ЛПНП для категории экстремального риска должно быть менее 1,0 ммоль/л, а снижение ХС ЛПНП ≥ 50% от исходного уровня, что существенно ниже в сравнении с предыдущими версиями рекомендаций. По мнениям экспертов Национального общества атеросклероза РФ, причины принципиального изменения определения экстремального риска заключается в том, что во-первых, пациенты с наличием двух и более ССО в течение двух лет являются самой уязвимой группой больных; во-вторых, эти пациенты обычно страдают СД; и наконец, именно эта группа больных получает максимальный эффект от применения ГЛТ [18].
Проблема достижения целевого ЛПНП в реальной практике
Коррекция гиперлипидемии вносит наибольший вклад в снижение смертности от ИБС [15], а ХС-ЛПНП являются основным скрининговым показателем в пер- вичной и вторичной профилактике АССЗ [18]. Несмотря на важную роль достижения рекомендованного значения ЛПНП у пациентов АССЗ, в условиях реальной практики, по данным многих популяционных исследований во всем мире, в частности в РФ, доля пациентов, достигающих целевого оптимального показателя ЛПНП, пока очень скромная. Это обусловлено недостаточной интенсивностью схем лечения, а также низкой приверженностью пациентов к назначенному лечению [19; 20].
По данным Французкого регистра ОКС PGRx (Pha-rmacoepidemiologic General Research eXtensio), в который было включено 2695 пациентов с ОКС, при выписке из стационаров статины высокой, средней и низкой интенсивности были назначены у 56, 36 и 3% пациентов, соответственно. Еще 2% принимали комбинацию статинов и эзетимиба, 2% — другие гиполипидемические средства и 1%— только эзетимиб. При последующем наблюдении в течение 12 месяцев около 70% пациентов соблюдали режим терапии, при этом пациенты, получавшие лечение средней интенсивности, демонстрировали лучшую приверженность (76%), чем пациенты, получавшие лечение низкой (63%) или высокой (67%) интенсивности. При анализе подгруппы пациентов с предшествующим сердечно-сосудистым событием, было показано, что среди 248 пациентов очень высокого риска 67,3% (167/248) пациентов уже получали ГЛТ до включения в регистр, а остальные 32,7% (81/248) инициировали лечение в первый раз после ОКС. В результате — немногим более 31% пациентов (79/248) достигли уровня ХС-ЛПНП <1,8 ммоль/л, и только 15% (38/248) пациентов достигли уровня ХС-ЛПНП менее 1,4 ммоль/л [21].
В России, по данным регистра ОКС РЕГИОН-ИМ (Российский рЕГИстр Острого иНфаркта миокарда), среди более 3600 наблюдаемых пациентов с острым инфарктом миокарда (ОИМ), 17,5% перенесли инфаркт миокарда (ИМ) в анамнезе. Статины при поступлении принимали 13% всех пациентов. Средний уровень ХС-ЛПНП у пациентов с ранее перенесенным ИМ, при поступлении в регистр составлял 3,1 ммоль /л, при этом только 25% из них получали статины до момента включения в исследование. Сообщалось, что 98,5% пациентам регистра после выписки из стационаров были назначены статины высокой интенсивности (аторвастатин ≥40 мг или розува-статин ≥20 мг). Через 6 месяцев, по данным контрольной липидограммы, у 218 пациентов, только у 23% отмечено достижение целевого уровня ЛПНП <1,4 ммоль/л [22].
Результаты ряда крупных исследований показали, что более интенсивная ГЛТ снижает заболеваемость и смертность после ИМ более эффективно, чем менее интенсивная ГЛТ [15; 23–26]. Рекомендовано начинать прием статинов в высоких дозах в первые сутки в стационаре у всех пациентов с острым коронарным синдромом (ОКС) при отсутствии противопоказаний или их непереносимости в анамнезе, независимо от значения ХС-ЛПНП [27; 28]. Однако далеко не всегда происходит следование современным клиническим
рекомендациям в реальной клинической практике. По данным исследования EUROASPIRE V (European Action on Secondary and Primary Prevention by Intervention to Reduce Events V) 88% больных были выписаны на ГЛТ, и из них только 59% — на высокоинтенсивном лечении. Данные EUROASPIRE V также показывали, что степень достижения целевого уровня ХС-ЛПНП в разных странах и в разных центрах внутри каждой страны Европы вариабелен. В России, по данным EUROASPIRE V, 72% пациентов очень высокого риска ССО имели показатель ХС-ЛПНП выше 1,8 ммоль/л. Если скорректировать данные по обновлённому рекомендованному уровню ХС-ЛПНП, то доля пациентов, не достигнувших целевого уровня ХС-ЛПНП, будет наглядно увеличиваться. Ещё одним интересным фактом EUROASPIRE V является то, что в среднем молодые пациенты, по сравнению с пожилыми пациентами, имеют более высокий уровень общего холестерина, ЛПНП, ХС-не-ЛПВП, ТГ и низкий ХС-ЛПВП. Причина этого может заключаться в том, что молодые пациенты менее комплаентны, чем пожилые и врачи часто недооценивают фактический риск развития ССО в этой группе. Следовательно, имеет место меньшая информированность о необходимости достижения целевых уровней липидов. Астенический синдром, различная патология органов пищеварения, заболевания кишечника с проявлениями синдрома мальабсорбции и заболевания печени также играют определённую роль в этой ситуации. Важный вывод исследования EUROASPIRE V заключается в том, что женщины меньше лечились гиполипидемической терапией и реже получали высокоинтенсивную терапию, чем мужчины. Это также отразилось на их липидном профиле, так только 23% женщин имели ХС-ЛПНП <1,8 ммоль/л (70 мг/дл) по сравнению с 32% у мужчин [29]. Этот факт может быть объяснен тем, что врачи недооценивают фактический риск ССО у женщин в связи с пониженным, по сравнению с мужчинами, показателем атерогенного липидного профиля, и, следовательно, неадекватно назначают им ГЛТ.
Для получения современной информации о достижении целевого уровня холестерина ХС-ЛПНП у пациентов по всей Европе в различных медицинских учреждениях и ранее недостаточно изученных группах пациентов в период 2016–2018 гг. было проведено исследование DA VINCI (EU Wide Cross-Sectional Observational Study of Lipid-Modifying Therapy Use in Secondary and Primary Care). В регистр с очень высоким риском ССО включено 2039 пациентов. Высокоинтенсивную терапию статинами получали 37,5%, комбинированную терапию статин+эзетимиб 9,3%, а комбинацию статин+иPCSK9 только 1,1%. Среди пациентов, которые получали высокоинтенсивную терапию статинами, 39% достигли уровня ХС-ЛПНП менее 1,8 ммоль/л, а 22% достигли показателя ЛПНП 1,4 ммоль/л и ниже. Из группы пациентов, получавших комбинацию статин+эзетимиб, только 21% достигли уровня ХС-ЛПНП менее 1,4 ммоль/л. Комбинация статин+иPCSK9 показала лучшую эффективность: 58% больных на этой терапии достигли целевого показателя ХС-ЛПНП 1,4 ммоль/л и ниже [30]. Целевые показатели ЛПНП при вторичной профилактике ССО демонстрируют тенденцию к снижению, особенно у пациентов экстремального риска ССО [31–33].
По данным перечисленных крупных популяционных исследований в Европе и России можно сделать вывод о том, что в реальной практике далеко не всегда представляется возможным достижение рекомендованного целевого уровня ЛПНП только используя традиционные гиполипи-демические препараты (статины, эзетимиб, фибраты).
Современные гиполипидемические стратегии
В современной клинической практике терапии ате-роклероза существует две стратегии, направленные на коррекцию дислипидемии. Первая из них традиционная — это влияние на процесс внутриклеточного синтеза липидов и/или их всасывания извне. Представителями гиполипидемических препаратов этой стратегии являются статины, эзетимиб, фибраты, никотиновая кислота и бемпедоевая кислота. Статины, ингибируя 3-гидрокси-3-метилглутарил (ГМГ) ацетил-КоА редуктазу внутри гепатоцитов, способствуют снижению уровня внутриклеточного холестерина. Последнее, в свою очередь, приводит к повышению количества рецепторов ЛПНП на поверхности гепатоцитов, тем самым повышается удаление ЛПНП из кровеносного русла и снижается уровень ЛПНП. Эзетимиб блокирует всасывание холестерина из кишечника путем связывания с последующим блокированием белка, подобному белку Ниамин-Пику 1 мембран ворсинок энтероцитов. Фибраты повышают активность липопротеинлипазы, что приводит к увеличению метаболизма ЛПОНП. Никотиновая кислота угнетает синтез ЛПОНП, а бемпедоевая кислота, блокируя аденозилтрифосфат-цитратлиазу, снижает синтез холестерина внутри гепатоцитов [34]. Среди представителей первой стратегии ГЛТ только статины демонстрируют положительные эффекты как на липидный профиль, так и на большие сердечно-сосудистые события убедительными доказательными данными. В зависимости от интенсивности статины снижают уровень ЛПНП от 18 до 55% от исходного значения. На фоне терапии статинами снижение уровня ЛПНП на каждую единицу (1 ммоль/л) сопровождается снижением риска сердечно-сосудистых событий на 20–25%, статины доказанно снижают сердечно-сосудистую и общую смертность. Применение остальных препаратов как в режиме монотерапии, так и в режиме комбинации со статинами, дополнительно не повышают выживаемость исследуемых популяций при сравнении с группами плацебо [35–38]. Таким образом, несмотря на нередко встречающиеся побочные эффекты, такие как миопатия, гепатотоксичность, повышенный риск развития СД 2 типа, польза от применения статинов намного превалирует над риском развития неблагоприятных воздействий, и они по-прежнему являются «золотым» стандартом в лечении атеросклероза.
Вторая стратегия ГЛТ относительно новая. Она представляет собой PCSK9-таргетную терапию. PCSK9 — это натуральный белок, который преимущественно синтезируется в печени и отвечает за регуляцию процесса циркуляции ЛПНП-рецепторов (рЛПНП) в гепатоцитах. Присоединяясь к рЛПНП на поверхности гепатоцитов, PCSK9 способствует деградации рЛПНП в лизосомах клеток печени. Вследствие этого ускоряется жизненный цикл рЛПНП и уменьшается количество рЛПНП на поверхности гепатоцитов. Это обусловливает повышение уровня циркулирующих в кровеносном русле ЛПНП, что способствует прогрессу атеросклеротического поражения в сосудах организма [39].
В настоящее время на лекарственном рынке представлены две группы препаратов этого направления ГЛТ: первая группа — малая интерферирующая рибонуклеиновая кислота (миРНК) — инклисиран, а вторая — ингибиторы PCSK9 (эвролокумаб, алирокумаб). В России инклисиран одобрен в 2022 г., а официально рекомендован для лечения атеросклероза только в 2023 г., поэтому в реальной клинической практике опыт применения этого препарата на территории РФ пока небольшой. Инкли-сиран связывается с информационной РНК фермента PCSK9 и активирует процесс ее деградации. Вследствие этого блокируется синтез PCSK9 гепатоцитами, тем самым снижается уровень ЛПНП. В 2020 г. Sajjad A. Khan и соавт., анализируя 3 исследования ORION (A Randomized Trial Assessing the Effects of Inclisiran on Clinical Outcomes Among People With Cardiovascular Disease) 9,10,11, указывают, что инклисиран достоверно снижает ЛПНП до 51% и комбинированные конечные точки на 24%, но данных о влиянии инклисирана на смертность, как от седечно-сосудистой, так и от других причин не получено [40]. В отличие от инклисирана, представители второй группы препаратов блокируют PCSK9 посттрансляционно. Они одобрены и применяются в России с 2017 года. Накоплен достаточный большой опыт использования этих препаратов у разных категорий пациентов, однако информации о влиянии ингибиторов PCSK9 на пациентов экстремального сердечно-сосудистого риска получено недостаточно.
Ингибиторы PCSK9
В настоящее время в клинической практике с целью коррекции дислипидемии одобрены и применены два представителя данного класса — это эволокумаб (репата) и алирокумаб (пралуэнт). Следует отметить, что с момента открытия PCSK9 до внедрения препаратов ее ингибиторов в клиническую практику произошло 12 лет [41; 42]. Это отражает высокую оперативность современных технологий и особую важность ингибиторов PCSK9 в современной кардиологии.
Ингибиторы PCSK9 представляют собой моноклональные антитела и работают по механизму «ключ к замку», т. е. таргетно присоединяются к молекулам PCSK9 и инактивируют их. Благодаря этому рецепторы-ЛПНП
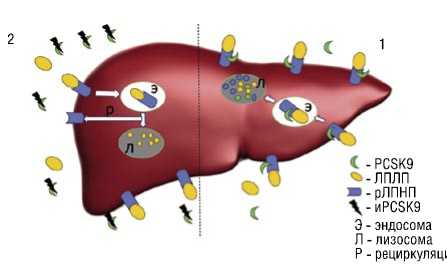
Рис. 1. Механизм действия ингибиторов PCSK9. 1 — PCSK9 связывается с р-ЛПНП на гепатоцитах, что препятствует их рециркуляции и способствует повышению концентрации ХС-ЛПНП. 2 — Антитела к PCSK9 (алирокумаб, эволокумаб) ингибируют связывание PCSK9 с р-ЛПНП, что увеличивает их рециркуляцию, тем самым усиливая удаление свободных ХС-ЛПНП из крови.
могут рециркулироваться на поверхность гепатоцитов после транспортировки ЛПНП до лизосом и продолжать «вылавливать» свободные молекулы ЛПНП, соответственно снижая уровень сывороточных ЛПНП [39].
Свою высокую эффективность и безопасность иPCSK9 доказали в крупных рандомизированных исследованиях. Исследование FOURIER (Further cardiovascular OUtcomes Research with PCSK9 Inhibition in subjects with Elevated Risk) изучало влияние эволокумаба на пациентов с АССЗ. В исследование было включено 27564 пациентов, которые рандомизированы (1:1) либо для подкожного введения эволокумаба, либо для соответствующих инъекций плацебо. Период наблюдения составил в среднем 26 месяцев. В группе получающих эволокумаб, средний ЛПНП достиг 0,78 ммоль/л, что было ниже на 69% от исходного значения. Эволокумаб снижал риск первичной комбинированной конечной точки (сердечно-сосудистый смерть, инфаркт миокарда, инсульт, госпитализации по поводу нестабильной стенокардии или коронарной реваскуляризации). Первичная конечная точка возникла у 1344 пациентов (9,8%) в группе эволокумаба и у 1563 пациентов (11,3%) в группе плацебо. Результаты FOURIER показали, что ингибирование PCSK9 эволо-кумабом на фоне терапии статинами, снижало уровень ЛПНП в среднем до 30 мг/дл (0,78 ммоль/л) и относительный риск развития сердечно-сосудистых событий на 15% [43]. При анализе данных более чем 25000 пациентов в исследовании FOURIER Robert P. и др. выявили монотонную корреляцию между достигнутым показателем ЛПНП и основными сердечно-сосудистыми событиями вплоть до уровня ЛПНП 0,2 ммоль/л и меньше при отсутствии статистически значимых серьёзных побочных эффектов очень низких концентраций ЛПНП. Связь между холестерином ЛПНП и сердечно-сосудистыми событиями была наиболее сильной для ИМ, инсульта и коронарной реваскуляризации, но не наблюдалась для сердечно-сосудистой смерти [44]. Именно на основании положительных результатов исследования FOURIER Американская ассоциация эндокринологов и Американский
колледж эндокринологов ввела в свои рекомендации категорию «экстремальный риск ССО» [16].
Второй представитель препаратов ингибиторов PCSK9 (алирокумаб) также показал свои преимущества в крупном рандомизированном исследовании ODYSSEY OUTCOMES (Evaluation of Cardiovascular Outcomes After an Acute Coronary Syndrome During Treatment With Aliro-cumab). В исследование было включено 18924 пациентов с перенесённым ИМ сроком давности от 1 до 12 месяцев. Дизайн исследования ODYSSEY OUTCOMES аналогичен дизайну FOURIER, только в группе исследования вместо эволокумаба использовался алирокумаб. Первичной конечной точкой были сердечно-сосудистая смерть, нефатальные ИМ, ишемический инсульт, госпитализация по поводу нестабильной стенокардии. Средняя продолжительность наблюдения составила 33,6 месяцев. Отмечено достижение среднего значения ЛПНП у пациентов, получающих алирокумаб, через 4,12 и 48 месяцев до 0.98, 1.1 и 1.4 ммоль/л соответственно. Комбинированная конечная точка наблюдалась у 9,5% и 11,1% у пациентов с алирокумабом и с плацебо, соответственно. Результаты ODYSSEY OUTCOMES показали, что добавление алиро-кумаба к высокоинтенсивной терапии статином у пациентов с перенесённым ИМ давностью от 1 до 12 месяцев способствует достижению целевого ЛПНП и убедительно снижает риск ССО [45].
Нужно подчеркнуть, что, по результатам ODYSSEY OUTCOMES, алирокумаб статистически значимо снижал смертность у пациентов с перенесенным ИМ, что не наблюдалось у пациентов, получавшихся эволокумаб в исследовании FOURIER. Сообщалось, что смертность от всех причин в группе пациентов с алирокумабом на 15% ниже по сравнению с плацебо-группой. А у пациентов с исходным показателем ЛПНП выше 100 мг/дл (2,6 ммоль/л) отмечено снижение смертности от всех причин на 29% [46].
Изначально препараты иPCSK9 одобрены в 2016, 2017 гг. (эволокумаб в 2016 г., алирокумаб в 2017 г.) в РФ с целью коррекции тяжелой дислипидемии у пациентов с семейной гиперхолестеринемией. А для других категорий они рекомендованы как препараты второй линии, когда на фоне стандартной ГЛТ не удается достигнуть целевых значений ЛПНП [47]. Согласно новым рекомендациям по дислипидемии, одобренным Министерством здравоохранения в 2023 г., рекомендовано сразу назначать комбинацию статин+эзетимиб+иPCSK9 пациентам экстремального риска ССО [32].
Обсуждение
Пациенты очень высокого и экстремального риска ССО редко достигают целевых показателей липидного обмена. Прежде всего это объясняется низкой комплаент-ностью пациентов к терапии и не соблюдением врачами клинических рекомендаций при назначениях липидсни-жающих препаратов. Определенную роль играют часто присутствующие у пациентов с АССЗ наследственные гиперхолестеринемии и сопутствующие заболевания, такие как, СД, ожирение, ХБП.
Способность статинов снижать риск ССО и повышать выживаемость пациентов с АССЗ объясняется не только гиполипидемическим эффектом, но и их плейо-тропными воздействиями [48; 49]. В настоящее время появляется больше данных о различных механизмах ингибиторов PCSK9, способствующих улучшению прогноза пациентов с АССЗ [50]. По сравнению с другими существующими гиполипидемическими препаратами, ингибиторы PCSK9 характеризуются быстрым липид-снижающим действием, что обусловлено особенностью их механизма действия. Кроме эффективного гиполи-пидемического эффекта, возможно, благодаря быстрому снижению уровня сывороточных ЛПНП, ингибиторы PCSK9 оказывают положительное влияние на кардиоваскулярные исходы. Также необходимо подчеркнуть, что представленные на рынке препараты ингибиторов PCSK9 способны длительно поддерживать стабильное низкое значение ЛПНП без формирования антител к ним. Таким образом, ингибиторы PCSK9 удовлетворяют основным принципам ГЛТ: «чем ниже, тем лучше», «чем быстрее, тем лучше» и «чем дольше, тем лучше».
Заключение
Несмотря на достаточно большой выбор гиполи-пидемических лекарственных средств и непрерывное обновление клинических рекомендаций по контролю липидного обмена, доля пациентов, не достигнувших целевых показателей ЛПНП, в реальной клинической практике остается высокой. Ингибиторы PCSK9 играют большую роль в улучшении исходов кардиоваскулярных пациентов благодаря эффективному липидснижающему эффекту и плейотропному воздействию. Дополнение ингибиторами PCSK9 схем ГЛТ является необходимым для многих пациентов очень высокого и экстремального рисков ССО для достижения терапевтических целей.
В настоящее время в литературе представлено недостаточно данных о влиянии ингибиторов PCSK9 на выживаемость и качество жизни пациентов экстремального риска ССО, поэтому изучение этого вопроса является актуальной задачей.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Современные стратегии контроля дислипидемии у пациентов экстремального риска сердечно-сосудистых осложнений
- Куранов А.А., Балеев М.С., Митрофанова Н.Н., Мельников В.Л. Некоторые аспекты патогенеза атеросклероза и факторы риска развития сердечно-сосудистых заболеваний // Фундаментальные исследования. — 2014. — №10-6. — С.1234-1238. [Kuranov AA, Baleev MS, Mitrofanova NN, Melnikov VL. Some aspects of the pathogenesis of atherosclerosis and risk factors for cardiovascular disease. Fundamental-research. 2014; 10-6: 1234-1238. (In Russ.)]
- Литовский И.А., Гордиенко А.В., Сотников А.В. Достаточно ли обоснованы цели, к которым мы стремимся? //Клиническая фармакология и терапия. — 2019. — Т.28. — №4. — С. 10-23. [Litovskij IA, Gordienko AV, Sotnikov AV. Controversial issues of pathogenesisand lipid-lowering therapy of atherosclerosis. Clinpharm-journal. 2019; 28(4): 10-23. (In Russ.)] doi: 10.32756/0869-5490-2019-4-10-23.
- Nelson K, Fuster V, Ridker PM. Low-Dose Colchicine for Secondary Prevention of Coronary Artery Disease: JACC Review Topic of the Week. Journal of the American College of Cardiology. 2023; 82(7): 648-660. doi: 10.1016/j.jacc.2023.05.055.
- Nidorf SM, Fiolet AT, Mosterd A, et al. Colchicine in patients with chronic coronary disease. New England journal of medicine. 2020; 383(19): 1838-1847. doi: 10.1056/nejmoa2021372.
- Ridker PM, Bhatt DL, Pradhan AD, et al. Inflammation and cholesterol as predictors of cardiovascular events among patients receiving statin therapy: a collaborative analysis of three randomized trials. The Lancet. 2023; 401(10384): 1293-1301. doi: 10.1016/S0140-6736(23)00215-5.
- Зуева И.Б., Бараташвили Г.Г., Кривоносов Д.С. и др. Современные представления о роли липопротеина (а) в развитии сердечно-сосудистых событий. Возможности терапии //Артериальная гипертензия. — 2016. — Т.22. — №3. — С.232-243. [Zueva IB, Baratashvili GG, Krivonosov DS, et al. The role of lipoprotein (a) in the development of cardiovascular events and the therapeutic potential. Arterial Hypertension. 2016; 22(3): 232-243. (In Russ.)] doi: 10.18705/1607-419X-2016-22-3-232-243.
- Васильев А.Г., Морозова К.В., Брус Т.В. и др. Роль нарушений обмена гомоцистеина в патологических процессах // Российские биомедицинские исследования. — 2022. — Т.7. — №1. — С.44-59. [Vasiliev AG, Morozova KV, Brus ТV, et al. Тhe role of homocysteine metabolic disorders in pathological processes. Russian Biomedical Research. 2022. 7(1), 44-59. (In Russ.)]
- Чазова И.Е., Жернакова Ю.В., Кисляк О.А., и др. Консенсус по ведению пациентов с гиперурикемией и высоким сердечно-сосудистым риском: 2022 // Системные гипертензии. — 2022. — T.19. — №1. — C.5-22. [Chazova IE, Zhernakova YuV, Kislyak OA, et al. Consensus on patients with hyperuricemia and high cardiovascular risk treatment: 2022. Systemic Hypertension. 2022; 19(1): 5-22. (In Russ.)] doi: 10.38109/2075-082X-2022-1-5-22.
- Гордиенко А.В., Сердюков Д.Ю. Начальный атеросклероз: факторы риска, диагностика, профилактика, лечение. — СПб.: СпецЛит. 2020. [Gordienko AV, Serdyukov DYu. Initial atherosclerosis: risk factors, diagnosis, prevention, treatment. St. Petersburg: SpetsLit. 2020. (In Russ.)]
- Головко Н.Н. Роль антиоксидантного статуса при ишемической болезни у женщин // Известия Российской Военно-медицинской академии. — 2018. — Т.37. — №.1(1). — С.156-158. [Golovko NN. The role of total antioxidant status in ischemic disease in women. News of the Russian Military Medical Academy. 2018; 37(1): 156-158. (In Russ.)]
- Юрьева Э.А., Сухоруков В.С., Воздвиженская Е.С., Новикова Н.Н. Атеросклероз: гипотезы и теории // Российский вестник перинатологии и педиатрии. — 2014. — Т.59. — №3. — С.6-16. [Uryeva EA, Sukhorukov VS, Vozdvizhenskaya ES, Novikova NN. Atherosclerosis: Hypotheses and theories. Russian Bulletin of Perinatology and Pediatrics. 2014; 59(3): 6-16. (In Russ.)]
- Тишко В.В., Тыренко В.В., Козлов К.Л., и др. Мультидисциплинарный подход к ведению пациентов высокого риска после повторных реваскуляризаций миокарда // Клиническая геронтология. — 2014. — Т.20. — №9-10. — С.40-44. [Tishko VV, Tyrenko VB, Kozlov KL, et al. Multidisciplinary approach to managing high-risk patients after repeated myocardial revascularization. Clinical Gerontologist. 2014; 20(9-10): 40-44. (In Russ.)]
- Аронов Д.М., Бубнова М.Г., Драпкина О.М. Патогенез атеросклероза через призму нарушения функций микрососудов // Кардиоваскулярная терапия и профилактика. — 2021. — Т.20. — №7. — С.133-142. [Aronov DM, Bubnova MG, Drapkina OM. Atherosclerosis pathogenesis from the perspective of microvascular dysfunction. Cardiovascular Therapy and Prevention. 2021; 20(7): 133-142. (In Russ.)] doi:10.15829/ 1728-8800-2021-3076.
- Baigent C, Keech A, Kearney P, et al. Efficacy and safety of cholesterol-lowering treatment–Authors’ reply. The Lancet. 2006; 367(9509): 470-471. doi: 10.1016/S0140-6736(06)68171-3.
- Trialists C.T. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170 000 participants in 26 randomised trials. The Lancet. 2010; 376(9753): 1670-1681. doi: 10.1016/S0140-6736(10)61350-5.
- Jellinger PS, Handelsman Y, Rosenblit PD, et al. American Association of Clinical Endocrinologists and American College of Endocrinology guidelines for management of dyslipidemia and prevention of cardiovascular disease. Endocrine Practice. 2017; 23: 1-87. doi: 10.4158/EP171764.APPGL.
- Сергиенко И.В., Шестакова М.В., Бойцов С.А., и др. Экстремальная категория риска в системе стратификации сердечно-сосудистых осложнений // Атеросклероз и Дислипидемии. –2018. — Т.33. — №4. — С.8-16. [Sergienko IV, Shestakova MV, Boystov SA, et al. Extreme risk category in the stratification system cardiovascular complications. The Journal of Atherosclerosis and Dyslipidemias. 2018; 4 (33): 8-16. (In Russ.)]
- Кухарчук В.В., Ежов М.В., Сергиенко И.В., и др. Клинические рекомендации евразийской ассоциации кардиологов (ЕАК)/Национального общества по изучению атеросклероза (НОА, Россия) по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза (2020) // Евразийский кардиологический журнал. — 2020. — №2. — С.6-29. [Kukharchuk VV, Ezhov MV, Sergienko IV, et al. Eurasian Association of Cardiology (EAC)/ Russian National Atherosclerosis Society (RNAS) Guidelines for the diagnosis and correction of dyslipidemia for the prevention and treatment of atherosclerosis (2020). Eurasian heart journal. 2020; 2: 6-29. (In Russ.)] doi: 10.38109/ 2225-1685-2020-2-6-29.
- Рожков Д.Е., Тыренко В.В., Никитин А.Э. Проблема достижения целевых концентраций холестерина липопротеидов низкой плотности в реальной клинической практике: данные анкетирования врачей различных специальностей // Терапия. — 2021. — Т.7. — №6. — С.62-71. [Rozhkov DE, Tyrenko VV, Nikitin AE. The problem of achieving the target concentrations of low density lipoproteins cholesterol in real clinical practice: the data of the survey of doctors of different specialties. Therapy. 2021; 7(6): 62-71. (In Russ.)] doi: 10.18565/therapy.2021.6.62-71.
- Naderi SH, Bestwick JP, Wald DS. Adherence to drugs that prevent cardiovascular disease: meta-analysis on 376,162 patients. The American journal of medicine. 2012; 125(9): 882-887.e1. doi: 10.1016/j.amjmed.2011.12. 013.
- Bruckert E, Desamericq G, Khachatryan A, et al. Patient characteristics, treatment patterns, and adherence to lipid-lowering therapies following an acute coronary syndrome. Rev. Cardiovasc. Med. 2020; 21(4): 643–650. doi: 10.31083/j.rcm.2020.04.189.
- Бойцов С.А., Шахнович Р.М., Терещенко С.Н., и др. Распространенность гиперлипидемии и особенности липидснижающей терапии у пациентов с инфарктом миокарда по данным Российского регистра острого инфаркта миокарда РЕГИОН–ИМ // Кардиология. — 2022. — Т.62. — №7. — С.12-22. [Boytsov SA, Shakhnovich RM, Tereschenko SN, et al. The prevalence of hyperlipidemia and features of lipid-lowering therapy in patients with myocardial infarction according to the Russian register of acute myocardial infarction REGION-MI. Kardiologiia. 2022; 62(7): 12-22. (In Russ.)] doi: 10.18087/cardio.2022.7.n2051.
- Ballantyne CM, Abate N, Yuan Z, et al. Dose-comparison study of the combination of ezetimibe and simvastatin (Vytorin) versus atorvastatin in patients with hypercholesterolemia: the Vytorin Versus Atorvastatin (VYVA) study. American heart journal. 2005; 149(3): 464-473. doi: 10.1016/j.ahj. 2004.11.023.
- Cannon CP, Steinberg BA, Murphy SA, et al. Meta-analysis of cardiovascular outcomes trials comparing intensive versus moderate statin therapy. Journal of the American College of Cardiology. 2006; 48(3): 438-445. doi: 10.1016/j.jacc.2006.04.070.
- Fleg JL, Mete M, Howard BV, et al. Effect of statins alone versus statins plus ezetimibe on carotid atherosclerosis in type 2 diabetes: the SANDS (Stop Atherosclerosis in Native Diabetics Study) trial. Journal of the American College of Cardiology. 2008; 52(25): 2198-2205. doi: 10.1016/ j.jacc.2008.10.031.
- Giugliano RP, Pedersen TR, Park JG, et al. Clinical efficacy and safety of achieving very low LDL-cholesterol concentrations with the PCSK9 inhibitor evolocumab: a prespecified secondary analysis of the FOURIER trial. The Lancet. 2017; 390(10106): 1962-1971. doi:10.1016/S0140-6736(17) 32290-0.
- Барбараш О.Л., Дупляков Д.В., Затейщиков Д.А., и др. Острый коронарный синдром без подъема сегмента ST электрокардиограммы. Клинические рекомендации 2020 // Российский кардиологический журнал. — 2021. — №4. — С.149-202. [Barbarash OL, Duplyakov DV, Zateischikov DA, et al. Clinical practice guidelines for Acute coronary syndrome without ST segment elevation. Russian Journal of Cardiology. 2021; 26(4): 4449. (In Russ.)] doi: 10.15829/1560-4071-2021-4449.


