Современный способ пластики тазовой брюшины после брюшно-промежностной экстирпации при местнораспространенном раке прямой кишки
Автор: Соловьев И.А., Кабанов М.Ю., Васильченко М.В., Савченков Д.К., Кириллов Д.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Статья в выпуске: 1 т.9, 2014 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188275
IDR: 140188275
A new way of formation of the pelvic floor after extirpation of rectum
Текст статьи Современный способ пластики тазовой брюшины после брюшно-промежностной экстирпации при местнораспространенном раке прямой кишки
В настоящее время рак прямой кишки вышел на пятое место среди всех локализаций опухолей, по уровню прироста занимает ведущее место [1, 2, 4]. Хирургическое лечение по-прежнему остается основным методом лечения больных раком прямой кишки. На долю экстирпации при раке прямой кишки приходится 30,0% [1, 4].
Несмотря на развитие современной хирургии, количество послеоперационных осложнений не уменьшается и остается, как и прежде, на высоком уровне. Частота осложнений в раннем послеоперационном периоде составляет 39–44,9%: спаечная кишечная непроходимость (20,6–27,0%), эвентрация через промежностную рану (13,9%), гнойновоспалительные осложнения со стороны промежностной раны и пресакрального пространства (12–60%). Острую кишечную непроходимость в раннем послеоперационном периоде в 70% случаев вызывают спайки, в 30% – пережатие петли тонкой кишки в дефекте тазовой брюшины [2, 3, 5, 7, 9]. Поздние послеоперационные осложнения развиваются у
21% оперированных больных: спаечная кишечная непроходимость и грыжи диафрагмы тазового дна. Установлено, что спаечный процесс, вызывающий кишечную непроходимость, преимущественно локализуется в области дефекта тазовой брюшины и полости малого таза более чем в 60% случаев [3, 6, 8, 9].
По нашему мнению, наличие дефекта тазовой брюшины при местнораспространенном раке прямой кишки после комбинированной и расширенной брюшно-промежностной экстирпации и невозможность использования брюшины для укрытия входа в малый таз способствуют развитию вышеперечисленных послеоперационных осложнений.
Цель исследования
Изучение возможности восстановления целостности тазовой брюшины композитной неадгезивной четырехслойной сеткой при местно-распространенном раке прямой кишки после комбинированных и расширенных брюшно-промежностных экстирпаций.
Материалы и методы
Способ пластики тазовой брюшины после экстирпации прямой кишки при местно-распространенном раке осуществляется следующим образом: выполняют расширенную или комбинированную брюшно-промежностную экстирпацию прямой кишки. После удаления препарата образовавшуюся раневую полость малого таза из отдельного разреза в пе-рианальной области дренируют полихлор виниловым- дренажом. Промежностная рана ушивается. Выкраивают сетку в соответствии с размерами образовавшегося дефекта тазовой брюшины и тазового кольца, укладывают неадгезивной поверхностью к петлям кишечника и сшивают с мягкими тканями, выстилающими вход в малый таз. Таким образом, происходит разграничение брюшной полости и полости малого таза. Дренируют брюшную полость. Срединную рану ушивают послойно. Особенностей ведения больного в раннем послеоперационном периоде нет.
Данный вид пластики тазового дна является новым, так как он не используется в хирургии злокачественных опухолей органов малого таза.
Результаты и их обсуждение
Примером конкретного применения предлагаемого способа может служить клинический случай. Больной
П., 56 лет, поступил в клинику военноморской хирургии Военно-медицинской академии им. С.М. Кирова с диагнозом: «Рак нижне-среднеампулярного отделов прямой кишки сT4NхM0». Пациенту под эндотрахеальным наркозом выполнена нижне-срединная лапаротомия. При ревизии брюшной полости выявлена опухоль среднеампулярного отдела прямой киши размером 9 х 6 см, плотная, бугристая, прорастающая в параректальную клетчатку, заднюю стенку мочевого пузыря и париетальную брюшину малого таза. Отдаленных метастазов не выявлено. Выполнена комбинированная расширенная брюшно-промежностная экстирпация. Мобилизованы и удалены единым блоком прямая кишка с параректальной клетчаткой и задней стенкой мочевого пузыря. Выполнена аорто-подвздош-ная-тазовая лимфодиссекция с тазовой перитонэктомией. Дефект задней стенки мочевого пузыря ушит двурядным швом. Дренирование пресакрального пространства из отдельного разреза в перианальной области. Промежностная рана ушита наглухо. Выкроена четырехслойная сетка в соответствии с размерами образовавшегося дефекта тазовой брюшины и тазового кольца, уложена и сшита с костными структурами (про-монториум, подвздошные кости) и мягкими тканями, выстилающими вход в малый таз (рис. ). Сигмостома выведена в левом гипогастрии. Дренаж установлен над сеткой и выведен через отдельный разрез в правой подвздошной области. Брюшная полость послойно ушита. Асептическая повязка. Больной выписан на 10-е сутки в удовлетворительном состоянии. Швы с лапаротомной раны сняты при выписке, с промежностной – на 14-е сутки.
Послеоперационный диагноз: «Рак нижне-среднеампулярного отделов прямой кишки сT4NхM0 с прорастанием задней стенки мочевого пузыря и тазовой брюшины». Гистологическое исследование: в материале хорошо, адекватно резецированная прямая кишка, с наличием крупной стенозирующей язвенно-инфильтративной опухолью, представленной структурами низко дифференцированной аденнокарциномы, прорастающей на всю толщу стенки, с врастанием в параректальную клетчатку, заднюю стенку мочевого пузыря, с формированием крупного деформирующего опухолевого конгломерата. В краях резекции опухолевого роста нет. В увеличенных лимфатических узлах метастатического поражения не выявлено.

Быковский А.В., Иванов А.С., Майстренко Д.Н., Генералов М.И., Гранов Д.А., Жеребцов Ф.К., Буняков С.Ю.
РЕЗУЛЬТАТЫ ГИБРИДНЫХ РЕКОНСТРУКЦИЙ ПОВЕРХНОСТНОЙ БЕДРЕННОЙ АРТЕРИИ У БОЛЬНЫХ
С ОБЛИТЕРИРУЮЩИМ АТЕРОСКЛЕРОЗОМ СОСУДОВ НИЖНИХ КОНЕЧНОСТЕЙ
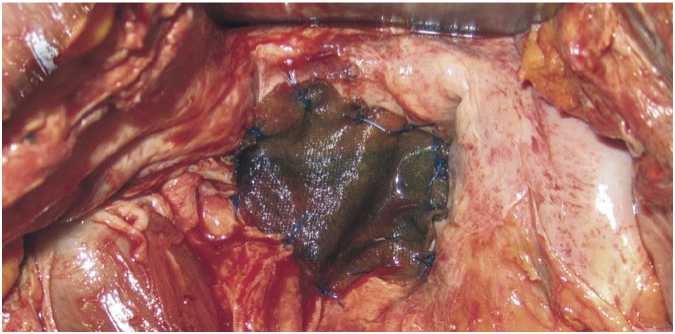
Рис. Окончательный вид пластики тазовой брюшины четырехкомпонентной сеткой после брюшнопромежностной экстирпации прямой кишки
Заключение
Выполнение комбинированных и расширенных операций при местнораспространенном раке прямой кишки всегда сопровождается широким иссечением пораженной тазовой брюшины, что способствует возникновению большого числа осложнений в послеоперационном периоде. Использование современной неадгезивной четырехкомпозитной сетки для пластики дефекта тазовой брюшины позволяет избежать этих грозных осложнений после операции.
РЕЗУЛЬТАТЫ ГИБРИДНЫХ РЕКОНСТРУКЦИЙ ПОВЕРХНОСТНОЙ БЕДРЕННОЙ АРТЕРИИ
У БОЛЬНЫХ
С ОБЛИТЕРИРУЮЩИМ
АТЕРОСКЛЕРОЗОМ
Отделение сосудистой хирургии ФГБУ «Российский научный центр радиологии и хирургических технологий» МЗ РФ, Санкт-Петербург
RESULTS OF HYBRID
Список литературы Современный способ пластики тазовой брюшины после брюшно-промежностной экстирпации при местнораспространенном раке прямой кишки
- Александров В.Б. Лапароскопические технологии в колоректальной хирургии/В.Б. Александров//-М.: Медпрактика, 2003. -С. 188.
- Воблый И.Н. Интраоперационная профилактика хирургических осложнений при операциях по поводу рака прямой кишки: автореф. дис.. канд. мед. наук/И.Н. Воблый. -Ростов-на-Дону, 2010. -17 с.
- Воблый И.Н. Профилактика кишечной непроходимости после операций на органах малого таза/И.Н. Воблый, В.Ф. Касаткин, Н.Б. Чижиков//Сиб. онколог. журн. -2009. (Приложение № 1). -С. 42-43.
- Одарюк Т.С. Хирургия рака прямой кишки/Т.С. Одарюк, Г.И. Воробьев, Ю.А. Шелыгин -М.: ООО «Дедалус», 2005. -255 с.
- Широкад В.И. Хирургическое лечение местнораспрастраненных опухолей органов малого таза/В.И. Широкорад -М.:ОАО «Издательство «Медицина», издательство «Шико», 2008. -192 с.
- Снежко А.В. Хирургическая тактика при локорегионарных рецидивах рака прямой кишки/А.В. Снежко, В.Ф. Касаткин, Ю.А. Фоменко, И.Н. Воблый, В.Х. Анаполян//Сиб. онколог. журн. -2009. (Приложение № 2). -С. 180-181.
- Тюряева Е.И. Химиолучевое лечение рака прямой кишки/Е.И. Тюряева//Практ. онколог. -2008. Т. 9, № 1. -С. 31-38.
- Щербенко О.И. Лучевая терапия при лечении рака прямой кишки/О.И. Щербенко//Мед. новости. -1996. -№ 7. -С. 20-22.
- Nieuwenhuijzen M. Small bowel obstruction after total or subtotal colectomy: a 10-year retrospective review/M. Nieuwenhuijzen, M.M. Reijnen, J.H. Kuijpers, H.van Goor//Br J Surg. -1998. -Vol. 85. -Р. 1242-1245.


