Сравнение результатов лапароскопического мини-гастрошунтирования при различных размерах малой части желудка: рандомизированное клиническое исследование
Автор: Оспанов О. Б.
Журнал: Московский хирургический журнал @mossj
Рубрика: Бариатрическая хирургия
Статья в выпуске: 3 (73), 2020 года.
Бесплатный доступ
Цель исследования: сравнить результаты выполнения мини-гастрошунтирования с различной длиной и шириной малой части желудка и определить количество расходуемых кассет. Материал и методы. В рандомизированное проспективное клиническое исследование вошло 500 пациентов, которым было проведено лапароскопическое мини-гастрошунтирование - одно-анастомозное гастрошунтирование (МГШ-ОАГШ). В первую группу вошло 248 пациентов, где применена МГШ-ОАГШ по Carbajo с длинным и широким малым желудочком. А во второй группе было 252 пациентов, где создавали укороченный и более узкий малый желудок. Результаты. Во второй группе отмечен более выраженный бариатрический эффект по сравнению с первой группой. После операции изменение индекса массы тела составило во второй группе 16,1±5,7 кг/м2 по сравнению с 12,4±3,08 кг/м2 в первой группе (p
Бариатрическая хирургия, ожирение, мини-гастрошунтирование, размеры малого желудка
Короткий адрес: https://sciup.org/142226449
IDR: 142226449 | УДК: 616-056.52-089:616.33 | DOI: 10.17238/issn2072-3180.2020.3.79-86
Comparison of the results of laparoscopic mini-gastric bypass with various the gastric pouch size: randomized clinical trial
The aim of this study was to compare the results of mini-gastric bypass surgery with different lengths and widths of the gastric pouch. Methods. The author conducted a prospective clinical study with a random distribution of patients into comparison groups. The study included 500 patients who underwent laparoscopic mini-gastric bypass surgery - one anastomosis gastric bypass (MGB-OAGB). The first group included 248 patients, where the standard Carbajo MGB-OAGB technique with a long and wide gastric pouch was used. And in the second group there were 252 patients, where a shortened and narrower small stomach was created. Results. The second group showed a more pronounced bariatric effect compared to the first group. After surgery, the change in body mass index in the second group was 16.1±5.7 kg / m2 compared to 12.4±3.08 kg / m2 in the first group (p
Текст научной статьи Сравнение результатов лапароскопического мини-гастрошунтирования при различных размерах малой части желудка: рандомизированное клиническое исследование
По мнению экспертов IFSO, мини-гастрошунтирование — одно-анастомозное гастрошунтирование является признанной самостоятельной бариатрической/метаболической операцией и не должна в дальнейшем рассматриваться как исследовательская операция [1].
По частоте выполнения МГШ–ОАГШ занимает 3-4 место в мире [2].
Если в общем подходе вопрос о практической применимости и безопасности МГШ-ОАГШ больше не ставится категорично как ранее из-за вероятности желчного рефлюкса, то частные вопросы хирургической техники МГШ–ОАГШ требуют пристального изучения. Это касается, например, знаний о влиянии ширины и длинны малого желудочка на снижение массы тела. Детали и параметры выполнения МГШ–ОАГШ должны быть оценены и обсуждены в хирургическом сообществе. Но, несмотря на большое число публикаций в ведущих хирургических журналах, мы не встретили широкого объективного анализа хирургической техники выполнения МГШ–ОАГШ с позиций физических законов. В своих недавних работах Rutledge подтверждает свою позицию о том, что мини-гастрошунтирование это прежде всего мальабсорбтивная бариатрическая операция, и он рекомендует большую ширину гастроэнтероанастомоза, достигающую диаметра 5-6 см [3]. Объясняя целесообразность большого соустья, Rutledge указывает на то, что пища не должна долго задерживаться в желудке.
Более убедительно выглядит альтернативная позиция Carbajo, которая взята нами как основная в своей работе, где он подчеркивает целесообразность максимального использования рестриктивной стороны МГШ–ОАГШ и подчеркивает важность выполнения относительно узкого гастроэнтероанастомоза — не более 3-х см и требование обязательного создания анти-рефлюксной «шпоры» [4]. Но Carbajo, как и Rutledge, едины в одном — они рекомендуют выкраивать длинный малый желудочек, всегда начиная ниже «воронней лапки», не уточняя и не обращая внимания на большую вариабельность расстояния от пищеводно-желудочного перехода до нижнего края «во-ронней лапки» по малой кривизне желудка. Практически не учитываются гидродинамические аспекты функционирования малого желудочка при МГШ–ОАГШ и очевидная зависимость бариатрического эффекта и антирефлюксной функции от длины и ширины малого желудочка.
Мы высказали гипотезу о существенной зависимости бариатрического эффекта от конкретных вышеуказанных физических параметров желудочного пауча (малой части желудка).
Кроме того, кажется логичным, что с экономичных позиций уменьшение количества расходуемых дорогостоящих кассет (картриджей) для сшивающего аппарата является рациональным, но непонятно, пострадают ли или нет при такой «экономии» результаты оперативного лечения ожирения?
Цель исследования : сравнить бариатрические результаты выполнения мини-гастрошунтирования при различной длине и ширине малого желудочка, а также сравнить количество расходуемых кассет степлерного аппарата при создании различной длины малого желудка.
Материал и методы
Проведено рандомизированное проспективное клиническое исследование, включающее оперированных одним хирургом бариатрических пациентов. В исследование включены пациенты с морбидным ожирением, которые были прооперированы в период с февраля 2013 по декабрь 2019 года. Все 500 пациентов отвечали критериям включения в виде показаний к хирургическому лечению, описанных в Национальном клиническом протоколе диагностики и лечения Министерства здравоохранения Республики Казахстан «Морбидное ожирение. Метаболический синдром» (последний пересмотр 13.08.2020, протокол 111).
Пациенты были оперированы на клинических базах медицинского университета Астаны и в корпоративном фонде «University Medical Center», г. Нур-Султан.
Критериями исключения являлись противопоказания к оперативному лечению, также описанные в вышеуказанном протоколе диагностики и лечения.
Всем пациентам проведено лапароскопическое мини-гастрошунтирование. С пациентами в послеоперационном периоде встречались очно или связывались по телефону. Средняя медиана наблюдения составила 4 года.
Все пациенты были разделены по методу применения техники операции на две группы.
В первую группу («Long-width») вошло 248 пациентов, 231 из которых были женщины. Средний возраст составил 43,1±7,8 лет. В данной группе применена техника выполнения МГШ-ОАГШ по Carbajo с относительно длинным и широким малым желудком.
Во второй группе («Short-narrow») было 252 пациентов, из них 201 женщина. Средний возраст составил 44,6±9,1 лет. В данной группе мы создавали более укороченный и более узкий малый желудок.
Пол и возраст в группах сравнения
Таблица 1
|
Показатель |
Первая (« Long-width » ) группа ( n=248) |
Вторая группа ( « Short-narrow » ) (n=252) |
p - значение |
|
Пол ж/м |
211/37 |
201/51 |
>0,05 |
|
Возраст |
43,1 ± 7,8 |
44,6 ± 9,1 |
>0,05 |
Статистический анализ был выполнен с использованием лицензионной программы Stat Plus: Mac Pro (Analyst Soft Inc.).
Проверка нормальности распределения данных в выборках исследовалась специализированным разделом «проверка нормальности» приложения статистической программы Stat Plus. При этом данная процедура проверяет критерии подчинения нормальному закону распределения для выбранных переменных. После подтверждения нормальности статистические данные были обобщены как среднее значение и стандартное отклонение. Использовался t-критерий для оценки значимости этих изменений и различий. Качественные значения сравнивали в группах с использованием таблицы сопряженности 2 x 2 и определением значения Х 2 .
Значение p <0,05 указывало на статистическую значимость различий в группах.
Усовершенствование хирургической техники МГШ– ОАГШ и обоснование физических параметров малого желудочка.
На рис. 1 продемонстрированы основные параметры выполнения МГШ–ОАГШ (рис. 1).
Как видно на рис. 1, за основу взята методика по Carbajo [4].
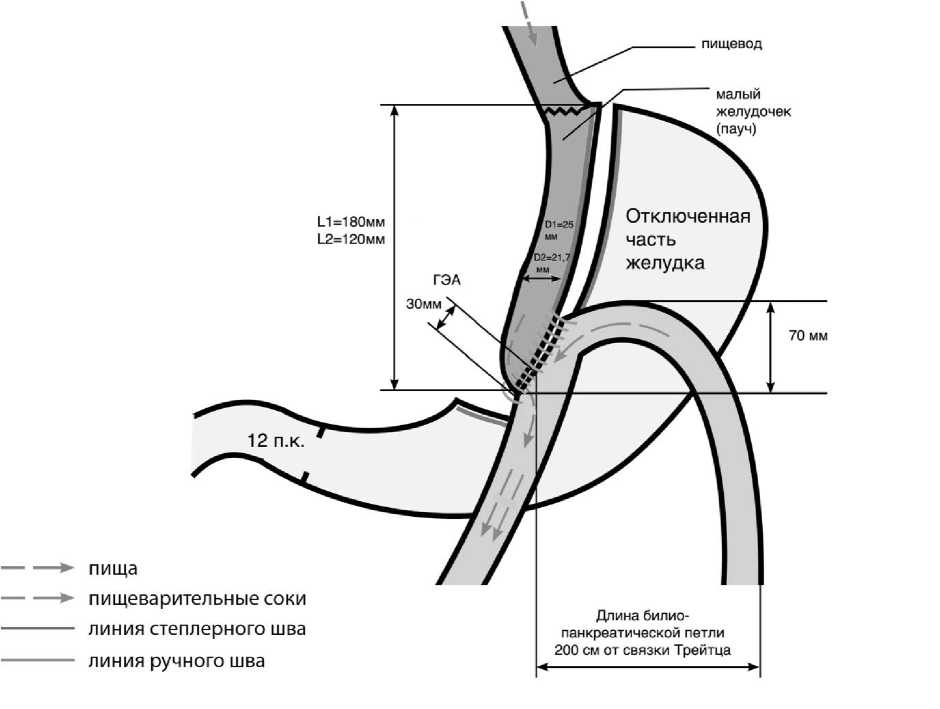
Рис. 1. Детализация и размеры одноанастомозного гастрошунтирования
При планировании длины и ширины желудочного пауча мы опирались на несколько физических законов гидродинамики. Закон Гагена-Пуазёйля для трубчатых структур мы использовали для расчета объема прохождения пищи через прямую цилиндрическую трубчатую форму создаваемого малого желудочка [5]. При этом объем проходящей пищи и ее линейная скорость прямо пропорциональны перепаду давления на проксимальном и дистальных концах малого желудочка; прямо пропорциональны длине трубчатого пауча и четвертой степени условного радиуса круглого сечения малого желудочка и обратно пропорциональны коэффициенту вязкости пищи. Несмотря на то, что закон не учитывает перистальтические сокращения трубчатой формы желудочного пауча, он применяется и в хирургии [6]. Достаточно принять во внимание, что перистальтические движения «нового желудочка» равномерно повышают внутриполостное давление в нем по всем стенкам в соответствии с другим гидродинамическим законом—законом Паскаля. А по закону Лапласа, чтобы узнать, какое напряжение испытывают стенки полого органа, достаточно знать давление внутри его просвета и радиус (диаметр) цилиндрического трубчатого малого желудка.
Как видно в Таблице 2, при методике МГШ–ОАГШ по Carbajo в первой группе мы применяли желудочный зонд размером 36 Fr (внешний диаметр 12 мм). И на таком зонде, с учетом отступа на 5 мм от края контуров желудочного зонда, толщины стенки желудка ниже «вороней лапки», равной 4 мм, мы создавали желудочный пауч диаметром 25 мм, а без зонда в плоском виде его ширина составляла 35 мм. При этом длину малого желудочка выполняли по рис. 1 — 18 см (L1=18 см). Таким образом, придерживались основной идеи разработчика операции — это создание длинного малого желудка. Carbajo выразил это как «as long as possible» (как можно длиннее). При планировании и измерении длины малого желудочка мы «условно брали» размер трех длин 60 мм кассеты (60x3=180 мм).
Таблица 2
Расчет размеров и объема малого желудочка
|
Группа/ Метод МГШ-ОАГШ |
Диаметр примененного желудочного зонда Fr/мм |
Отступ от края желудочного зонда/ внутренний диаметр малого желудочка |
Средняя толщина стенки желудка на уровне пересечения |
Cредний внешний диаметр создаваемого малого желудочка на зонде |
Средняя ширина малого желудочка без зонда в плоском виде |
Объем малого желудка (V=πxD2×4h), Где: π=3,14 D - диаметр; h - высота (длина пауча); × - знак умножения. |
|
Первая группа/ «Long-width» |
36 Fr/12 мм |
5/17 мм |
4 мм |
D1=25 мм |
35 мм |
40856,4 mm3 (40,8 мл3) |
|
Расчет внешнего диаметра: 12+5+(4Х2)=25 мм |
Расчет V=3,14 ×289×180мм |
|||||
|
Вторая группа/ «Short-narrow» |
32 Fr/10,7 мм |
5/15,7 мм |
3 мм |
D2=21,7 мм |
31 мм |
23231,13 mm3 (23,23мл3) |
|
Расчет внешнего диаметра: 10,7+5+(3×2)=21,7 мм |
Расчет V=3,14 ×246,49×120 мм |
|||||
Таким образом, исходя из вышеуказанных физических законов гидродинамики, для второй группы пациентов создание более короткой на 60 мм длины малой части желудка служило важным условием для предупреждения несостоятельности швов на желудке и предупреждения случаев грубого нарушения проходимости через просвет относительно «зауженного» малого желудка во второй группе по сравнению с первой группой.
Как видно в Таблице 2, во второй группе по нашей методике МГШ–ОАГШ применялся желудочный зонд размером 32 Fr (внешний диаметр 10,7 мм). И на таком зонде, с учетом отступа на 5 мм от края контуров желудочного зонда, толщины стенки желудка выше «вороней лапки» равной 3 мм, мы создавали желудочный пауч диаметром 21,7 мм, а без зонда в плоском виде его ширина составляла 31 мм. При этом длину малого желудочка выполняли по рис. 1 равной не более 12 см (L2=12 см).
Используя формулу для определения цилиндра, мы рассчитывали объем малого желудочка при различной длине и ширине (диаметре) желудочной «трубки» (Таблица 2).
Таким образом, в целом при планировании малого желудочка придерживались основной нашей идеи, которую можно описать, как создание более узкого и коротко малого желудка. В противовес вышеуказанной альтернативной методике Carbajo, нашу идею можно описать, как «as short and narrow as possible» (как можно короче и уже). При планировании и измерении длины малого желудочка мы «условно брали» двойной размер — длину 60 мм кассеты (60×2=120 мм).
При расстоянии не менее 12 см до пищеводно-желудочного перехода мы считаем принципиально важным создание ширины желудочного пауча примерно 22 мм (21,7 мм) для профилактики энтерогастрального и желудочно-пищеводного рефлюксов.
Следует отметить, что в обеих группах ширина гастроэнтероанастомоза создавалась одинаковой, равной 3 см. При этом учитывали, что, используя линейный степлер, дистальные 5 мм механического скобочного шва на кассете такого сшивающего аппарата не прорезаются встроенным ножом. И при ориентировании на отметку «4 см» на кассете при создании гастроэнтероанастомоза вычитали из данной длинны 0,5 см на вышеописанный фактор лимитированного прорезывания и еще на 0,5 см на естественное сужение соустья при ушивании дефекта (окна) гастроэнтероанастомоза.
По нашему опыту, ширина (диаметр) желудочного пауча важнее для профилактики энтерогастрального рефлюкса, чем ширина гастроэнтероанастомоза в связи с тем, что желудочнотонкокишечный градиент внутриполостного давления увеличивается за счет сужения трубчатой формы малого желудочка в соответствии с законом Гагена - Пуазёйля. Если в норме давление покоя нижнего пищеводного сфинктера составляет интервал от 10 до 45 мм рт. ст. [7], то давление покоя в малом желудочке равное 8 - 9 мм рт. ст. препятствует возникновению желудочно-пищеводного рефлюкса.
В обеих группах длина выключенной части тонкой кишки была одинакова и составляла 200 см от связки Трейтца. Таким образом, основное различие в техническом исполнении в груп- пах сравнения заключалось в применении разной ширины и длины малого желудка.
Бариатрические результаты операций.
Летальных исходов и серьезных осложнений в виде несостоятельности швов и кровотечений в послеоперационном периоде в обеих группах сравнения мы не наблюдали. Конверсий лапароскопической операции в открытую не было.
Во второй группе, где создавался более короткий и узкий малый желудок, отмечен более выраженный бариатрический эффект по сравнению с первой группой, где выполнялся желудочный пауч большей длины и ширины. Как видно в Таблице 3, после операции изменение индекса массы тела составило во второй группе 5,7±16,1 кг/м2 по сравнению с 3,08±12,4 кг/м2 в первой группе (р < 0,01).
Таблица 3
Послеоперационное изменение основных бариатрических показателей
|
Показатель |
Группы сравнения |
P |
||||||
|
Первая группа («Long-width») (n=248) |
Вторая группа («Short-narrow») (n=252) |
2 и 4 |
3и5 |
2 и 3 |
4 и 5 |
|||
|
до операции |
после операции |
до операции |
после операции |
|||||
|
1 |
2 |
3 |
4 |
5 |
||||
|
Масса тела (кг) |
121,0±5,4 |
86±4,8 |
124,3±7,6 |
78±8,0 |
> 0,05 |
0,01 |
<0,0001 |
<0,0001 |
|
Рост (метр) |
1,68±0,04 |
- |
1,69±0,09 |
- |
> 0,05 |
- |
- |
- |
|
ИМТ |
42,9±5,6 |
30,5±3,2 |
43,4±2,3 |
27,3±4,6 |
< 0,05 |
0,01 |
<0,0001 |
<0,0001 |
|
ΔBMI |
12,4±3,08 |
16,1±5,7 |
< 0,05 |
|||||
Случаев тяжелого желчного энтерогастрального рефлюкса, требовавших перевода МГШ в Ру, во второй группе не наблюдали. В то время, когда в первой группе было 5 (2%) таких случаев ( Х 2=5,13; р=0,02) (Таблица 4). Случаев возникновения пептической язвы гастроэнтероанастомоза во второй группе также было меньше 2 (0,79%) против 11 (4,43%) в первой группе ( Х 2=6,5; р=0,01).
Сравнение основных осложнений в послеоперационном периоде
Таблица 4
|
Показатель |
Первая группа (« Long-width » ) (n=248) |
Вторая группа («Short-narrow » ) (n=252) |
Х 2; р |
|
Желчный энтерогастральный рефлюкс, потребовавший перевода МГШ в Ру |
5 (2%) |
0 (0%) |
Х 2=5,13; р=0,02 |
|
Пептическая язва ГЭА |
11 (4,43%) |
2 (0,79%) |
Х 2=6,5; р=0,01 |
Важно отметить, что во второй группе было потрачено меньшее количество степлерных кассет на одну операцию: 0,4±5,4, против 0,9±7,2 кассет в первой группе (р < 0,01) (Таблица 5).
В первой группе обязательно применяли две синие кассеты EndoGIA длиной 45 мм для первого поперечного прошивания и для наложения линейного гастроэнтероанастомоза. Остальные кассеты EndoGIA были длиной 60 мм так же синего цвета.
Во второй группе также обязательно применяли две синие кассеты EndoGIA длиной 45 мм для первого поперечного прошивания и для наложения линейного гастроэнтероанастомоза. Остальные кассеты EndoGIA были так же, как и в первой группе, длиной 60 мм синего цвета.
Таблица 5
Разница в количестве израсходованных кассет линейного степлера для одной операции
|
Показатель |
Первая группа (« Long-width » ) (n=248) |
Вторая группа («Short-narrow » ) (n=252) |
Р |
|
«Теоретически прогнозируемый» расход |
5 штук |
4 штуки |
|
|
Практически израсходовано |
7,2±0,9 штук |
5,4±0,4 штук |
< 0,01 |
На практике выявлен факт большего количества израсходованных кассет. Если вычесть одну кассету для гастроэнтероанастомоза, вторую использованную кассету при поперечном пересечении (первая по счету используемая кассета), то для расстояния степлерного продольного прошивания от угла, образованного первым поперечным прошиванием и первым продольным прошиванием, до угла Гиса (рис. 2) теоретически должно было быть израсходовано три кассеты в первой группе и две кассеты во второй группе.
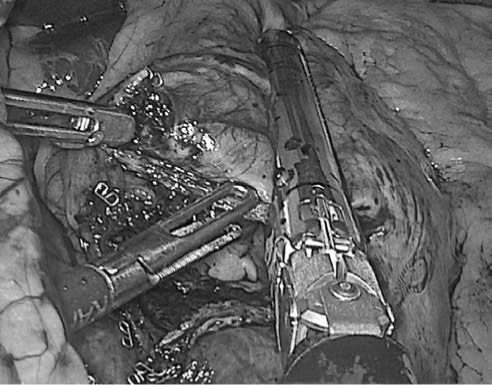
Рис. 2. Образующийся угол между поперечным и первым продольным прошиванием (на рисунке кассета степлера в продольном направлении)
А в целом «в теории» должно было быть израсходовано 5 кассет в первой группе и 4 кассеты во второй группе. Но «на практике», по причине сдавления («сплющивания») тканей браншами кассет сшивающего аппарата, стенка желудка расширялась под кассетой, и длина прошитой стенки фактически оказывалась несколько длиннее, чем в обычном анатомическом положении (рис. 3). Кроме того, на наиболее сложный этап прошивания в области угла Гиса мы всегда использовали 60 мм длины кассету для полного надежного прошивания последнего участка желудка, несмотря на кажущуюся узость «перешейка» между формируемым малым и «отключаемым» большим частями желудка (рис. 4).
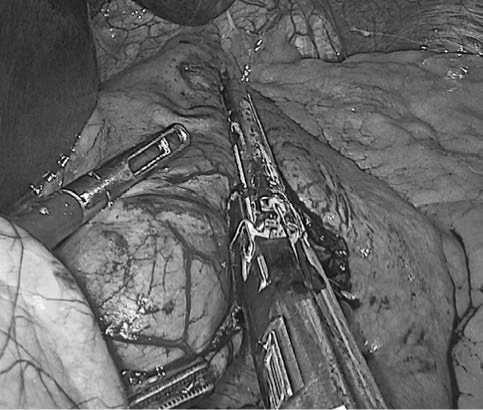
Рис. 3. Вид процесса второго продольного (третьего от начала операции) степлерного прошивания во второй группе пациентов
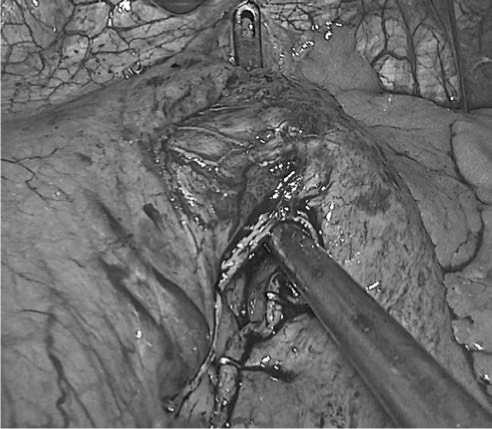
Рис. 4. «Перешеек» между малой и большой частью желудка перед завершающим третьим продольным (четвертым от начала операции) степлерным прошиванием
Другой причиной большего практического, чем «расчетного», расхода кассет являлась «коррекция» направления линии степлерного прошивания из-за нередкого латерального отклонения от линии, проведенной от угла поперечного прошивания, и первого продольного прошивания до угла Гиса.
Обсуждение результатов
МГШ–ОАГШ, предложенное в качестве альтернативы методу гастрошунтирования по Ру, благодаря низкому риску осложнений, устойчивой потере веса и большей технической простоте становится все популярнее из года в год [2]. При МГШ–ОАГШ снижается вероятность образования внутренних грыж, исключаются проблемы связанные с межкишечным соустьем и чаще всего не требуется рутинное пересечение большого сальника [3, 4].
В результате проведенного настоящего исследования установлена существенная разница в создаваемом объеме малого желудочка при выборе его длины в 180 и 120 мм, а также при использовании желудочного зонда 36 и 32 Fr. В первой группе получали объем желудка равный 40,8 мл3 против 23,23 мл3 во второй группе. Таким образом, отмечается примерно в два раза больший объем желудочного пауча в первой группе. При введении в полость сформированного малого желудочка метиленового синего в качестве жидкости для проверки герметичности мы наблюдали вместимость, соответствующую объему, превышающему значение расчетного не менее, чем четырехкратно за счет эластичного растяжения стенок малого желудочка.
Таким образом, при расчете объема малого желудка мы учли, на наш взгляд, все основные факторы: длину пауча, диаметр примененного желудочного зонда, отступ от края желудочного зонда и получаемый внутренний диаметр малого желудочка.
Ширина желудочного пауча без желудочного зонда и диаметр пауча на желудочном зонде это не одно и тоже. Как можно было убедится из результатов расчета и измерений—ширина малого желудка, выполненная на желудочном зонде с внешним диаметром 12 мм, была больше 12 мм. С дополнительным учетом 5 мм отступа от зонда и с учетом толщины стенки желудка на уровне пересечения, внешний диаметр был в первой группе равный 25 мм, а во второй группе 21,7 мм.
В итоге мы получили существенное различие не только в объеме малого желудка, но и в условной скорости прохождения пищи по закону гидродинамики. При первоначальном взгляде кажется, что разница в полученных нами данных по диаметру желудочного пауча не существенная и исчисляется несколькими миллиметрами. Но, известно, что, например, увеличение диаметра сосуда с 1 до 2 мм увеличивает скорость прохождения крови в 16 раз (для r=2, r4=16) [8].
Исходя из использованных физических параметров малого желудка, получили различные клинические результаты по группам.
Во второй группе, где создавался более короткий и узкий малый желудочек, отмечен более выраженный бариатрический эффект по сравнению с первой группой, где выполнялся желудочный пауч большей длины и ширины. По тем же причинам во второй группе не было случаев тяжелого желчного рефлюкса, требовавшего перевода в гастрошунтирование по Ру.
Значительное снижение случаев развития пептической (маргинальной) язвы гастроэнтероанастомоза во второй группе можно объяснить меньшим объемом желудочного пауча и, соответственно, меньшим содержанием соляной кислоты в полости малого желудка.
Важным установленным в ходе работы преимуществом явилось существенное снижение используемых кассет сшивающего аппарата во второй группе. При этом практический результат не совпал с «теоретическими» ожиданиями. При реальном исполнении в среднем тратится на две кассеты больше при выкраивании длины пауча в 180 мм и на одну кассету больше при выкраивании малого желудочка длиной 120 мм.
В заключении можно отметить, что результаты проведенного исследования не противоречат ранее опубликованным работам в международных и отечественных статьях, касающихся общих вопросов желудочного шунтирования и мини-гастрошунтирования в частности [9].
Выводы
-
1. Лапароскопическое мини-гастрошунтирование — безопасное и высоко эффективное бариатрическое вмешательство для лечения ожирения.
-
2. Выполнение более узкого — до 21,7 мм, и короткого — до 120 мм, длины малой части желудка при МГШ–ОАГШ приводит к усилению бариатрического эффекта, снижает вероятность развития пептической язвы и уменьшает возникновение желчного энтерогастрального рефлюкса.
-
3. Укороченный малый желудок позволяет уменьшить потребность в кассетах к сшивающему аппарату до 5,4±0,4 кассеты на одну операцию по сравнению с 7,2±0,9 кассетами на одну операцию при стандартном выполнении МГШ–ОАГШ.
Список литературы Сравнение результатов лапароскопического мини-гастрошунтирования при различных размерах малой части желудка: рандомизированное клиническое исследование
- De Luca M., Tie T., Ooi G. et al. OBES SURG., 2018, № 28, рр. 1188. DOI: 10.1007/s11695-018-3182-3
- Deitel M., Hargroder D. and Peraglie C. Mini-Gastric Bypass for Bariatric Surgery Increasing Worldwide. Austin J. Surg., 2016, 3(3), p.1092. ISSN: 2381-9030.
- Rutledge R., Kular K., Manchanda N. The Mini-Gastric Bypass original technique. Int. J. Surg., 2019, 61, pp. 38-41. htth:// DOI: 10.1016/j.ijsu.2018.10.042
- Carbajo M.A., Luque-de-Leon E., Jiménez J.M. et al. OBES SURG., 2017, 27, р. 1153. DOI: 10.1007/s11695-016-2428-1
- Anurag S., Akshay S., Parijat Joy S., John W. Principles of physics in surgery: the laws of flow dynamics physics for surgeons -part 1. Indian J. Surg. 2009;71:182-187.-x DOI: 10.1007/s12262-009-0064
- Rajkumar J.S., Chopra P., Chintamani. Basic Physics Revisited for a Surgeon. Indian J. Surg., 2015, 77(3), pp.169-175. DOI: 10.1007/s12262-015-1308-6
- Hastroenterolohiya, 2017, 51, pp. 152-158. DOI: 10.22141/2308-2097.51.2.2017.101698
- Srivastava A., Sood A., Joy P.S., Mandal S., Panwar R., Ravichandran S., Sarangi S., Woodcock J. Principles of physics in surgery: the laws of mechanics and vectors physics for surgeons - part 2. Indian J Surg., 2010, 72(5), pp. 355-361. DOI: 10.1007/s12262-010-0155-8
- Оспанов О.Б., Елеуов Г.А., Бекмурзинова Ф.К. Желудочное шунтирование в современной бариатрической хирургии. Ожирение и метаболизм, 2020. Т. 17. № 2. C. 130-137. DOI: 10.14341/omet10161


