Сравнительная оценка эффективности ненатяжной и традиционной герниопластики
Автор: Асланов А.Д., Логвина О.Е., Сахтуева Л.М., Калибатов Р.М., Жириков А.В., Готыжев М.А., Карданова Л.Ю., Шоно А.А., Кудусов К.М.
Журнал: Московский хирургический журнал @mossj
Рубрика: Оригинальные статьи
Статья в выпуске: 2 (72), 2020 года.
Бесплатный доступ
Хирургическое лечение грыж передней брюшной стенки остается актуальной проблемой, так как грыженосительство встречается у 4-7% населения Земли и тенденции к снижению количества таких больных не отмечается. Целью исследования является проведение сравнительного анализа традиционных и ненатяжных методик герниопластики при грыжах передней брюшной стенки, совершенствование методов герниопластики, определение частоты рецидивов и осложнений в ближайшем и отдаленном послеоперационных периодах.Работа выполнена на двух лечебных базах кафедры госпитальной хирургии медицинского факультета Кабардино-Балкарского Государственного университета им. Х.М. Бербекова и хирургического отделения (отделение ангиохирургии) Республиканской клинической больницы. Исследование проводилось на основании ретроспективного изучения историй болезни 258 больных, которым в период с 2010 по 2019 гг. выполнена ненатяжная и натяжная герниопластика по поводу грыж передней брюшной стенки.В результате данного исследования выявлено, что ненатяжная герниопалстика с использованием полипропиленовой сетки, является методом выбора, особенно при гигантских и осложненных грыжах, что подтверждается более ранней активизацией больных, меньшими сроками пребывания в стационаре, отсутствием выраженного болевого синдрома, купирующийся только наркотическими анальгетиками, меньшим количеством осложнений и частотой инфицирования послеоперационных ран. Использование эндовидеохирургических методов привело в большинстве случаев к получению положительных результатов. Но в случае гигантских послеоперационных и рецидивных вентральных грыж, особенно с осложненным течением, использование данных методов не всегда представляется возможным. В связи с этим, открытые хирургические методы герниопластики сохраняют свою актуальность и требуют дальнейшего совершенствования. Применение ненатяжной герниопластики позволяет не только достичь хорошего клинического эффекта, но и минимизировать затраты на лечение пациента, что определяет экономическую целесообразность данного метода.
Рецидивные грыжи, пластика послеоперационных вентральных грыж, хирургическая тактика, гигантские грыжи
Короткий адрес: https://sciup.org/142226428
IDR: 142226428 | УДК: 616-089.844 | DOI: 10.17238/issn2072-3180.2020.2.61-68
Comparative evaluation of effectiveness of traction and traditional hernioplasty
Surgical treatment of hernias of the anterior abdominal wall remains an urgent problem, since hernia-bearing occurs in 4-7% of the world’s population and there is no tendency to reduce the number of such patients. The aim of the study is to conduct a comparative analysis of traditional and non-tight methods of hernioplasty with hernias of the anterior abdominal wall, improve hernioplasty methods, the frequency of relapses and complications in the near and long-term postoperative periods.The work was performed at two medical bases of the Department of Hospital Surgery, Faculty of Medicine, Kabardino-Balkarian State University named after H.M. Berbekov and the surgical department (Department of Angiosurgery) of the Republican Clinical Hospital. The study was conducted on the basis of a retrospective study of case histories of 258 patients who were between 2010 and 2019. performed non-tension and tension hernioplasty for hernias of the anterior abdominal wall.As a result of this study, it was revealed that unrestricted herniopalastic surgery using a polypropylene mesh is the method of choice, especially for gigantic and complicated hernias, which is confirmed by earlier activation of patients, shorter hospital stay, the absence of severe pain syndrome, stopping only with narcotic analgesics, less complications and the frequency of infection of postoperative wounds. The use of endovideo surgical methods also yielded positive results, but in the case of gigantic postoperative and recurrent ventral hernias, especially with a complicated course, their use is not always possible. In this connection, open surgical methods of hernioplasty remain relevant and their further improvement is required. The use of non-tension hernioplasty has not only a good clinical effect, but also economic feasibility.
Текст научной статьи Сравнительная оценка эффективности ненатяжной и традиционной герниопластики
Хирургическое лечение грыж передней брюшной стенки остается актуальной проблемой, так как грыженосительство встречается у 4-7% населения Земли и тенденции к снижению количества таких больных не отмечается [1,2,3,4,5]. Это связано с быстрым развитием хирургии и все более активным оперативным вмешательством на органах брюшной полости, осложняющимся послеоперационными вентральными грыжами в 7,5 – 24 % случаев [6]. Особой сложностью отличаются гигантские, обширные послеоперационные грыжи, которые составляют до 25% всех вентральных грыж. Преобладание в данной категории больных лиц пожилого и старческого возраста с тяжелыми сопутствующими заболеваниями составляющие 80-85% случаев, 70-90% которых страдает ожирением, еще больше утяжеляет ситуацию [7,8]. Подобные отягчающие сопутствующие заболевания и являются причиной высокой летальности в 7-10 % случаев, а при осложненном течении заболевания до 35% случаев [7]. В большинстве случаев причиной смерти является сердечно-сосудистая и дыхательная недостаточность, развивающиеся на фоне уменьшенного внутрибрюш-ного давления после перемещения содержимого грыжевого мешка в брюшную полость. Такое состояние ограничивает экскурсию диафрагмы, что вызывает развитие гиповентиляции и гипоксии, которые еще больше способствуют развитию ишемии кишечника и повышения внутрибрюшного давления. Для решения данной проблемы все чаще стали использовать различные методы ненатяжной герниопластики, которые не способствуют повышению внутрибрюшного давления. Протезирующие методики герниопластики в настоящее время занимают лидирующее место, так как их применение снизило частоту рецидивных грыж до 4%, и это подтверждает то, что альтернативных методов в настоящее время не существует [9,10,11]. Переворот в ненатяжной герниопластике совершил F.C. Usher в 1959 году, когда впервые применил для пластики пахового канала полипропиленовую сетку, которая практически не отторгалась от организма реципиента. С тех пор данная методика совершенствовалась, улучшалось качество сетчатого протеза. Тем не менее доля использования аутопластики в лечении послеоперационных грыж составляет до 60% [12]. По исследованиям ряда авторов частота рецидива при натяжной герниопластике составляет 20-63%, при ненатяжной гернио-пластике 8-30,3%. Использование эндовидеохирургических медодов также дало положительные результаты, но в случае гигантских послеоперационных и рецидивных вентральных грыж, тем более с осложненным течением, их использование не представляется возможным [13,14,15,16,17,18,19,20,21]. В связи с этим, открытые хирургические методы герниопластики сохраняют свою актуальность и требуют их дальнейшего совершенствования.
Цели исследования: сравнительный анализ традиционных и ненатяжных методик герниопластики при грыжах передней брюшной стенки, совершенствование тактики выбора способа герниопластики, изучение факторов риска, частоты рецидивов и осложнений при использовании пластики местными тканями и аллопластики с использованием сетчатого полипропиленового эндопротеза в ближайшем и отдаленном послеоперационных периодах.
Материалы и методы исследования
Работа выполнена на двух лечебных базах кафедры госпитальной хирургии медицинского факультета Кабардино-Балкарского Государственного университета им. Х.М. Бербекова и хирургического отделения (отделение ангиохирургии) Республиканской клинической больницы Исследование проводилось на основании ретроспективного изучения историй болезни 258 больных, которым в период с 2010 по 2019 гг. выполнена герниопластика по поводу грыж передней брюшной стенки. При этом у 82 больных имели место пупочные грыжи, у 78 – белой линии живота (надчревные, параумбиликальные, подчревные), у 71 – послеоперационные вентральные грыжи живота, у 27 – рецидивные вентральные грыжи. У 168 больных произведена герниопластика с использованием сетчатых полипропиленовых эндопротезов (основная группа), у 90 больных использована герниопла-стика местными тканями (группа для сравнения). В основной группе мужчин было 126 (75%), женщин – 42 (25%). В группе для сравнения мужчин было 66 (73,3%), женщин – 24 (26,7%). Каждая группа в свою очередь распределена на 4 подгруппы по локализации (Таблица 1.).
Возраст больных варьировал от 18 до 80 лет. Длительность заболевания от 1 месяца до 16 лет. Общее число больных с сопутствующими заболеваниями в обеих группах составило 205 из 258 (79,5 %). При этом в основной группе выявлено 135 (80,4%) больных с сопутствующими заболеваниями из 168, а в группе для сравнения выявлено 61(67,8) больных с сопутствующей патологией из 90. Ниже представлены сопутствующие заболевания, распределенные по группам, причем у некоторых пациентов наблюдалось сочетание нескольких патологий (Таблица 2).
Послеоперационные и рецидивные вентральные грыжи развились у 98 пациентов после следующих оперативных вмешательств (Таблица 3).
Таблица 1
Распределение больных по локализации грыжи и полу
|
Основная группа |
Группа для сравнения |
|||
|
Мужчины |
женщины |
мужчины |
женщины |
|
|
Пупочные грыжи |
35(20,8%) |
15(8,9%) |
21(23,3%) |
11(12,2%) |
|
Грыжи белой линии живота |
34(20,2%) |
14(8,3%) |
20(22,2%) |
10(11,1%) |
|
Послеоперационные вентральные грыжи живота |
34(20,2%) |
12(7,1%) |
23(25,5%) |
2(2,2%) |
|
Рецидивные вентральные грыжи |
23(13,7%) |
1(0,6%) |
2(2,2%) |
1(1,1%) |
|
Всего |
126 (75%) |
42 (25%) |
66 (73,3%) |
24 (26,7%) |
Таблица 2
Распределение сопутствующей патологии по группам
|
Сопутствующее заболевание |
Основная группа |
Группа для сравнения |
|
Варикозная болезнь |
6 (3,6%) |
10 (11,1%) |
|
ИБС |
37 (22%) |
14 (15,6%) |
|
Гипертоническая болезнь |
49 (29,2%) |
30 (33,3%) |
|
Сахарный диабет |
21 (12,5%) |
5 (5,6%) |
|
Последствия ОНМК |
5 (3%) |
1 (1,1%) |
|
Язвенная болезнь желудка и/или 12-перстной кишки |
6 (3,6%) |
2 (2,2%) |
|
ЖКБ |
13 (7,7%) |
8 (8,9%) |
|
Аневризма брюшной части аорты |
25 (14,9%) |
6 (6,7%) |
|
Атеросклеротическое поражение аорты и сосудов нижних конечностей |
19 (11,3%) |
4 (4,4%) |
|
Ожирение: I степени II степени III степени |
74 (44,1) -37 (22,1%) -24 (14,3%) -13 (7,7%) |
7 (7,8%) -5 (5,6%) -2 (2,2%) -0 |
|
Общее количество больных с сопутствующими заболеваниями |
135 (80,4%) |
61 (67,8) |
Размер дефекта апоневроза варьировал от 2 см до 25 х 27 см.
Для ненатяжной герниопластики при грыжах различной локализации использовались сетчатые полипропиленовые эндопротезы фирмы «ЛИНТЕКС» размером от 6х11 до 30х30 см. Пластика в основной группе производилось по методике subly и по Рамиресу с расположением сетчатого протеза внутрибрюшинно. Внутрибрюшинное расположение сетчатого протеза предопределяет непосредственный контакт с органами брюшной полости и может привести к развитию кишечных свищей при травматизации сеткой серозной оболочки кишечника. Также серьезным осложнением использования протезов является их возможное разрушение с последующей миграцией частей протеза в полость желудочно-кишечного тракта. Для решения данной проблемы было произведено пришивание к висцеральной поверхности протеза лоскута грыжевого мешка или части большого сальника на питающей ножке (Рис.1.2).
Для предотвращения образования сером, произведено активное или пассивное дренирование подапоневротического, надапоневротического пространств с использованием силиконовой трубки и аппарата для лечения ран отрицательным давлением RENASYS™ GO! Дренаж был удален на 2-3 стуки. В группе для сравнения использовалась пластика по Сапежко и Мейо, а у 4-х больных с небольшой пупочной грыжей в группе для сравнения применена пластика Лекснера. В данной группе использовались те же методы дренирования, что и в основной группе. 76 пациентам из 258 была проведена симультанная операция из-за наличия у них сопутствующей хирургической патологии. Распределение больных по видам проведенного симультанного вмешательства приведено в Таблице 4.
Таблица 3
|
Перенесенное оперативное вмешательство в анамнезе |
N (%) |
|
Верхняя срединная лапаротомия |
40 (15,5%) |
|
Тотальная лапаротомия |
27 (10,5%) |
|
Гинекологические операции |
15 (5,8%) |
|
Люмботомия |
3 (1,2%) |
|
Аппендэктомия |
13 (5%) |
|
Всего |
98 (38%) |
Таблица 4
|
Вид оперативного вмешательства |
Количество больных |
Показания к операции |
Вид анестезии |
|
Резекция желудка+гернио-пластка |
5 |
Пенетрация язвы, умеренные повторяющиеся желудочно-кишечные кровотечения, незаживающие и рецидивные язвы на фоне проводимой консервативной терапии, подозрение на превращение язвы в рак. |
Эндотрахеальный наркоз |
|
Холецистэктомия+герниопласткиа |
21 |
Жечно-каменная болезнь |
Эпидуральная анестезия, при необходимости в сочетании с внутривенной анестезией (ВВА) |
|
Ликвидация аневризмы брюшной части аорты с протезированием+герниопластика |
31 |
Аневризма брюшной части аорты |
Эпидуральная анестезия у 11 больных, эндотрахеаль-ный наркоз у 20 больных. |
|
Реконструктивные сосудистые операции на аорте и сосудах нижних конечностей+герниопластика |
8 |
Атеросклеротическое поражение аорты и сосудов нижних конечностей с развившейся клиникой критической ишемии. |
Эндотрахеальный наркоз у 6 пациентов, эпидуральная анестезия у 2. |
|
Классическая поперечная абдоминопластика по Грезлеру+герниопластика |
11 |
Ожирение III степени |
Эндотрахеальный наркоз |
Всем больным проведена предоперационная антибактериальная подготовка (ПАП) введением 2 граммов цефтриаксона внутривенно капельно за 30 минут до операции, с последующим введением этого препарата и в послеоперационном периоде в течение 7 дней 1 раз в день.
Сравнение проводились между подгруппами основной группы и группой сравнения. Учитывались следующие показатели: сроки мобилизации больного после операции, длительность пребывания больного в стационаре, длительность болевого синдрома, частота и характер осложнений, необходимость в продлении антибиотикотерапии в послеоперационном периоде.
Результаты
В основной группе среднее количество койко-дней составило 6 дней. Обезболивание проводилось у большинства больных (85%) кеторолаком 1 мл внутримышечно в первые сутки, остальным (15%) требовалось повторное обезболивание в течение 1 суток. Обезболивание наркотическими анальгетиками в первые сутки требовались только тем больным, кому было проведено симультанное оперативное вмешательство, в последующие 2-3 дня данная группа больных нуждалась в ненаркотических анальгетиках. Пациенты начали ходить на 2 сутки после операции, за исключением больных после симультанной операции, данной группе больных разрешали подниматься на 3-4 сутки.
Осложнения развились в виде серомы у 2 пациентов (1,2%), которым не потребовалась эвакуация жидкости из-за малого объема. Данное осложнение было выявлено с помощью ультразвукового исследования. Инфицирование послеоперационной раны наблюдалось только у 1 больного после классической поперечной абдоминопластки по поводу ожирения III степени и пластики брюшной стенки по поводу гигантской вентральной грыжи. Очевидно, это обусловлено наличием сахарного диабета 2 типа в анамнезе, при котором замедляются репаративные способности организма, и повышается риск инфицирования послеоперационных ран. Антибиотикотерапия проводилась в течение 9-10 дней сочетанием 2 препаратов из разных групп в зависимости от результатов посева из раны на чувствительность к антибиотикам. Длительность пребывания данного больного в стационаре составило 12 дней. У всех остальных пациентов основной группы длительность антибиотикотерапии цефтриаксоном составило 5-6 дней, признаков инфицирования послеоперационной раны не отмечалось.
В группе для сравнения среднее количество койко-дней составило 7-8 дней. Обезболивание проводилось у большинства больных (70%) кеторолаком 1 мл внутримышечно в первые сутки, остальным (30%) требовалось обезболивание 2 кубиками кеторолака. Обезболивание наркотическими анальгетиками в первые сутки требовались не только тем больным, кому было проведено симультанное оперативное вмешательство, но и тем, кому проведена только герниопластика местными тканями, в последующие 3-4 дня данная группа больных нуждалась в ненаркотических анальгетиках. Пациенты начали ходить на 3 сутки после операции, за исключением больных после симультанной операции, которым было разрешено подниматься лишь на 4-5 сутки. Осложнения в виде серомы развились у 4 пациентов (4,4%), 3 больным не потребовалась эвакуация жидкости из-за малого объема, 1 пациенту произведено разведение краев раны. Данное осложнение было выявлено с помощью ультразвукового исследования. Инфицирование послеоперационной раны наблюдалось у 3 больных с выраженной мацерацией кожи у одного пациента и наличием сахарного диабета у 2 больных. Антибиотикотерапия проводилась также в течение 9-10 дней сочетанием 2 препаратов из разных групп в зависимости от результатов посева из раны на чувствительность к антибиотикам. Средняя продолжительность пребывания больных в стационаре составляла 13 дней. У всех остальных пациентов в группе сравнения длительность антибиотикотерапии цефтриаксоном составило 6-7 дней, признаков инфицирования послеоперационной раны не отмечалось.
У всех больных методом письменного анкетирования, телефонного опроса и персонального осмотра изучали отдаленные результаты лечения. Отдаленный результат оценивали по наличию или отсутствию у больного рецидива грыжи. Для осмотра приглашали всех больных, сообщивших о возникновении у них рецидива грыжи. Отдаленный результат удалось проследить у 225 (87,2%) пациентов. Из них 75 (83,3%) больных с пластикой местными тканями. Эффективность протезирующих методик оценена у 150 (89,3%) больных. Рецидив грыжи отмечалось у 5(3%) пациентов в основной группе, у 16(17,8%) больных в группе сравнения. В отдаленном периоде (5 лет) после пластики с использованием сетчатых протезов осложнений в виде кишечных свищей или разрушения протеза с миграцией в просвет желудочно-кишечного тракта не отмечалось.
Обсуждение
Развитие видеолапараскопических хирургических методов начало распространяться и на герниологию. Но высокая частота развития рецидивов, стоимость аппарата и фиксирующего материала, не позволяют использовать широко данную методику. К тому же данная методика герниопластки только начала внедряться в российскую медицину и все еще недостаточно освещена в литературе, временной промежуток после проведенных операций недостаточен для оценки отдаленных результатов. Так как данный метод не может быть применен при осложненных и гигантских грыжах, использование ненатяжной герниопластки остается актуальной. Результаты исследования показали значительное преимущество данной методики над пластикой местными тканями (по количеству койко-дней, срокам активизации больного, частоте и характеру осложнений), а еще более значимая эффективность ненатяжной пластики подтвердилась оценкой отдаленных результатов. Рецидив в основной группе наблюдалось у 3%, в то время как в группе сравнения – 17,8%. К тому же, благодаря методике пришивания лоскута грыжевого мешка или сальника на питающей ножке к висцеральной стороне сетчатого протеза, удалось избежать осложнений в виде кишечных свищей, разрушения протеза с последующей миграцией фрагментов протеза в просвет желудочно-кишечного тракта. Большим плюсом является отсутствие натяжения тканей, особенно при гигантских грыжах. Ненатяжная пластика не вызывает повышения внутрибрюшного давления при вправлении содержимого гигантского грыжевого мешка обратно в брюшную полость, что предотвращает множество осложнений. Послеоперационный период протекал дольше и тяжелее в обеих группах только у тех больных, кому была проведена симультанная операция. Зато интенсивность и длительность болевого синдрома превалировала в группе сравнения.
Выводы
Из всего этого следует, что ненатяжная герниопалстика с использованием полипропиленовой сетки, является методом выбора, особенно при гигантских и осложненных грыжах, что подтверждается более ранней активизацией больных, меньшими сроками пребывания в стационаре, отсутствием выраженного болевого синдрома, купирующегося только наркотическими анальгетиками, меньшим количеством осложнений и меньшей частотой инфицирования послеоперационных ран.
Применение ненатяжной герниопластики позволяет не только достичь хорошего клинического эффекта, но и минимизировать затраты на лечение пациента, что определяет экономическую целесообразность данного метода.
Клинический случай
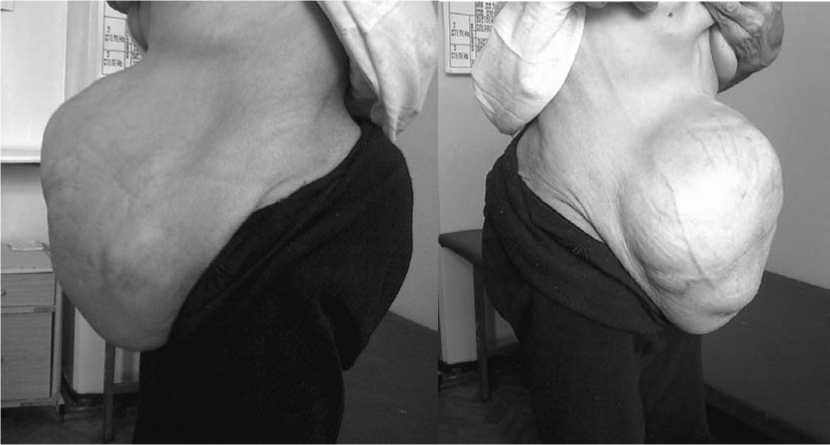
Рис. 1. Вид больной до операции с гигантской грыжей белой линии живота.

Б В
Рис.2. А-ненатяжная герниопластика; Б-пришивание лоскута грыжевого мешка к висцеральной поверхности полипропиленовой сетки; В-вид больной после операции.
Список литературы Сравнительная оценка эффективности ненатяжной и традиционной герниопластики
- Кривощеков Е.П. Хирургия вентральных грыж / Е.П. Кривощеков. Самара: СамЛюксПринт. 2014. 152 с.
- Воровский О.О. Взаимодействие имплантированной композитной сетки с брюшиной при абдоминопластике // О.О. Воровский // Российский медико-биологический вестник имени академика И.П. Павлова. 2013. № 3. С.118-123.
- Hope W.W. Atypical hernias: suprapubic, subxiphoid, and flank. W.W. Hope, W.B. Hooks. Surg. Clin. N. Am., 2013, Vol. 93, рр. 1135-1162.
- Epidemiology and cost of ventral hernia repair: making the case for herniaт research. B.K. Poulose. hernia, 2012, Vol.16, рр. 179-183.
- Грубник В.В. Современные методы лечения брюшных грыж / В.В. Грубник, A.A. Лосев, Н.Р. Баязитов. К.: Здоровье. 2001. 280 с.
- Long-term follow-up of a randomized controlled trial of suture versus mesh repair of incisional hernia. J.W. Burger. Ann Surg.,2004, Vol. 240, № 4, рр. 578-583.
- Comparison of ultrasonography with computed tomography in the diagnosis of incisional hernias. D. den Hartog. hernia, 2009, Vol. 13, № 1, рр. 45-48.
- Гербали О.Ю. Актуальные аспекты лечения послеоперационной грыжи живота у больных с ожирением // О.Ю. Гербали // Клиническая хирургия. 2010. №3. С. 45-49.
- Адамян А.А. Путь аллопластики в герниологии и современные ее возможности / Современные методы герниопластики и абдоминопластики с применением полимерных имплантатов: материалы I международной конференции. Москва. 2003. С.15-16.
- Егиев В.Н. Ненатяжная герниопластика. М.: Медпрактика. 2002. С.62-120.
- Федоров В.Д., Максимов В.И. Результаты лечения ущемленных грыж брюшной стенки // Хирургия. 1972. № 10. С.63-70.
- Ермолов А.С., Благовестнов Д.А., Упырев А.В., Ильичев В.А. Общие принципы хирургического лечения ущемленных грыж передней брюшной стенки // Медицинский альманах. 2009. № 3(8). С. 23-28.
- Щербатых А.В., Соколова С.В., Шевченко К.В. Сравнение эффективности различных способов хирургического лечения послеоперационных вентральных грыж // Вестник экспериментальной и клинической хирургии. 2012. № 5. С. 80-82.
- Нелюбин П.С. Выбор оптимального метода протезирующей пластики передней брюшной стенки у больных с послеоперационными и рецидивными вентральными грыжами: Дис.... канд. мед. наук. М. 2007. Доступно по: http://medical-diss.com/medicina/vyboroptimalnogo-metoda-proteziruyuschey-plastiki-peredney-bryushnoystenki-u-bolnyh-s-posleoperatsionnymi-i-retsidivnym.
- Гуляев М.Г. Профилактика и лечение рецидивных вентральных грыж после аутопластических и протезирующих вмешательств: Дис....канд. мед. наук. Самара. 2015. Доступно на: http://www.samsmu.ru/ files/referats/2015/gulaev/avtoreferat.pdf.
- Luijendijk RW, Hop WC, van den Tol MP, et al. A comparison of suture repair with mesh repair for incisional hernia. N Engl J Med., 2000, №343, рр. 392-398.
- Burger RW, et al. Long-term Follow-up of a Randomized Controlled Trial of Suture Versus Mesh Repair of Incisional Hernia. Ann Surg., 2004, № 240(4), рр. 578-585.
- DOI: 10.1097/01.sla.0000141193.08524.e7
- Wasenaar EB, Shoenmaeckers EJ, Raymackers JT, Rakic S. Subsequent аbdominal surgery after laparoscopic ventral and incisional hernia repair with en expanded polytetrafluoroethylene mesh A single institution experience with 72 reoperations. hernia, 2010, № 14(2), рр.137-142.
- Bailey M. Epublication WeBSurg.com., 2015, № 15(3). URL: http://www.websurg.com/doi-lt03enbailey004.htm
- Bittner R, Bingener-Casey J. Guidelines for laparoscopic treatment of ventral and incisional abdominal wall hernias (International Endohernia Society). Surg Endosc., 2014, № 23, рр. 2-29.
- DOI: 10.1007/s00464-013-3172-4
- Использование новых технологий в герниологии с абдоминопластикой // А.Д. Асланов, О.Е. Логвина, К.И. Хашхожева, Р.М. Калибатов // Кафедра госпитальной хирургии. Медицинский факультет КБГУ. Вестник РУДН, серия Медицина. 2009. № 2. С. 61-65.


