Сравнительный анализ отдаленных результатов коррекции частичного аномального дренажа правых верхних легочных вен в верхнюю полую вену
Автор: Связов Евгений Александрович
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 1 т.32, 2017 года.
Бесплатный доступ
Цель: оценить частоту развития нарушений ритма сердца, стеноза верхней полой вены (ВПВ) в раннем и отдаленном периоде после хирургической коррекции частичного аномального дренажа легочных вен (ЧАДЛВ) в ВПВ. Материал и методы. Анализ выполнен у 48 пациентов с ЧАДЛВ в ВПВ и дефектом межпредсердной перегородки (ДМПП) в возрасте от 1 мес. до 58 лет (Ме=3,0 лет), из них 26 (54%) представителей мужского пола. Выполнялись три типа операций: внутрипредсердная коррекция (группа 1, n=18), процедура Warden (группа 2, n=22), модифицированная процедура Warden (группа 3, n=8). Клиническое исследование, регистрация электрокардиограммы (ЭКГ), суточное мониторирование ЭКГ (СМЭКГ), эхокардиография (ЭхоКГ) с оценкой градиента давления в ВПВ, СМЭКГ выполнены всем пациентам до операции, через 10 дней и через 1 год после вмешательства. Результаты. Пациенты 3 указанных групп не различались по исходным ЭхоКГ и клиническим показателям. В течение первых 10 дней после операции во всех подгруппах пациентов наблюдалось значимое уменьшение размеров правых камер сердца, в отдаленном периоде объем правого предсердия (ПП) и размеры правого желудочка (ПЖ) оставались нормальными во всех 3 группах. В группе 2 отмечено повышение пикового и среднего градиента в ВПВ, которое не изменялось в отдаленном периоде. Частота развития нарушений ритма сердца после оперативного лечения составила 55,6% в группе 1, 18,1% в группе 2. В группе 3 нарушения ритма сердца отсутствовали в раннем и отдаленном послеоперационном периоде. Выводы: представленные варианты коррекции ЧАДЛВ в ВПВ являются эффективными; наименьшая частота нарушений ритма сердца в раннем и отдаленном периоде наблюдается при коррекции ЧАДЛВ в ВПВ при использовании модифицированного способа Warden; коррекция ЧАДЛВ в ВПВ по методике Warden ассоциирована с повышением пикового и среднего градиента в ВПВ в раннем послеоперационном периоде, который не изменяется в отдаленном периоде.
Частичный аномальный дренаж легочных вен, стеноз верхней полой вены, модифицированный метод warden
Короткий адрес: https://sciup.org/14920184
IDR: 14920184 | УДК: 616.141-007-089-07
Correction of partial anomalous right upper pulmonary veins connection to the superior vena cava: comparative analysis of long-term results
The aim of the study was to evaluate the frequency of cardiac arrhythmias and superior vena cava (SVC) stenosis in early and late period after surgical correction of partial anomalous right pulmonary venous connection (PARPVC) to the SVC. Materials and Methods. Analysis was performed in 48 patients with PARPVC to SVC and atrial septal defect (ASD) at age ranging from 1 month to 58 years (6.30±11.23 years; Ме=3.00 years); 26 patients were male (54%). Three types of operations were performed: intraatrial SVC plasty (group 1, n=18), Warden procedure (group 2, n=22), and modified Warden procedure (group 3, n=8). Clinical assessment, electrocardiogram (ECG), Holter monitoring, echocardiography (Echo) with the evaluation of the flow velocity and the peak pressure gradient in SVC were provided before, 10 days and 1 year after surgical correction. Results. The patients of three groups did not differ in baseline clinical and echocardiographic parameters. During the first 10 days after surgery, significant reduction in the size of the right chambers of the heart was found in all groups; in the late period, the right atrium (RA) volume and the size of the right ventricle (RV) remained normal in all three groups. In group 2, peak and mean gradients in the SVC were increased, which did not change in the long term. The incidence rates of cardiac arrhythmias after surgery were 55.6% in group 1 and 18.1% in group 2. In group 3, cardiac arrhythmias were absent in the early and late postoperative period. Conclusions: current methods of PARPVC correction are effective; the lowest frequency of cardiac arrhythmias in the early and late period was observed when PARPVC was corrected using a modified Warden procedure; PARPVC correction by Warden procedure was associated with an increase in peak and average gradients of SVC in the early postoperative period, which did not change in the long term.
Текст научной статьи Сравнительный анализ отдаленных результатов коррекции частичного аномального дренажа правых верхних легочных вен в верхнюю полую вену
ЧАДЛВ – врожденный порок, который характеризуется тем, что одна или более, но не все легочные вены впадают в ПП либо в полые вены, либо в их основные ветви. Выявление данного порока считается абсолютным показанием к хирургическому лечению [1].
Анализ литературы показывает большое разнообразие видов оперативного лечения ЧАДПЛВ в ВПВ [2], что зависит от анатомических компонентов порока, разнообразия расположения коллекторов аномально впадающих легочных вен и ДМПП. Однако отсутствует унифицированный подход к выбору оптимальной техники оперативного вмешательства при супракардиальном типе ЧАДЛВ с высоким впадением коллекторов легочных вен в ВПВ.
Лишь небольшое число исследований посвящено изучению отдаленных результатов коррекции данного порока различными способами. В связи с этим цель нашего исследования – оценка частоты развития нарушений ритма сердца, стеноза ВПВ в раннем и отдаленном периоде после хирургической коррекции ЧАДЛВ в ВПВ.
Материал и методы
В период с 2003 по 2016 гг. 48 пациентам с ЧАДЛВ в ВПВ было выполнено оперативное лечение методом внут-рипредсердной коррекции (группа 1, n=18), методом Warden (группа 2, n=22), модифицированным методом Warden (группа 3, n=8). Были включены взрослые и дети в возрасте от 1 мес. до 58 лет (Ме=3,0 лет), обоего пола – из них 26 (54%) мужского пола – с ЧАДЛВ в ВПВ и ДМПП. У 34 (70,8%) больных отмечалась недостаточность кро-
Таблица 1
Клинические данные пациентов с ЧАДЛВ в ВПВ
Основным показанием к оперативному лечению служило наличие инструментально подтвержденного (ЭхоКГ, мультиспиральная компьютерная томография) ЧАДЛВ в ВПВ. Критериями исключения из исследования служили: наличие сочетанных врожденных пороков сердца; высокая легочная гипертензия (общее легочное сопротивление более 10 Ед. по Wood исходно и более 7 Ед. по Wood после применения вазодилататоров); наличие абсолютных противопоказаний по сопутствующей соматической патологии; отказ родителей от оперативного вмешательства.
Пациенты трех групп не различались по основным клиническим параметрам, включая срок нахождения в отделении анестезиологии и реанимации (ОАР) и общий срок госпитализации (табл. 1).
У всех включенных в анализ пациентов до операции были выполнены общеклинические исследования. Следует отметить, что до операции у 20 (41,6%) больных наблюдалась одышка, у 15 (31,2%) – частые респираторные заболевания в анамнезе, у 2 (4,1%) – явления цианоза при осмотре, 40 (83,3%) детей плохо прибавляли в весе. Лишь один пациент (2%) был асимптомным.
ЭхоКГ выполнена на ультразвуковой системе “PHILIPS” iE33 Ultrasound System с использованием матричного датчика S3.
Частоту нарушений ритма сердца и проводимости оценивали на основании данных СМЭКГ при помощи системы Nihon Kohden Corporation “Cardiofax S” ECG-1250K.
Клиническое исследование, ЭКГ, ЭхоКГ, СМЭКГ выполнены всем пациентам до операции, через 10 дней и через 1 год после вмешательства. В дооперационном периоде у включенных в исследования не наблюдалось отклонений в общем анализе крови, были нормальные показатели мочевины, креатинина, глюкозы, калия, натрия, общего билирубина, альбумина, общего белка, С-реактив-ного белка, АСТ, АЛТ, коагулограммы.
Техника операции
В настоящее время наиболее распространенным способом коррекции ЧАДЛВ в ВПВ является операция Warden [2–4, 6, 7], предложенная автором в 1984 г. Данное вме-
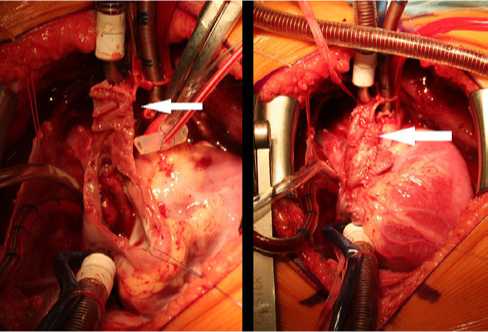
Рис. 1. Техника выполнения хирургической коррекции ЧАДЛВ в ВПВ модифицированным способом Wardеn шательство, наряду с внутрипредсердной коррекцией, выполнялось по стандартной методике.
Предлагаемый модифицированный способ Warden достигался следующим техническим решением. После подключения аппарата искусственного кровообращения (ИК) выполняли пересечение ВПВ на 5 мм выше места впадения в ПП, проксимальный конец ушивали. С помощью заплаты из аутоперикарда выполняли коллектор между устьем аномально впадающей правой легочной вены (ПЛВ) и ДМПП, таким образом создавая тоннель аномально дренирующейся верхней легочной вены. Из ушка ПП высекали П-образный лоскут, формировали нижнюю стенку анастомоза между дистальным концом ВПВ и П-образным лоскутом ПП с использованием заплаты из аутоперикарда в качестве верхней стенки анастомоза (рис. 1).
Среднее время ИК составило 70,06±18,54 мин (Ме=65,50 мин), среднее время пережатия аорты –
45,63±15,69 мин (Ме=42,00 мин). Однако следует отметить, что среднее время ИК было больше в группе 3 в сравнении с группой 1 (92,83±15,94 мин; Ме=90,00 мин vs 64,11±14,85 мин; Ме=61,50 мин; U=10,00, Zadj=–2,90; р=0,003) и с группой 2 (92,83±15,94 мин; Ме=90,00 мин vs 68,60±17,72 мин; Ме=65,50 мин; U=17,00, Zadj=–2,58; р=0,009). Аналогично время пережатия аорты в группе 3 было больше в сравнении с группой 1 (66,50±14,69 мин; Ме=66,00 мин vs 40,22±14,79 мин; Ме=39,50 мин; U=10,00, Zadj=–2,90; р=0,003) и с группой 2 (66,50±14,69 мин; Ме=66,00 мин vs 44,25±11,74 мин; Ме=42,00 мин; U=12,00, Zadj=–2,89; р=0,003).
Результаты
Пациенты, подвергнутые коррекции ЧАДЛВ при помощи трех указанных методик, не различались по исходным ЭхоКГ показателям (табл. 2), p>0,05. В течение первых 10 дней после операции во всех группах пациентов наблюдалось значимое уменьшение размеров правых камер сердца (табл. 3–5). Кроме того, в отдаленном периоде объем ПП и размеры ПЖ оставались нормальными во всех трех группах. В группах внутрипредсердной коррекции и коррекции по методу Warden также отмечалось увеличение конечно-диастолического объема и конечнодиастолического индекса левого желудочка.
Как видно из таблицы 4, в группе 2 было отмечено негативное влияние на гемодинамику в виде повышения градиента в ВПВ, как пикового, так и среднего, которое не изменялось в отдаленном периоде после вмешательства. У 13,6% (n=3) пациентов отмечался значимый стеноз в месте анастомоза ВПВ с ушком ПП, что в будущем потребует повторного вмешательства. В группах 1 и 3 хирургическое вмешательство не приводило к увеличению градиента в ВПВ в первые 10 дней после операции и через 1 год.
Таблица 2
ЭхоКГ показатели больных ЧАДЛВ в ВПВ до хирургической коррекции
|
Показатели |
Группа 1 |
Группа 2 |
Группа 3 |
|
M±SD, Ме |
M±SD, Ме |
M±SD, Ме |
|
|
Объем ЛПинд, мл/м2 |
18,83±4,31, Ме=19,09 |
17,54±7,09, Ме=16,34 |
23,77±4,75, Ме=24,03 |
|
Объем ППинд, мл/м2 |
36,70±10,35, Ме=36,21 |
35,70±10,35, Ме=36,21 |
32,76±3,96, Ме=32,98 |
|
ПЖинд, мм/м2 |
35,23±11,11, Ме=32,62 |
42,05±15,50, Ме=40,00 |
36,00±9,89, Ме=37,14 |
|
КДР инд, мм/м2 |
50,26±12,04, Ме=51,68 |
52,55±18,33, Ме=52,00 |
51,33±12,82, Ме=48,88 |
|
КСР инд, мм/м2 |
28,59±7,09, Ме=29,28 |
31,01±12,60, Ме=52,00 |
30,30±9,08, Ме=28,57 |
|
КДО, мл/м2 |
22,99±15,56, Ме=22,00 |
23,13±19,61, Ме=16,00 |
40,00±39,16, Ме=29,50 |
|
КСО, мл/м2 |
7,044±6,35, Ме=5,00 |
6,81±5,91, Ме=5,00 |
13,50±14,40, Ме=9,00 |
|
ФВ ЛЖ,% |
70,11±6,87, Ме=73,00 |
70,81±6,16, Ме=70,50 |
69,25±6,75, Ме=68,00 |
|
КДИ, мл/м2 |
35,41±11,62, Ме=33,80 |
31,81±10,38, Ме=33,15 |
45,26±14,71, Ме=42,86 |
|
КCИ, мл/м2 |
9,94±3,45, Ме=9,59 |
9,81±3,06, Ме=9,84 |
13,09±4,76, Ме=13,46 |
|
СИ, л/мин/м2 |
2,64±0,75, Ме=2,34 |
2,42±0,69, Ме=2,38 |
2,90±1,01, Ме=2,60 |
|
Градиент в ВПВ пиковый, мм рт. ст. |
5,94±2,36, Ме=6,00 |
5,13±2,55, Ме=6,00 |
6,00±1,19, Ме=6,50 |
|
Градиент в ВПВ средний, мм рт. ст. |
0,54±1,09, Ме=0,00 |
1,10±1,25, Ме=1,00 |
0,62±0,51, Ме=1,00 |
|
Скорость потока в ВПВ, см/с2 |
67,22±23,07, Ме=71,00 |
72,56±19,65, Ме=70,00 |
62,87±1,95, Ме=63,00 |
Таблица 3
ЭхоКГ показатели пациентов с ЧАДЛВ в ВПВ до операции, через 10 дней и через 1 год после “внутрипредсердной” коррекции
|
Показатели |
До операции |
Через 10 дней после коррекции |
Через 1 год после коррекции |
Wilcoxon test, p, Z |
|
Объем ЛПинд, мл/м2 |
M±SD, Ме 18,83±4,31, Ме=19,09 |
M±SD, Ме 20,14±4,41, Ме=20,18 |
M±SD, Ме 22,11±6,26, Ме=21,13 |
|
|
Объем ППинд, мл/м2 |
36,70±10,35, Ме=36,21 |
24,59±6,65, Ме=24,72 |
25,18±5,48, Ме=24,91 |
p до, после 1 =0,002 |
|
ПЖинд, мм/м2 |
35,23±11,11, Ме=32,62 |
28,01±8,96, Ме=27,47 |
17,51±4,03, Ме=18,26 |
Z до, после 1=3,044 pдо, после 1=0,006 |
|
КДР инд, мм/м2 |
50,26±12,04, Ме=51,68 |
52,01±13,10, Ме=54,33 |
36,77±2,42, Ме=36,59 |
Z до, после 1=2,746 p до, после 1 =0,002 |
|
КСР инд, мм/м2 |
28,59±7,09, Ме=29,28 |
29,26±8,43, Ме=29,76 |
20,89±1,19, Ме=21,06 |
Z до, после 1=2,980 |
|
КДО инд , мл/м2 |
34,02±8,17, Ме=34,69 |
39,96±4,07, Ме=40,00 |
51,59±6,69, Ме=52,57 |
pдо, после 1=0,008 |
|
КСО инд, мл/м2 |
11,49±20,35, Ме=5,00 |
12,46±3,34, Ме=12,85 |
17,10±3,06, Ме=16,02 |
Z до, после 1=2,620 |
|
ФВ ЛЖ,% |
70,11±6,87, Ме=73,00 |
69,05±6,82, Ме=67,50 |
65,87±2,64, Ме=66,00 |
|
|
КДИ, мл/ м2 |
35,41±11,62, Ме=33,80 |
41,72±9,82, Ме=40,37 |
51,65±7,11, Ме=53,06 |
p до, после 1 =0,001 |
|
СИ, л/мин/м2 |
2,64±0,75, Ме=2,34 |
2,94±0,69, Ме=3,14 |
2,28±0,34, Ме=2,24 |
Z до, после 1=3,242 |
|
Градиент в ВПВ пиковый, мм рт. ст. |
5,94±2,36, Ме=6,00 |
7,22±3,07, Ме=7,00 |
6,50±3,25, Ме=5,50 |
|
|
Градиент в ВПВ средний, мм рт. ст. |
0,55±1,09, Ме=0,00 |
1,27±2,44, Ме=0,00 |
2,37±1,40, Ме=2,50 |
|
|
Скорость потока в ВПВ, см/с2 |
67,22±23,07, Ме=71,00 |
63,00±19,98, Ме=65,00 |
103,46±40,75, Ме=92,85 |
Таблица 4
ЭхоКГ показатели пациентов с ЧАДЛВ в ВПВ до операции, через 10 дней и через 1 год после коррекции по методу Warden
|
Показатели |
До операции |
Через 10 дней после коррекции |
Через 1 год после коррекции |
Wilcoxon test, p, Z |
|
M±SD, Ме |
M±SD, Ме |
M±SD, Ме |
||
|
Объем ЛПинд, мл/м2 |
17,54±7,09, Ме=16,34 |
21,12±10,84, Ме=18,11 |
19,34±4,91, Ме=18,62 |
|
|
Объем ППинд, мл/м2 |
35,70±10,35, Ме=36,21 |
22,96±7,14, Ме=21,50 |
23,32±6,93, Ме=23,73 |
p до, после 1 =0,0001 Z до, после 1=3,782 |
|
ПЖинд, мм/м2 |
42,05±15,50, Ме=40,00 |
30,35±11,73, Ме=28,753 |
21,32±3,41, Ме=22,18 |
pдо, после 1=0,0002 Z до, после 1=3,680 |
|
КДР инд, мм/м2 |
52,55±18,33, Ме=52,00 |
53,911±18,947, Ме=53,25 |
39,877±5,48, Ме=38,03 |
p до, после 1 =0,04 Z до, после 1=1,981 p =0,01 после 1-2 , Z после 1-2=2,520 |
|
КСР инд, мм/м2 |
31,01±12,60, Ме=52,00 |
31,60±10,14, Ме=31,55 |
24,12±2,82, Ме=23,40 |
|
|
КДО инд, мл/м2 |
32,79±9,28, Ме=33,15 |
48,18±10,29, Ме=40,57 |
45,00±7,84, Ме=43,47 |
pдо, после 1=0,012 Z до, после 1=2,485 |
|
КСО инд, мл/м2 |
6,81±5,81, Ме=5,00 |
10,71±4,13, Ме=10,83 |
13,71±4,14, Ме=12,34 |
p до, после 1 =0,0008 Z до, после 1=3,340 |
|
ФВ ЛЖ,% |
70,81±6,16, Ме=70,5 |
74,66±6,93, Ме=76,000 |
70,00±4,73, Ме=71,00 |
|
|
КДИ, мл/ м2 |
31,81±10,38, Ме=33,15 |
39,20±11,82, Ме=36,750 |
43,66±7,73, Ме=41,46 |
p =0,01 до, после 1 , Z до, после 1=2,547 |
|
СИ, л/мин/м2 |
2,42±0,69, Ме=2,38 |
3,16±1,06, Ме=2,95 |
2,95±0,60, Ме=2,81 |
p =0,01 до, после 1 , Z до, после 1=2,485 |
|
Градиент в ВПВ пиковый, мм рт. ст. |
5,13±2,55, Ме=6,00 |
8,90±4,87, Ме=9,00 |
7,33±8,66, Ме=5,00 |
p до-после 1 =0,02 Z до-после 1=2,277 |
|
Градиент в ВПВ средний, мм рт. ст |
1,10±1,25, Ме=1,00 |
2,61±2,78, Ме=2,00 |
3,22±5,65, Ме=1,00 |
pдо-после 1=0,04 Z до-после 1=1,987 |
|
Скорость потока в ВПВ, см/с2 |
72,56±19,65, Ме=70,00 |
68,66±22,47, Ме=78,00 |
98,00±43,55, Ме=84,50 |
Таблица 5
ЭхоКГ показатели пациентов с ЧАДЛВ в ВПВ до операции, через 10 дней и через 1 год после коррекции по модифицированному методу Warden
|
Показатели |
До операции |
Через 10 дней после коррекции |
Через 1 год после коррекции |
Wilcoxon test, p, Z |
|
Объем ЛПинд, мл/м2 |
M±SD, Ме 23,77±4,75, Ме=24,03 |
M±SD, Ме 21,12±10,84, Ме=18,11 |
M±SD, Ме 22,16±4,23, Ме=22,4 |
|
|
Объем ППинд, мл/м2 |
32,76±3,96, Ме=32,98 |
20,01±5,77, Ме=20,55 |
25,42±5,71, Ме=27,645 |
p до, после 1 =0,002 |
|
Длина ПЖинд, мм/м2 |
36,00±9,89, Ме=37,14 |
28,84±8,48, Ме=28,09 |
21,71±6,05, Ме=21,30 |
Z до, после 1=2,201 p до, после 1 =0,002 |
|
КДР инд, мм/м2 |
51,33±12,82, Ме=48,88 |
50,84±16,81, Ме=53,88 |
41,07±8,27, Ме=40,18 |
Z до, после 1=2,201 |
|
КСР инд, мм/м2 |
30,30±9,08, Ме=28,57 |
31,67±8,51, Ме=31,38 |
22,92±3,28, Ме=22,01 |
|
|
КДО инд, мл/м2 |
41,58±11,92, Ме=38,46 |
40,84±8,23, Ме=40,10 |
48,28±3,04, Ме=48,64 |
|
|
КСО инд, мл/м2 |
13,09±4,76, Ме=13,46 |
11,49±3,35, Ме=10,41 |
15,58±2,59, Ме=14,49 |
|
|
ФВ ЛЖ,% |
69,250±6,75, Ме=68,00 |
71,000±4,42, Ме=71,00 |
67,600±5,98, Ме=69,00 |
|
|
КДИ, мл/ м2 |
45,26±14,71, Ме=42,86 |
40,33±7,96, Ме=40,10 |
47,92±2,75, Ме=48,50 |
|
|
СИ, л/мин/м2 |
2,90±1,01, Ме=2,60 |
3,38±0,49, Ме=3,33 |
2,63±0,27, Ме=2,56 |
|
|
УИ, мл/м2 |
30,35±9,82, Ме=27,05 |
29,01±5,48, Ме=29,20 |
33,75±3,90, Ме=33,80 |
|
|
Градиент в ВПВ пиковый, мм рт. ст. |
6,00±1,19, Ме=6,50 |
5,33±1,03, Ме=5,00 |
3,75±1,50, Ме=4,00 |
|
|
Градиент в ВПВ средний, мм рт. ст |
0,62±0,51, Ме=1,00 |
0,16±0,40, Ме=0,00 |
1,00±0,81, Ме=1,00 |
|
|
Скорость потока в ВПВ, см/с2 |
62,87±1,95, Ме=63,00 |
63,66±14,85, Ме=66,00 |
92,75±23,81, Ме=95,50 |
У пациентов группы 3 отмечается уменьшение размеров правых отделов сердца через 10 дней и через один год после операции, в отличие от групп 1 и 2 не прирастает КДО и КДИ левого желудочка.
Анализ частоты нарушений ритма сердца
До вмешательства у всех пациентов регистрировался синусовый ритм по данным стандартной ЭКГ и СМЭКГ.
В группе 1 пациентов значимой динамики среднесуточной частоты сердечных сокращений (ЧСС) не обнаружено. Частота развития нарушений ритма сердца после оперативного лечения составила 55,6%. При этом наиболее частым осложнением было возникновение синдрома слабости синусового узла. При наблюдении данной группы пациентов через 1 год после вмешательства отмечалось восстановление нормального ритма у 17 (94,5%) больных. При этом в течение наблюдения ни одному из пациентов не потребовалась имплантация электрокардиостимулятора. В группе пациентов с коррекцией порока по методике Warden (группа 2) также не обнаружено значимой динамики ЧСС после операции. Нарушения ритма сердца были выявлены у 18,1% больных в послеоперационном периоде. Аналогично предыдущей группе, чаще выявлялся синдром слабости синусового узла, миграция водителя ритма. Как и в группе 1, у одного человека (4,5%) через год после вмешательства синусовый ритм не восстановился. У пациентов, которым была проведена коррекция ЧАДЛВ в ВПВ по модифицированному способу Wardеn, в раннем и отдаленном послеоперационном периодах ни в одном случае нарушений ритма сердца не зарегистрировано.
Обсуждение
Мы получили удовлетворительные данные по эффективности хирургической коррекции ЧАДЛВ в ВПВ во всех группах пациентов. Это согласуется с данными U. Jodhka et al. [8], которые докладывают, что своевременное оперативное вмешательство ассоциировано с хорошими исходами и низким риском осложнений независимо от выбранного технического подхода.
По данным разных авторов [3, 4], частота развития стеноза ВПВ после операции Warden составляет от 5 до 20%. Мы получили значимый стеноз у 13,6% пациентов, что согласуется с данными предыдущих анализов, в то время как R.D. Stewart et al. [9] при сравнении различных способов коррекции не наблюдали достоверной разницы в частоте развития стеноза ВПВ. Известны различные модификации способа Warden, направленные на предотвращение вышеуказанного осложнения [4]. Использование предлагаемого модифицированного подхода показало отсутствие стеноза ВПВ в ближайшем и отдаленном периодах после операции.
Мы получили наибольшую частоту нарушений ритма сердца в послеоперационном периоде в группе 1 (55,6%). Аналогичные результаты были получены и другими авторами. Так, R.D. Stewart et al. [9] показали, что после внутрипредсердной коррекции в 55% случаев зарегистрирован нижнепредсердный ритм или ритм из атриовентрикулярного соединения. И частота нарушений ритма сердца была значимо выше у этих пациентов, чем у больных после процедуры Warden. В исследовании S. Buz et al. [10] было показано, что разрез через каво-атриальное соединение приводит к развитию дисфункции синусового узла и предсердных нарушений ритма в 54,5% случаев. Тем не менее в нашем исследовании данные нарушения ритма сердца ни в одном случае не потребовали имплантации электрокардиостимулятора, и в отдаленном периоде лишь у одного больного синусовый ритм не восстановился. S. Buz et al. [10] доложили, что при длительном наблюдении количество случаев дисфункции синусового узла уменьшается, однако в данной работе была показана большая частота через 1 год после операции, а именно 18,1%, тогда как в нашем исследовании этот показатель составил 5,5%.
Время пережатия аорты и ИК в группах 1 и 2 было сравнимо с результатами других авторов [4]. Следует отметить, что при проведении коррекции с помощью модифицированного метода Warden эти показатели были больше, чем при использовании стандартной методики Wardеn и внутрипредсердной коррекции. Это, вероятно, обусловлено большими затратами времени на формирование П-образного лоскута из ПП и анастомоза с ВПВ.
Тем не менее отсутствие осложнений в ближайший и отдаленный период, высокая эффективность вмешательства позволяют считать представленный способ методом выбора в данной группе пациентов.
Выводы
-
1. Представленные варианты коррекции ЧАДЛВ в ВПВ являются эффективными.
-
2. Наименьшая частота нарушений ритма сердца в раннем и отдаленном периоде наблюдается при коррекции ЧАДЛВ в ВПВ при использовании модифицированного способа Warden.
-
3. Коррекция ЧАДЛВ в ВПВ по методике Wardеn ассоциирована с повышением пикового и среднего градиента в ВПВ в раннем послеоперационном периоде, который не изменяется в отдаленном периоде.
Список литературы Сравнительный анализ отдаленных результатов коррекции частичного аномального дренажа правых верхних легочных вен в верхнюю полую вену
- Бураковский В.И., Бокерия Л.А. Сердечно-сосудистая хирургия. -М.: Медицина, 1989. -С. 107-111.
- Соболев Ю.А. Тактико-технические особенности хирургической коррекции аномального впадения правых легочных вен: автореф. дис. … канд. мед. наук. -Н. Новгород, 2008. -88 с.
- Di Bardino D.J., McKenzie E.D., Heinle J.S. et al. The Warden procedure for partially anomalous pulmonary venous connection to the superior caval vein//Cardiol. Young. -2004. -Vol. 14. -P. 64-67.
- Tao K., Pan W., Lin K. Modified cavoatrial anastomosis in Warden procedure//Ann. Thorac. Surg. -2010. -Vol. 89. -P. 2047-2048.
- Said S.M., Burkhart H.M., Dearani J.A. et al. Outcome of caval division techniques for partial anomalous pulmonary venous connections to the superior vena cava//Ann. Thorac. Surg. -2011. -Vol. 92. -P. 980-985.
- Agarwal V., Okonta K.E., Abubakar U. et al. Impact of Warden’s procedure on the sinus rhythm: our experience//Heart Lung Circul. -2011. -Vol. 20. -P. 718-721.
- Warden H.E., Gustafson R.A., Tarnay T.J., Neal W.A. An alternative method for repair of partial anomalous pulmonary venous connection to the superior vena cava//Ann. Thorac. Surg. -1984. -Vol. 38(6). -P. 601-605.
- Jodhka U., Shepard C., Bradee A., Bryant R. Current trends for the diagnosis and surgical treatment of partial anomalous pulmonary venous connection//J. Am. Coll. Cardiol. -2013. -Vol. 61. -P. 10.
- Stewart R.D., Bailliard F., Kelle A.M. et al. Evolving surgical strategy for sinus venosus atrial septal defect: effect on sinus node function and late venous obstruction//Ann. Thorac. Surg. -2007. -Vol. 84. -P. 1651-1655.
- Buz S., Alexi-Meskishvili V., Villavicencio-Lorini F. et al. Analysis of arrhythmias after correction of partial anomalous pulmonary venous connection//Ann. Thorac. Surg. -2009. -Vol. 87. -P. 580-583.


