Сравнительный анализ результатов хирургического лечения взрывных остеопоротических переломов тел позвонков грудопоясничной локализации
Автор: Синявин В.Д., Рерих В.В.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.30, 2024 года.
Бесплатный доступ
Введение. Хирургические методы лечения остеопоротических взрывных переломов тел позвонков имеют свои преимущества и недостатки. Циркулярная стабилизация и корригирующие вертебротомии для пожилых пациентов являются высокоинвазивными и несут в себе больший хирургический риск. В то же время применение малоинвазивных методов часто приводит к рецидиву деформации. Таким образом, в лечении пациентов с такой патологией необходим выбор способа хирургического лечения, позволяющего достичь оптимальных результатов.Цель работы - сравнить результаты хирургического лечения взрывных остеопоротических переломов тел позвонков грудопоясничной локализации разработанным способом и методами циркулярной и гибридной стабилизации на основании клинических и рентгенологических критериев.Материалы и методы. Исследование является ретропроспективным. Сформировано три группы пациентов в соответствии с видом оперативного вмешательства. Критерии включения: наличие первичного остеопороза, отсутствие остеотропной терапии до операции, остеопоротические переломы (тип OF3 и OF4) тел позвонков грудопоясничной локализации (Th10-L2). Период наблюдения составил 12 мес. Оценивали следующие критерии: величина коррекции кифоза (по методу Cobb), величина остаточной послеоперационной кифотической деформации, а также её рецидив в отдаленном послеперационном периоде; сагиттальный баланс туловища (индекс Barrey), субъективная оценка состоя ния пациента (по болевой шкале VAS). Оценку качества жизни не проводили.Результаты. Статистически значимой разницы в динамике сагиттального баланса в контрольный срок наблюдения между группами выявлено не было (р > 0,99). Не было отмечено разницы между группами и в клинических исходах (VAS) в контрольный срок наблюдения (p > 0,05). Определена статистически значимая разница в величинах кифотической деформации и ее коррекции в указанные сроки послеоперационного наблюдения между группами гибридной фиксации и группой корригирующей вертебротомии. С группой циркулярной стабилизации разницы не обнаружено.Обсуждение. В связи с высокими рисками неблагоприятных исходов вентрального спондилодеза, в частности, проседания имплантата, для исключения выполнения вентрального спондилодеза мы применили способ коррекции локальной кифотической деформации и заднего спондилодеза аутокостью. Предлагаемый авторами способ коррекции локальной кифотической деформации в лечении пациентов со взрывными остеопоротическими переломами тел позвонков сочетает удовлетворительную коррекцию локального кифоза с минимальной хирургической агрессией, что снижает риски осложнений и неблагоприятных исходов. Предлагаемый метод может сочетаться и с гибридной фиксацией.Заключение. Разработанный способ коррекции локальной кифотической деформации в лечении взрывных остеопоротических переломов тел позвонков в сравнении с циркулярной и гибридной стабилизацией демонстрирует удовлетворительную коррекцию локального кифоза, снижает риски осложнений и неблагоприятных исходов.
Взрывной перелом, остеопороз, гибридная стабилизация, циркулярная стабилизация, вертебротомия, кифоз, сагиттальный баланс
Короткий адрес: https://sciup.org/142242620
IDR: 142242620 | УДК: 616.71-007.234-06:616.711.5-001.5-021.3-089.22:615.036 | DOI: 10.18019/1028-4427-2024-30-4-542-551
Comparative analysis of surgical treatment results for osteoporotic burst fractures of thoracolumbar vertebral bodies
Introduction Surgical methods for osteoporotic burst vertebral body fracture repair have their advantages and shortcomings. The use of circumferential stabilization and corrective vertebrotomies in elderly patients is highly invasive and carries great surgical risk. On the other hand, minimally invasive methods lead to recurrence of the deformity. Thus, in the treatment of patients with such pathology, it is necessary to choose a surgical method that allows achieving optimal results.Purpose of the work was to compare the results of surgical treatment for osteoporotic burst fractures in thoracolumbar vertebral bodies using the developed method and methods of circular and hybrid stabilization based on clinical and radiological criteria.Materials and methods The study was retrospective. Three groups of patients were formed according to the type of surgical intervention. Inclusion criteria were patients with primary osteoporosis who did not receive osteotropic therapy before surgery, with osteoporotic fractures (type OF3 and OF4) of the vertebral bodies of the thoracolumbar location (Th10-L2). The follow-up period was 12 months. The following criteria were assessed: the amount of kyphosis correction (according to the Cobb method), the amount of residual postoperative kyphotic deformity, as well as its recurrence in the long-term postoperative period; sagittal balance of the torso (Barrey index), subjective evaluation of the patient’s condition (VAS). Quality of life assessment was not performed.Results There were no statistically significant differences in the dynamics of sagittal balance during the follow-up period between the groups (p > 0.99). There was no difference between groups in clinical outcomes (VAS) at follow-up (p > 0.05). A statistically significant difference in the magnitude of kyphotic deformity and its correction in the specified postoperative periods was revealed between the hybrid fixation groups and the corrective vertebrotomy group. No difference was found with the circular stabilization group.Discussion Due to the high risks of poor outcomes of anterior spinal fusion, in particular, implant subsidence, to avoid anterior spinal fusion, we used a method of focal kyphosis correction and posterior spinal fusion with autologous bone. The method proposed by the authors for the correction of focal kyphotic deformity in the treatment of patients with osteoporotic burst fractures of the vertebral bodies combines satisfactory correction of focal kyphosis with minimal surgical invasiveness, which reduces the risks of complications and poor outcomes. The proposed method may also be combined with hybrid fixation.Conclusion The developed method for focal kyphotic deformity correction in the treatment of osteoporotic burst fractures of vertebral bodies provides satisfactory correction of focal kyphosis, reduces the risks of complications and poor outcomes in comparison with circular and hybrid stabilization.
Текст научной статьи Сравнительный анализ результатов хирургического лечения взрывных остеопоротических переломов тел позвонков грудопоясничной локализации
В современном мире увеличивается частота остеопоротических компрессионных переломов позвонков, а вместе с этим и число пациентов, обращающихся по поводу острой и хронической боли и прогрессирующих деформаций позвоночника [1]. Более чем в 60 % случаев исходом данных повреждений является формирование тяжелых болезненных кифотических деформаций, возникающих вследствие формирования псевдоартроза тела поврежденного позвонка [2, 3]. Поэтому перед спинальным хирургами стоит задача подобрать рациональные методы оперативного вмешательства, позволяющие избежать дальнейшей компрессии поврежденного позвонка, достичь коррекции локального кифоза, создать условия для стабилизации и консолидации перелома, а также предотвратить неврологические нарушения. Известные способы циркулярной стабилизации с применением вентрального спондилодеза у пожилых пациентов с сопутствующим неблагоприятным коморбидным фоном являются высокоинвазивными и несут в себе больший хирургический риск [4, 5, 6, 7]. Малоинвазивные способы задней стабилизации в сочетании с вертебропластикой тела поврежденного позвонка, представленные как альтернатива циркулярной фиксации [8, 9], в ряде случае приводят к неблагоприятным исходам, таким как потеря коррекции и рецидив болевого синдрома [10], что нашло подтверждение и в нашем предыдущем исследовании [11]. В специфических и сложных случаях, связанных с тяжелым кифозом (более 30°) и/или сагиттальным дисбалансом, рекомендуются остеотомии позвонков [12, 13]. Эти методы обладают высокой способностью коррекции деформации, но технически сложны и имеют высокие риски осложнений, что особенно важно для пациентов старшей возрастной группы.
Цель работы — сравнить результаты хирургического лечения взрывных остеопоротических переломов тел позвонков грудопоясничной локализации разработанным способом и методами циркулярной и гибридной стабилизации на основании клинических и рентгенологических критериев.
МАТЕРИАЛЫ И МЕТОДЫ
В исследовании приняло участие 52 пациента. Все поступали в клинику в порядке оказания неотложной помощи. На основании клинического, рентгенологического методов обследования, по данным МСКТ-исследования выявлены переломы тел позвонков грудопоясничного отдела позвоночника на фоне остеопороза. Среди пациентов было 40 женщин (77,7 %) и 12 мужчин (22,3 %). Средний возраст составил (64,36 ± 6,74) года. Основными причинами остеопоротических переломов была низкоэнергетическая травма (падения с высоты собственного роста на спину или ягодицы) в 68,4 % случаев и физическая нагрузка (работа в наклон, поднятие тяжести) — в 31,6 %.
Путем простой рандомизации все пациенты разделены на три группы. Группе 1 ( n = 17) выполнена задняя стабилизация в сочетании с цементной пластикой или остеопластикой тела поврежденного позвонка (гибридная фиксация). Группе 2 ( n = 18) проведена задняя стабилизация в сочетании вентральным спондилодезом (циркулярная стабилизация). Группы 1 и 2 являются контрольными. Пациентам группы 3 ( n = 17, группа исследования) выполнена задняя протяженная фиксация в сочетании с корригирующей вертебротомией (авторский способ).
Сравнительный анализ проведен по ряду рентгенологических и клинических критериев.
Коррекцию локальной кифотической деформации (Патент на изобретение № 2810182) осуществляли следующим образом. На предоперационном этапе (рис. 1, а) измеряли угол кифотической деформации по Cobb. Далее определяли величину резекции суставных пар позвонков на уровне повреждения.
Для этого на уровне повреждения с обеих сторон расчерчивали угол резекции, который соответствует углу кифотической деформации (рис. 1, б):
-
— с одной стороны суставных пар позвонков определяли вершину угла, которой является каудо-дор-зальная точка тела вышележащего позвонка от поврежденного;
-
— следующую точку располагали на латеральной части нижнего суставного отростка вышележащего позвонка от поврежденного;
-
— конечную точку угла определяли по латеральной поверхности нижнего края верхнего суставного отростка поврежденного позвонка.
Далее проецировали эти точки на противоположную сторону суставных пар позвонков (точки, отмеченные на суставных отростках, формируют основание угла резекции). Производили измерение высоты основания угла клиновидного дефекта, чтобы в дальнейшем на высоту основания произвести резекцию.
Во время операции сначала в соответствии с анатомическими ориентирами под рентгеновским контролем устанавливали транспедикулярные винты, не менее чем на 2 сегмента выше и ниже вершины локальной деформации. Затем, согласно предоперационному планированию, проводили остеотомию на полный поперечный размер суставных отростков с обеих сторон, при этом нижние суставные отростки вышележащего позвонка и верхние суставные отростки поврежденного позвонка удаляли в плоскости к вершине угла резекции по направлению кпереди и вверх, тем самым формируя клиновидный дефект (рис. 1, в). Аналогично проводили резекцию суставных пар с другой стороны. Далее путем постуральной экстензии смыкали нижний суставной отросток вышележащего позвонка с верхним суставным отростком поврежденного позвонка, тем самым достигая коррекции кифотической деформации, при этом угол становиться равен 0° по Cobb (рис. 1, г, д). В завершение проводили установку и фиксацию стержней транспедикулярной конструкции в головках винтов и окончательный монтаж конструкции, при необходимости проводили дополнительную контракцию для улучшения контакта костных поверхностей смежных позвонков в зоне резекции. Выполняли ревизию положения спинномозговых корешков. Костный трансплантат, полученный в ходе резекции, укладывали по задней поверхности с перекрытием линии резекции.
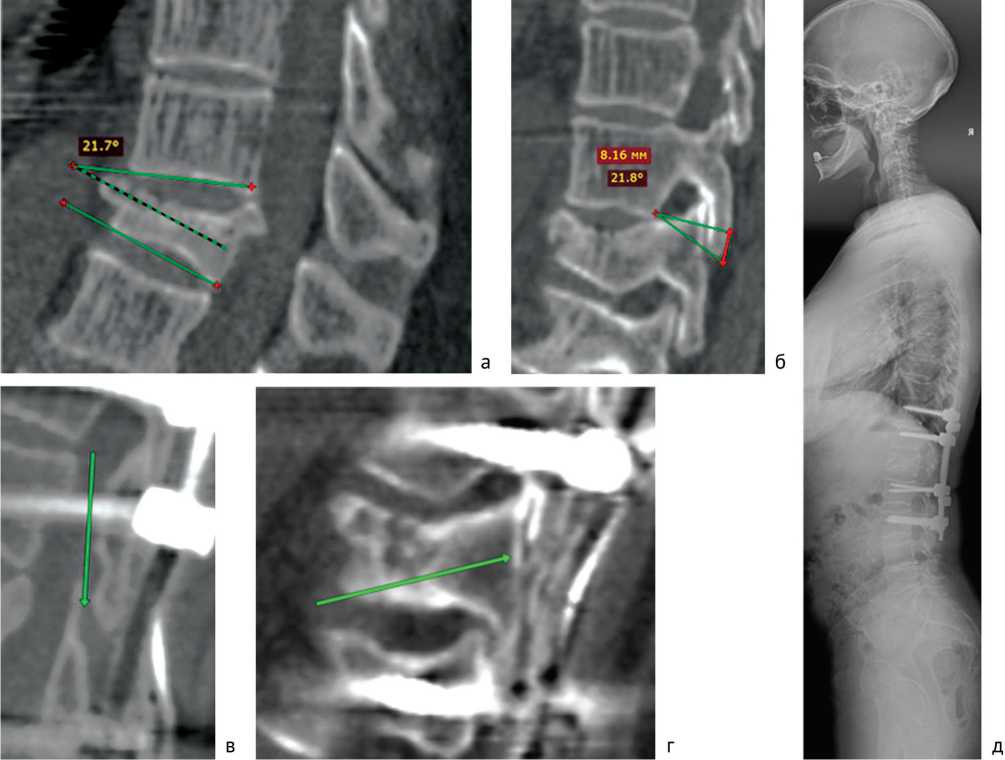
Рис. 1. Этапы выполнения способа коррекции локальной кифотической деформации: а — измерение угла кифотической деформации; б — вычисление угла резекции; в — зона резекции; г, д — смыкание дефекта, коррекция кифотической деформации
Критерии включения: впервые выявленные неосложненные переломы тел позвонков, возникшие на фоне остеопороза грудопоясничного отдела позвоночника (Th10–L2); полные и неполные взрывные патологические переломы (тип OF3 и OF4 по DGOU) [14]; Т-критерий по данным денситометрии от –2,5 и ниже; отсутствие остеотропной терапии до операции; период послеоперационного наблюдения не менее 12 мес.; исходная величина кифотической деформации от 20° и выше.
Критерии исключения: осложненные повреждения позвоночника (с неврологическим дефицитом); наличие вторичного остеопороза.
Оценивали следующие критерии: величину коррекции кифоза (по методу Cobb), величину остаточной послеоперационной кифотической деформации. Не полной считали коррекцию, если её величина составляла > 5 ° . Оценивали рецидивы деформации на сроке 12 мес. Деформацию считали рецидивирующей, если на всём протяжении послеоперационного наблюдения она возросла более чем на 5 ° (ошибка в точности рентгенологических измерений межсегментарных отношений — 5 ° ). Сагиттальный профиль оценивали до, после оперативного вмешательства и через 12 мес. после операции, учитывали параметр Barrey index С7/SFD (–0,9 ± 1). Сагиттальный баланс был разделен следующим образом: сбалансированный (С7/SFD близко к 0); компенсированный дисбаланс (0,5 < С7/SFD < 1); декомпенсированный дисбаланс (С7/SFD > 1) [15]. Субъективную оценку состояния пациента оценивали по болевой шкале VAS. Оценку качества жизни не проводили. Средние сроки с момента получения травмы до оперативного вмешательства составили 15 ± 7 дней. Продолжительность проведенных операций и кровопотерю оценивали по данным медицинской документации. Всем пациентам после операции была рекомендована остеотропная терапия, однако оценка её эффективности в послеоперационном периоде в настоящем исследовании не проведена.
Статистические методы . Непрерывные данные возраста, койко-дней, смещений центров ротаций и балльных шкал ВАШ, Harris были проверены на соответствие нормальному распределению методом Колмогорова. Ввиду малого числа нормальных данных сравнение проводили непараметрическими методами.
Для описания непрерывных показателей в качестве основных статистик рассчитывали медианы [первый квартиль; третий квартиль] (МЕД [Q1; Q3]), а в качестве вспомогательных — среднее ± стандартное отклонение (СРЕД ± СО) и минимальное – максимальное значения. У категориальных и бинарных показателей определяли количество пациентов (частота) для каждой категории, для частот бинарных показателей величины и коррекции кифоза рассчитывали погрешность 95 % доверительного интервала (95 % ДИ). Сравнения непрерывных показателей между группами проводили с использованием U-критерием Манна – Уитни. Для оценки среднего различия между распределениями (effect size) рассчитывали медиану попарных разностей значений между группами (пМЕД) с построением 95 % ДИ и стандартизированную разницу средних (СРС). Категориальные показатели сравнивали с помощью точного двустороннего критерия Фишера. Проверку статистических гипотез проводили при критическом уровне значимости p = 0,05, т.е. различие считалось статистически значимым, если p < 0,05. Статистические расчёты проводили на языке R version 4.1.3 2022-03-10 (Vienna, Austria).
РЕЗУЛЬТАТЫ
Величина исходной кифотической деформации в первой группе была (22,06 ± 1,92) ° (20-27 ° ), во второй — (27,17 ± 5,36) ° (20-35 ° ), в третьей — (25,94 ± 5,24) ° (20-35 ° ). Средняя величина Т-критерия по данным денситометрии во всех группах – (3,18 ± 0,59). Разницы по сагиттальному профилю (сбалансированный / компенсированный / декомпенсированный) до операции между группами выявлено не было: в группах 1 и 3 p = 0,16, в группах 2 и 3 p = 0,302. Внутри групп отмечено различие в динамике кифоза, в группе 1 (потеря коррекции) р = 0,011 (табл. 1, рис. 2). Выявлена статистически значимая разница в величинах кифотической деформации и ее коррекции в указанные сроки послеоперационного наблюдения между группами 1 и 3 (табл. 1), при сравнении групп 2 и 3 разницы не выявлено (табл. 1, рис. 3). Статистически значимой разницы в динамике сагиттального баланса в контрольный срок наблюдения между группами 1 и 3, 2 и 3 выявлено не было ( p > 0,99) (рис. 4). Не было выявлено разницы между группами и в клинических исходах (VAS) в контрольный срок наблюдения ( p > 0,05) (рис. 5).
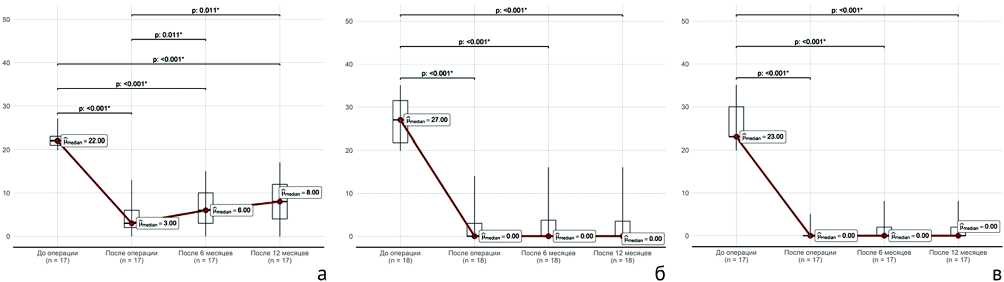
Рис. 2. Динамика величин кифоза внутри групп: а — группа 1; б — группа 2; в — группа 3
Таблица 1
Сравнение величин коррекции и динамика локального кифоза между группами
|
Название показателя |
Группа 1 ( n = 17) |
Группа 2 ( n = 18) |
Группа 3 ( n = 17) |
Сравнение |
|
|
Различие |
p –уровень |
||||
|
Кифоз до операции, МЕД [Q1; Q3] СРЕД ± СО (МИН – МАКС) |
22 [21; 23] 22,06 ± 1,92 (20 – 27) |
27 [21,75; 31,5] 27,17 ± 5,36 (20 – 35) |
23 [23; 30] 25,94 ± 5,24 (20 – 35) |
пМЕД [95 % ДИ]: 2 [1; 8] СО [95 % ДИ]: –0,98 [–1,7; –0,27]* пМЕД [95 % ДИ]: –1 [–6; 3] СО [95 % ДИ]: 0,23 [–0,43; 0,9]** |
0,012*, 0,584** |
|
Кифоз после операции, МЕД [Q1; Q3] СРЕД ± СО (МИН – МАКС) |
3 [2; 6] 4,24 ± 3,51 (0 – 13) |
0 [0; 3] 2,5 ± 4,02 (0 – 14) |
0 [0; 0] 0,47 ± 1,37 (0 – 5) |
пМЕД [95 % ДИ]: –3 [–6; –2] СО [95 % ДИ]: 1,41 [0,66; 2,17]* пМЕД [95 % ДИ]: 0 [–2; 0] СО [95 % ДИ]: 0,67 [–0,01; 1,35]** |
< 0,001*, 0,040** |
|
Кифоз после 6 месяцев, МЕД [Q1; Q3] СРЕД ± СО (МИН – МАКС) |
6 [3; 10] 7,06 ± 4,64 (0 – 15) |
0 [0; 3,75] 3,11 ± 4,97 (0 – 16) |
0 [0; 2] 1,24 ± 2,28 (0 – 8) |
пМЕД [95 % ДИ]: –6 [–9; –3] СО [95 % ДИ]: 1,59 [0,82; 2,37]* пМЕД [95 % ДИ]: 0 [–2; 0] СО [95 % ДИ]: 0,48 [–0,19; 1,15]** |
< 0,001*, 0,304** |
|
Кифоз после 12 месяцев, МЕД [Q1; Q3] СРЕД ± СО (МИН – МАКС) |
8 [4; 12] 7,71 ± 5,27 (0 – 17) |
0 [0; 3,5] 3,11 ± 5,06 (0 – 16) |
0 [0; 2] 1,29 ± 2,37 (0 – 8) |
пМЕД [95 % ДИ]: –6 [–9; –3] СО [95 % ДИ]: 1,57 [0,8; 2,35]* пМЕД [95 % ДИ]: 0 [–2; 0] СО [95 % ДИ]: 0,46 [–0,22; 1,13]** |
< 0,001*, 0,331** |
Примечание : * — сравнение групп 1 и 3 (гибридная фиксация и корригирующая вертебротомия); ** — сравнение групп 2 и 3 (циркулярная фиксация и корригирующая вертебротомия).
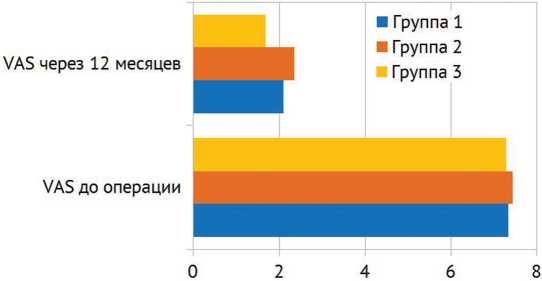
Рис. 5. Сравнение величины показателей VAS в группах
Осложнений в группах 1 и 3 не было. В группе 2 ранний послеоперационный период у 2 пациентов (11,1 %) осложнился брахиоплексопатией, у 1 пациента (5,5 %) выявлена госпитальная пневмония. Средняя кровопотеря в группе 1 составила 233,6 мл, в группе 2 — 531,3 мл, в группе 3 — 329,2 мл. Среднее время оперативного вмешательства в группе 1 составило 96,6 мин., в группе 2 — 262,3 мин.; в группе 3 — 153,5 мин.
ОБСУЖДЕНИЕ
Классификация остеотомий позвоночника, предложенная F. Schwab et al [16], а также особенности и принципы применения хирургических способов остаются прежними к их использованию при повреждениях позвонков на фоне остеопороза. Существует способ вертебротомии Smith – Peterson [17, 18], заключающийся в резекции минимум трех остистых отростков, отделении желтой связки и сечении во фронтальной плоскости суставных поверхностей обеих пар суставных отростков. Метод предполагает использование дорсальных отделов тела позвонка (средняя колонна) в качестве точки вращения при коррекции деформации через блокированный межпозвонковый диск. Результатом является удлинение передней и укорочение задней колонн позвоночника. При этом происходит разрыв передней продольной связки и расхождение тел позвонков с формированием некоторого пространства между ними. Манипуляция сопровождается высоким риском повреждения крупных сосудов. Также недостатком данного способа является неполное смыкание костного дефекта, что не обеспечивает консолидацию перелома и сращение и, как следствие, позвоночник остается в нестабильном положении. Данному способу присуща низкая величина коррекции деформации (около 10°) и высокая травматичность, что обусловливает длительный послеоперационный период и высокий риск инфицирования [19]. Наряду с этим, существует способ корригирующей вертебротомии Ponte [20, 21], его выполняют в грудном отделе позвоночника (11–13 уровней), остистые и суставные отростки удаляют полностью, производят широкую резекцию полудужек, желтую связку удаляют полностью, резецируют корни дужек. Недостатком данного способа является ограничение по его применению (только на грудном отделе позвоночника). Высокая травматичность при его выполнении, резекция большого объема костных структур, сопровождающаяся значительной кровопотерей, увеличивают продолжительность послеоперационного ухода и риск инфицирования. Позвоночник остается в нестабильном положении за счет резекции суставных отростков, выполняемой в переднезаднем направлении до полного иссечения.
В ряде исследований проведена оценка клинических и рентгенологических результатов, осложнений и исходов субтракционной остеотомии (PSO), включая авторские модификации [22, 23, 24]. В каждом из них отмечено удовлетворительное восстановление локального кифоза и сагиттального баланса. Тем не менее, авторы делают особый акцент на пациентов с неврологическим дефицитом, возникшим на фоне травмы, для которых важно проведение декомпрессии невральных структур. Поэтому ввиду высокой травматичности выполнение данной оперативной методики у пациентов с неосложненной патологией является излишним [25, 26, 27].
При тяжелом кифозе некоторые исследователи также пытались исправить сагиттальный дисбаланс с помощью VCR. В двухцентровом ретроспективном исследовании, включавшем 17 пациентов, результаты показали значительное улучшение сегментарного кифоза и регресс болевого синдрома [28]. В пятилетнем исследовании, включавшем 109 пациентов, T. Pehlivanoglu et al. [29] предположили, что VCR в сочетании с имплантацией телескопического кейджа является безопасной и эффективной операцией, которая значительно улучшает клинические результаты за счет декомпрессии и реконструкции резецированного позвонка. Телескопический кейдж обеспечивает стабилизацию вентральной колонны, минимизируя нагрузку на заднюю конструкцию [30]. В ретроспективном исследовании S. Sehmisch et al. [31] применяли технику VCR на грудном отделе позвоночника у пациентов с остеопоротическими переломами и посттравматическими кифозами более 45°. Период наблюдения составил 36 месяцев. У всех пациентов выявлена коррекция кифотической деформации на (20 ± 10)° и снижение болевого синдрома с (8,6 ± 2,0) по VAS до (5,0 ± 1,4). Средняя величина кифоза составила (25 ± 14)° (5–53°). Костный блок достигнут в те- чение 6 мес. Анализ индекса инвалидности Освестри (ODI) перед операцией показал тяжелые нарушения у двух пациентов (41–60 %), у пяти — очень тяжелые функциональные нарушения (61–80 %) и у трех пациентов – полное функциональное нарушение (81–100 %). После операции шесть пациентов сообщили о тяжелых нарушениях (41–60 %), три — об очень тяжелых и один пациент — о полном функциональном нарушении.
В работе Z. Xu et al. [32] представлено ретроспективное исследование с участием 238 пациентов с застарелыми остеопоротическими переломами, 48 из которых имели тяжелую кифотическую деформацию. Послеоперационное наблюдение во всех группах проводили до 38 мес. По оценке VAS болевой синдром у всех пациентов снизился до 2 баллов (2,12 ± 0,74), индекс инвалидизации упал с 70 (70,18 ± 2,24) до 40 (40,09 ± 2,24). В зависимости от уровня кифоза и неврологического дефицита проводили операции Ponte, SPO, PSO, VCR. При использовании всех методик авторы достигли удовлетворительных результатов, что соответствует результатам работ других исследователей [33, 34, 35, 36]. Однако VCR требует более высокого уровня хирургических навыков и более длительного обучения хирургов [37]. K. Tomita et al. [38] сообщают, что укорочение задней колонны можно разделить на три интервала: безопасный включает укорочение позвоночника до 1/3 сегмента, характеризуется отсутствием деформации дурального мешка или спинного мозга; относительно безопасный включает укорочение позвоночника от 1/3 до 2/3 сегмента, характеризуется гофрированием дурального мешка без деформации спинного мозга; опасный вариант включает укорочение сегмента позвоночника более чем на 2/3 сегмента, что вызывает деформацию дурального мешка и спинного мозга с неврологическими нарушениями. Несмотря на высокую степень коррекции деформации, трехколонные вертебротомии сопровождаются длительной протяженностью хирургической сессии, большой кровопотерей и объёмом резекции костной ткани, а также риском ятрогенных неврологических [39] и механических осложнений [40, 41].
Преимущества предложенного нами способа по сравнению с существующими вариантами остеотомий позвоночника заключаются в том, что способ не имеет ограничений по применению и может быть выполнен на любом отделе позвоночника. Способ малотравматичный, так как резецируют небольшой объем костных структур с минимальной кровопотерей, что обеспечивает сокращение продолжительности периода раннего послеоперационного наблюдения и снижает риск инфицирования, позвоночник остается в стабильном положении. Способ обеспечивает запланированную коррекцию локального кифоза в сагиттальной плоскости, минимальный объём резекции костной ткани, плотный контакт резецированных участков смежных позвонков в положении достигнутой коррекции с формированием заднего костного блока.
В проведенном нами исследовании в ходе сравнения нашего способа коррекции локальной кифотической деформации с циркулярной стабилизацией значимой разницы в величине коррекции деформации между группами статистически не выявлено. Отмечено значимое различие с группой гибридной стабилизации как в коррекции деформации, так и в величине кифоза после оперативного лечения и в указанные сроки послеоперационного наблюдения. Результаты оценивали и внутри групп. Примечательно, что средняя потеря коррекции в группе гибридной фиксации составила 7,7°, что совпадает с результатами авторов этого метода [42]. В группе исследования потеря коррекции выявлена у трех пациентов (13,6 %). В первом случае величина исходной деформации составила 35°, а величина остаточной деформации — 11°, что говорит об ограниченных корригирующих возможностях нашего способа. Однако стоит заметить, что кифозы такой величины при свежих взрывных переломах встречаются редко и в основном при формировании ригидных деформации на фоне остеонекрозов позвонков. У двух пациентов отмечен декомпенсированный дисбаланс как до, так и после оперативного вмешательства, что еще раз подтверждает необходимость коррекции сагиттального профиля [43–47].
ЗАКЛЮЧЕНИЕ
Предлагаемый нами способ коррекции локальной кифотической деформации позвоночника в лечении взрывных остеопоротических переломов тел позвонков в сравнении с циркулярной и гибридной стабилизацией демонстрирует удовлетворительную коррекцию локального кифоза, с минимальной хирургической агрессией, что снижает риски осложнений и неблагоприятных исходов. Техника может сочетаться и с гибридной фиксацией, однако для этого требуется проведение дополнительных исследований.
Список литературы Сравнительный анализ результатов хирургического лечения взрывных остеопоротических переломов тел позвонков грудопоясничной локализации
- Баиндурашвили А.Г., Кенис В.М., Чухраева И.Ю. К вопросу о ранней диагностике патологии опорно-двигательной системы у новорожденных детей. Травматология и ортопедия России. 2009;(3):108-110. doi: 10.17816/2311-2905-1891
- Peterlein CD, Bosch M, Timmesfeld N, Fuchs-Winkelmann S. Parental internet search in the field of pediatric orthopedics. Eur J Pediatr. 2019;178(6):929-935. doi: 10.1007/s00431-019-03369-w
- Cady R, Hennessey TA, Schwend RM. Diagnosis and Treatment of Idiopathic Congenital Clubfoot. Pediatrics. 2022;149(2):e2021055555. doi: 10.1542/peds.2021-055555
- Савио Ш.Д., Махарджана М.А. Сравнение стандартного и ускоренного методов лечения идиопатической врожденной косолапости по Понсети: систематический обзор и метаанализ. Ортопедия, травматология и восстановительная хирургия детского возраста. 2020;8(4): 473-484. doi: 10.17816/PT0RS35161
- Крестьяшин И.В., Разумовский А.Ю., Крестьяшин В.М., Кужеливский И.И. Лечение деформации стоп у детей до 3 лет. Вестник экспериментальной и клинической хирургии. 2020;13(4):348-352. doi: 10.18499/2070-478X-2020-13-4-348-352
- Вавилов М.А., Бландинский В.Ф., Громов И.В. и др. Отдаленные результаты лечения атипичной косолапости по методу Понсети. Гений ортопедии. 2022;28(3):372-377. doi: 10.18019/1028-4427-2022-28-3-372-377
- Баиндурашвили А.Г., Соловьева К.С., Залетина А.В., Лапкин Ю.А. Врожденные аномалии (пороки развития) и деформации костно-мышечной системы у детей. Вестник травматологии и ортопедии им Н.Н. Приорова. 2014;21(3):15-20. doi: 10.17816/vto20140315-20
- Engesaeter LB. Increasing incidence of clubfoot: changes in the genes or the environment? Acta Orthop. 2006;77(6):837-938. doi: 10.1080/17453670610013105
- Алимханова Р.С. Лечение врожденной косолапости у детей методом тяговых устройств. Гений ортопедии. 2003;(1):94-97.
- Heck AL, Bray MS, Scott A, et al. Variation in CASP10 gene is associated with idiopathic talipes equinovarus. J Pediatr Orthop. 2005;25(5):598-602. doi: 10.1097/01.bpo.0000173248.96936.90
- Kruse LM, Dobbs MB, Gurnett CA. Polygenic threshold model with sex dimorphism in clubfoot inheritance: the Carter effect. J Bone Joint Surg Am. 2008;90(12):2688-2694. doi: 10.2106/JBJS.G.01346
- Омаров Г.Г., Румянцев Н.Ю., Круглов И.Ю. Оценка стоп с врожденной косолапостью в первые сутки жизни: статистический анализ 300 случаев. Ортопедия, травматология и восстановительная хирургия детского возраста. 2015;3(1):27-31. doi: 10.17816/PT0RS3127-31
- Zionts LE, Jew MH, Ebramzadeh E, Sangiorgio SN. The Influence of Sex and Laterality on Clubfoot Severity. J Pediatr Orthop. 2017;37(2):e129-e133. doi: 10.1097/BP0.0000000000000603
- Крестьяшин В.М., Николаев С.Н., Летинецкая О.Ю. и др. Алгоритм лечения врожденной косолапости у детей с синдромом миелодисплазии. Детская хирургия. 2008;(4):12-14.
- Arkin C, Ihnow S, Dias L, Swaroop VT. Midterm Results of the Ponseti Method for Treatment of Clubfoot in Patients With Spina Bifida. J Pediatr Orthop. 2018;38(10):e588-e592. doi: 10.1097/BP0.0000000000001248
- Stoll C, Alembick Y, Dott B, Roth MP. Associated anomalies in cases with congenital clubfoot. Am J Med Genet A. 2020;182(9):2027-2036. doi: 10.1002/ajmg.a.61721
- Esparza M, Tran E, Richards BS, Jet al. The Ponseti Method for the Treatment of Clubfeet Associated With Amniotic Band Syndrome: A Single Institution 20-Year Experience. J Pediatr Orthop. 2021;41(5):301-305. doi: 10.1097/ BPO.0000000000001789
- Badin D, Atwater LC, Dietz HC, Sponseller PD. Talipes Equinovarus in Loeys-Dietz Syndrome. J Pediatr Orthop. 2022;42(7):e777-e782. doi: 10.1097/BP0.0000000000002180
- Хаматханова Е.М., Кучеров Ю.И. Эпидемиологические аспекты врожденных пороков развития. Российский вестник перинатологии и педиатрии. 2007;(6):35-39.
- Вайнер А.С., Кудрявцева Е.А., Жечев Д.А. и др. Исследование ассоциации полиморфизма генов фолатного обмена с риском врожденных аномалий развития. Мать и дитя в Кузбассе. 2011;(3):10-14.
- Honein MA, Paulozzi LJ, Moore CA. Family history, maternal smoking, and clubfoot: an indication of a geneenvironment interaction. Am J Epidemiol. 2000;152(7):658-665. doi: 10.1093/aje/152.7.658
- Dodwell E, Risoe P, Wright J. Factors Associated With Increased Risk of Clubfoot: A Norwegian National Cohort Analysis. J Pediatr Orthop. 2015;35(8):e104-e1049. doi: 10.1097/BP0.0000000000000449
- Zhao J, Cai F, Liu P, et al. Gene Environment Interactions Between the C0L9A1 Gene and Maternal Drinking of Alcohol Contribute to the Risk of Congenital Talipes Equinovarus. Genet TestMolBiomarkers. 2021;25(1):48-54. doi: 10.1089/ gtmb.2020.0196
- Lou Y, Miao J, Li F, et al. Maternal smoking during pregnancy aggravated muscle phenotype in FHL1-/y offspring mice similar to congenital clubfoot through P2RX7-mediated pyroptosis. Toxicol Lett. 2021;345:54-60. doi: 10.1016/j. toxlet.2021.04.014
- Chen C, Kaushal N, Scher DM, et al. Clubfoot Etiology: A Meta-Analysis and Systematic Review of Observational and Randomized Trials. J Pediatr Orthop. 2018;38(8):e462-e469. doi: 10.1097/BP0.0000000000001191
- Конюхов М.П., Лапкин Ю.А., Клычкова И.Ю., Дрожжина Л.А. Врожденные и приобретенные деформации стоп у детей и подростков. Пособие для врачей. СПб; 2000:48.
- Ревкович А.С., Рыжиков Д.В., Анастасиева Е.А. и др. Рецидивы врожденной косолапости: обзор литературы и анализ собственных наблюдений. Современные проблемы науки и образования. 2016;(6). Доступно по: https:// science-education.ru/ru/article/view?id=25680. Ссылка активна на 05.03.2024.
- Dimeglio A, Bensahel H, Souchet P, et al. Classification of clubfoot. J Pediatr Orthop B. 1995;4(2):129-136. doi: 10.1097/01202412-199504020-00002
- Woo SL, Gomez MA, Sites TJ, et al. The biomechanical and morphological changes in the medial collateral ligament of the rabbit after immobilization and remobilization. J Bone Joint Surg Am. 1987;69(8):1200-1211.
- Roye DP Jr, Roye BD. Idiopathic congenital talipes equinovarus. J Am Acad Orthop Surg. 2002;10(4):239-248. doi: 10.5435/00124635-200207000-00002
- Cardy AH, Barker S, Chesney D, et al. Pedigree analysis and epidemiological features of idiopathic congenital talipes equinovarus in the United Kingdom: a case-control study. BMC Musculoskelet Disord. 2007;8:62. doi: 10.1186/1471-2474-8-62
- Kawashima T, Uhthoff HK. Development of the foot in prenatal life in relation to idiopathic club foot. J Pediatr Orthop. 1990;10(2):232-237.
- Псянчин Т.С. Клиническое и нейрофизиологическое обоснование хирургической тактики при врожденной косолапости у детей: автореф. дис... канд. мед. наук. Уфа; 1996:17. Доступно по: https://medical-diss.com/docreader/441536/ a?#?page=1. Ссылка активна на 05.03.2024.
- Вавилов М.А. Хирургическое лечение тяжёлой косолапости у детей: автореф. дис... канд. мед. наук. Ярославль; 2007:15. Доступно по: https://medical-diss.com/docreader/436275/a?#?page=1. Ссылка активна на 05.03.2024.
- Клычкова И.Ю., Винокурова Т.С., Гусева И.А. Электрофизиологическое обоснование эффективности оперативного лечения врожденной косолапости. Травматология и ортопедия России. 2012;18(3):57-66. doi: 10.21823/2311-2905-2012--3-57-66
- Тимаев М.Х., Сертакова А.В., Куркин С. А. и др. Косолапость у детей (обзор). Саратовский научно-медицинский журнал. 2017;13(3):514-520.
- Шамик В.Б., Рябоконев С.Г. Эквинусная деформация стоп у детей с церебральным параличом: вопросы диагностики, лечения. Медицинский вестник Юга России. 2018;9(4):6-13. doi: 10.21886/2219-8075-2018-9-4-6-13
- Byron-Scott R, Sharpe P, Hasler C, et al. A South Australian population-based study of congenital talipes equinovarus. PaediatrPerinatEpidemiol. 2005;19(3):227-37. doi: 10.1111/j.1365-3016.2005.00647.x
- Sommer A, Blanton SH, Weymouth K, et al. Smoking, the xenobiotic pathway, and clubfoot. Birth Defects Res A Clin Mol Teratol. 2011;91(1):20-28. doi: 10.1002/bdra.20742
- Кельмансон И.А. Курение матери во время беременности как фактор риска развития плода и ребенка. Врач. 2017;(8):2-5.
- Lambers DS, Clark KE. The maternal and fetal physiologic effects of nicotine. Semin Perinatol. 1996;20(2):115-126. doi: 10.1016/s0146-0005(96)80079-6
- Sharp L, Miedzybrodzka Z, Cardy AH, et al. The C677T polymorphism in the methylenetetrahydrofolate reductase gene (MTHFR), maternal use of folic acid supplements, and risk of isolated clubfoot: A case-parent-triad analysis. Am J Epidemiol. 2006;164(9):852-861. doi: 10.1093/aje/kwj285
- Basit S, Khoshhal KI. Genetics of clubfoot; recent progress and future perspectives. Eur J Med Genet. 2018;61(2):107-113. doi: 10.1016/j.ejmg.2017.09.006
- Khanshour AM, Kidane YH, Kozlitina J, et al. Genetic association and characterization of FSTL5 in isolated clubfoot. Hum Mol Genet. 2021 21;29(22):3717-3728. doi: 10.1093/hmg/ddaa236
- Hordyjewska-Kowalczyk E, Nowosad K, Jamsheer A, Tylzanowski P. Genotype-phenotype correlation in clubfoot (talipes equinovarus). J Med Genet. 2022;59(3):209-219. doi: 10.1136/jmedgenet-2021-108040


