Суточный профиль частоты сердечных сокращений, нарушения ритма сердца и депрессия сегмента ST при холтеровском мониторировании у женщин в зависимости от менструального статуса
Автор: Кравченко О.В., Лютова Ф.Ф., Щербакова Л.В., Малютина С.К.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Опыт регионов
Статья в выпуске: 4 т.22, 2007 года.
Бесплатный доступ
Целью исследования явилась оценка частоты сердечных сокращений (ЧСС), нарушений ритма сердца и депрессии сегмента ST по данным холтеровского мониторирования у женщин 40 - 59 лет в зависимости от менструального статуса (МС). Данные суточного мониторирования ЭКГ анализировали в амбулаторной выборке, включающей 258 женщин в возрасте 40-59 лет. Обследуемые женщины были разделены по декадам на две возрастные группы; в зависимости от МС выделяли три подгруппы - менструирующих, в пременопаузе и постменопаузе. Результаты исследования показали, что ЧСС у женщин в возрасте 50-59 лет ниже, чем в предыдущей декаде. Также ЧСС снижается в связи с наступлением менопаузы независимо от возраста, уровня АД, антропометрических показателей и гипотензивной терапии. Частота экстрасистолии, напротив, увеличивается с возрастом и в связи с постменопаузальным периодом. При этом ассоциация экстрасистолии с менопаузой в основном объясняется вкладом возраста, АД и индекса массы тела. Депрессия ST при суточном мониторировании также чаще регистрируется у женщин в постменопаузе.
Частота сердечных сокращений, нарушения ритма сердца, депрессия сегмента st, менструальный статус, холтеровское мониторирование
Короткий адрес: https://sciup.org/14918792
IDR: 14918792 | УДК: 616.12-008.318:618.173]-055.2
24-hour profile of heart rate, cardiac rhythm disturbances and ST segment depression in Holter ECG monitoring in pre- and postmenopausal women
The aim of the study was to assess 24-hour profile of heart rate, extrasystole frequency and ST segment depression in women aged 40-60 years (n=258) in dependence of menstrual status as assessed by Holter monitoring. Two age groups were analysed: 40-49 years old (the first group) and 50-59 years old (the second group). The results revealed that heart rate in women aged 50-59 is lower than in women aged 40-49 years. Heart rate decreased in postmenopausal period independently of age, blood pressure, anthropometric indices and antihypertensive treatment. Extrasystole frequency was higher in postmenopausal women. ST segment depression was more frequent in postmenopausal women as well.
Текст научной статьи Суточный профиль частоты сердечных сокращений, нарушения ритма сердца и депрессия сегмента ST при холтеровском мониторировании у женщин в зависимости от менструального статуса
ГУ НИИ терапии СО РАМН, г. Новосибирск
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смертности в экономически развитых странах [1]. Увеличение заболеваемости ССЗ у женщин связано с периодом постменопаузы. В этот период дефицит эстрогенов способствует сим-патикотонии и активации ренин-ангиотензиновой системы, уменьшению действия оксида азота, снижению эластичности артерий, повышению АД [2]. В результате более чем у 50% женщин, находящихся в периоде половой инволюции, возникновение АГ хронологически совпадает с наступлением менопаузы, либо значительно ухудшается в этот период [3]. Наиболее характерным поражением сердца при АГ является гипертрофия левого желудочка [4], что в свою очередь способствует возникновению стресс-индуцированной желудочковой экстрасистолии [5].
ЧСС зависит от многих факторов, в том числе от возраста и фазы климактерия. Так, у женщин 40-49 лет субмаксимальная ЧСС составляет 154 уд./мин, у женщин же старшей возрастной декады отмечается снижение средней субмаксимальной ЧСС до 145 уд./ мин [6]. Повышение ЧСС на начальном этапе климакса (пременопауза), с увеличением до 130 уд./мин во время приливов, объясняется влиянием увеличенного уровня эстрогенов, а также активацией гипоталамо-гипофизарной системы [2,7-10]. В условиях дисбаланса автономной нервной системы у больных с АГ описано увеличение ЧСС, что может приводить к росту риска сердечно-сосудистых событий в связи с повышением вероятности аритмий и увеличением потребности миокарда в кислороде [11]. Вместе с тем у значительного числа женщин с сердечно-болевым синдромом регистрируются экстрасистолы, чаще желудочковые, которым в последние годы не придается самостоятельного прогностического значения при отсутствии органических заболеваний сердца. В целом, характер изменений ЧСС в связи с возрастом и менопаузой у женщин, а также частота нарушений ритма сердца на этом фоне исследованы недостаточно. Наиболее информативным методом в оценке нарушений ритма является суточное мониторирование ЭКГ [16].
Целью исследования явилась оценка ЧСС, частоты нарушений ритма сердца и депрессии сегмента ST по данным холтеровского мониторирования у женщин 40-59 лет в зависимости от менструального статуса.
МАТЕРИАЛ И МЕТОДЫ
В исследование была включена сплошная амбулаторная выборка женщин (224 человека) в возрасте от 40 до 59 лет, средний возраст (M±SD) – 51,3±5,9. Обследование включало стандартизованный опрос с оценкой менструального статуса (МС) и причин менопаузы, факторов риска сердечно-сосудистых заболеваний и характеристик образа жизни; осмотр терапевта, кардиолога, невропатолога, гинеколога; измерение АД и оценку гипотензивной терапии в течение 2 предшествующих недель; измерение роста, веса, объема талии и бедер, запись стандартной ЭКГ покоя в 12 отведениях, суточное мониторирование АД и ЭКГ.
Обследуемые были разделены на две возрастные группы: I группа – от 40 до 49 лет (102 женщины), II группа – от 50 до 59 лет (156 женщин). Оценка функционального состояния репродуктивной системы женщин проводилась по следующим показателям климактерического периода (КП): регулярность и стабильность менструального цикла, эмоциональная лабильность, склонность к увеличению массы тела, приливы жара, колебания АД [9]. При выделении подгруппы обследуемых в зависимости от менструального статуса использовали классификационные подходы, принятые на World Congress on the Menopause (October, 20, 1999, Yokahama, Japan), где были выделены следующие фазы климактерия: переход к менопаузе (пременопауза); менопауза; перименопауза (объединяет пременопаузу и один год после менопаузы) и постменопауза [12]. На основании этих критериев в нашем исследовании были выделены три подгруппы в зависимости от менструального статуса: менструирующие, в пременопаузе (и собственно в менопаузе) и в постменопаузе.
Для оценки массы тела рассчитывали индекс массы тела (ИМТ) по формуле Кетле: ИМТ= масса тела (кг)/ рост (в м2), также определяли отношение окружности талии и бедер (ОТ/ОБ).
Для установления гипертрофии левого желудочка использовали следующие электрокардиографические критерии: индекс Соколова-Лайона (SV1+RV5) ≥ 35 мм, Корнельский вольтажный признак (RaVL+SV3) > 20 мм, амплитуда зубца RaVL>11 мм, амплитуда зубца RV5-V6 ≥ 27 мм [4].
Офисное, артериальное давление (АДоф) определяли как среднее из трех измерений АД ртутным сфигмоманометром по методу Короткова, выполненных в положении обследуемых сидя, после 5 минут отдыха. «Офисную» АГ диагностировали при среднем офисном АД≥140/90 мм рт. ст. по результатам нескольких визитов [14] и/или при приеме гипотензивных препаратов в течение 2 недель, предшествующих опросу. Бифункциональное мониторирование АД и ЭКГ проводилось с использованием регистраторов «Кардиотехника 4000АД» и «Кардиотехника – 04» (ИНКАРТ, С.-Петербург). Мониторирование продолжалось не менее 24 часов. В период с 7 до 23 часов АД регистрировалось каждые 15 минут и учитывалось как «АД дневное», «АД ночное» регистрировалось в период с 23 до 7 часов каждые 30 минут. Уровень среднесуточного АД более или равный 130 мм рт.ст. для САД и более 80 мм рт.ст. для ДАД рассматривался как повышенный [14].
По данным суточного мониторирования ЭКГ определяли суточный профиль ЧСС, наличие экстрасистол за 24 часа, за ночь и за день, а также наличие пауз, равное или большее 1,5RR за 24 час, за ночь и за день, эпизоды косонисходящей или горизонтальной депрессии сегмента ST ≥ 2 мм считали критерием депрессии ишемического типа.
Статистическая обработка проводилась на основе пакета программы SPSS (v.13.0). Результаты представлены в виде M±SD, где M – средняя величина, SD – стандартное отклонение. Использовали стандартные критерии оценок межгрупповых различий – t-критерий Стьюдента и χ 2 Пирсона. Различия считались статистически значимыми при p<0,05, где
Таблица 1
Частота сердечных сокращений сердечного ритма у женщин 40-59 лет в зависимости от менструального статуса (М ± SD, n(%)
|
Возрастная группа |
Менструальный статус |
N |
Средняя ЧСС (уд./мин) |
||
|
24 часа |
день |
ночь |
|||
|
I группа |
Менструирующие (1) |
72 |
77,0±9,1 |
81,9±9,8 |
65,6±8,2 |
|
(40-49 лет) |
Пременопауза (2) |
23 |
73,9±9,1 |
79,0±9,7 |
63,8±7,9 |
|
Постменопауза (3) |
7 |
80,6±4,3 |
85,3±4,3 |
68,1±2,8 |
|
|
Всего |
102 |
76,6±8,9 |
81,5±9,5 |
65,4±7,9 |
|
|
p1-2 |
0,110 |
0,112 |
0,311 |
||
|
p МС p2-3 |
0,013 |
0,031 |
0,032 |
||
|
p1-3 |
0,183 |
0,201 |
0,251 |
||
|
II группа |
Менструирующие (1) |
10 |
73,3±8,9 |
78,4±10,8 |
63,2±8,2 |
|
(50-59 лет) |
Пременопауза (2) |
40 |
72,5±7,3 |
78,3±7,7 |
61,2±7,1 |
|
Постменопауза (3) |
106 |
69,4±9,1 |
72,9±11,8 |
59,8±7,5 |
|
|
Всего |
156 |
70,4±8,7 |
74,6±11,1 |
60,4±7,5 |
|
|
p1-2 |
0,865 |
0,971 |
0,551 |
||
|
p МС p2-3 |
0,034 |
0,001 |
0,284 |
||
|
p1-3 |
0,190 |
0,156 |
0,171 |
||
|
pI-II |
0,000 |
0,000 |
0,000 |
||
|
Общая |
Менструирующие (1) |
82 |
76,5±9,1 |
81,5±9,9 |
65,3±8,2 |
|
выборка |
Пременопауза (2) |
63 |
73,0±7,9 |
78,6±8,4 |
62,2±7,4 |
|
(40-59 лет) |
Постменопауза (3) |
113 |
70,1±9,2 |
73,6±11,7 |
60,3±7,6 |
|
Всего |
258 |
72,9±9,3 |
77,3±11,0 |
62,3±8,0 |
|
|
p1-2 |
0,021 |
0,068 |
0,0,26 |
||
|
p МС p2-3 |
0,044 |
0,003 |
0,164 |
||
|
p1-3 |
0,000 |
0,000 |
0,000 |
||
|
p1-2 |
0,453 |
0,290 |
0,985 |
||
|
p МС станд p2-3 |
0,361 |
0,867 |
0,466 |
||
|
p1-3 |
0,212 |
0,479 |
0,585 |
||
|
p1-2 |
0,439 |
0,285 |
0,948 |
||
|
p МС станд* p2-3 |
0,410 |
0,410 |
0,575 |
||
|
p1-3 |
0,228 |
0,228 |
0,645 |
||
|
p1-2 |
0,112 |
0,319 |
0,053 |
||
|
p МС станд** p2-3 |
0,066 |
0,008 |
0,098 |
||
|
p1-3 |
0,001 |
0,000 |
0,000 |
||
|
p1-2 |
0,023 |
0,121 |
0,012 |
||
|
p МС станд*** p2-3 |
0,105 |
0,015 |
0,157 |
||
|
p1-3 |
0,000 |
0,000 |
0,000 |
||
Примечание. p МС – сравнение в группах по МС; p МС станд- сравнение в группах по МС при стандартизации по возрасту; p МС станд*- сравнение при стандартизации по возрасту, ИМТ; p МС станд**- сравнение при стандартизации по возрасту, ИМТ, АД; p МС станд***- сравнение при стандартизации по возрасту, ИМТ, АД, приему гипотензивных препаратов.
p – уровень значимости, а 0,05 – критический уровень значимости.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
При анализе средних показателей ЧСС в изучаемой выборке во время суточного мониторирования были получены следующие результаты: ЧСС за 24 часа – 74,9±9,3 уд./мин, во время дневных измерений – 77,3±11,0 уд./мин, во время ночных измерений – 62,3±8,0 уд./мин. В I возрастной группе ЧСС составила – 76,6±8,9 уд./мин, 81,5±9,5 уд./мин, 65,4±7,9 уд./мин; во II (старшей) группе показатели были статистически значимо ниже – 70,4±8,7 уд./мин, 74,6±11,1 уд./мин, 60,4±7,5 уд./мин (pI-II<0,001). Эти данные представлены в табл. 1.
Относительно менструального статуса среди всех обследуемых женщин выявили статистически значимо самые низкие показатели ЧСС у женщин в постменопаузе (70,1±9,2; 73,6±11,7; 60,3±7,6 уд./ мин), у менструирующих оказались наиболее высокие показатели за 24 часа, за день и за ночь – 76,5±9,1; 81,5±9,9 и 65,3±8,2 уд./мин (p1-3<0,001). При стандартизации по возрасту, АД, ИМТ и приему гипотензивной терапии эти различия оставались статистически значимыми для ЧСС во все временные промежутки (p1-3<0,001). Данные также представлены в табл. 1. У женщин в постменопаузе I возрастной группы отмечалось увеличение ЧСС за 24 часа, за день и за ночь (80,6±4,3; 85,3±4,3;68,1±2,8), среди женщин в пременопаузе, по сравнению с постменопаузальными женщинами, отмечалась статистически значимо самая низкая ЧСС – 73,9±9,1; 79,0±9,7 и 63,8±7,9 уд./мин (p2-3<0,05), у менструирующих женщин отмечены промежуточные показатели: средняя ЧСС за сутки составила 77,0±9,1 уд./мин, ночная ЧСС и дневная ЧСС – 65,6±8,2 и 81,9±9,8 уд./мин. Среди женщин II возрастной группы значимые различия по ЧСС за сутки и за день отметили также между женщинами в пременопаузе и постменопаузе (p2-3<0,05).
Полученные нами зависимости изменений ЧСС согласуются с результатами других работ. По данным литературы, у женщин 40-49 лет субмаксимальная ЧСС составляет 154 уд./мин, у женщин же старшей возрастной декады отмечается снижение средней субмаксимальной ЧСС до 145 уд./мин [2].
Повышение ЧСС на начальном этапе климакса (пременопауза), с увеличением до 130 уд./мин во время приливов, объясняется влиянием увеличенного уровня эстрогенов, а также активацией гипоталамо-гипофизарной системы [7, 10]. В период менопаузы дефицит эстрогенов способствует, с одной стороны, симпатикотонии и активации ренин-ангиотензиновой системы. В то же время реализуется механизм снижения вариабельности ЧСС и АД, связанный со снижением чувствительности барорецепторов и, возможно, хронотропных рецепторов в старшей возрастной группе [8, 11, 13].
По нашим данным, в обследуемой выборке среди нарушений ритма наиболее часто встречаются суправентрикулярные экстрасистолы (95%)/ Частота регистрации желудочковых экстрасистол составила 60,5%, что соответствует представленным в литературе данным для женщин амбулаторных групп – 40-75% [15,16]. Встречаемость суправентрикулярных и желудочковых нарушений ритма сердца в обследованной выборке была выше у женщин старшего возраста. Статистически значимые различия между возрастными группами в общей выборке имелись только в отношении суправентрикулярных нарушений ритма.
Показатели встречаемости суправентрикулярных экстрасистол при нестандартизованных оценках не различались в зависимости от менструального статуса (табл. 2, рис.1), однако при учете вклада возраста, АД, ИМТ и гипотензивной терапии выявлено статистически значимое преобладание СВЭ в постменопаузе и пременопаузе по сравнению с менструирующими (р1-3=0,029; р1-2=0,074). В общей выборке встречаемость суправентрикулярных тахикардий была статистически значимо выше у женщин в постменопаузе, чем среди менструирующих (р=0,005), однако при стандартизации по возрасту, АД и ИМТ частота этих нарушений не ассоциировалась с МС. Частота желудочковых экстрасистол не различалась ни между возрастными группами, ни относительно менструального статуса, а по частоте желудочковых пароксизмов
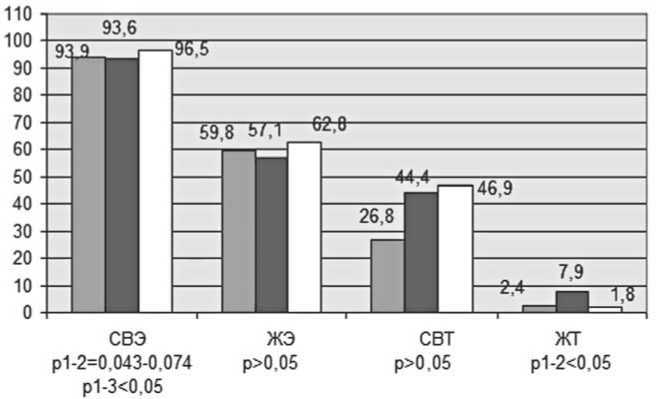
Рис. 1. Встречаемость нарушений сердечного ритма у женщин 40-59 лет в зависимости от менструального статуса, % (*p – стандартизованное по возрасту, ИМТ, АД, гипотензивной терапии)
Примечание: СВЭ – суправентрикулярные экстрасистолы, ЖЭ – желудочковые экстрасистолы; СВТ – суправентрикулярная тахикардия, ЖТ – желудочковая тахикардия
Таблица 2
Встречаемость нарушений сердечного ритма у женщин 40-59 лет в зависимости от менструального статуса, n (%)
|
Возрастная группа |
Менструальный статус |
N |
Суправентр. э/систолы |
Желудочк. э/систолы |
Суправентр. пароксизмы |
Желудочк. пароксизмы |
|
I группа |
Менструирующие (1) |
72 |
67 (93,1) |
42 (58,3) |
18 (25,0) |
2 (2,8) |
|
(40-49 лет) |
Пременопауза (2) |
23 |
21 (91,3) |
14 (60,9) |
10 (43,5) |
3 (13,0) |
|
Постменопауза (3) |
7 |
4 (57,1) |
3 (42,9) |
2 (28,6) |
— |
|
|
Всего |
102 |
92 (90,2) |
59 (57,8) |
30 (29,4) |
5 (4,9) |
|
|
p1-2 |
0,781 |
0,830 |
0,092 |
0,056 |
||
|
p МС p2-3 |
0,037 |
0,408 |
0,488 |
0,322 |
||
|
p1-3 |
0,003 |
0,433 |
0,837 |
0,657 |
||
|
II группа |
Менструирующие (1) |
10 |
10 (100) |
7 (70,0) |
4 (40,0) |
— |
|
(50-59 лет) |
Пременопауза (2) |
40 |
38 (95,0) |
22 (55,0) |
18 (45,0) |
2 (5,0) |
|
Постменопауза (3) |
106 |
105 (99,1) |
68 (64,2) |
51 (48,1) |
2 (1,9) |
|
|
Всего |
156 |
153 (98,1) |
97 (62.2) |
73 (46,8) |
4 (2,6) |
|
|
p1-2 |
0,475 |
0,395 |
0,778 |
0,475 |
||
|
p МС p2-3 |
0,125 |
0,312 |
0,738 |
0,306 |
||
|
p1-3 |
0,759 |
0,713 |
0,625 |
0,663 |
||
|
pI-II |
0,005 |
0,487 |
0,005 |
0,318 |
||
|
Общая |
Менструирующие (1) |
82 |
77 (93,9) |
49 (59,8) |
22 (26,8) |
2 (2,4) |
|
выборка |
Пременопауза (2) |
63 |
59 (93,6) |
36 (57,1) |
28 (44,4) |
5 (7,9) |
|
(40-59 лет) |
Постменопауза (3) |
113 |
109 (96,5) |
71 (62,8) |
53 (46,9) |
2 (1,8) |
|
Всего |
258 |
245 (94,9) |
156 (60,5) |
103 (39,9) |
9 (3,5) |
|
|
p1-2 |
0,951 |
0,752 |
0,027 |
0,127 |
||
|
p МС p2-3 |
0,392 |
0,460 |
0,754 |
0,045 |
||
|
p1-3 |
0,402 |
0,664 |
0,005 |
0,746 |
||
|
p1-2 |
0,043 |
0,560 |
0,221 |
0,052 |
||
|
p МС станд p2-3 |
0,222 |
0,757 |
0,765 |
0,174 |
||
|
p1-3 |
0,013 |
0,817 |
0,457 |
0,588 |
||
|
p1-2 |
0,043 |
0,561 |
0,217 |
0,054 |
||
|
p МС станд* p2-3 |
0,220 |
0,759 |
0,727 |
0,206 |
||
|
p1-3 |
0,013 |
0,816 |
0,474 |
0,554 |
||
|
p1-2 |
0,074 |
0,577 |
0,289 |
0,032 |
||
|
p МС станд** p2-3 |
0,225 |
0,814 |
0,695 |
0,288 |
||
|
p1-3 |
0,024 |
0,788 |
0,580 |
0,354 |
||
|
p1-2 |
0,073 |
0,614 |
0,298 |
0,033 |
||
|
p МС станд*** p2-3 |
0,267 |
0,933 |
0,787 |
0,332 |
||
|
p1-3 |
0,029 |
0,651 |
0,542 |
0,344 |
||
Примечание. p МС – сравнение в группах по МС; p МС станд – сравнение в группах по МС при стандартизации по возрасту; p МС станд* – сравнение при стандартизации по возрасту, ИМТ; p МС станд** – сравнение при стандартизации по возрасту, ИМТ, АД; p МС станд*** – сравнение при стандартизации по возрасту, ИМТ, АД, приему гипотензивных препаратов.
отмечалась статистически значимая разница в пользу женщин в пременопаузе по сравнению с постменопаузой (р<0,05). При стандартизации по возрасту, ИМТ и гипотензивной терапии выявили статистически значимую разницу по встречаемости пробежек желудочковых тахикардий между менструирующими и пременопаузальными женщинами (р<0,05). Различие же между пременопаузой и постменопаузой при стандартизации нивелировалось.
В табл. 3 представлена средняя частота экстрасистол в сутки и за час. Средняя частота суправентрикулярных экстрасистол за сутки была статистически значимо выше в старшей возрастной группе
(357,2±1266,9 против 127,9±1098,1, p<0,001). По средней частоте наджелудочковых экстрасистол за час различие в возрастных группах также было статистически значимым (16,5±125,2 в I возрастной группе и 40,1±140,7 соответственно во II, p<0,001). Относительно менструального статуса частота суправентрикулярных экстрасистол за сутки была статистически значимо выше у менструирующих женщин, чем в постменопаузе и пременопаузе – 282,2±14,79; 269±1002,2 и 239,9±1158,9 соответственно (р1-3<0,001, р1-2=0,017 и p2-3=0,015).
Среднечасовая частота суправентрикулярных экстрасистол также была выше у женщин с активно
Таблица 3
Средняя частота нарушений ритма сердца за сутки и в час у женщин 40-59 лет в зависимости от возраста и менструального статуса (среди лиц с нарушениями ритма сердца, М±SD)
|
Возрастная группа |
Менструальный статус |
Суправентр. э/с за 24час |
Суправентр. э/с в час |
Желудочк. э/с за 24час |
Желудочк. э/с в час |
|
I группа |
Менструирующие (1) |
165,7±1306,8 |
20,9±148,8 |
565,2±2837,3 |
69,9±303,7 |
|
(40-49 лет) |
Пременопауза (2) |
45,3±90,7 |
7,4±16,6 |
623,6±1726,2 |
70,3±193,5 |
|
Постменопауза (3) |
11,3±12,9 |
1,6±1,4 |
826,8±2109,7 |
141,7±363,6 |
|
|
Всего |
127,9±1098,1 |
16,5±125,2 |
596,3±2564,6 |
74,9±285,0 |
|
|
p1-2 |
0,165 |
0,790 |
0,710 |
0,865 |
|
|
p МС p2-3 |
0,363 |
0,335 |
0,556 |
0,895 |
|
|
p1-3 |
0,736 |
0,198 |
0,681 |
0,912 |
|
|
II группа |
Менструирующие (1) |
1121,0±2312,7 |
193,3±399,1 |
79,9±145,3 |
8,3±16,0 |
|
(50-59 лет) |
Пременопауза (2) |
351,8±1447,5 |
39,2±140,5 |
156,0±584,9 |
16,5±51,1 |
|
Постменопауза (3) |
286,6±1033,1 |
25,8±75,2 |
308,2±1188,7 |
36,1±167,0 |
|
|
Всего |
357,2±1266,9 |
40,1±140,7 |
253,5±1021,6 |
29,2±139,7 |
|
|
p1-2 |
0,689 |
0,132 |
0,238 |
0,216 |
|
|
p МС p2-3 |
0,065 |
0,031 |
0,153 |
0,370 |
|
|
p1-3 |
0,882 |
0,309 |
0,540 |
0,435 |
|
|
Общая |
Менструирующие (1) |
282,2±14,79 |
41,9±200,8 |
506,0±2661,6 |
62,5±285,3 |
|
выборка |
Пременопауза (2) |
239,9±1158,9 |
27,6±112,9 |
3267,±1150,7 |
36,1±124,9 |
|
(40-59 лет) |
Постменопауза (3) |
269,3±1002,2 |
24,3±79,9 |
341,2±1258,4 |
42,9±184,5 |
|
Всего |
266,2±1205,8 |
134,9±30,7 |
390,6±1807,8 |
47,5±210,9 |
|
|
pI-II |
0,000 |
0,000 |
0,344 |
0,543 |
|
|
p1-2 |
0,017 |
0,641 |
0,740 |
0,680 |
|
|
p МС станд p2-3 |
0,015 |
0,004 |
0,256 |
0,464 |
|
|
p1-3 |
0,000 |
0,000 |
0,398 |
0,659 |
|
|
p1-2 |
0,279 |
0,081 |
0,742 |
0,786 |
|
|
p МС станд* p2-3 |
0,469 |
0,197 |
0,405 |
0,304 |
|
|
p1-3 |
0,169 |
0,021 |
0,387 |
0,336 |
|
|
p1-2 |
0,293 |
0,086 |
0,736 |
0,788 |
|
|
p МС станд** p2-3 |
0,403 |
0,155 |
0,423 |
0,303 |
|
|
p1-3 |
0,152 |
0,017 |
0,395 |
0,335 |
|
|
p1-2 |
0,258 |
0,073 |
0,738 |
0,753 |
|
|
p МС станд*** p2-3 |
0,276 |
0,099 |
0,439 |
0,247 |
|
|
p1-3 |
0,096 |
0,010 |
0,410 |
0,276 |
|
Примечание.
p МС – сравнение в группах по МС p МС станд* – сравнение в группах по МС, стандартизованных по возрасту;
p МС станд** – сравнение в группах по МС, стандартизованных по возрасту, ИМТ;
p МС станд*** – сравнение в группах по МС, стандартизованных по возрасту, ИМТ, приему гипотензивных препаратов.
функционирующими гонадами и в пременопаузе по сравнению с обследуемыми в постменопаузе – 41,9±200,8; 27,6±112,9 и 24,3±79,9 соответственно, и различие было статистически высоко значимым (р1-3<0,001 и p2-3=0,004).
При стандартизации по возрасту, ИМТ и приему гипотензивных препаратов различие по средней частоте СВЭ в час сохранялось статистически значимым между менструирующими и постменопаузальными женщинами (p1-3=0,010) и на уровне тенденции между менструирующими и группой пременопаузы (р1-2=0,073). Средне-суточная частота суправентрикулярных нарушений ритма сердца при множественной стандартизации не различалась в зависимости от МС.
Частота желудочковых экстрасистол за сутки и в час была несколько выше в младшей возрастной группе, чем в старшей (596,3±2564,6 против 253,5±1021,6 за сутки и, соответственно 74,9±285,0 против 29,2±139,7 в час). Относительно менструального статуса в общей выборке по частоте ЖЭ лидировали менструирующие женщины. Однако статистически значимых различий ни в возрастных группах, ни относительно менструального статуса, в том числе при множественной стандартизации мы не получили.
Более низкая средняя частота суправентрикулярных нарушений ритма в час у постменопаузе, вероятно, связана с вкладом более часто встречающимся лечением β -блокаторами, которые в свою очередь могут оказывать ингибирующее действие на хронотропную функцию сердца [10].
В целом, в обследованной выборке ассоциация встречаемости суправентрикулярных нарушений ритма сердца с постменопаузой усилилась при учете вклада возраста, АД и ИМТ. Это соответствует преобладанию среди женщин возрастного диапазона 50-59 лет и в постменопаузе лиц с АГ и ГЛЖ, что в свою очередь является индуцирующим фактором развития нарушений ритма сердца [5,11]. По данным Фремингамского исследования, распространенность ГЛЖ в общей популяции составляет 16% среди мужчин и 19% среди женщин, среди больных с АГ старше 40 лет частота гипертрофии возрастает до 62% [4].
Следует отметить, что среди обследуемых мы выявили женщин с эпизодами депрессии сегмента ST (табл. 4) при проведении лестничной пробы при суточном мониторировании. Физическая нагрузка позволяет увеличить чувствительность метода в выявлении ишемии миокарда [16]. Выявление косонисходящей или горизонтальной депрессии сегмента ST при нагрузке встречалось одинаково часто у женщин в обеих возрастных группах: 28,4% – в I группе, и 26,3% – во II, в общей выборке мы выявили депрессию у 27,1% женщин. Болевой синдром за грудиной или его эквиваленты в сочетании с депрессией ST отмечались значительно реже (3,9%; 7,7%; 6,2% соответственно).
Относительно менструального статуса, как и ожидалось, частота эпизодов депрессии ST была выше в постменопаузе и пременопаузе – 36,5% и 32,1%, чем у менструирующих – 8,9% (p<0,05). Выявленная связь депрессии ST со старшим возрастом и постменопаузальным статусом закономерна и объясняется большей долей клинической ИБС в этих группах. Так, доля лиц с установленным диагнозом «ИБС» в старшей группе была в 4 раза выше, чем у женщин 40-49 лет (22,4% и 5,9% соответственно). Аналогично доля женщин с клинической ИБС в постменопаузе была в 5 раз выше, чем у менструирующих (23,9% и 4,9% соответственно).
Сочетание болевого синдрома с депрессией ST также значительно чаще регистрировалось в постменопаузальным периоде (у постменопаузальных женщин – 10,6%, в пременопаузе – 3,2%) и отсутствовало у менструирующих. Такая разница в частоте безболевой и болевой депрессии сегмента ST может быть связана с проявлениями климактерической миокардиопатии. В частности, аналогичные результаты были отмечены в работе томских исследователей при проведении ВЭМ [15].
ЗАКЛЮЧЕНИЕ
Настоящее исследование показало, что возрастная динамика ЧСС и частоты экстрасистолий однонаправ-лены. Показатели ЧСС у женщин в возрасте 50-59 лет ниже, чем в предыдущей декаде и также снижаются в связи с наступлением менопаузы (независимо от возраста, уровня АД, антропометрических показателей и приема гипотензивной терапии).
Встречаемость суправентрикулярной экстрасистолии возрастает в период менопаузы независимо от других факторов, при меньшем среднем количестве СВЭ в час. Встречаемость желудочковых нарушений ритма в обследуемой группе не была ассоциирована с менструальным статусом.
ВЫВОДЫ
-
1. По данным холтеровского мониторирования в амбулаторной выборке женщин 40-59 лет средние показатели ЧСС за 24 часа, день и ночь более высоки у менструирующих и снижаются в менопаузе (p<0,001 для всех). Эта динамика сохраняется при стандартизации по возрасту, АД, ИМТ и приему медикаментозной терапии.
-
2. В обследуемой выборке при суточном мониторировании с высокой частотой регистрируются супра-
- Таблица 4
-
3. Депрессия сегмента ST при холтеровском мониторировании в амбулаторной выборке женщин 40-59 лет статистически значимо чаще встречалась в постменопаузе и пременопаузе (36,3% и 33,3%), чем у менструирующих (8,5%), p<0,05 и в одной трети случаев не была связана с клинически установленной ИБС.
Частота депрессии сегмента ST по данным холтеровского мониторирования и наличие ИБС у женщин 40-59 лет
Список литературы Суточный профиль частоты сердечных сокращений, нарушения ритма сердца и депрессия сегмента ST при холтеровском мониторировании у женщин в зависимости от менструального статуса
- Bittner V. Women and coronary heart disease risk factors.//J. Cardiovasc Risk. -2002. -№ 9(6). -P. 315-322.
- Tuomilehto J., Rupp H. Роль симпатической нервной системы в развитии артериальной гипертонии в период менопаузы.//Обзоры клин. кардиологии. -2005. -№ 3. -С. 2-4.
- Маслова Н.П., Баранова Е.И., Большакова О.О. и соавт. Гипертоническая болезнь у женщин после менопаузы.//Артериальная гипертензия. -2000. -Том 6. -№ 2. -С. 47-55.
- Преображенский Д.В., Сидоренко Б.А., Алехин М.Н. и соавт. Гипертрофия левого желудочка при гипертонической болезни. Часть I. Критерии диагностики гипертрофии левого желудочка и ее распространенность.//Кардиология. -2003. -№ 10. -С. 99-104.
- Лещинский Л.А., Мультановский Б.Л., Петров А.Г. Влияние артериальной гипертонии на стресс-индуцированные аритмии у больных ишемической болезнью сердца.//Росс. кардиологический журнал. -2005. -№ 3. -С. 11-15.
- http://www.critical.ru/CardioSchool/content/doctor/3/f_03_07_06.php. Проведение пробы с дозированной физической нагрузкой.
- Sjoberg L., Kaaja R.,Tuomilehto J. Эпидемиология артерильной гипертонии в период менопаузы.//Обзоры клинической кардиологии. -2005. -№ 3. -С. 5-16.
- Вебер В.Р. Артериальная гипертензия у женщин в постменопаузальном периоде.//Сердце. -2006. -Том 5, № 7 (31). -С. 346-352.
- Вихляева ЕМ., Фанченко Н.Д., Щедрина Р.Н. Руководство по эндокринной гинекологии: 3-е изд./под ред.Е.М. Вихляевой.-М.:Медицинское информационное агенство, 2002.
- Гиляревский С.Р., ГОУ ДПО РМАПО Росздрава, Москва. Современные подходы к профилактике и лечению сердечно-сосудистых заболеваний у женщин в постменопаузе: роль заместительной гормональной терапии.//Сердце. -2006. -Сердце. -Том 5. -№ 7. -С. 340-345.
- Шляхто Е.В., Конради А.О. Причины и последствия активации симпатической нервной системы при артериальной гипертенизии.//Артериальная гипертензия. -2001. -Том №9. -№3. -С. 81-88.
- Тихомиров А.Л., Олейник Ч.Г. Принципы терапии климактерических расстройств. -Вопросы гинекологии, акушерства и перинатологии. -2005. -Т. 4. -№. 4. -С. 84-89.
- Emelianov D., Thijs L., Staessen J.A., Celis H., Clement D.et al. Convention and ambulatory measurements of blood pressure in old patients with isolated systolic hypertension: baseline observation in the Syst-Eur trial.//Blood Pressure Monitoring. -1998. -№ 3. -P. 173 -180.
- Европейское общество по артериальной гипертензии Европейское общество кардиологов 2003. Рекомендации по диагностике и лечению артериальной гипертензии.//Артериальная гипертензия. -2004. -Том 10. -№ 2.
- Карпов Р.С., Мордовин В.Ф. Диагностика и лечение ишемической болезни сердца у женщин.//НИИ Кардиологии Томского научного центра СО РАМН. -Изд-во Университета. -2002. -С. -33.
- Рябыкина Г.В. Методические рекомендации по практическому использованию холтеровского мониторирования ЭКГ.//Российский кардиологический научно-производственный комплекс МЗ РФ. -Москва, 2003.


