Тиреотоксический периодический паралич. Клиническое наблюдение
Автор: Рамазанов Г.Р., Шевченко Е.В., Ахматханова Л. Х.-Б., Петриков С.С.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клинический случай
Статья в выпуске: 5 (59), 2022 года.
Бесплатный доступ
У 19-26 % пациентов, госпитализированных в стационар с подозрением на инсульт, причиной неврологического дефицита являются не цереброваскулярные заболевания. В данной статье на примере пациента с впервые выявленным тиреотоксическим периодическим параличом представлены клинические, лабораторные и инструментальные особенности данного заболевания. Поиск причины периодического паралича позволил выявить эндокринологическое заболевание - диффузный токсический зоб, назначить антитиреоидную терапию. Представлены данные проспективного наблюдения пациента. Рассмотрен дифференциально-диагностический ряд заболеваний с остро возникшим нижним парапарезом, включивший разрыв аневризмы передней соединительной артерии, двусторонний инфаркт в бассейнах передних мозговых артерий, тромбоз верхнего сагиттального синуса, острые нарушения спинального кровообращения и синдром Гийена - Барре. Обоснована необходимость включать в дифференциально-диагностический ряд тиреотоксический периодический паралич у пациентов с остро возникшим нижним парапарезом.
Инсульт, острое нарушение мозгового кровообращения, тиреотоксический периодический паралич, тиреотоксикоз
Короткий адрес: https://sciup.org/143179586
IDR: 143179586 | УДК: 616.441:616.152 | DOI: 10.20340/vmi-rvz.2022.5.CASE.1
Thyrotoxic periodic paralysis. A case report
In 19-26% of patients hospitalized with suspected stroke, the cause of neurological symptoms are not cerebrovascular diseases. In this case of newly diagnosed thyrotoxic periodic paralysis we presented the clinical, laboratory and instrumental features of the disease. The search for the cause of periodic paralysis allowed to identify an endocrinological disease - diffuse toxic goiter, prescribe antithyroid therapy. The data of prospective patient observation are presented. We discussed a differential diagnostic range of diseases with acute low paraparesis, including rupture of an aneurysm of the anterior communicating artery, bilateral infarction in territory of anterior cerebral arteries, thrombosis of upper sagittal sinus, acute spinal strokes and Guillain - Barre syndrome. The need to include thyrotoxic periodic paralysis in patients with acute lower paraparesis in the differential diagnostic series is substantiated.
Текст научной статьи Тиреотоксический периодический паралич. Клиническое наблюдение
УДК 616.441:616.152
Выявление причин внезапно возникающей очаговой неврологической симптоматики у пациентов, поступивших в стационар с подозрением на острое нарушение мозгового кровообращения (ОНМК), часто требует проведения дифференциально-диагностического поиска. У 19–26 % пациентов данной категории неврологический дефицит вызван не цереброваскулярными заболеваниями [1, 2]. В нашей статье представлено клиническое наблюдение пациента с тиреотоксическим периодическим параличом (ТПП), диагностированным в НИИ скорой помощи им. Н.В. Склифосовского ДЗМ, доставленного с подозрением на ОНМК.
Тиреотоксический периодический паралич – это редкое состояние, характеризующееся эпизодами обратимой мышечной слабости и гипокалиемии у пациентов с тиреотоксикозом [3].
Ведущим механизмом в развитии двух ключевых признаков ТПП, паралича и гипокалиемии является усиление активности натрий-калиевой аденозинтрифосфатазы (Na/K-АТФазы) мышечного волокна под действием тиреоидных гормонов. Это приводит к усилению тока калия внутрь клетки и снижению его концентрации в плазме крови. Возникает гиперполяризация мембраны мышечного волокна, что делает её невосприимчивой для нервного импульса [4–6].
Доля пациентов с периодическим параличом среди больных с тиреотоксикозом в десятки раз выше у представителей азиатской расы. Однако, в связи с глобализацией, в настоящее время ТПП не обладает категорической привязкой к определенным географическим районам [7–10].
Тиреотоксический периодический паралич возникает на третьем–пятом десятилетии жизни. Средний возраст дебюта по разным данным от 31 до 40 лет [3, 5, 7–9, 11, 12]. Редкие случаи ТПП описаны как в подростковом, так и в пожилом возрасте [13, 14]. Заболеваемость ТПП у мужчин многократно выше заболеваемости у женщин [7–9, 11].
Ведущим симптомом ТПП является преходящая мышечная слабость. Продолжительность приступа при ТПП от момента возникновения до полного регресса от 8 до 72 часов [11]. У 73–87 % пациентов развивается симметричный тетрапарез с наибольшим снижением мышечной силы в проксимальных отделах нижних конечностей [3, 11, 15]. Парез характеризуется низким тонусом скелетных мышц, снижением или отсутствием сухожильных рефлексов у большинства пациентов [11, 12]. У 13–27 % пациентов наблюдают только нижний парапарез [3, 11].
Для ТПП не типичны поражение речевых и мимических мышц, нарушение глотания, парезы кишечника и мочевого пузыря [3, 5, 7, 16]. Редкой для ТПП является слабость дыхательной мускулатуры [17–19].
Возникновению паралича нередко предшествуют факторы, по всей видимости, провоцирующие ТПП. Наиболее частые из них: употребление пищи богатой углеводами, респираторная инфекция и интенсивные физические нагрузки [3, 9, 11].
У всех пациентов с ТПП выявляют гипокалиемию в момент приступа (1,1–3,4 ммоль/л, средний уровень 1,9 ± 0,5) [3, 14]. Важной особенностью гипокалиемии при ТПП является то, что она отражает смещение калия внутрь миоцита, а не общий дефицит калия в организме. Гипокалиемия при ТПП является жизнеугрожающим состоянием, так как может быть причиной фатальных аритмий: желудочковой тахикардии, фибрилляции желудочков и брадикардии с риском асистолии [20–22]. Другие лабораторные изменения могут включать в себя повышение уровня креатинфосфокиназы (КФК) (у 63 % пациентов), гипомагниемию и гипофосфатемию [11].
Электронейромиография (ЭНМГ) выявляет снижение амплитуды и длительности М-волны в пораженных мышцах в момент приступа. В промежутках между приступами показатели стимуляционной и игольчатой ЭНМГ не изменены [11, 23].
Два основных направления лечения ТПП – это коррекция гипокалиемии и лечение причины, вызвавшей тиреотоксикоз, в том числе терапия антитиреоидными препаратами. Несмотря на то, что гипокалиемия при ТПП, обусловленная смещением калия внутрь мышечного волокна, является относительной и приходящей, и не обусловлена общим дефицитом калия в организме, незамедлительное назначение препаратов калия необходимо для предотвращения развития жизнеугрожающих аритмий [3]. Предпочтение отдают внутривенному введению раствора, содержащего калий. Такой выбор обусловлен более коротким временем восстановления мышечной силы, чем у тех, кто получил калий перорально [11].
Клиническое наблюдение
Пациент К. 28 лет, доставлен в НИИ СП им. Н.В. Склифосовского ДЗМ в связи с остро возникшей слабостью нижних конечностей преимущественно в проксимальной группе мышц и умеренной «ноющей» болью передних поверхностей бедер. Данные симптомы пациент обнаружил после сна, накануне днем употреблял алкоголь. Хронические заболевания в анамнезе жизни не указывал. При осмотре: ясное сознание, нижний парапарез до двух баллов с неизмененным мышечным тонусом, сниженными коленными и ахилловыми рефлексами, отсутствием патологических рефлексов, а также мелкоамплитудный тремор верхних конечностей. Расстройств чувствительности, нарушений координации и функций тазовых органов не выявили. Артериальное давление 120/70 мм рт. ст., пульс с частотой сердечных сокращений (ЧСС) 100 ударов в минуту. Ритм по данным электрокардиографии синусовый, выявлена атриовентрикулярная блокада 1-й степени.
Пациент был госпитализирован в палату реанимации и интенсивной терапии неврологического отделения с дифференциальным диагнозом, включающим синдром Гийена – Барре и миелопатию неуточненного генеза.
При компьютерной томографии грудного и поясничного отделов позвоночника обнаружен стеноз позвоночного канала на уровне L1–L2 до 55 %, предположительно за счет грыжи межпозвонкового диска (рис. 1, А).
В лабораторном скрининге выявили гипокалиемию – 2,2 ммоль/л при нормальном кислотнощелочном состоянии и повышение уровня КФК до 764 ед/л. Проводили инфузионную терапию с раствором калия хлорида. Через 6 часов после начала симптомов сила мышц нижних конечностей увеличилась до 4 баллов, при этом уровень калия составил 3,5 ммоль/л. Через 12 часов нижний парапарез регрессировал полностью, уровень калия оставался в пределах референсных значений.
На вторые сутки госпитализации пациенту выполнена магнитно-резонансная томография грудного и поясничного отделов позвоночника: признаков спинальной компрессии, ишемии спинного мозга, интра- и экстрамедуллярных гематом не выявлено. Диагностирован задний диффузный диско-стеофитный комплекс L1–L2 со стенозом позвоночного канала до 42 % и гемангиома тела XII грудного позвонка (рис. 1, В, С).
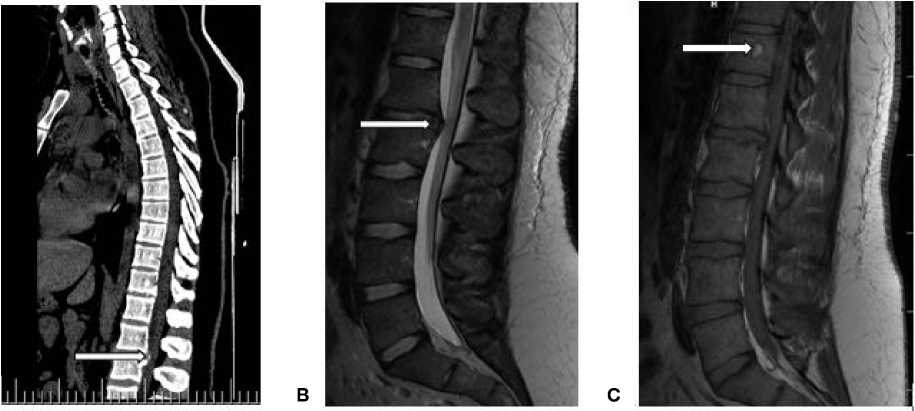
Рисунок 1. А. Компьютерная томография грудного и поясничного отделов позвоночника. Стрелкой указан стеноз позвоночного канала на уровне L1–L2. В. Магнитно-резонансная томография поясничного отдела позвоночника, сагиттальный срез в режиме Т1 ВИ. Стрелкой указан задний диффузный дискостеофитный комплекс. С. Сагиттальный срез в режиме Т2 ВИ. Стрелкой указана гемангиома Тh12 размерами 10 x 6,5 x 9,5 мм
Figure 1. A. Computed tomography of the thoracic and lumbar spine. The arrow indicates stenosis of the spinal canal at the L1–L2 level. B. Magnetic resonance imaging of the lumbar spine, sagittal section in T1 VI mode. The arrow indicates the posterior diffuse disc osteophyte complex. С. Sagittal section in T2 images. The arrow indicates a hemangioma Th12 with dimensions of 10 x 6.5 x 9.5 mm
При ЭНМГ признаков аксонально-демиелини-зирующего поражения нервов и денервационного процесса в мышцах нижних конечностей не зарегистрировано, декремент-тест отрицательный.
Суточное мониторирование ЭКГ по Холтеру показало среднесуточную ЧСС 96 ударов в минуту, максимальная – 150 ударов в минуту, пауз и смены ритма не выявлено. Анализ мониторирования артериального давления выявил признаки артериальной гипертензии с максимальным значением артериального давления 167/118 мм рт. ст. и индексом времени дневной гипертензии до 80 %.
Уровень тиреотропного гормона (ТТГ) крови составил 0 мкМЕ/мл, свободного тироксина (Т4) – 33,50 пмоль/литр. При ультразвуковом исследовании (УЗИ) щитовидной железы выявлены диффузные изменения в виде аутоиммунного тиреоидита и увеличение объёма железы до 11,6 см3.
Совместно с кардиологом было сформировано суждение о вторичной артериальной гипертензии, назначен бисопролол в суточной дозе 5 мг.
Эндокринологом полученные сведения интерпретированы как диффузный токсический зоб 1-й степени с развитием тиреотоксикоза средней степени тяжести. Рекомендована антитиреоидная терапия тиамазолом в дозе 40 мг в сутки.
На основании преходящей слабости нижних конечностей у пациента с гипокалиемией и тиреотоксикозом сделано заключение о ТПП на фоне диффузного токсического зоба.
На пятые сутки пациент выписан в удовлетворительном состоянии без неврологического дефицита. В течение последующих 6 месяцев после выписки пациента на фоне лечения диффузного токсического зоба эпизоды остро возникшей мышечной слабости не повторялись.
Заключение
Остро возникающее снижение мышечной силы преимущественно в нижних конечностях является ведущим симптомом ТПП. Дифференциальный ряд у пациента с острым нижним парапарезом включает как заболевания головного и спинного мозга, так и периферической нервной системы.
Существующую трудность в диагностике ТПП иллюстрируют данные Cesur M. и соавт. (2008), согласно которым только у 27 % пациентов причину мышечной слабости выявляют после первой атаки, а срок от дебюта ТПП до верификации диагноза может длиться до 10 лет [11].
Развитие острого нижнего парапареза описано у пациентов с церебральной патологией: разрывом аневризмы передней соединительной артерии, двусторонним инфарктом в бассейнах передних мозговых артерий, у больных с тромбозом верхнего сагиттального синуса [24–26]. В связи с этим, проведение нейровизуализации является обоснованным шагом в диагностике заболеваний с острым нижним парапарезом.
В дифференциальном ряду заболеваний со схожими с ТПП проявлениями главное место принадлежит синдрому Гийена – Барре (СГБ) и острым нарушениям спинального кровообращения [3, 27, 28].
В представленном наблюдении ТПП дебютировал слабостью в нижних конечностях. Характеристики нижнего парапареза и скорость развития симптомов требовали исключения синдрома Гийена – Барре и миелопатии на этапе первичного осмотра. Из числа остро развивающихся миелопатий в дифференциальный ряд включили инфаркт спинного мозга, гематомиелию и острую субдуральную спинальную гематому. Отсутствие боли в нижней части спины, нарушения функции тазовых органов и чувствительных нарушений в ногах говорили не в пользу острых нарушений спинномозгового кровообращения. Компьютерная томография грудного отдела спинного мозга исключила гема-томиелию, но позволила выявить стеноз позвоночного канала на уровне, предполагающем синдромы повреждения каудальных отделов спинного мозга и конского хвоста, нежели проксимальную слабость нижних конечностей, как у нашего пациента.
Скорый регресс мышечной слабости позволил усомниться в синдроме Гийена – Барре, который, согласно одному из критериев, предполагает выход на плато устойчивого неврологического дефицита не менее, чем через 12 часов, не говоря о столь быстром восстановлении [29].
У пациента выявили клинические проявления тиреотоксикоза: тремор и тахикардию. К проявлениям тиреотоксикоза можно отнести атриовентрикулярную блокаду 1-й степени при электрокардиографии и артериальную гипертензию при мониторировании артериального давления. Определение повышения уровней ТТГ и Т4 позволило подтвердить тиреотоксикоз.
Гипокалиемия была обнаружена в момент наиболее выраженной слабости и регрессировала после инфузии калийсодержащего раствора параллельно с восстановлением мышечной силы.
После начала лечения тиреотоксикоза приступы ТПП не повторялись.
Вывод
У пациентов с остро возникшим нижним парапарезом тиреотоксический периодический паралич должен быть включён в дифференциальнодиагностический ряд наравне с синдромом Гийена – Барре, цереброваскулярными заболеваниями головного и спинного мозга.
Список литературы Тиреотоксический периодический паралич. Клиническое наблюдение
- Gibson LM, Whiteley W. The differential diagnosis of suspected stroke: a systematic review. J R Coll Physicians Edinb. 2G13;43(2):114-11B. https://doi.org/1G.4997/JRCPE.2G13.2G5
- McClelland G, Rodgers H, Flynn D, Price CI. The frequency, characteristics and aetiology of stroke mimic presentations: a narrative review. Eur J Emerg Med. 2G19;26(1):2-B. https://doi.org/1G.1G97/MEJ.GGGGGGGGGGGGG55G
- Manoukian MA, Foote JA, Crapo LM. Clinical and metabolic features of thyrotoxic periodic paralysis in 24 episodes. Arch Intern Med. 1999;159(6):6Q1 -6G6. https://doi.org/10.1001/archinte.159.6.601
- Tella SH, Kommalapati A. Thyrotoxic Periodic Paralysis: An Underdiagnosed and Under-recognized Condition. Cureus. 2015;7(10):e342. https://doi.org/10.7759/cureus.342
- Boissier E, Georgin-Lavialle S, Cochereau D, Ducloux R, Ranque B, Aslangul E, et al. Paralysie périodique thyréotoxique hypokaliémique: quatre observations et revue de la littérature. Rev Med Interne. 2013;34(9):565-572. https://doi.org/10.1016/j.revmed.2013.03.004 (in France)
- Гостимский А.В., Матвеева З.С., Романчишен А.Ф., Карпатский И.В., Передереев С.С. Периодический гипокалиемический тиреотоксический паралич как редкое проявление базедовой болезни. Вестник хирургии имени И.И. Гоекова. 2019;17B(2):62-64. [Gostimsky A.V., Matveeva Z.S., Romanchishen A.F., Karpatsky I.V., Peredereev S.S. Thyrotoxic hypokalemic periodic paralysis as a rare manifestation of Graves disease. Grekov's Bulletin of Surgery. 2019;17B(2):62-64. (In Russ)]. https://doi.org/1G.24BB4/GG42-4625-2019-17B-2-62-64
- Aggarwal A, Wadhwa R, Pande A, Sahu M, Kapoor D, et al. Hypokalemic Periodic Paralysis and Spectrum of Thyroid Disorders: Analysis of 7 Cases from Northern India. Indian J Endocrinol Metab. 2019;23(1):16B-170. https://doi.org/1G.41G3/ijem.IJEM_619_1B
- McFadzean AJ, Yeung R. Periodic paralysis complicating thyrotoxicosis in Chinese. Br Med J. 1967;1(553B):451-455. https://doi.org/10.1136/bmj.1.553B.451
- Chang CC, Cheng CJ, Sung CC, Chiueh T-S, Lee C-H, Chau T, et al. A 10-year analysis of thyrotoxic periodic paralysis in 135 patients: focus on symptomatology and precipitants. Eur J Endocrinol. 2013;169(5):529-536. https://doi.org/1G.153G/EJE-13-G3B1
- Муравьева Г.Б., Девликамова Ф.И. Нервно-мышечные осложнения при заболеваниях щитовидной железы. Практическая медицина. 2013; 1(66):3B-41. [Muravyova G.B., Devlikamova F.I. Nerve and muscle complications of thyroid diseases. Practical Medicine. 2G13;1(66):3B-41. (In Russ)].
- Cesur M, Bayram F, Temel MA, Ozkaya M, Kocer A, Eda Ertorer M, et al. Thyrotoxic hypokalaemic periodic paralysis in a Turkish population: three new case reports and analysis of the case series. Clin Endocrinol (Oxf). 200B;6B(1):143-152. https://doi.org/10.1111/j.1365-2265.2007.03014.x
- Silva MR, Chiamolera MI, Kasamatsu TS, Cerutti JM, Maciel RM. Paralisia periódica hipocalêmica tirotóxica, uma urgência endocrina: revisao do quadro clínico e genético de 25 pacientes. Arq Bras Endocrinol Metabol. 2G04;4B(1):196-215. https://doi.org/1G.159G/sGGG4-27302004000100022 (in Portuguese)
- Lu A, Lin SH. Thyrotoxic periodic paralysis in two sexagenarian men: A case report. Medicine (Baltimore). 2021 ;100(47):e27795. https://doi.org/1G.1G97/MD.GGGGGGGGGG027795
- Wong GW, Leung TF, Lo AF, Ahuja AT, Cheng PS. Thyrotoxic periodic paralysis in a 14-year-old boy. Eur. J. Pediatr. 2000;159(12):934. https://doi.org/10.1GG7/plGGGGB375
- Neki NS. Hyperthyroid hypokalemic periodic paralysis. Pak J Med Sci. 2016;32(4):1051-1052. https://doi.org/1G.12669/pjms.324.11G06
- Rasheed E, Seheult J, Gibney J, Boran G. Does thyrotoxic periodic paralysis have a genetic predisposition? A case report. Ann Clin Biochem. 201B;55(6):713-716. https://doi.org/1G.1177/GG0456321B7B5395
- Hung SY, Liu WJ, Wu PC, Yang MC, Wu YK, Lan CC. Noninvasive ventilator prevents intubation in thyrotoxic hypokalemic periodic paralysis-associated respiratory failure: A case report and literature review. Tzu Chi Med J. 2020;33(1):91 -95. https://doi.org/1G.41G3/tcmj.tcmj_24B_19
- 1B Wu CZ, Wu YK, Lin JD, Kuo SW. Thyrotoxic periodic paralysis complicated by acute hypercapnic respiratory failure and ventricular tachycardia. Thyroid. 2GGB;1B(12):1321 -1324. https://doi.org/1G.1GB9/thy.2GGB.G232
- Qian YY, Dai ZJ, Zhu C, Zhu YX, Wu CM. Thyrotoxic periodic paralysis complicated by life-threatening acute hypercapnic respiratory failure in a Chinese male with painless thyroiditis. Am J Emerg Med. 2019;37(2):379.e1 -379.e3. https://doi.org/1G.1G16/j.ajem.2G1B.11.G1G
- Miyashita Y, Monden T, Yamamoto K, Matsumura M, Kawagoe N, Iwata C, et al. Ventricular fibrillation due to severe hypokalemia induced by steroid treatment in a patient with thyrotoxic periodic paralysis. Intern Med. 2006;45(1):11-13. https://doi.org/1G.2169/internalmedi-cine.45.1495
- Chang KY, Lee SH, Park HS, Ko SH, Ahn YB, Kim HW. Severe hypokalemia and thyrotoxic paralysis from painless thyroiditis complicated by life-threatening polymorphic ventricular tachycardia and rhabdomyolysis. Intern Med. 2014;53(16):1BG5-1BGB. https://doi.org/10.2169/internalmedicine.53.2419
- Aldasouqi S, Bokhari SA, Khan PM, Al-Zahrani AS. Thyrotoxic periodic paralysis in a Saudi patient complicated by life-threatening arrhythmia. Saudi Med J. 2GG9;30(4):564-56B.
- Kelley DE, Gharib H, Kennedy FP, Duda RJ Jr, McManis PG. Thyrotoxic periodic paralysis. Report of 10 cases and review of electromyographic findings. Arch Intern Med. 1989;149(11):2597-2600. https://doi.org/10.1001/archinte.149.11.2597.
- Lee JM. Acute paraparesis syndrome after ruptured anterior communicating artery aneurysm. Medicine (Baltimore). 2022;101(5):e28792. https://doi.org/10.1097/MD.0000000000028792
- Menezes BF, Cheserem B, Kandasamy J, O'Brien D. Acute bilateral anterior circulation stroke due to anomalous cerebral vasculature: a case report. J Med Case Rep. 2008;2:188. https://doi.org/10.1186/1752-1947-2-188
- Paciaroni M, Palmerini F, Bogousslavsky J. Clinical presentations of cerebral vein and sinus thrombosis. Front Neurol Neurosci. 2008;23:77-88. https://doi.org/10.1159/000111262
- Величко И.А., Барабанова М.А. Синдром Гийена - Барре как актуальная проблема неврологии (обзор литературы). Кубанский научный медицинский вестник. 2019;(2):150-161. [Velichko I.A., Barabanova M.A. Guillain - Barré syndrome as a relevant issue of neurology (a literature review). Kuban Scientific Medical Bulletin. 2019;26(2):150-161. (In Russ)]. https://doi.org/10.25207/1608-6228-2019-26-2-150-161
- Хабиров Ф.А., Рахматуллина Э.Ф., Кочергина О.С., Хайбуллин Т.И., Гранатов Е.В. Острые ишемические нарушения спинального кровообращения. Практическая медицина. 2013;1(66):20-26. [Khabirov F.A., Rakhmatullina E.F., Kochergina O.S., Khaibullin T.I., Granatov E.V. Acute ischemic disorders of the spinal circulation. Practical Medicine. 2013;1(66):20-26. (In Russ)].
- Shahrizaila N, Lehmann HC, Kuwabara S. Guillain-Barré syndrome. Lancet. 2021;397(10280):1214-1228. https://doi.org/10.1016/S0140-6736(21)00517-1


