Тотальное эндопротезирование тазобедренного сустава у пациента с остеопетрозом. Клиническое наблюдение
Автор: Карелкин В.В., Юнкина Е.А.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинический случай
Статья в выпуске: 4 (62), 2025 года.
Бесплатный доступ
Обоснование: тотальное эндопротезирование тазобедренного сустава является наиболее распространенным способом оперативного лечения остеоартроза тазобедренного сустава. Длительное существование данной методики и отработка оперативной техники позволяют минимизировать риски развития осложнений при первичной артропластике тазобедренного сустава. Однако, в случае наличия у пациентов сопутствующей патологии с изменением плотности костной ткани возрастает риск переломов как на этапе установки эндопротеза, так и в послеоперационном периоде. Цель исследования: выявить особенности лечения и возможные технические трудности при проведении тотального эндопротезирования тазобедренного сустава у пациентов с диагнозом остеопетроз. Материалы и методы: в данной статье представлен клинический случай тотального эндопротезирования у пациента с остеопетрозом и обзор актуальной медицинской периодики по данной тематике. Заключение: материалы данного клинического случая и обзора литературы призваны обратить внимание практикующих врачей травматолого-ортопедического профиля на возможные трудности и осложнения при лечении больных с остеопетрозом и профилактировать интраоперационные осложнения при проведении эндопротезирования тазобедренного сустава.
Остеопетроз, тотальное эндопротезирование тазобедренного сустава, мраморная болезнь
Короткий адрес: https://sciup.org/142246886
IDR: 142246886 | УДК: 617.3 | DOI: 10/17238/issn2226-2016.2025.4.142-145
Total hip joint endoprosthetics in patient with osteopetrosis. Clinical observation
Rationale: Total hip joint endoprosthetics is the most common way of surgical treatment of hip joint osteoarthrosis. The long-term existence of this method and the development of operative techniques allow minimizing the risks of complications during primary hip joint arthroplasty. However, in case of concomitant pathology with changes in bone density in patients, the risk of fractures increases both at the stage of endoprosthesis installation and in the postoperative period. Study objective: To identify treatment characteristics and potential technical difficulties during total hip joint endoprosthetics in patients diagnosed with osteopetrosis. Materials and Methods: This article presents a clinical case of total endoprosthetics in a patient with osteopetrosis and a review of current medical periodicals on this topic. Conclusion: The materials of this clinical case and literature review are intended to draw the attention of practicing traumatologists and orthopedists to possible difficulties and complications in treatment of patients with osteopetrosis and to prevent intraoperative complications during hip joint endoprosthetics.
Текст научной статьи Тотальное эндопротезирование тазобедренного сустава у пациента с остеопетрозом. Клиническое наблюдение
Rationale: Total hip joint endoprosthetics is the most common way of surgical treatment of hip joint osteoarthrosis. The long-term existence of this method and the development of operative techniques allow minimizing the risks of complications during primary hip joint arthroplasty. However, in case of concomitant pathology with changes in bone density in patients, the risk of fractures increases both at the stage of endoprosthesis installation and in the postoperative period.
Study objective: To identify treatment characteristics and potential technical difficulties during total hip joint endoprosthetics in patients diagnosed with osteopetrosis.
Materials and Methods: This article presents a clinical case of total endoprosthetics in a patient with osteopetrosis and a review of current medical periodicals on this topic.
Conclusion: The materials of this clinical case and literature review are intended to draw the attention of practicing traumatologists and orthopedists to possible difficulties and complications in treatment of patients with osteopetrosis and to prevent intraoperative complications during hip joint endoprosthetics.
Conflict of interests: the authors declare no conflict of interest
Funding: the study had no sponsorship
Введение
Остеопетроз («мраморная болезнь») – гетерогенная группа заболеваний с аутосомно-доминантным и аутосомно-рецессивным типом наследованния в основе которой лежит патологическое резорбтивное действие остеокластов. Первое упоминание о данной патологии принадлежит немецкому хирургу Х. Альберсу-Шенбергу и датируется 1904 г. [1, 2].
В основе механизма заболевания лежит лежит затруднение резорбции костной ткани, при сохранном процессе костеобразования [3, 4]. Отличительной характеристикой данной группы пациентов является большая плотность и малая эластичной костной ткани, что проявляется высоким риском низкоэнергетических переломов.
Остеопетроз характеризуется вариабельностью клинических форм от легких (без значимых клинических проявлений) до тяжелых, которые могут приводить к летальности на первом году жизни.
Исходя из предрасположенности данного типа пациентов к различного рода переломам, возникает необходимость оптимизации медицинской помощи с учетом особенностей последних. До недавнего времени проблема ведения пациентов с остеопетрозом ограничивалась сферой интересов специалистов педиатрического и ревматологического профиля, однако с развитием современных технологий оказания медицинской помощи, стала актуальной для врачей других специальностей, в том числе и для травматологов-ортопедов, выполняющих эндопротезирование тазобедренного сустава.
По данным анализа медицинской базы научных публикаций PubMed, при поисковом запросе публикаций по запросу «эндопротезирование тазобедренного сустава при остеопетрозе» определяется ограниченное число публикаций, что делает актуальным освещение данного вопроса в медицинской периодике.
В нашей практике имеется следующий клинический случай: пациентка З., 40 лет, поступила в клинику НМИЦ ТО им. Р. Р. Вредена в плановом порядке для проведения первичного тотального эндопротезирования тазобедренного сустава по поводу коксартроза 3 ст. (Рис. 1)
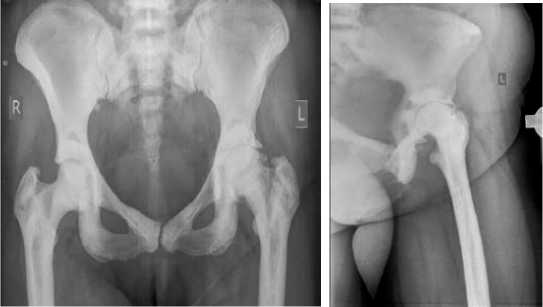
Рисунок 1. Обзорная рентгенограмма костей таза и левого тазобедренного сустава до оперативного вмешательства
Больная состоит на учете у ревматолога на протяжение последних 5 лет, первичная постановка диагноза при выполнении планового флюорографического исследования, ранее о данной патологии не знала, генетическое тестирование членов семьи пациентки не выполнялось. Ввиду отсутствия активной манифестации болезни, отсутствия низкоэнергетических переломов, медикаментозного лечения не получает. На протяжение последних 7 лет отмечает снижение функции тазобедренного сустава с постепенным ухудшением. На госпитальном этапе проведено комплексное клинико-рентгенологического исследование и предоперационное планирование. Оперативное вмешательство выполнялось под комбинированной анестезией (спинальная анестезия + внутривенная седация). В положении пациента на боку осуществлен доступ к тазобедренному суставу по Хардингу, ткани мобилизованы, произведен вывих головки бедренной кости в рану. При выполнении опила шейки бедренной кости, визуализировалась неоднородная структура губчатой кости с включениями участков остеосклероза. Хрящ головки бедренной кости был узурирован, в нагружаемой зоне отсутствовал. Далее производилась последовательная обработка вертлужной впадины фрезами, покрытие фрезы в красильных отделах на 5/6. Произведена установка вертлужного компонента пресс-фит, аутопластика крыши вертлужной впадины утильной губчатой костью. Произведена имплантация полимерного вкладыша.
Далее произведено формирование посадочного места для бедренного компонента эндопротеза. Канал бедренной кости отсутствовал и был полностью замещен компактной костью. Путем поэтапного рассверливания костномозгового канала сверлами и последовательной обработки развертками, удалось сформировать место посадки бедренного компонента. Выполнено пробное вправление и установка пресс-фит бедренного компонента эндопротеза с головкой. Произведено послойное ушивание раны, наложение асептической повязки. Интраоперационная кровопотеря – 150 мл, гемотрансфузия не проводилась.
На 1-е сутки после операции выполнены контрольные рентгенологические исследования (Рис. 2), активизация пациентки при помощи костылей.
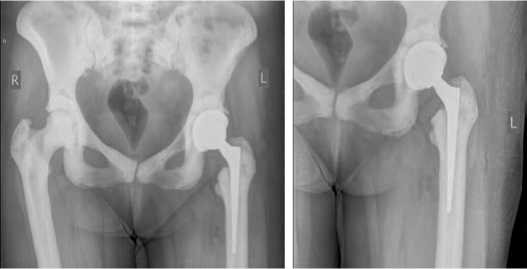
Рисунок 2. Контрольная рентгенография после оперативного вмешательства
Течение раннего послеоперационного периода без особенностей. Выписка из стационара на 6-е сутки после оперативного вмешательства. На амбулаторном этапе проводилось наблюдение пациентки на сроке 1,3 месяцев. Пациентка передвигается самостоятельно, дополнительную опору не использует, жалоб нет.
Малая частота пациентов с остеопетрозом в практике хирурга-ортопеда может приводить к ряду технических трудностей на этапе оперативного лечения. При подготовке к выполнению оперативного вмешательства, на ряду с основными этапами планирования, следует учитывать возможные технические трудности при разработке костномозгового канала бедренной кости, которые могут приводить к интраоперационным переломам.
В клиническом исследовании Xiaoming G. и Quian C. приводится случай тотального эндопротезирования пациента 52 лет с остеоартрозом тазобедренного сустава и остеопетрозом, авторы отмечают необходимость тщательной подготовки пациента к предстоящему оперативному лечению, верификации диагноза и этапному проведению рентгенограмм на протяжении 6 месяцев после операции с целью исключения низкоэнергетических перипротезных переломов на этапе реабилитационного лечения и активизации больного [5].
Основными методами профилактики таких осложнений можно считать прецизионную поэтапную разработку канала бедренной кости, превентивное наложение серкляжных швов, подготовку конических бедренных компонентов, наличие ЭОП для рентген-контроля в условиях операционной и инструментария для проведения остеосинтеза пластиной в случае возникновения перелома на этапе разработки костномозгового канала и установки имплантата.
В клиническом наблюдении Papagrigorakis E. c cоавторами описан случай лечения перипротезного перелома бедренной кости у пациента с остеопетрозом спустя 10 лет после проведенного эндопротезирования, где авторы обращают внимание на сложности при проведении остеосинтеза, связанные с чрезмерной плотностью кортикального слоя кости, что потребовало большего времени остеосинтеза и использования дополнительных сверел [1].
Материалы данного клинического случая и обзора литературы призваны обратить внимание практикующих врачей травматолого-ортопедического профиля на возможные трудности и при лечении больных с остеопетрозом и профилак-тировать интраоперационные осложнения при проведении эндопротезирования тазобедренного сустава.


