Ультраструктурные аспекты постинфарктного ремоделирования левого желудочка
Автор: Казаков В.А., Суходоло И.В., Шипулин В.М., Миллер А.А.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 4-1 т.24, 2009 года.
Бесплатный доступ
Детально изучено морфофункциональное состояние и особенности ультраструктурной организации кардиомиоцитов миокарда ушка правого предсердия и левого желудочка 40 больных ишемической кардиомиопатией с хронической сердечной недостаточностью. Впервые сопоставлены результаты электронно-микроскопических методов исследования миокарда больных людей с клиническими результатами их оперативного лечения. Получены новые данные о механизмах патогенеза повторного ремоделирования левого желудочка на ультраструктурном уровне. Показано, что наличие признаков пластической недостаточности кардиомиоцитов как левого желудочка, так и ушка правого предсердия играет ключевую роль в прогрессировании сердечной недостаточности в отдаленном послеоперационном периоде.
Постинфарктное ремоделирование левого желудочка, пластическая недостаточность кардиомиоцитов
Короткий адрес: https://sciup.org/14919145
IDR: 14919145 | УДК: 616.124.2-005.8-091.8
Ultrastructural aspects of postinfarction left ventricular remodelling
Morphofunctional condition and features of ultrastructural organization of right atrium auricle and left ventricular myocardial cardiomyocytes were studied in 40 patients with ischemic cardiomyopathy and chronic heart failure. Results of electron-microscopic study of patients myocardium were compared with clinical results of their operative treatment for the first time. New data about pathogenous mechanisms of repeated left ventricular remodeling at ultrastructural level were obtained. Presence of plastic insufficiency of cardiomyocytes of both left ventricle and right atrium auricle was shown to play key role in heart failure advancing in late postoperative period.
Текст научной статьи Ультраструктурные аспекты постинфарктного ремоделирования левого желудочка
Ишемическая болезнь сердца, финалом которой становится ишемическая кардиомиопатия (ИКМП) и хроническая сердечная недостаточность, до сих пор остается одной из самых распространенных, прогрессирующих и прогностически неблагоприятных заболеваний сердечно-сосудистой системы. По данным Kalon et al., 5-летняя выживаемость, ассоциируемая с застойной сердечной недостаточностью, сравнима с таковой при некоторых наиболее злокачественных формах рака и составляет 65% для мужчин и 45% для женщин [1]. Различные варианты реконструкции левого желудочка (ЛЖ) в сочетании с аортокоронарным шунтированием занимают ведущее место в комплексном лечении больных с обширным постинфарктным кардиосклерозом. Однако отдаленные результаты хирургического лечения показы-6
вают, что в послеоперационном периоде у 12-25% пациентов происходит повторное ремоделирование ЛЖ и прогрессирование сердечной недостаточности [2, 3]. Одним из путей улучшения клинических результатов лечения аневризм ЛЖ является доопера-ционное выявление «предрасположенности» сердца к дилатации в отдаленном послеоперационном периоде, поскольку неблагоприятные отдаленные результаты хирургического лечения являются следствием необратимых ишемических повреждений сердечной мышечной ткани. Целью нашей работы явилось изучение особенностей ультраструктуры кардиомиоцитов у больных с обширным постинфарктным кардиосклерозом.
МАТЕРИАЛ И МЕТОДЫ
Объектом исследования стали 40 больных ИКМП, которым в условиях искусственного кровообращения были выполнены аортокоронарное шунтирование и хирургическая реконструкция ЛЖ в модификации V. Dor. Клиническими критериями отбора пациентов, включенных в настоящую работу, были следующие параметры: конечно-диастолический индекс (КДИ) ЛЖ>100 мл/м2 поверхности тела, конечно-систолический индекс (КСИ) ЛЖ> 80мл/м2 поверхности тела, конечно-диастолическое давление ЛЖ>30 мм рт. ст., фракция выброса (ФВ) ЛЖ<40%, наличие участков а- и дискинеза левого желудочка, стенокардия II-IV функциональных классов по классификации Канадского общества кардиологов (CCS), недостаточность кровообращения (НК) II-IV функциональных классов по NYHA (Нью-Йоркская ассоциация сердца), длительность течения ишемической болезни сердца от 1 года до 10 лет, поражение коронарных артерий – стеноз более 75% передней нисходящей артерии или ствола, или стеноз, превышающий 75% не менее чем в двух коронарных артериях. Отсутствие органического поражения клапанов сердца также входило в клинические критерии отбора пациентов. Среднее количество пораженных коронарных артерий составило 3,5±1. Через 12 месяцев после хирургического лечения всем 40 больным (100%) повторно проводился весь комплекс тех же диагностических мероприятий, что и на доопера-ционном этапе.
У всех пациентов во время оперативного лечения брали биопсии ушка правого предсердия (ПП) и ЛЖ (n=40). Образцы миокарда не более 2 мм3 фиксировали в 2,5%-ном растворе глутарового альдегида на 0,2М какодилатном буфере с pH=7,2 при температуре +4 ° С и постфиксировали в 1%-ном растворе OsO4 на холоде в течение 4 часов [4]. В дальнейшем дегидратировали биоптаты в этаноле восходящей концентрации, заливали в смесь эпона и аралдита. Полутон-кие и ультратонкие срезы готовили на ультратоме LKB III (Швеция). Полутонкие срезы окрашивали 1%-ным раствором азура II и просматривали в световом микроскопе. Ультратонкие срезы контрастирова- ли цитратом свинца и уранилацетатом и изучали их в электронном микроскопе JEM-100 CX (Япония). Во время электронной микроскопии производили подсчет числа открытых и закрытых капилляров, на электронных микрофотографиях производили измерение удельного объема миофибрилл, митохондрий, ядер и гранул предсердных кардиомиоцитов методом точечного счета, оценивали отношение удельного объема митохондрий к удельному объему миофибрилл (митохондриально-миофибриллярное отношение), ядерно-цитоплазматическое отношение [5]. За единичный объем принимали 1 мкм3 ткани для исследования на ультраструктурном уровне. Достоверность полученных данных проверяли с помощью непараметрического критерия Ван-дер-Вардена [6].
Разницу значений в сравниваемых группах считали достоверной при p<0,05.
РЕЗУЛЬТАТЫ
При электронно-микроскопическом исследовании кардиомиоцитов миокарда ЛЖ и ушка ПП обращал на себя внимание полиморфизм ультраструктур миокардиальных клеток. Ядра чаще всего имели неправильную фестончатую форму с множеством инвагинатов и выростов ядерной мембраны, располагались в центре миокардиальных клеток, иногда смещались в подсарколеммальную зону. Нередко встречали агрегацию (компактизацию) хроматина. Отмечали расширение околоядерного пространства, при этом последнее не заполнялось митохондриями,

Рис. 1. Ультраструктура кардиомиоцитов ЛЖ больных ишемической кардиомиопатией: а – контрактурный тип повреждения миофибрилл; б – первичный глыбчатый распад миофибрилл; в – очаг внутриклеточной регенерации: скопления свободных рибосом и полирибосом на культях уцелевших миофибрилл; г – нарушение ориентации новообразованных миофибрилл, избыточный рост их в длину
гранулярным ретикулумом и элементами комплекса Гольджи, а представлено в значительном объеме разреженным цитоплазматическим матриксом, содержащим гликоген в β -форме и имеющим округлую или продолговатую форму (моногранулярный гликоген). Находили диспергированные ядрышки, сегрегацию фибриллярного и гранулярного компонентов нуклеолонеммы, кольцевидные ядрышки, что свидетельствовало об угнетении биосинтеза рРНК.
Обращало на себя внимание многообразие форм повреждений миофибрилл кардиомиоцитов миокарда ЛЖ и ушка ПП предсердия у больных ишемической кардиомиопатией. Наблюдали контрактурные повреждения миофибрилл I степени, реже – II и III степеней (рис. 1а). В большинстве кардиомиоцитов наблюдали мелкоочаговый и диффузный лизис миофибриллярных пучков, «таяние» миофибрилл. В большей степени были лизированы I-полосы, в которых располагаются тонкие (актиновые) филаменты. Значительной деструкции подвергались саркомеры в области вставочных дисков и в около-ядерной зоне. Нередко обнаруживали распад миофибрилл в результате очагового мозаичного лизиса и контрактуры отдельных групп саркомеров (рис. 1б). Такой тип повреждений описан как первичный глыбчатый распад миофибрилл, являющийся самым тяжелым из известных типов повреждений сократительного аппарата миокардиальных клеток [7].
Крайне редко в кардиомиоцитах миокарда ЛЖ и ушка ПП обнаруживали очаги внутриклеточной регенерации ультраструктур миокардиальных клеток. О процессах внутриклеточной регенерации судили по наличию скоплений свободных рибосом на культях уцелевших миофибрилл, обусловливающих синтез и сборку новообразованных контрактильных белков (рис. 1в). Следует отметить нарушение равновесия между альтеративными и репаративными процессами, протекающими в кардиомиоцитах: последние явно выражены слабее, что обусловлено, по всей видимости, пластической недостаточностью миокардиальных клеток. Новообразованные миофиламенты по мере их синтеза на полирибосомах и созревания собираются в пучки миофибрилл. Но в процессе новообразования происходит нарушение их нормальной ориентации и избыточный рост в длину, проявляющийся увеличением расстояния между соседними Z-полосами (рис. 1г).
Помимо нарушения нормальной ориентации новообразованных миофибрилл, наблюдали хаотичную ориентацию «зрелых» сократительных белков (рис. 2а). Кроме того, отмечали волнообразную деформацию сократительного аппарата кардиомиоцитов миокарда левого желудочка и ушка правого предсердия. Все эти обстоятельства, вне всяких сомнений, вносят свой вклад в десинхронизацию процессов сокращения, обусловливая тем самым систолическую дисфункцию миокарда [7].
Отмечали полиморфизм митохондрий кардиомиоцитов. Встречали митохондрии с деструктивными и дегенеративными изменениями, просветленным матриксом, разрушенными и редуцированными кристами. Отмечали нестабильность митохондриальных мембран с образованием сплошных конгломератов митохондрий, расположенных между компонентами сократительного аппарата. Наблюдали немногочисленные митохондрии с электронноплотным матриксом в состоянии вакуолизации.
Цистерны и вакуоли саркоплазматической сети и комплекса Гольджи в кардиомиоцитах ЛЖ и ушка ПП больных ИКМП редуцированы, иногда расширены. Расширение цистерн находили преимущественно в околоядерной области, реже – в пространствах между миофибриллами (в области Z-линий) и митохондриями.
Нарушение пластических процессов в кардиомиоцитах проявляется атрофическими и дистрофическими изменениями в клетках. Так, в цитоплазме некоторых сердечных миоцитов левого желудочка и ушка правого предсердия обнаруживали аутофагосомы, содержимое которых представлено в основном митохондриями и цитоплазматическим матриксом. Наличие аутофагосом свидетельствует о деградации внутриклеточных органелл. В перинуклеарной области кардиомиоцитов как ЛЖ, так и ушка ПП отмечали скопления гранул пигмента старения – липофусцина и появление избыточного количества липидных включений. Предсердные кардиомиоциты содержали различные по величине электронноплотные гранулы предсердного натрийуретического пептида.
Таблица 1
Эхокардиографические показатели и функциональный класс недостаточности кровообращения в контрольные сроки наблюдения
|
Показатели |
Предоперационные показатели (n=40) |
1 год после операции |
|
|
I группа (n=30) |
II группа (n=10) |
||
|
КДИ ЛЖ, мл/м2 |
131,3±7,8 |
112,8±5,4* |
147,0±10,2* |
|
КСИ ЛЖ, мл/м2 |
79,1±9,1 |
61,4±11,1* |
87,1±7,1* |
|
ФВ ЛЖ, % |
39,4±4,2 |
41,9±2,3* |
38,1±1,7* |
|
Класс СН по NYHA |
2,4±0,6 |
2,3±0,3* |
3,3±0,4* |
Примечание. * – p<0,05 – статистически значимая разница между группами. 8
При электронномикроскопическом исследовании микроциркуляторного звена сосудистого русла миокарда левого желудочка и ушка правого предсердия отмечали выбухание ядер эндотелиоцитов в просвет капилляров (рис. 2б), складчатость люминальной поверхности эндотелиальных клеток (рис. 2в), редукцию просвета сосудов, утолщение базальной мембраны и признаки снижения пропускной способности капилляров, массивный перикапиллярный фиброз. Повсеместно наблюдали массивные перикапиллярные отеки (рис. 2г). С одинаковой частотой встречали функционирующие и запустевающие капилляры (нефункционирующие).
Отдаленные результаты хирургического лечения позволили разделить всех больных на 2 группы: в
I группу вошли 30 пациентов, у которых через год после оперативного вмешательства КДИ ЛЖ сохранялся на послеоперационном уровне. II группу сформировали 10 больных с повторным ремоделированием левого желудочка, КДИ которых через год был аналогичным или превысил дооперацион-ные показатели (табл. 1). Через год после оперативного лечения в I группе больных фракция выброса (ФВ) левого желудочка была достоверно выше, а значения КДИ и конечно-систолического индекса (КСИ) левого желудочка достоверно ниже, чем исходные показатели. Напротив, во II группе больных отмечено статистически значимое снижение ФВ левого желудочка за счет увеличения КДИ и КСИ по сравнению с дооперационными значениями
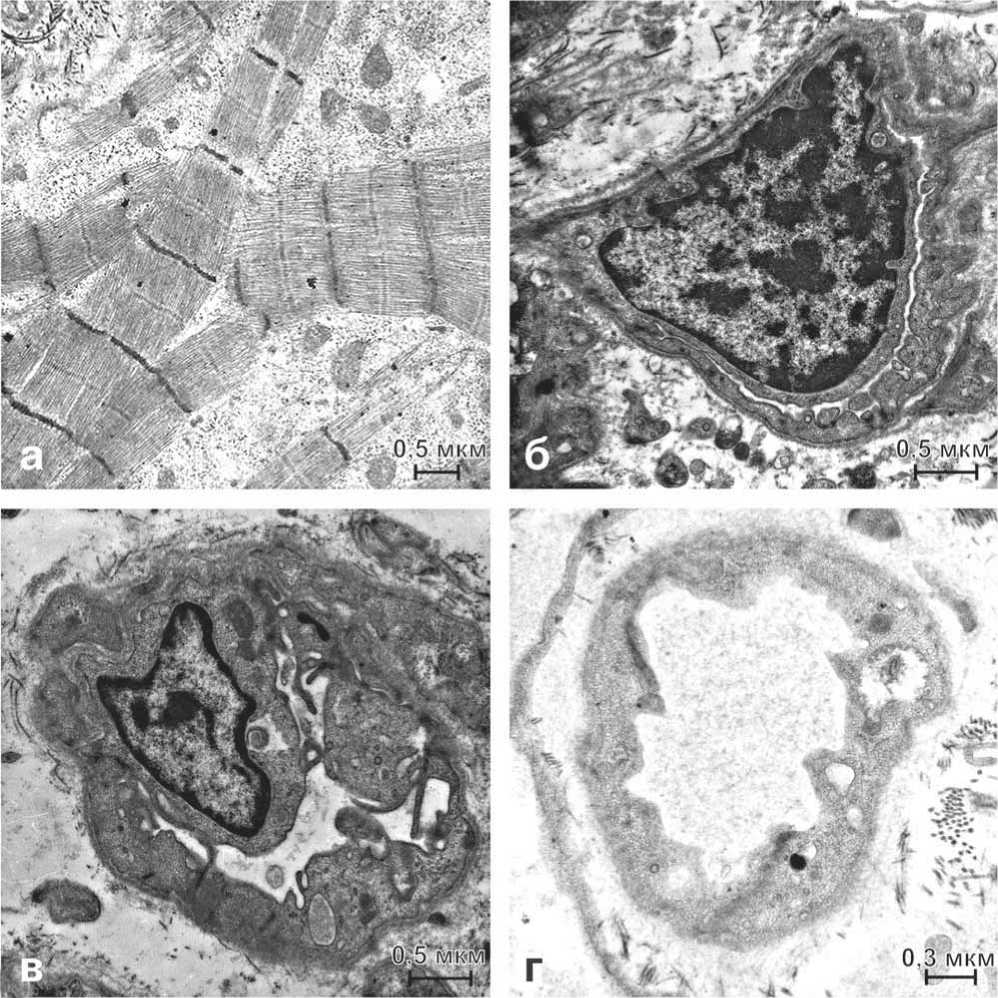
Рис. 2. Ультраструктура кардиомиоцитов ЛЖ больных ишемической кардиомиопатией: а – нарушение ориентации пучков миофибрилл; б – нефункционирующий капилляр, выбухание эндотелиоцита в просвет капилляра; в – утолщение базальной мембраны, складчатость люминальной поверхности эндотелиальных клеток; г – массивный перикапиллярный отек
Таблица 2
Морфометрические показатели ультраструктур кардиомиоцитов миокарда левого желудочка (ЛЖ) и ушка правого предсердия (ПП) у больных ишемической кардиомиопатией с разными результатами хирургического лечения, критерий Ван-дер-Вардена (М±т)
|
Показатели |
I группа (n=30) |
II группа (n=10) |
||
|
ПП |
ЛЖ |
ПП |
ЛЖ |
|
|
Удельный объем миофибрилл, мкм3/мкм3 |
0,416±0,021* |
0,503±0,032** |
0,336±0,025* |
0,419±0,043** |
|
Удельный объем митохондрий, мкм3/мкм3 |
0,175±0,023* |
0,208±0,027** |
0,243±0,021* |
0,247±0,022** |
|
Митохондриально-миофибриллярное отношение |
0,428±0,071* |
0,414±0,057** |
0,723±0,074* |
0,590±0,087** |
|
Удельный объем ядер кардиомиоцитов, мкм3/мкм3 |
0,041±0,004 |
0,041±0,007 |
0,042±0,006 |
0,040±0,006 |
|
Удельный объем гранул предсердного натрийуретического пептида, мкм3/мкм3 |
0,0032±0,0004* |
– |
0,0024±0,0007* |
– |
Примечание. *, ** – p<0,05 – статистически значимые различия между группами.
(табл. 1). В I группе больных значения ФК недостаточности кровообращения через год были ниже, а во II группе – статистически значимо выше исходных дооперационных значений (табл. 1).
Ретроспективный анализ исходной клинической характеристики пациентов, включенных в настоящее исследование, показал, что в I группе больший процент больных перенес 1 инфаркт миокарда в анамнезе, в то время как во II группе преобладали больные с множественными инфарктами миокарда. В обеих группах больных преобладал III ФК по NYHA, нарушение углеводного обмена чаще отмечали в I группе больных.
Статистический анализ морфометрических данных ультраструктур у пациентов с неблагоприятным отдаленным результатом хирургического лечения показал, что удельный объем миофибрилл кардиомиоцитов достоверно ниже, а удельный объем митохондрий кардиомиоцитов как миокарда ЛЖ, так и ушка ПП выше по сравнению с пациентами I группы. Указанные изменения отражаются в повышении митохондриально-миофибриллярного отношения. Удельный объем гранул предсердного натрийуретического пептида кардиомиоцитов ушка ПП по мере прогрессирования сердечной недостаточности статистически значимо уменьшается, что, видимо, отражает депрессию всех синтетических процессов в клетке. Удельный объем ядер кардиомиоцитов при этом существенно не изменяется (табл. 2).
ОБСУЖДЕНИЕ
Таким образом, морфофункциональное состояние миокарда ЛЖ и ушка ПП у больных ИКМП соответствует тяжести клинической картины данной нозологической формы. Причем морфофункциональное состояние миокарда ушка ПП полностью отражает морфофункциональное состояние миокарда ЛЖ, то есть является своеобразным «зеркалом» 10
последнего. Выраженность и сочетание основных форм повреждений кардиомиоцитов варьируют у разных больных, что вполне объяснимо, поскольку поражение коронарных артерий становится причиной ишемии миокарда, влияние которой на сократительную функцию сердечной мышцы неодинаково у разных пациентов и зависит от варианта поражения коронарных артерий (тяжесть и длительность ишемии), реперфузии (время и полнота восстановления кровотока), а также от особенностей морфологии сердечной мышцы каждого конкретного пациента.
Дефицит АТФ в клетке, депрессия энергозависимых процессов активного транспорта, нарушение гомеостаза тканевой жидкости вызывают накопление ионов кальция в саркоплазме и становятся ключевыми пусковыми факторами развития стойкого патологического сокращения миофибрилл – их контрактурных повреждений и первичного глыбчатого распада. Постоянно протекающие процессы альтерации приводят к очаговому выключению из функциональной деятельности части кардиомиоцитов. Функция органа в таком случае лимитируется количеством живых клеток. В условиях хронической гипоперфузии сердечной мышечной ткани альтеративная (сократительная) недостаточность миокарда дополняется регенераторно-пластической недостаточностью, что сводит на «нет» единственно возможный путь внутриклеточной регенерации кардиомиоцитов.
Список литературы Ультраструктурные аспекты постинфарктного ремоделирования левого желудочка
- Kalon K.Ho.L., Pinsky J.L., Karmd W.B., Levy D. The epidemiology of heart failure: the Framingham Study//Journal of American College of Cardiology. -1993. -Vol. 22, Suppl. A. -P. 6A-13A.
- Dor V. Left ventricular aneurysms: the endoventricular circular patch plasty//Semin Thorac Cardiovasc Surg. -1997. -Vol. 9. -P. 123-130.
- Menicanti L., Di Donato M. The Dor procedure: What has changed after fifteen years of clinical practice?//J. Thorac. Cardiovasc. Surg. -2002. -Vol. 124. -P. 886-890.
- Карупу В.Я. Электронная микроскопия. -К.: Вища школа. Головное издво, 1984. -208 с.
- Автандилов Г.Г. Медицинская морфометрия. -М.: Медицина, 1990. -384 с.
- Корюкин В.И., Корюкина Е.В. Основы теории обработки эксперимента: учебное пособие для студентов СГМУ. -Томск: СГМУ, 2000. -150 с.
- Непомнящих, Л.М. Морфогенез важнейших общепатологических процессов в сердце. -Новосибирск: Наука, Сиб. отделение, 1991. -352 с.


