Ультразвуковая, допплерометрическая и морфологическая характеристика маточно-плацентарного комплекса при гиперандрогении во II триместре беременности
Автор: Агаркова Л.А., Логвинов С.В., Габитова Н.А., Торопкина Е.Л., Мустафина Л.Р.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 4-2 т.25, 2010 года.
Бесплатный доступ
Цель исследования: выявление ранних ультразвуковых и допплерометрических признаков формирующейся плацентарной недостаточности с последующим морфологическим изучением структурных изменений в плаценте у женщин с гиперандрогенией во II триместре беременности. Выполнено продольное обследование в параллельных группах 52 женщин, направленных для искусственного прерывания беременности по медицинским показаниям в сроке 20-22 недель гестации. Проводили ультразвуковое, допплерографическое, морфологическое исследование плацент. Установлено появление эхоскопических и морфологических признаков первичной плацентарной недостаточности и страдания плода во II триместре у беременных с гиперандрогенией.
Плацентарная недостаточность, ультразвуковое исследование
Короткий адрес: https://sciup.org/14919325
IDR: 14919325 | УДК: 618.3-06
Текст научной статьи Ультразвуковая, допплерометрическая и морфологическая характеристика маточно-плацентарного комплекса при гиперандрогении во II триместре беременности
Гиперандрогению нередко называют болезнью века и связывают с научно-техническим прогрессом, повышением психической и физической активности, урбанизацией, влиянием стрессовых ситуаций. Результаты многочисленных исследований свидетельствуют о том, что ги-перандрогения является фактором риска по развитию различной акушерской патологии. Так, на первом месте среди осложнений беременности стоит угроза преждевременных родов, которая у 2/3 из них выявляется в I триместре, а для 30% женщин с данной патологией характерно привычное невынашивание беременности [1–4].
Второе место занимает плацентарная недостаточность, которую диагностируют лишь в III триместре беременности, когда она становится декомпенсированной, а лечение не дает должного эффекта [3, 5]. Избыточная секреция андрогенов способствует формированию у каждой третьей пациентки истмико-цервикальной недостаточности в сроки гестации 14–28 недель [3, 6].
Гиперандрогения (ГА) любого генеза существенно увеличивает риск нарушения плацентации. Неполноценные предгравидарные изменения эндометрия, нарушения кровообращения в матке, склерозирование сосудов мио- метрия и хориона на фоне гиперандрогении приводят к разрыву сосудов с образованием ретрохориальных гематом, отслойки хориона, способствующих по мере прогрессирования беременности развитию фетоплацентар-ной недостаточности либо прерыванию беременности [2, 7, 8].
Таким образом, ранняя функциональная диагностика изменений маточно-плацентарного комплекса на фоне гиперандрогении представляется актуальной, учитывая важнейшее значение плаценты в обеспечении оптимальных условий развития плода в антенатальном периоде.
Цель исследования: выявление ранних ультразвуковых и допплерометрических признаков формирующейся плацентарной недостаточности с последующим морфологическим изучением структурных изменений в плаценте у женщин с гиперандрогенией во II триместре беременности.
Материал и методы
Проведено обследование 52 женщин, поступивших в гинекологическое отделение Роддома № 4 (г. Томск) для искусственного прерывания беременности по медицинским показаниям в сроки 20–22 недели беременности. Все пациентки были поделены на две группы: 1-ю группу (основную) составили 26 женщин со смешанными формами ГА; 2-ю группу (контрольную) – 26 соматически здоровых женщин с неосложненным течением беременности.
Диагноз ГА выставляли на основании клинического обследования с учетом жалоб, анамнеза развития заболевания, гормонального исследования, данных соматического и гинекологического статуса. Определены следующие критерии включения/исключения в 1-ю группу: повышенный уровень тестостерона и дегидроэпиандростерона сульфата, гирсутизм, нарушения менструальной и репродуктивной функции в анамнезе; исключались беременные с экстрагенитальными заболеваниями, наличием перинатально значимых инфекций.
Всем женщинам перед прерыванием беременности проводили ультразвуковое и допплерометрическое исследование. Полученные плаценты подвергали гистологическому исследованию.
Ультразвуковое исследование включало в себя проведение фетометрии плода, оценку количества околоплодных вод, пренатальную диагностику задержки внутриутробного развития плода, а также определение локализации, структуры и толщины плаценты.
Допплерографические исследования выполняли на аппарате “Aloka-SSD 1400”, оснащенном импульсным допплером, с использованием фильтра 50 Гц. Определяли систолодиастолическое отношение, индекс резистентности и пульсационный индекс. Исследование маточно-плацентарного кровотока оценивали в маточных артериях, плодово-плацентарного – в артериях пуповины.
Сразу после отделения плаценты отмечали ее массу, высчитывали плацентарно-плодовый коэффициент. Для гистологического исследования через всю толщу плаценты вырезали фрагменты из центральной, краевой и парацентральной зон, фиксировали в 12%-ном нейтраль- ном формалине и по общепринятой методике заливали в парафин. После приготовления срезов толщиной 5–7 мкм проводили окрашивание гематоксилином и эозином. Количественную оценку структурных компонентов производили с помощью окулярной сетки Автандилова. Определяли удельные объемы (%) хориальной и базальной пластинок, межворсинчатого пространства, фибриноида, стромы ворсин, сосудов, хориального эпителия, синцитиальных почек, периферических трофобластических элементов, кровоизлияний, инфарктов, кальцинатов.
Полученные результаты обрабатывали по правилам непараметрической статистики с использованием критерия Колмогорова–Смирнова. Достоверность различия между показателями контрольной и основной групп принимали при уровне значимости р<0,05. Для получения информации о тесноте связи между ультразвуковыми и морфологическими параметрами производился подсчет линейной корреляции Спирмена.
Результаты
Средний возраст обследованных женщин в основной группе составил 27,2±5,43 лет, в контрольной – 26,8±5,61 лет (р=0,645). Наступление менархе в группе с гиперан-дрогенией отмечалось в среднем в 13,7±0,1, в контрольной – в 12,7±0,04 лет (р<0,05), что свидетельствует о тенденции к более позднему наступлению фертильного периода у женщин с гиперандрогенией по сравнению со здоровыми женщинами. Акушерско-гинекологический анамнез у женщин основной группы чаще был отягощен различными нарушениями менструальной функции (олигоменорея, опсоменорея), предшествующими абортами, самопроизвольными выкидышами и неразвивающимися беременностями. Настоящая беременность у большинства обследованных женщин протекала с признаками раннего токсикоза (50% – у женщин с гиперандрогенией и 11,6% – в контрольной группе), угрозой прерывания (61,6 и 15,4% соответственно), нередко сопровождаясь кровянистыми выделениями.
При ультразвуковом исследовании фетометрические показатели у всех обследованных соответствовали нормативам для данного срока гестации.
Определение локализации плаценты по отношению к стенкам матки выявило одинаково частое ее расположение по правой и левой боковым поверхностям как в основной, так и в контрольной группе (по 42,3%). Затруднение в определении локализации плаценты, наблюдаемое в случаях ее полного (центрального) предлежания к внутреннему зеву, отмечалось в 15,4% случаях.
Расположение плаценты по отношению к внутреннему зеву в основной группе распределялось следующим образом: боковое – 23,1%, краевое – 19,2%, что превышало показатели контрольной группы, где боковое предлежание встречалось в 7,7% (р=0,045), краевое – в 11,6% случаев (р=0,114). Низкая плацентация наблюдалась в 19,2% случаев у беременных с гиперандрогенией и в 15,4% – у здоровых женщин.
Увеличение толщины плаценты относительно гестационной нормы наблюдалось у 38,5% беременных с нарушениями стероидогенеза, что значимо отличалось от показателей в контрольной группе – 15,4% (р=0,014).
Структура плаценты на фоне гипе-рандрогении характеризовалась неоднородностью в 53,9% случаев, что значимо реже встречалось в эхоскопической картине здоровых женщин – 23,1% (р=0,046). При этом у 46,2% женщин основной группы в структуре плацентарной ткани визуализировались кальцинаты в виде мелких гиперэхогенных включений, наличие последних у здоровых пациенток наблюдалось значительно реже (15,4%; р=0,034).
В отличие от здоровых пациенток в эхоскопической картине у женщин, беременность которых протекала на фоне гормональных нарушений, присутствовали кисты (7,7%), дополнительная доля плаценты (23,1%), ретрохориальная гематома (11,6%). В 23,1% отмечалось расширение краевого синуса, в 46,2% – повышенный тонус матки (в контрольной группе, соответственно, 19,2 и 38,5%; р<0,5). Признаки истмико-цервикальной недостаточности определялись у 42,3% беременных с гиперандроге-нией.
При ультразвуковой оценке степени зрелости плаценты соответствие гестационному сроку чаще наблюдалось у здоровых женщин (15,4%), тогда как у пациенток с гиперандрогенией в 46,2% случаев отмечались признаки преждевременного созревания.
Допплерометрическое исследование маточно-плацентарного кровотока выявило следующие тенденции (табл. 1).
В группе пациенток с гиперандрогенией индексы периферического сосудистого сопротивления на стороне плацентации характеризовались более высокими значениями по сравнению с таковыми в группе сравнения. Несмотря на соответствие полученных данных нормативам для указанного срока гестации, у 50% беременных основной группы (в группе контроля – 30,8%) показатели кривых скоростей кровотока значительно превышали норму и находились в пределах: ИР – 0,79–0,82; ПИ – 2,25–2,84; СДО – 5,11–6,42, что соответствует нарушениям маточно-плацентарного кровотока IА степени.
Оценка кровотока в артериях пуповины также не выявила значимых отличий от контрольной группы, однако, как и в маточных артериях, отмечалась тенденция к более высоким значениям сосудистого сопротивления при гиперандрогении (табл. 2).
При этом у 15,4% женщин основной группы (у здоровых беременных – 3,9%) наблюдались нарушения фетоп-лацентарного кровотока IБ степени, а значения колебались в пределах: ИР – 0,79–0,89; ПИ – 1,44–2,14; СДО – 4,02–6,02.
Корреляционный анализ выявил прямую зависимость между гирсутным числом и неоднородностью хориальной ткани (r=0,34; p=0,016), наличием кальцинатов в плаценте (r=0,28; p=0,049), а также признаками истми-ко-цервикальной недостаточности (r=0,29; p=0,045).
При подсчете плацентарно-плодового коэффициен-
Таблица 1
Показатели кровотока в маточной артерии в зависимости от стороны плацентации во II триместре беременности, M±m
|
1-я групп |
а, n=26 |
2-я группа, n=26 |
р |
||
|
Показатели состояния |
На стороне плацентации кровотока |
На противоположной стороне |
На стороне плацентации |
На противоположной стороне |
|
|
ИР |
0,67±0,01 |
0,71±0,01 |
0,61±0,01 |
0,64±0,01 |
<0,1 |
|
ПИ |
1,53±0,03 |
1,79±0,03 |
1,14±0,03 |
1,29±0,03 |
<0,1 |
|
СДО |
3,15±0,04 |
3,83±0,05 |
2,54±0,04 |
2,67±0,04 |
<0,1 |
Примечание: ИР – индекс резистентности; ПИ – пульсационный индекс; СДО – систоло-диастолическое соотношение.
Таблица 2
Показатели кровотока в артерии пуповины во II триместре беременности, M±m
|
Показатели состояния кровотока |
1-я группа, n=26 |
2-я группа, n=26 |
р |
|
ИР |
0,74±0,01 |
0,71±0,01 |
<0,1 |
|
ПИ |
1,37±0,02 |
1,29±0,02 |
<0,1 |
|
СДО |
3,79±0,04 |
3,48±0,03 |
<0,1 |
Примечание: ИР – индекс резистентности; ПИ – пульсационный индекс; СДО – систоло-диастолическое соотношение.
та было отмечено его значимое увеличение в группе с гиперандрогенией (0,42±0,002) по сравнению с таковым в контрольной группе (0,36±0,010; р<0,005), при этом масса плаценты соответствовала нормативам для данного срока гестации.
При гистологическом исследовании строение плацент в обеих группах в целом соответствовало сроку беременности. Базальная пластинка была представлена соединительной тканью со скоплениями децидуальных клеток, лежащих чаще в виде отдельных островков. Спиральные артерии характеризовались изменениями, характерными для второй волны цитотрофобластической инвазии: стенки их лишались мышечно-эластических и компонентов, замещаясь фибриноидом. Хориальная пластина со стороны межворсинчатого пространства была покрыта одним слоем синцитиотрофобласта и фибриноидом. Основу ее составляли беспорядочно расположенные утолщенные коллагеновые волокна, среди которых располагались крупные артериальные и венозные сосуды. Межворсинчатое пространство содержало материнскую кровь, периферические трофобластические элементы, фибриноид. В краевых зонах отдельных плацент основной группы отмечались отдельные ворсинки, полностью окруженные фибрином, нередко с отложениями солей кальция, а также очаги кровоизлияний с дистрофически измененными ворсинами в их толще (рис. 1).
Ворсинчатое дерево плаценты в 20–22 недели беременности в исследуемых группах содержало все виды ворсин, однако их распределение в основной группе значимо отличалось от такового в контрольной и свидетель- ствовало о диссоциированном развитии котиледонов. Так, при гиперандрогении преобладающим типом ворсин являлись незрелые промежуточные, содержание которых составило 44,3±0,5% (в контроле – 50,8±0,4%). На долю зрелых промежуточных ворсин в основной группе приходилось 29,6±0,5%, стволовых – 20,2±0,9%, мезенхимальных – 4,2±0,1%, бессосудистых – 1,7±0,1% (в контроле, соответственно, 23,9±0,6; 23,7±0,7; 1,6±0,03; 1,6±0,03%). Все ворсины сохраняли типичное для каждого типа строение. В плацентах основной группы обращало на себя внимание максимальное приближение капилляров к синцитиальному эпителию в некоторых терминальных ворсинках, что указывало на активное формирование син-цитио-капиллярных мембран. Кроме того, фетальные сосуды в таких ворсинах характеризовались очень тесным расположением, значительно расширенным просветом, выполненным зрелыми эритроцитами (рис. 2).
Данная картина характерна для компенсаторного ангиоматоза ворсин, возникающего при плацентарной недостаточности. Эпителиальный покров ворсинок хориона на значительном протяжении становился тоньше, на поверхности отдельных ворсин отмечались скопления ядер синцития с образованием почкообразных выростов, появление которых характерно как для активно растущей плаценты, так и для компенсаторных процессов, протекающих в ней (рис. 3).
Количественное распределение структурных элементов в разных зонах плаценты основной и контрольной групп отражено в таблице 3.
Из таблицы 3 видно, что удельный объем хориальной пластины в плацентах женщин с гиперандрогенией в 1,5 раза превышал таковой в контроле (р<0,05).
Подсчет удельных объемов стромы и сосудов ворсин хориона выявил их преобладание в плацентах основной группы по сравнению с таковыми в группе контроля. Так, содержание фетальных сосудов в контроле одинаково распределилось в парацентральной и краевой зонах, где давление материнской крови наименьшее, а газообмен более активный. В основной группе сосудистый компо- нент преобладал в парацентральной зоне, тогда как в краевой его удельный объем был наименьшим.
Показатели удельного объема эпителия ворсин и синцитиальных почек в контрольной группе отражали пролиферацию ворсинчатого дерева, которая возрастала от центра к периферии плацентарного диска. В основной же группе как эпителиальный покров ворсин, так и синцитиальные выросты эпителия преобладали в парацентральной зоне плаценты, указывая на нарушения в формировании ворсинчатого дерева.
Удельный объем межворсинчатого пространства в плацентах основной группы был снижен по сравнению с таковым в контроле. Содержание фибриноида почти вдвое превышало показатели контрольной группы и было максимальным в краевой зоне плаценты, где также наблюдался наибольший удельный объем периферических трофобластических элементов и кальцинатов. Кровоизлияния встречались лишь в краевой зоне в плацентах основной группы.
При проведении корреляционного анализа была выявлена прямая зависимость между неблагоприятным
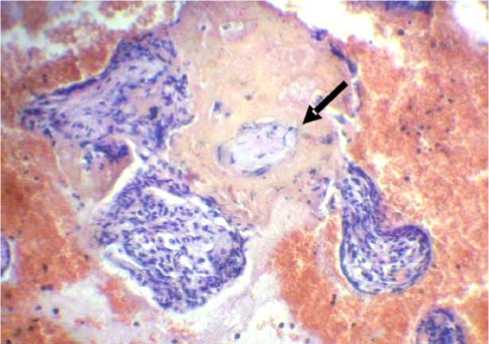
Рис. 1. Очаговое кровоизлияние в межворсинчатое пространство, дистрофически измененная ворсина (указана стрелкой) в краевой зоне плаценты при гиперандрогении. Беременность 20–22 недели. Окраска гематоксилином и эозином. Увел. х150
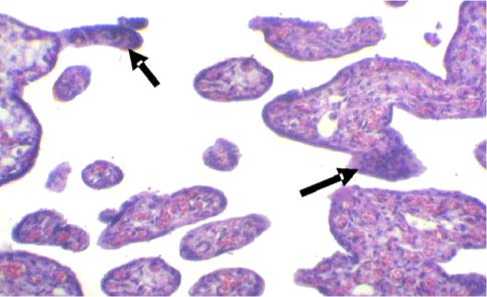
Рис. 3. Синцитиальные почки на поверхности ворсин при гипе-рандрогении (указаны стрелками). Беременность 20–22 недели. Окраска гематоксилином и эозином. Увел. x150
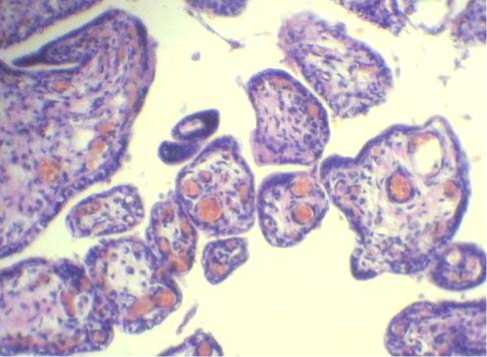
Рис. 2. Ангиоматоз терминальных ворсин. Беременность 20– 22 недели. Окраска гематоксилином и эозином. Увел. х150
Таблица 3
Удельный объем различных компонентов, содержащихся в межворсинчатом пространстве плаценты, M±m (%)
|
Структуры |
1-я группа |
2-я группа |
||||
|
Ц |
П |
К |
Ц |
П |
К |
|
|
Базальная пластина |
4,78±0,22 |
4,54±0,31 |
4,49±0,48 |
4,82±0,24 |
4,61±0,35 |
4,38±0,22 |
|
Хориальная пластина |
8,34±0,67* |
7,39±0,43* |
7,37±0,62* |
5,28±0,63 |
5,34±0,55 |
5,21±0,74 |
|
Строма ворсин |
20,8±0,33* |
25,1±0,43* |
19,3±0,29* |
24,0±0,27* |
28,8±0,10* |
23,8±0,10* |
|
Сосуды ворсин |
8,7±0,18*• |
10,1±0,27* |
7,2±0,17• |
8,9±0,36*• |
11,3±0,39* |
11,3±0,38* |
|
Эпителий ворсин |
14,9±0,29 |
16,1±0,37• |
13,9±0,50* |
14,3±0,39 |
15,5±0,28 |
17,6±0,26* |
|
Синцитиальные почки |
2,9±0,02 |
3,2±0,02• |
2,8±0,02* |
2,9±0,02 |
3,1±0,03 |
3,8±0,02* |
|
МВП |
29,5±0,42* |
24,4±0,61• |
20,9±0,43* |
34,3±0,50* |
24,9±0,51 |
24,5±0,44 |
|
Фибриноид |
7,3±0,2* |
6,7±0,03* |
9,4±0,02*• |
4,3±0,04* |
3,9±0,02* |
6,4±0,03*• |
|
ПТЭ |
1,6±0,03 |
1,4±0,02* |
3,3±0,03*• |
1,3±0,02*• |
2,6±0,03* |
2,8±0,02 |
|
Кальцинаты |
0,9±0,02* |
1,04±0,02* |
1,6±0,02*• |
0±0,0* |
0±0,0* |
0,2±0,02*• |
|
Кровоизлияния |
0±0,0 |
0±0,0 |
9,8±0,02*• |
0±0,0 |
0±0,0 |
0±0,0 |
Примечание: * – статистически значимые отличия между основной и контрольной группами; • – между зонами плаценты внутри группы (при р<0,05); Ц – центральная зона плаценты; П – парацентральная зона плаценты; К – краевая зона плаценты; МВП – межворсинчатое пространство; ПТЭ – периферические трофобластические элементы.
предлежанием плаценты и появлением в ней кальцина-тов (r=0,32; р=0,02). Прямая зависимость отмечалась также между повышенными значениями кривых скоростей кровотока и появлением кальцинатов (r=0,43; р=0,002), значительным удельным весом фибриноида (r=0,32; р=0,02) и наличием кровоизлияний (r=0,34; р=0,015).
Таким образом, при ультразвуковом исследовании женщин с гиперандрогенией во II триместре беременности наиболее часто встречались неблагоприятные виды предлежания (краевое, боковое, центральное), низкая плацентация, неоднородная структура плаценты, ее преждевременное созревание с наличием кальцинатов, расширение краевого синуса, наличие дополнительных долей плаценты, ретрохориальная гематома, признаки ис-тмико-цервикальной недостаточности. Допплерометрическое исследование выявило нарушения маточно-плацентарной и плацентарно-плодовой гемодинамики IА и IБ степени. Выявленные эхографические изменения в плаценте, как правило, сопровождались изменениями в гистологической картине, которые проявлялись отклонениями в формировании ворсинчатого дерева: диссоциированным развитием ворсин, преобладанием синцитиальных выростов эпителия, периферических трофобластических элементов и фетальных сосудов в парацентральной зоне плаценты, избыточным отложением фибриноида, наличием кальцинатов. Указанные признаки коррелировали с гирсутным числом, а также изменениями, полученными при эхоскопическом и допплерометрическом исследованиях.
Обсуждение
Полученные результаты выявили сниженные показатели общего здоровья, более позднее начало менструальной функции, отягощенный акушерско-гинекологический анамнез у пациенток с гиперандрогенией по сравнению с женщинами контрольной группы, что согласуется с литературными данными, свидетельствующими о негативном влиянии указанной патологии на репродуктивную функцию женщин и течение гестационного процесса [5, 8–14].
Так, согласно данным нашего исследования, у большинства беременных основной группы наблюдалось неблагоприятное в отношении кровоснабжения расположение плаценты (центральное, боковое, краевое), которое прямо зависело от выраженности клинико-лабораторных маркеров гиперандрогении и гинекологических заболеваний в анамнезе. Указанные виды расположения плаценты являются одной из предпосылок к развитию первичной плацентарной недостаточности [15–20].
Еще одним эхоскопическим признаком, чаще встречающимся у беременных основной группы, был увеличенный показатель толщины плаценты. Согласно данным литературы, в большинстве случаев утолщение плаценты обусловлено ангиоматозом средних и терминальных ворсин, являясь своеобразной компенсаторной реакцией в ответ на развитие хронической гипоксии [21]. При гистологическом исследовании плацент основной группы нами были выявлены увеличение удельного объема стромы и сосудов хориальной ткани, ангиоматоз терминальных ворсин хориона, а также начальные признаки формирования синцитио-капиллярных мембран. Очевидно, что в сложившихся условиях плацента работала с повышенной нагрузкой для поддержания адекватного транспорта кислорода и обменных процессов.
Выявленная неоднородность структуры плацентарной ткани у женщин с нарушениями стероидогенеза является еще одним неблагоприятным признаком, указывающим на несоответствие степени зрелости плаценты гестационному сроку и наличие плацентарной недостаточности [16, 21–23]. При гистологическом исследовании таких плацент нами были установлены несоответствие строения ворсинчатого дерева плаценты сроку беременности, избыточное отложение фибриноида и кальцина-тов, что согласуется с данными, полученными другими авторами [17, 24].
Такие ультразвуковые признаки, как расширение краевого синуса, наличие дополнительных долей плаценты, ретрохориальная гематома, истмико-цервикальная недостаточность, установленные нами у беременных основной группы, могли, с одной стороны, быть обусловлены гиперандрогенным фоном, с другой, – способствовать развитию и прогрессированию плацентарной недостаточности, что также не противоречит литературным данным [3, 6, 16].
Кроме ультразвуковых признаков недостаточности плаценты у женщин с нарушениями стероидогенеза нами были отмечены также гемодинамические нарушения маточно-плацентарного и плодово-плацентарного кровотока, которые, как известно, играют ведущую роль в патогенезе недостаточности плаценты [25]. Так, выявленное нами изолированное нарушение кровообращения в маточных артериях, согласно клинической классификации А.Н. Стрижакова и соавт. (1991), укладывалось в картину нарушений маточно-плацентарного кровотока IА степени и указывало на сохранение достаточно высокого сосудистого сопротивления в них, что могло быть обусловлено неполной инвазией цитотрофобласта в миометри-альные сегменты спиральных артерий [26–29]. Отмеченные изменения приводят к нарушениям кровотока в межворсинчатом пространстве, избыточному отложению фибриноида, дистрофическим проявлениям с отложением кальцинатов в плацентарной ткани, что и наблюдалось при гистологическом исследовании плацент основной группы. Установленные изменения, в свою очередь, затрудняют обменные процессы между кровью матери и плода, вызывая компенсаторные реакции в плацентарной ткани в виде избыточной пролиферации синцития с формированием синцитиальных почек, ангиоматоза, раннего приближения капилляров к эпителиальному покрову ворсин. Таким образом, высокий уровень сосудистого сопротивления в маточных артериях способствует недостаточному притоку материнской крови в межворсинчатое пространство и, по мнению некоторых авторов, является одним из главных факторов в патогенезе плацентарной недостаточности [25, 30–32].
Истощением компенсаторных возможностей плаценты с развитием в ней декомпенсации при гиперандроге-нии, на наш взгляд, можно считать выявленные нами при допплерометрическом исследовании признаки нарушенной плодово-плацентарной гемодинамики IБ степени. Нарушение кровообращения в плодово-плацентарном звене является одной из основных причин, приводящих к нарушению гемодинамики плода и формированию хронической внутриутробной гипоксии плода, что было показано группой авторов при сравнительном анализе показателей допплерографии и результатов морфологического исследования плацент [33, 34]. В некоторых случаях плацентарная недостаточность может не сопровождаться выраженными нарушениями плодово-плацентарного кровотока, что зависит от разных исходных компенсаторных возможностей плаценты [18]. Нами отмечалось значимое увеличение плацентарно-плодового коэффициента (при нормальных органометрическиех показателях плаценты) при беременности, протекающей на фоне гиперандрогении, что, на наш взгляд, указывало на развитие декомпенсации плаценты и свидетельствовало о страдании плода [35].
Таким образом, при гиперандрогении развивается первичная плацентарная недостаточность, которая уже во II триместре беременности может приобретать харак- тер декомпенсированной с признаками страдания плода. Полученные эхоскопические и допплерометрические показатели позволяют диагностировать первичную плацентарную недостаточность в 20–22 недели беременности, что делает возможной ее профилактику еще до появления клинических симптомов.
Список литературы Ультразвуковая, допплерометрическая и морфологическая характеристика маточно-плацентарного комплекса при гиперандрогении во II триместре беременности
- Раисова А.Т. Невынашивание беременности у женщин с гиперандрогенией: автореф. дис. … докт. мед. наук. -М., 1990. -39 с.
- Абдурахманова Р.А., Омаров С.-М.А. Влияние гиперандрогении у женщин на течение гестации и лактационную функцию//Российский вестник акушера-гинеколога. -2002. -№ 5. -С. 4-6.
- Сидельникова В.М. Привычная потеря беременности. -М.: Триада-Х, 2002. -304 с.
- Качалина Т.С. Гиперандрогения и невынашивание беременности//Российский вестник акушера-гинеколога. -2004. -№ 3. -С. 61-64.
- Оразмурадов А.А., Апресян С.В., Радзинский В.Е. Плацентарная недостаточность: реалии и перспективы. Информационное письмо с комментарием проф. В.Е. Радзинского "Плацентарная недостаточность -опять загадки и предположения". -М.: Status Praesens, 2009. -32 с.
- Ляшко Е.С., Сонич М.Г., Тимофеев С.А. Влияние гиперандрогении на репродуктивную функцию женщины//Медицинская помощь. -2000. -№ 4. -С. 22-25.
- Бархатова Т.П., Ляшко Е.С., Фанченко Н.Д. Надпочечниковая гиперандрогения как причинный фактор высокого риска невынашивания беременности и перинатальной патологии//Невынашивание беременности: сб. науч. тр./подред. В.М. Сидельниковой. -М., 1984. -С. 79-89.
- Комаров Е.К., Беспалова Т.П. Формы надпочечниковой гиперандрогении и значение корригирующей терапии в восстановлении нарушений репродуктивной функции у женщин//Вестник Российской Ассоциации акушеров-гинекологов. -1997. -№ 3. -С. 106-109.
- Глазкова О.И. Оптимизация диагностики и лечения бесплодия у женщин с хронической ановуляцией и гиперандрогенией: автореф. дис. … канд. мед. наук. -М., 1999. -23 с.
- Боткина Т.В. Комплексная оценка состояния репродуктивной системы у женщин с гиепандрогенией: автореф. дис. … канд. мед. наук. -Новосибирск, 2001. -21 с.
- Башмакова Н.В., Дерябина Е.Г. Некласая врожденная дисфункция коры надпочечников в практике акушера-гинеколога//Российский вестник акушера-гинеколога. -№ 3. -2005. -С. 14-18.
- Диш О.Г. Клинико-морфологические аспекты формирования плацентарной недостаточности при смешанных формах гиперандрогении: дис. … канд. мед. наук. -Томск, 2007. -153 с.
- Breckwoldt M. Diagnosis and therapy of androgenization. -Berlin: Diesbach Verglag, 1992. -P. 253-267.
- Escobar-Morreale H.F., Serrano-Gotarredona J., Garcia-Robles R. Mild adrenal and ovarian steroidogenic abnormalities in hirsute women without hyperandrogenemia: does idiopathic hirsutism exist?//Metabolism. -1997. -Vol. 46, No. 8. -P. 902-907.
- Говорка Э. Плацента человека. -Варшава: Польское гос. мед. изд во, 1970. -471 с.
- Анастасьева В.Г. Современные методы диагностики и коррекции морфофункциональных нарушений фетоплацентарного комплекса при плацентарной недостаточности. -Новосибирск, 1998. -287 с.
- Милованов А.П. Патология системы мать-плацента-плод. -М.: Медицина, 1999. -447 с.
- Медведев М.В., Курьяк А.С., Юдина Е.В. и др. Допплерография в акушерстве -М.: РАВУЗДПГ, Реальное Время, 1999. -191 с.
- Глуховец Б.И., Глуховец Н.Г. Патология последа. -СПб.: Грааль, 2002. -447 с.
- Filipov E., Khadzhiev A., Novachkov V. et al. The relationship of the location of the placenta and the indices of the fetus birth process//Acush. Ginekol. (Sofiia). -1990. -Vol. 29, No. 2. -P. 15-18.
- Медведев М.В. Допплеровские исследования кровотока в ранние сроки беременности//Пренатальная диагностика. -2003. -№ 4. -С. 255-262.
- Калашникова Е.П., Александрова З.Д., Репина М.А. Эхоморфологические параллели при ультразвуковом исследовании плаценты//Архив патологии. -1991. -№ 12. -С. 9-14.
- Стрижаков А.Н., Игнатко И.В. Потеря беременности. -М.: Медицинское информационное агентство, 2007. -224 с.
- Чехонацкая М.Л. Ультразвуковые и морфологические критерии зрелости плаценты при физиологическом и осложненном течении беременности: автореф. дис. … канд. мед. наук. -М., 1989. -20 с.
- Шальнев В.В. Диагностическое значение допплерографии при ранней плацентарной недостаточности: автореф. дис. … канд. мед. наук. -Барнаул, 2001. -21 с.
- Побединский Н.М., Волощук И.Н., Ляшенко Е.С. и др. Морфофункциональная характеристика маточно-плацентарного кровотока//Акушерство и гинекология. -1999. -№ 2. -С. 7-9.
- Кравчук Н.В. Клинико-патогенетическое обоснование акушерской тактики при задержке внутриутробного развития плода: автореф. дис. … докт. мед. наук. -М., 1999.
- Проценко Е.В., Зимина С.И. Морфологическая и допплерометрическая характеристика спиральных артерий при хронической плацентарной недостаточности//Архив пато логии. -2005. -Т. 67, № 1. -С. 21-25.
- Поздняков И.М., Юкляева Н.В., Гуляева Л.Ф. и др. Инвазия трофобласта и ее роль в патогенезе гестоза//Акушерство и гинекология. -2008. -№ 6. -С. 3-6.
- Федорова М.В., Калашникова Е.П. Плацента и ее роль при беременности. -М.: Медицина, 1986. -252 с.
- Сидорова И.С., Макарова И.О. Клинико-диагностические аспекты фетоплацентарной недостаточности. -М.: Медицинское информационное агентство, 2005. -295 с.
- Ульянова И.О. Сравнительная клинико-морфологическая характеристика фетоплацентарного комплекса при внутриутробном инфицировании и при позднем гестозе: автореф. дис. … канд. мед. наук. -Красноярск, 2002. -22 с.
- Стрижаков А.Н., Бунин А.Т., Медведев М.В. и др. Сравнительный анализ допплерометрии и морфологического исследования плаценты и спиральных артерий в оценке гемодинамических нарушений в системе мать-плацента-плод//Акушерство и гинекология. -1991. -№ 3. -С. 24-31.
- Агеева М.И. Возможности допплерографии в оценке степени тяжести нарушения мозговой гемодинамики и централизации кровообращения//Ультразвуковая и функциональная диагностика. -2007. -№ 3. -С. 28-44.
- Барков Л.А., Алещенко И.Е. Морфофункциональная характеристика плаценты при физиологической беременности и идиопатических нарушениях внутриутробного развития//Архив патологии. -1990. -Т. 52, № 7. -С. 35-39.


