Уровень тиамина плазмы крови и тиаминдефицитарные неврологические расстройства у пациентов, находящихся на программном гемодиализе
Автор: Хрулев А.Е., Шиянова Н.А., Голубева Д.В., Воробьева О.А., Мельникова Н.Б.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Нервные болезни
Статья в выпуске: 1 т.16, 2020 года.
Бесплатный доступ
Цель; исследовать уровень содержания тиамина в плазме крови пациентов, находящихся на длительном программном гемодиализе, и вариабельность диализ-ассоциированных потерь тиамина, изучить возможные тиаминдефицитарные неврологические расстройства у пациентов диализного периода. Материал и методы. Обследовано 85 пациентов, не принимавших витаминсодержащих препаратов в течение 1 года и более. Пациенты были разделены на основную группу и группу контроля. Основную группу составили 45 пациентов диализной стадии хронической болезни почек (стаж диализа 75,2±59,0 мес). Группа контроля (п=40) разделена на 2 подгруппы: 20 пациентов додиализного периода и 20 относительно здоровых лиц. Анализ уровня тиамина плазмы крови проводили методом высокоэффективной жидкостной хроматографии. Результаты. При анализе содержания тиамина в плазме крови пациентов основной группы обнаружены низкие уровни тиамина у всех пациентов. Исследуемый показатель не превышал 54% от нормы. Частота выявления выраженного дефицита тиамина составила 53,3%, умеренного дефицита 40% случаев, в 6,7% наблюдалась недостаточность тиамина плазмы крови. В 1-й контрольной подгруппе обнаруживалось менее выраженное снижение содержание тиамина, среднее значение составило 73,7±11,1%. Средний показатель содержания тиамина в плазме крови во 2-й контрольной подгруппе составил 92,2±4,1%. Заключение. Среди пациентов, находившихся на программном гемодиализе, отмечался дефицит тиамина и неврологический спектр нарушений, в том числе тиаминдефицитарная энцефалопатия и полиневропатия.
Витамин в1, полиневропатия, программный гемодиализ, тиамин, энцефалопатия
Короткий адрес: https://sciup.org/149135427
IDR: 149135427 | УДК: 616.892:616.8-009-616.61-78
Plasma thiamine level and thiamine-deficient neurological disorders in patients on program hemodialysis
Objective: to study the level of thiamine in the blood plasma of patients undergoing long-term program hemodialysis, and the variability of dialysis-associated thiamine losses, to study possible thiamine-deficient neurological disorders in dialysis patients. Material and Methods. 85 patients who did not take vitamin-containing preparations for 1 year or more were examined. Patients were divided into a main group and a control group. The main group consisted of 45 patients with the dialysis stage of chronic kidney disease (dialysis experience of 75.2±59.0 months), the control group (n=40) is divided into 2 subgroups: 20 patients of the pre-dialysis period and 20 relatively healthy individuals. Blood plasma thiamine levels were analyzed by high performance liquid chromatography. Results. An analysis of the thiamine content in the blood plasma of patients of the main group revealed low levels of thiamine in all patients. The studied indicator did not exceed 54% of the norm. The frequency of detecting severe thiamine deficiency was 53.3%, moderate deficiency of 40% of cases, and plasma thiamine deficiency was observed in 6.7%. In the 1st control subgroup, a less pronounced decrease in thiamine content was detected, the average value was 73.7±11.1%. The average thiamine content in plasma in the 2nd control subgroup was 92.2±4.1 %. Conclusion. Among patients on program hemodialysis, there was a deficiency of thiamine and a neurological spectrum of disorders, including thiamine-deficient encephalopathy and polyneuropathy.
Текст научной статьи Уровень тиамина плазмы крови и тиаминдефицитарные неврологические расстройства у пациентов, находящихся на программном гемодиализе
в проведении ЗПТ, из них 77,6% находятся на программном гемодиализе (ПГ).
При длительном диализном стаже в данной категории больных обсуждается вероятность развития дефицитарных нарушений витаминного и нутритивного статусов [2, 3]. В литературе описана возможность развития дефицитарных нарушений у диализных пациентов, которые обычно сопровождаются патологическими изменениями в периферической нервной системе (дистальная сенсомоторная поли- невропатия, мононевропатии, радикулопатии, плек-сопатии, миопатии) и в центральной (хронические дефицитарные энцефалопатии различной степени выраженности, энцефалопатия Вернике, центральный понтинный миелинолиз, фуникулярный миелоз).
Некоторые авторы считают, что во время процедуры ПГ происходит значительное увеличение потерь водорастворимых витаминов, в том числе тиамина [4, 5]. Дополнительные потери водорастворимых витаминов могут быть обусловлены их малой атомной массой (у тиамина 265,4 Дa) и свойством высокопоточных мембран диализаторов пропускать молекулы с атомной массой до 10000–15000 Да [6]. Другие авторы отрицают данный факт и сообщают о том, что потери водорастворимых витаминов, в том числе тиамина, во время процедуры ПГ не выявлялись или оказывались статистически незначимыми [2, 7]. Следовательно, вопрос о содержании водорастворимых витаминов в плазме крови диализных пациентов окончательно не решен и требует дальнейшего изучения.
Цель: исследовать уровень содержания тиамина в плазме крови пациентов, находящихся на длительном программном гемодиализе, и вариабельность диализ-ассоциированных потерь тиамина, изучить возможные тиаминдефицитарные неврологические расстройства у пациентов диализного периода.
Материал и методы. Набор пациентов осуществляли методом сплошной выборки среди больных, находившихся на амбулаторном лечении методом программного гемодиализа в 2018–2019 гг. в отделении гравитационной хирургии крови и гемодиализа Нижегородской областной клинической больницы им. Н. А. Семашко (ГБУЗ НОКБ им. Н. А. Семашко), а также в диализных центрах «Нефролайн-НН» и «Фесфарм-НН» (Нижний Новгород).
Критериями включения в исследование были: возраст от 18 до 85 лет; наличие терминальной стадии ХБП, корригируемой ПГ; стаж ПГ более 1 года. Критериями исключения участия пациентов в исследовании являлись: нахождение пациента и лечение ПГ менее 12 месяцев; самостоятельный прием тиамина (как в виде монотерапии, так и в составе поливитаминных комплексов) в течение предшествовавшего исследованию календарного года; неадекватная ЗПТ методом ПГ (Kt/V менее 1,2); наличие дисфункции сосудистого доступа и активного воспаления (СРБ более 7 мг/л); наличие активного злокачественного новообразования; неспособность обеспечить информированное согласие и данные о диетическом статусе.
В исследовании приняли участие 85 пациентов, из них 54 женщины (63,5%) и 31 мужчина (36,5%), не принимавших витаминсодержащих препаратов в течение 1 года и более. Пациенты были разделены на основную группу и группу контроля, сопоставимые по полу и возрасту. Основную группу составили 45 пациентов диализной стадии ХБП (31 женщина (68,9%) и 14 мужчин (31,1%)) в возрасте от 32 до 82 лет (средний возраст 58,3±13,3 года). Диализный стаж составил от 18 до 288 месяцев (75,2±59,0 мес.) (рис. 1).
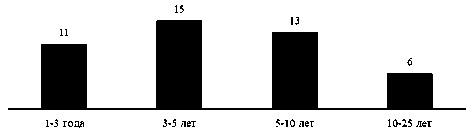
Рис. 1. Распределение пациентов основной группы по диализному стажу, абс.
Группа контроля (40 человек) в свою очередь разделена на 2 подгруппы: в 1-ю подгруппу контроля вошли 20 пациентов додиализного периода (ХБП 3–4-й стадии) (13 женщин (65%) и 7 мужчин (35%)) в возрасте от 33 до 70 лет (51,7±11,9 года); 2-ю подгруппу контроля составили 20 относительно здоровых лиц (10 мужчин, 10 женщин) в возрасте от 22 лет до 51 года (34,7±11,1 года), не имевших заболеваний почек.
Продолжительность сеанса ПГ составляла более 12 часов в неделю, скорость кровотока 280–300 мл/мин, диализата 420-450 мл/мин. Тип мембраны высокопоточный (коэффициент ультрафильтрации выше 40).
Образцы крови собирали непосредственно после сеанса ПГ в пробирки без добавок. Плазма была отделена посредством центрифугирования и проанализирована. Анализ уровня тиамина плазмы крови исследуемых проводили методом высокоэффективной жидкостной хроматографии (ВЭЖХ) на хроматографе LC-20 Prominance (Shimadzu, Japan) в обращенно-фазовом режиме с двухплунжерным насосом градиента низкого давления (LC-20AD), термостатом колонки (CTO-20AC), контроллером (CBM-20A) и матричным фотодиодным детектором УФ- и видимого спектров (SPD–M20A) (длины волн детектирования: 244, 270, 292, 360 нм) (температура 40°С, объем инжекции 20 мкл) [8].
На первом этапе работы (экспериментальная часть) проведена пробоподготовка, а именно: к 1 мл плазмы добавили 0,4 мл уксусной кислоты, 0,6 мл метанола, 0,05 мл трихлоруксусной кислоты. Образец центрифугировали в течение 5 минут при 3000 об/мин. После этого надосадочную жидкость пропускали через фильтр с диаметром пор 0,22 µm. Коэффициент, учитывающий разведение растворов, 2,05. Выполнены следующие условия хроматографирования: хроматографическая система, описанная выше; колонка Discovery® C18 HPLC Column, 5 μm particle size, length x I. D. 25 cm x 4.6 mm (Supelco); предколонка Discovery® C18 Supelguard™ Guard Cartridge Kit, 5 μm particle size, L x I. D. 2 cm x 4.0 mm (Supelco); обработка данных — Lcsolution; поток 0,7 мл/мин; подвижная фаза А30%-В70% v/v (А — метанол (200 мл), гексансульфоновая кислота 0,18 г, уксусная кислота 1 мл, В — вода); диодно-матричный детектор (длины волн детектирования: 244, 270, 292, 360 нм); температура 40°С; объем инжекции 20 мкл. Затем построен градуировочный график.
Приготовление стандартных растворов состояло из следующих этапов: А. 0,0207 г субстанции растворили в мерной колбе на 1 л; В. 2 мл раствора А развели в 2 раза водой; С. 1 мл раствора А развели в 4 раза водой (рис. 2).
Условия хроматографирования: колонка C18, 5 μm, 25 cm x 4.6 mm (Supelco); подвижная фаза А30%-В70% v/v (А — метанол (200 мл), гексансульфоновая кислота 0,18 г, уксусная кислота 1 мл, В — вода); скорость потока 0,7 мл/мин; температура 40°С; объем инжекции 20 мкл.
На втором этапе работы определена концентрация тиамина в плазме крови обследуемых лиц непосредственно после процедуры ПГ. Для тиамина гидрохлорида поправочный коэффициент (ПК) принят равным 0, 0005.
Проанализированы демографические и клинические данные (возраст, пол, стаж ПГ, наличие сопутствующей патологии). Данные факторы учитывались как влияющие на содержание тиамина в плазме крови. Данные анализов сравнивались с нормой содержания тиамина в плазме здорового человека: 1,7-11,4 нг/мл (6,6-43 нмоль/л).
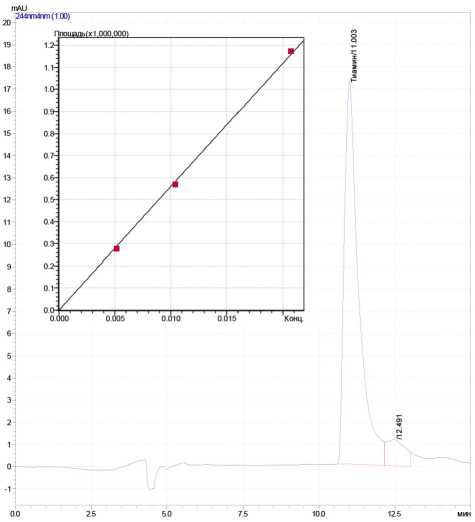
а) Хроматограмма стандартного образца тиамина гидрохлорида; время удерживания основного пика на хроматограмме — 11,03 мин, детектирование — 244 нм. На врезке представлена градуировочная зависимость площади пика (отн. ед.) от концентрации стандартной субстанции (мг/мл), уравнение градуировочной прямой y=56015670x, R2=0,9999
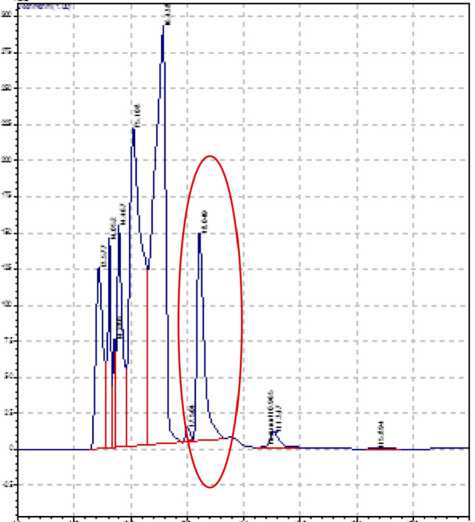
б) Типичная хроматограмма испытуемого образца плазмы после пробоподготовки (пациент З., 58 лет)
Рис. 2. Хроматографическое определение тиамина в плазме крови
Настоящее исследование проведено в соответствии с положениями Хельсинкской декларации и одобрено этическим комитетом Приволжского исследовательского медицинского университета. От каждого пациента получено информированное согласие.
Статистическую обработку данных проводили ретроспективно методом вариационной статистики с помощью компьютерных программ IBM SPSS Statistics и Microsoft Office Exсel. Для оценки статистической значимости различий между величинами использовали параметрический тест Колмогорова — Смирнова, непараметрический критерий Манна — Уитни, хи-квадрат Пирсона, Т-критерий Вил-коксона, t-критерий Стьюдента для малых выборок, признавая их статистически значимыми при p≤0,05. Для анализа номинальных данных использовались таблицы сопряженности. Числовые переменные выражены в виде абсолютных и относительных (%) чисел, а также как среднее арифметическое значение и стандартное отклонение, М±σ.
Результаты. Из 85 обследуемых только 17 пациентам (37,8%) когда-либо (в период более 1 года до включения в исследование) назначалась терапия тиамином (синоним витамин В1) или тиаминсодержащими препаратами. Остальные пациенты терапии тиамином и/или поливитаминными препаратами, нутрицевтиками никогда не получали.
При анализе содержания тиамина в плазме крови пациентов основной группы обнаружены низкие уровни витамина В1 у всех пациентов. Исследуемый показатель не превышал 54% от нормы (N=1,7-11,4 нг/мл). Частота выявления выраженного дефицита тиамина (менее 20% от нормы) у пациентов, получающих ПГ, составила 53,3% (24 человека), умеренного дефицита (от 20 до 50% от нормы) 40% случаев (18 человек), только у 3 пациентов (6,7%) наблюдалась недостаточность тиамина плазмы крови (данный показатель был выше 50% (в диапазоне от 50 до 54%)). Среди женщин, получавших ПГ (n=31), средний уровень тиамина составил 22,0±11,8%, у мужчин (n=14) из этой же группы 24,3±9,9%. Статистически значимых различий по половому признаку не выявлено, р>0,05.
В 1-й контрольной подгруппе (пациенты с ХБП 3–4-й стадии, сопоставимые по полу и возрасту с основной группой) также обнаруживалось снижение содержания тиамина, однако менее выраженное. В 100% случаев отмечался незначительный дефицит тиамина плазмы крови (показатели выше 50%), среднее значение составило 73,7±11,1%. Средний показатель содержания тиамина в плазме крови во 2-й контрольной подгруппе, в которую вошли относительно здоровые исследуемые более молодого возраста, составил 92,2±4,1%. При сравнении результатов содержания тиамина плазмы крови основной группы и подгрупп контроля выявлена статистическая значимая разница (p<0,001). Наглядное изображение содержания тиамина плазмы крови
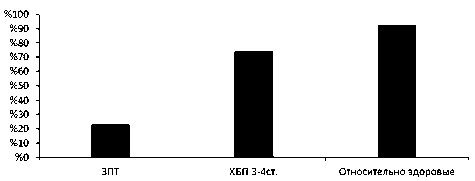
Рис. 3. Средние уровни (М) тиамина в исследованных группах, %:
ЗПТ — заместительная почечная терапия методом программного гемодиализа, основная группа; ХБП 3–4-й ст. — хроническая болезнь почек 3–4-й степени; 1-я подгруппа контроля; относительно здоровые — 2-я подгруппа контроля
Таблица 1
Частота недостаточности и дефицита тиамина в исследованных группах, абс. (%)
|
Уровень содержания тиамина плазмы крови |
Основная группа, n=45 |
1-я контрольная подгруппа, n=20 |
2-я контрольная подгруппа, n=20 |
|
Выраженный дефицит (<20% от нормы) |
24 (53,3%) |
– |
– |
|
Умеренный дефицит (20-49% от нормы) |
18 (40%) |
– |
– |
|
Недостаточность (50-99%) |
3 (6,7%) |
20 (100%) |
20 (100%) |
|
Таблица 2 |
|||
|
Средние значения (М) тиамина плазмы крови в исследованных группах |
|||
|
Уровень содержания тиамина плазмы крови |
Основная группа, n=45 |
1-я контрольная подгруппа, n=20 |
2-я контрольная подгруппа, n=20 |
|
Выраженный дефицит (<20% от нормы) |
14,8±3,3 |
– |
– |
|
Умеренный дефицит (20-49% от нормы) |
28,4±6,2 |
– |
– |
|
Недостаточность (50-99%) |
51,4±2,0 |
73,7±11,1 |
92,2±4,1 |
Таблица 3
Частота церебральных и периферических неврологических жалоб в основной группе, абс. и %
|
Показатель |
Отсутствие церебральных жалоб |
Наличие церебральных жалоб |
Отсутствие периферических неврологических жалоб |
Наличие периферических неврологических жалоб |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Всего обследованных |
24 |
53,3 |
21 |
46,7 |
30 |
66,7 |
15 |
33,3 |
|
Женщины |
15 |
33,3 |
16 |
35,6 |
20 |
44,4 |
11 |
24,4 |
|
Мужчины |
9 |
20 |
5 |
11,1 |
10 |
22,2 |
4 |
8,9 |
и характеристик исследованных групп представлено на рис. 3. и в табл. 1, 2.
При анализе структуры причин развития ХБП в основной группе и 1-й подгруппе контроля установлено, что ведущими причинами являлись сахарный диабет (17 случаев (40%) в основной группе, 6 случаев (30%) в 1-й подгруппе), хронический гломерулонефрит (10 случаев (22,2%) и 5 случаев (25%) соответственно) и поликистоз почек (7 случаев (15,6%) и 3 случая (15%) соответственно).
При анализе частоты неврологических расстройств зафиксировано, что клинически выраженные церебральные жалобы (без использования прицельного нейропсихологического обследования, скрининговых когнитивных шкал и опросников) регистрировались в 46,7% случаев (n=21), жалобы со стороны периферической нервной системы (без использования дополнительных инструментальных методов обследования) регистрировались у 33,3% пациентов (n=15) (табл. 3).
Кроме того, необходимо отметить, что недостаточность тиамина и неврологические жалобы периферического характера чаще были ассоциированы с наличием у больных сахарного диабета (28,9%, n=13).
Обсуждение. В результате проведенного исследования выявлено значительное снижение уровня тиамина плазмы крови в группе пациентов, получавших ЗПТ методом ПГ В 93% исследованных случаев уровень тиамина плазмы крови непосредственно после процедуры диализа составил менее 50% от установленной нормы. Среди пациентов с ХБП 3–4-й ст. (1-я контрольная подгруппа) средний уровень тиамина составил более 73%. В группе относительно здоровых лиц (2-я контрольная подгруппа) данный показатель составил более 90%.
Механизмы выявленных диализ-обусловленных потерь тиамина недостаточно ясны. Возможно, они связаны с низкой молекулярной массой тиамина (266,4 Да), свойствами высокопоточных мембран диализаторов пропускать молекулы до 10–15 кДа и дополнительными потерями витамина В1 при его прохождении через диализную мембрану. Полученные результаты согласуются с наблюдениями в исследовании M. Jankowska et al. (2017) [9] . Кроме того, вероятный дефицит водорастворимых витаминов у больного, находящегося на ПГ, может быть объяснен особенностью диеты почечных больных, нарушениями всасывания тиамина в пищеварительном тракте и изменениями микробиома кишечника (например, вследствие использования фосфатсвязы-вающих препаратов для лечения гиперфосфатемии при ХБП), плохим аппетитом, депрессией и уремической анорексией, ограничением способности покупать и готовить пищу, а также потерями витаминов во время самой процедуры ПГ.
Отдельные немногочисленные исследования по содержанию витамина В1 у пациентов, находившихся на ЗПТ, сообщали об отсутствии тиаминдефи-цитарных расстройств в данной категории пациентов и/или о незначительном снижении концентрации витамина В1 в плазме крови [2, 7]. Данный факт может быть объяснен отличием дизайна и критериев вклю-чения/исключения в исследованиях, отличительными характеристиками тяжести пациентов (стаж диализа), анализируемых методов ЗПТ, взятием крови непосредственно после процедуры ПГ, исключением из исследования пациентов, ранее принимавших поливитаминные комплексы. Необходимо также отметить отсутствие в мировой литературе универсаль- ных подходов к определению пороговых значений для диагностики дефицита тиамина.
Настоящее исследование являлось малым одномоментным многоцентровым и имело ряд клинических, методологических и технических ограничений. В организме человека тиамин метаболизируется и существует в виде четырех форм: свободного тиамина, тиаминмонофосфата, тиаминдифосфата и тиаминтрифосфата. Тиамин и тиаминмонофосфат обнаруживаются вне- и внутриклеточно, тогда как тиаминдифосфат и тиаминтрифосфат обнаруживаются только внутриклеточно. В плазме крови присутствует только тиамин и тиаминмонофосфат. При ВЭЖХ плазмы крови и использовании диодно-матричного детектора, которые применялись в данном исследовании, тиамин и тиаминмонофосфат практически не разделяются, и в работе определялась именно их суммарная концентрация. Данные анализов сравнивались со следующей нормой содержания тиамина в плазме здорового человека: 1,7-11,4 нг/мл (6,6-43 нмоль/л). Другими высокочувствительными (альтернативными ВЭЖХ) методами диагностики ти-аминодефицита в плазме крови больных могут быть определение активности транкетолазы и тиаминдифосфата в эритроцитах крови [8].
Таким образом, в результате проведенного исследования показано низкое содержание витамина B1 в плазме крови пациентов, длительное время получавших лечение ПГ. В соответствии с данным выводом целесообразно рекомендовать дополнительный прием тиамина данной категории пациентов. Клиницисту необходимо учитывать, что период полувыведения тиамина составляет 9–18 дней, а потребление витамина В1 пациентами, получающими ПГ, составляет 300 мг/нед. в зависимости от пищевого рациона [3]. При этом водорастворимые витамины могут вводиться дополнительно как в конце процедуры ПГ, так и на ежедневной основе. Согласно Европейским практическим рекомендациям по питанию пациентов, получающих ПГ, данной категории пациентов необходимо дополнительно назначать 1,1–1,2 мг гидрохлорида тиамина в сутки [10].
Витамин В1 в нервной системе играет ключевую роль в метаболизме глюкозы и энергии. Известно, что в общей популяции длительный гиповитаминоз В1 может проявляться развитием дистальной сенсомоторной полиневропатии, мышечной дистрофии, когнитивных нарушений, энцефалопатии Вернике или корсаковского синдрома [3, 4], что было также косвенно подтверждено настоящим исследованием при анализе неврологических жалоб пациентов, длительное время находившихся на ПГ. Так как начальные признаки гиповитаминоза тиамина неспецифичны, особенно при наличии спектра коморбид-ных состояний (снижение аппетита, тошнота, апатия, утомляемость, раздражительность, нарушения сна), то вероятна клиническая целесообразность мониторинга уровня витамина В1 в плазме крови пациентов, находящихся на ПГ, с последующей его коррекцией.
Заключение. Среди пациентов с терминальной стадией ХБП, находящихся на ПГ, отмечается высокий риск развития дефицита различных водорастворимых витаминов и неврологических нарушений, в том числе дефицита витамина В1 и тиаминдефи-цитарной энцефалопатии и полиневропатии. Дефицит водорастворимых витаминов при терминальной стадии ХБП может развиваться на фоне традиционных ограничительных рекомендаций по питанию почечных больных в додиализном и диализном периодах, нарушений всасывания нутриентов в кишечнике и кишечного микробиоценоза, сопутствующих заболеваний, уремической анорексии, депрессии, ограничения способности покупать и готовить пищу, а также их чрезмерной потери с диализатом. Основываясь на проведенном исследовании, можно сделать вывод о необходимости пересмотра традиционных нутритивных подходов к данной категории пациентов с целью профилактики и лечения возможных неврологических нарушений. В Российской Федерации на сегодняшний день отсутствуют четкие рекомендации по оценке и коррекции дефицита витамина В1 у пациентов, получающих ЗПТ. Проведение дальнейших исследований в этой области поможет показать необходимость терапии препаратами витамина В1 данной группы пациентов, а также установить оптимальные дозы, режим и продолжительность лечения в этой популяции.
Список литературы Уровень тиамина плазмы крови и тиаминдефицитарные неврологические расстройства у пациентов, находящихся на программном гемодиализе
- Чепурина Н.Г., Кретов M.A. Оценка влияния кардоса на клиническое течение хронической сердечной недостаточности у больных с V стадией хронической болезни почек, находящихся на программном гемодиализе. Саратовский научно-медицинский журнал 2011; 7 (2): 422-6.
- Clase CM, Ki V, Holden RM. Water-Soluble Vitamins in People with Low Glomerular Filtration Rate or On Dialysis: A Review. Seminars in Dialysis 2013; 26 (5): 546-67.
- Tucker BM, Safadi S, Friedman AN. Is Routine Multivitamin Supplementation Necessary in US Chronic Adult Hemodialysis Patients?: A Systematic Review. Journal of Renal Nutrition 2015; 25 (3): 257-64.
- Kosmadakis G, Correia EC, Carceles O, et al. Vitamins in dialysis: who, when and how much? Renal Failure 2014; 36 (4): 638-50.
- Saka Y, Naruse T, Kato A, et al. Thiamine status in end-stage chronic kidney disease patients: a single center study. Int Urol Nephrol 2018; 50 (10): 1913-8.
- Oshvandi K, Kavyannejad R, Borzuo SR, Gholyaf M. High-flux and low-flux membranes: efficacy in hemodialysis. Nursing and midwifery studies 2014; 3 (3): e21764.
- Ubukata M, Amemiya N, Nitta K, Takei T. Serum thiamine values in end-stage renal disease patients under maintenance hemodialysis. International Journal or Vitamin and Nutrition Research 2016; 85 (56): 348-55.
- Таширова О.А., Раменская Г.В., Власов A.M., Хаитов М.Р. Разработка и валидация методики количественного определения тиамина в плазме крови методом жидкостной хроматографии с масс-детектором. Химико-фармацевтический журнал 2012; 46 (12): 46-8.
- Jankowska М, Rudnicki-Velasquez Р, Storoniak Н, et al. Thiamine Diphosphate Status and Dialysis-Related Losses in End-Stage Kidney Disease Patients Treated with Hemodialysis. Blood Purif 2017; 44: 294-300.
- Fouque D, Vennegoor M, Ter Wee P, et al. EBPG guidelines on nutrition 4: recommendation for vitamins, minerals and trace elements administration in MHD patients. Nephrol Dial Transplant 2007; 22 (2): 62-70.


