Успешное лечение больного с гигантской посттравматической грыжей правого купола диафрагмы
Автор: Юрасов А.В., Хабарова Е.В., Гусев Е.Ю., Горчаков В.К., Лысенко М.В.
Журнал: Хирургическая практика @spractice
Рубрика: Клинические случаи, дискуссии
Статья в выпуске: 4, 2014 года.
Бесплатный доступ
Представлен случай успешного хирургического лечения больного с гигантской правосторонней посттравматической грыжей диафрагмы с дислока- цией в плевральную полость желудка, печеночного изгиба ободочной кишки, петель тонкой кишки и практически всей печени (кроме II и III сегментов) с оттеснением ткани легкого до уровня IV межреберья. Показанием к операции послужил повышенный риск ущемления транслоцированных органов брюшной полости в дефекте диафрагмы и гнойно-воспалительных процессов в компрессированной доле правого легкого. В качестве доступа выбрана срединная лапаротомия, позволившая выполнить низведение печени в брюшную полость и ушивание дефекта в диафрагме. При выборе доступа учитывался механизм формирования грыжи, не предопределявший развития плотных сращений между легким и поверхностью печени. Продемонстрирована целесообразность и необходимость оперативного лечения больных с посттравматическими грыжами диафрагмы, несмотря на отсутствие жалоб и кажущееся отсутствие клинической симптоматики.
Посттравматическая грыжа диафрагмы, хирургическое лечение
Короткий адрес: https://sciup.org/142211607
IDR: 142211607 | УДК: 616.34-007.43-089.85:611.26
Текст научной статьи Успешное лечение больного с гигантской посттравматической грыжей правого купола диафрагмы
Причиной развития посттравматических грыж диафрагмы служит ее повреждение в результате открытой или закрытой травмы груди и живота [1 - 4]. Разрывы диафрагмы выявляются в 0,8 - 6,5% [2, 5 - 8] случаев закрытой торакоабдоминальной травмы и часто остаются незамеченными. Дислокация органов брюшной полости в плевральную может произойти в различные, иногда длительные, сроки после повреждения диафрагмы [5, 9 - 15]. Это определяется постепенным увеличением размеров дефекта и разностью давлений в брюшной и плевральной полостях [13, 16]. Клиническая симптоматика диафрагмальных грыж обусловлена нарушением деятельности перемещенных органов брюшной полости, а также сдавлением легкого или смещением средостения [10].
Повреждения диафрагмы чаще всего локализуются в области сухожильного центра или по линии прикрепления к ребрам [17]. Правосторонняя локализация дефекта встречается лишь в 11 - 14% наблюдений [2, 18], что связано с расположением печени [18 - 21].
Важность своевременной диагностики и планового оперативного лечения данного заболевания обусловлена функцио- нальными нарушениями работы органов, выходящих в грыжу, и высоким риском развития осложнений [22]. При развитии последних летальность достигает 30-50% [3].
Оперативное лечение показано в связи с риском ущемления в дефекте диафрагмы транслоцированных органов брюшной полости и опасностью развития гнойно-воспалительного процесса в компрессированной доле правого легкого с исходом в фиброз.
Вмешательство выполнено под общей комбинированной внутривенной анестезией с интубацией трахеи и искусственной вентиляцией легких. В качестве доступа выбрана верхне-
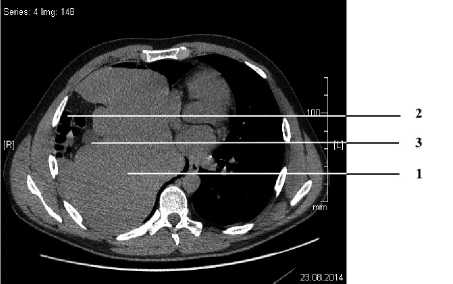
Рис. 1. Компьютерная томограмма грудной клетки больного З. при поступлении (поперечный срез):
1 – печень
2 – печеночный изгиб ободочной кишки
3 – желчный пузырь
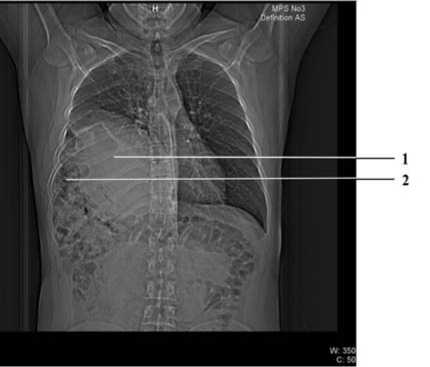
Рис. 2. Компьютерная томограмма грудной клетки больного З. при поступлении (фронтальный срез): 1 – печень
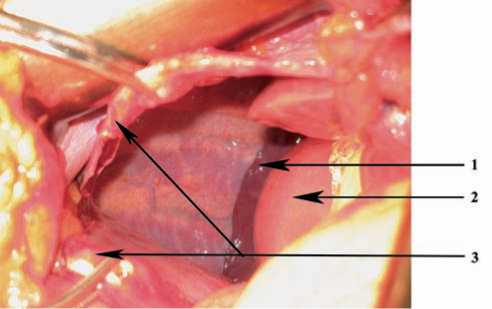
Рис. 3. В правом куполе диафрагмы округлый дефект до 12 см в диаметре.
Почти вся печень в правом гемитораксе:
1 – край легкого
2 – печень
3 – дефект в диафрагме (дополнительно рассечен)

щью с диафрагмальной поверхности (рис. 4). При наблюдении цвет печени не изменился. Дефект диафрагмы ушит отдельными швами. Предварительно установлен дренаж в правую плевральную полость в задний реберно-диафрагмальный синус, подключен к аппарату активной аспирации. Дренаж в надпеченочное пространство справа.
Ближайший послеоперационный период без осложнений. Дыхание проводится симметрично, справа несколько ослаблено, хрипы не выслушиваются. Дыхательной недостаточности не отмечено. Больной выписан на 8-е сутки после операции. На контрольных рентгенограммах на 2, 3 сутки после операции контуры диафрагмы четкие, ровные, положение ее в нормальной анатомической позиции, латеральные плевральные синусы свободны, отмечен неоднородный участок консолидации легочной паренхимы вследствие инфильтративных изменений в проекции S10 правого легкого, на всем остальном протяжении легочные поля прозрачны. Контрольная компьютерная томография на 7 сутки после операции: диафрагма расположена нормально, в правом легком очаговых и инфильтративных изменений нет, органы брюшной полости расположены обычно (рис. 5). При исследовании функции внешнего дыхания отмечено увеличение объема форсированного выдоха с 90% до 105%, жизненной емкости легких — с 92% до 96%.
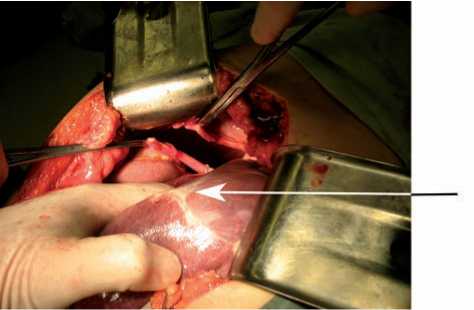
Рис. 4. Печень низведена в брюшную полость. Стрелкой указан фиброзный очаг в печени
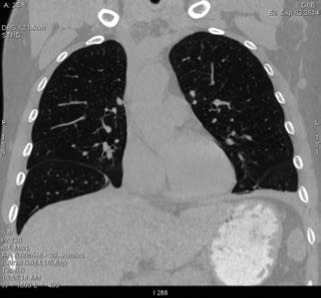
Рис. 5. Компьютерная томограмма грудной клетки больного З. на 7 сутки после операции (фронтальный срез)
Обсуждение
Несмотря на отсутствие жалоб и удовлетворительное самочувствие до операции, через неделю больным отмечено существенное улучшение свободы дыхания и ощущение полноты вдоха, что наглядно отражено при исследовании функции внешнего дыхания.
Анализируя течение болезни, данные иссле- дований и интраоперационные находки, сделан вывод о постепенном формировании грыжи, поскольку одномоментный разрыв диафрагмы с описанным массивным перемещением печени вряд ли остался бы незамеченным и наверняка сопровождался бы тяжелыми функциональными нарушениями. По-видимому, разрыв диафрагмы произошел в момент дорожнотранспортного происшествия с формированием гематомы в области VII сегмента печени, с дальнейшим исходом в фиброзный очаг (рис. 4), а перемещение органов в плевральную полость происходило постепенно под действием органических нарушений. Интересно отметить, что больной ежедневно в качестве упражнения стоял на голове по 15 минут. Исходя из этого механизма, а также отсутствия воспалительных изменений в легком, мы с высокой долей вероятности предполагали, что сращений между диафрагмальной поверхностью печени и висцеральной плеврой не будет. Это во многом определило оперативный доступ.
При выборе оперативного доступа мы исходили из необходимости полной коррекции выявленного состояния при обеспечении минимальной травматичности. Лапароскопический доступ был отвергнут в связи с большими сомнениями в возможности выведения печени лапароскопическими инструментами без ее травматизации. Мы предпочли верхнесрединную лапаротомию как универсальный доступ к органам брюшной полости, в том числе к печени. Не исключалась возможность при необходимости дополнительного выполнения торакотомии или перехода к торакофренолапаротомии с целью пособия для выведения печени. Торакотомия, торакофренолапарото-мия и другие варианты лапаротомного доступа в качестве первичного были отвергнуты в связи с существенной травматичностью и отсутствием преимуществ.
В ходе операции подтвердилась правильность выбора оперативного доступа. Он оказался адекватным для полноценной ревизии грыжевого мешка и мануального низведения печени в рассеченные грыжевые ворота. Ретроспективно нужно отметить, что низведение печени лапароскопическими инструментами (ретракторы, зажимы) технически было бы невыполнимо из-за массивности перемещаемого органа через относительно узкие грыжевые ворота и привело бы к травме печени.
Выводы
Оперативное лечение больных с посттравматическими грыжами диафрагмы абсолютно показано, несмотря на отсутствие жалоб и кажущееся отсутствие клинической симптоматики.
Ключевым моментом успешности хирургического лечения больных с посттравматическими грыжами диафрагмы является правильность выбора хирургического доступа. Основными требованиями является возможность адекватной коррекции заболевания при минимальной травматичности. Кроме того, необходимо учитывать и механизм травмы. Если механизм травмы не предопределяет развития плотных сращений между легким и поверхностью печени, то выполнение срединной лапаротомии вполне адекватно для коррекции данного заболевания.
Список литературы Успешное лечение больного с гигантской посттравматической грыжей правого купола диафрагмы
- Atoini F., Traibi A., Elkaoui H. et al. Missed right post-traumatic diaphragmatic injuries: a review of six cases//Rev. Pneumol. Clin. 2012. Vol. 68, №3. P. 185-193.
- Hanna W.C., Ferri L.E., Fata P. et al. The current status of traumatic diaphragmatic injury: lesson learned from 105 patients over 13 years//Ann. Thorac. Surg. 2008. Vol. 85. P. 1044-1048.
- Mihos P., Potaris K., Gakidis J. et al. Traumatic rupture of the diaphragm:experience with 65 patients//Injury. 2003. Vol. 34, №3. P. 169-172.
- Rajesh S., Sabaratnam S., Alan J.M. et al. Traumatic rupture ofdiaphragm//Ann. Thorac. Surg. 1995. Vol. 60. P. 1444-1449.
- Ермолова И.В., Абакумов М.М., Погодина А.Н. и др. Диагностикаи лечение разрывов диафрагмы при закрытой травме//Конгресс московских хирургов (тез. докл.). 2005. С. 174.
- Cupitt G.M., Smith M.B. Missed diaphragm rupture following blunttrauma//Anaesth. Intensive Care. 2001. Vol. 29. P. 292-296.
- Gelman R., Mirvis S.E., Gens D. Diaphragmatic rupture due to blunttrauma: sensitivity of plain chest radiographs//Am. J. Roentgenol. 1991.Vol. 51. P. 156.
- Adegboye V.O., Ladipo J.K., Adebo O.A. et al. Diaphragmatic injuries//Afr. J. Med. Sci. 2002. Vol. 31. P. 149-153.
- Lang M., Krumrey M.T., Roder J. et al. Late complications followingblunt abdominal and thoracic trauma: two case reports of a minimallyinvasive therapy//Chirurg. 2012. Vol. 83, №12. P. 1078-1081.
- Shreck G.L., Toalson T.W. Delayed presentation of traumatic ruptureof the diaphragm//J. Okla. Med. Assoc. 2003. Vol. 96. P. 181-183.
- Shugar I., Turcsanyi G., Vajda V. et al. Gastric wall necrosis owing toits incarceration through a rupture of the diaphragm into the left thoraciccavity//Mady. Seb. 2005. Vol. 58. P. 42-46.
- Nursal T.Z., Ugurlu M., Kologlu M. et al. Traumatic diaphragmaticHernias: a report of 26 cases//Hernia. 2001. Vol. 5, №1. P. 25-29.
- Al Skaini M.S., Sardar A., Haroon H. et al. Traumatic diaphragmatic hernia: delayed presentation with tension viscerothorax -lessons to learn//Ann. R. Coll. Surg. Engl. 2013. Vol. 95. P. 27-29.
- Маслов В.И., Тахтамыш М.А. Хирургическая тактика при осложненных травматических диафрагмальных грыжах//Хирургия. Журнал им. Н.И. Пирогова. 2004. №7. C. 26-31.
- Wright B.E., Reinke T., Aye R.W. Chronic traumatic diaphragmatic Hernia with pericardial rupture and associated gastroesophageal reflux//Hernia. 2005. Vol. 9, №4. P. 392-396.
- Thal E.R., Friese R.S. Traumatic rupture of the diaphragm//Mastery of Surgery, 5th ed. Philadelphia: Lippincott Williams & Wilkins, 2006. P. 634-641.
- Healy D.G., Veerasingam D., Luke D. et al. Delayed discovery of diaphragmatic injury after blunt trauma: report of three cases//Surg. Today.2005. Vol. 35. P. 407-410.
- Абакумов М.М., Ермолова И.В., Погодина А.Н. и др. Диагности-ка и лечение разрывов диафрагмы//Хирургия. 2000. №7. С. 28-33.
- Sacco R., Quitadamo S., Rotolo N. et al. Traumatic diaphragmaticrupture//Act. Biomed. Ataneo. Parmense. 2003. Vol. 2. P. 71-73.
- Schneider C., Tamme C., Scheidbach H. et al. Laparoscopicmanagement of traumatic ruptures of the diaphragm//Langenbeck's Arch.Surg. 2000. № 385. P. 118-123.
- Turhan K., Makay O., Cakan A.et al. Traumatic diaphragmatic rupture:look to see//Eur. J. Cardiothorac. Surg. 2008. Vol. 33. P. 1082-1085.
- Стониенко Б.А., Макаров В.И., Калинин О.Б. и др. Диагности-ка и хирургическая тактика при разрывах диафрагмы//БюллетеньВСНЦ COАМН. 2007. № 4(56). C. 101-106.


