Успешное лечение распространенного туберкулеза легких с одномоментной коррекцией медиастинальной легочной грыжи
Автор: Тарасов Р.В., Никитина Н.М., Асоян Г.А., Садовникова С.С., Багиров М.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 3 т.16, 2021 года.
Бесплатный доступ
Приводится наблюдение из практики -хирургическое лечение пациента с распространенным туберкулёзом лёгких со сформировавшейся обширной медиастинальной грыжей правого легкого, вследствие прогрессирующего сморщивания левого легкого. Пациент Б, 29 лет, болеет туберкулезом легких в течение 5 лет. Курс лечения неоднократно прерывал самостоятельно. Поступил с жалобами на кровохарканье, усиление одышки. Пациенту выполнена трансстернальная окклюзия левого главного бронха и трансперикардиальная окклюзия левой легочной артерии с одномоментной пластикой переднего средостения сетчатым имплантом на 1 этапе. С целью уменьшения левого гемиторакса и усиления корригирующего эффекта на медиастинальную грыжу выполнена экстраплевральная торакопластика с резекцией I-V рёбер со стороны ранее выполненной окклюзии на 2 этапе.
Транстернальная окклюзия главного бронха, полимерный сетчатый имплант, фиброзно-кавернозный туберкулез, медиастинальная грыжа, клинический случай
Короткий адрес: https://sciup.org/140261818
IDR: 140261818 | DOI: 10.25881/20728255_2021_16_3_106
Successful treatment of advanced pulmonary tuberculosis with simultaneous correction of mediastinal pulmonary hernia
An observation from practice is given - surgical treatment of a patient with widespread pulmonary tuberculosis with an extensive mediastinal hernia of the right lung, due to progressive wrinkling of the left lung. Patient B, 29 years old, suffered from pulmonary TB for 5 years. The course of treatment was repeatedly interrupted independently. He was admitted with complaints of hemoptysis, increased shortness of breath. The patient underwent transsternal occlusion of the left main bronchus and transpericardial occlusion of the left pulmonary artery with simultaneous plastic surgery of the anterior mediastinum with a mesh implant at stage 1. In order to reduce the left hemithorax and enhance the corrective effect on the mediastinal hernia, extrapleural thoracoplasty was performed with resection of the I-V ribs from the side of the previously performed occlusion at stage 2.
Текст научной статьи Успешное лечение распространенного туберкулеза легких с одномоментной коррекцией медиастинальной легочной грыжи
Актуальность
В настоящее время доля фиброзно-кавернозного туберкулеза легких составляет 9,3 на 100 000 населения в РФ [1]. При значительной распространенности процесса операцией выбора у данной группы пациентов является пневмонэктомия [2]. После выполнения пневмонэктомий в 81,1% развивается постпневмонический синдром, наиболее частым проявлением которого является формирование медиастинальной легочной грыжи. У неоперированных больных медиастинальная легочная грыжа формируется вследствие прогрессивного сморщивания одного из легких (фиброзно-кавернозный, цирротический туберкулез). Значительное пере-растяжение легочной ткани приводит к дыхательной недостаточности и прогрессированию туберкулеза в очагах, особенно, если патологический процесс располагается в сместившихся в противоположный гемиторакс отделах [3].
Прогрессирующее течение фиброзно-кавернозного туберкулеза легких в ряде случаев осложняется эмпиемой плевры, что значительно утяжеляет состояние пациента и течение основно- го процесса. Основная и ведущая роль в лечении эмпиемы плевры принадлежит хирургическим методам лечения, направленным на ликвидацию гнойного очага, устранение бронхоплеврального сообщения (при наличии эмпиемы плевры с бронхоплевральным свищем). В литературе широко представлены методы хирургического лечения эмпиемы плевры, направленные на эвакуацию гнойного содержимого из плевральной полости [4]. При тотальном поражении легкого в сочетании с эмпиемой плевры, в том числе с бронхоплевральными свищами, радикальным методом хирургического лечения является трансстернальная окклюзия главного бронха, приводящая к постоянной окклюзии пораженного легкого. Операция предложена еще в 1961 г. P. Abruzzini [5] и модернизирована в 1964 г. Л.К. Богушем — добавлением широкого вскрытия перикарда и пересечением легочной артерии с формированием ее культи [6]. При наличии бронхоплевральных осложнений данная операция является эффективнее стандартной плевропневмонэктомии, т.к. выполняется в неин-фицированном пространстве.
Пациент Б., 29 лет, туберкулёзом лёгких болеет в течение 5 лет, исходная форма — фиброзно-кавернозный туберкулёз левого лёгкого в фазе инфильтрации и обсеменения. Лечение получал нерегулярно. Обратился за помощью с жалобами на кровохарканье, усиление одышки. Пациент самостоятельно обратился в ФГБНУ «Центральный научно-исследовательский институт туберкулеза» (ЦНИИТ). Госпитализирован для проведения хирургического лечения. На момент поступления при аускультации дыхание проводится во все отделы справа, слева в нижних отделах ослабленное с жестким оттенком, в верхних отделах не прослушивается. При сравнительной перкуссии справа по всем легочным полям ясный легочной звук, слева притупление в нижних отделах, в верхних отделах тимпанит. Последний эпизод кровохарканья был 1 неделю назад, в плевке — алая кровь. Частота дыхательных движений 22/мин. Частота сердечных сокращений — 70/мин. Артериальное давление 120/80 мм рт. ст. Пациент кахексичен, индекс массы тела 15 кг/м2.

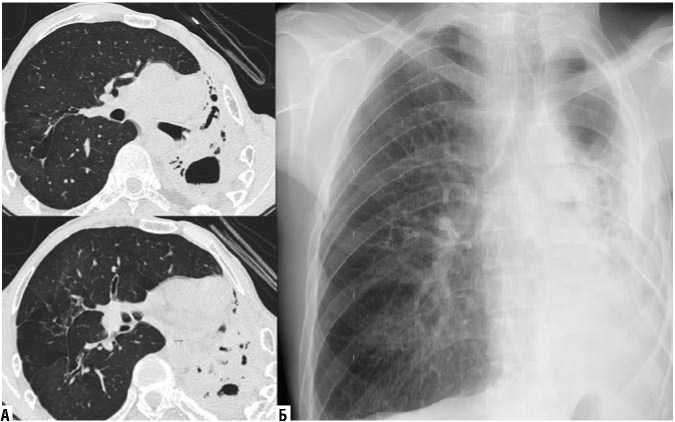
По данным рентгенографии (РГ) и компьютерной томографии (КТ) органов грудной клетки (ОГК) при поступлении: левое легкое безвоздушно, отмечается тотальная консолидация лёгочной ткани, на ее фоне разнокалиберные каверны, максимальный размер каверн до 87,5 мм х 51,0 мм, просветы деформированных бронхов, в нижней доле включения кальция. Передняя медиастинальная легочная грыжа правого легкого до уровня левой среднеключичной линии (Рис. 1).
Установлен диагноз: фиброзно-кавернозный туберкулез левого легкого. МБТ(-). Эмпиема плевры слева. Медиастинальная грыжа правого легкого. Кровохаркание, ДН 2. Кахексия.
Учитывая рецидивирующее кровохарканье, разрушенное левое легкое, длительный срок лечения, с целью исключения бронхоплеврального сообщения и одновременной коррекцией медиастинальной грыжи правого лёгкого пациенту выполнена трансстернальная окклюзия левого главного бронха и трансперикардиальная окклюзия левой ветви легочной артерии (ТСОЛГБ и ТПЛЛА) с передней медиастинопласти-кой сетчатым имплантом со стороны правого легкого.
После выполнения срединной стернотомии в переднем средостении определяется обширная лёгочная грыжа. Медиастинальная грыжа слева от-сепарирована от перикарда в сторону. Выделен левый главный бронх, отсечен по устью, трахеобронхиальный дефект и дистальная культя бронха последовательно ушиты атравматическими швами. Вскрыт перикард, в аортокавальном промежутке выделена и легирована левая ветвь легочной артерии. Перикард ушит проленовым швом. Ткань единственного легкого вправлена в свой гемиторакс и выполнена передняя меди-астинопластика сетчатым имплантом путем фиксации последнего в области перикарда и загрудинно при ушивании грудины (Рис. 2). Длительность операции составила 175 мин. Кровопотеря 270 мл. Пациент в течение 2-х суток находился на прологнированой ИВЛ в связи с имеющейся дыхательной недостаточностью, вызванной основным процессом.
На 4 сутки с целью санации полости эмпиемы выполнено дренирование левой плевральной полости в надлопаточной области — получено гнойное содержимое, дренаж подключен к системе аспирации по Бюлау.
Б
Рис. 1. КТ (Б — слева) и рентгенографическое (А — справа) исследования при поступлении.
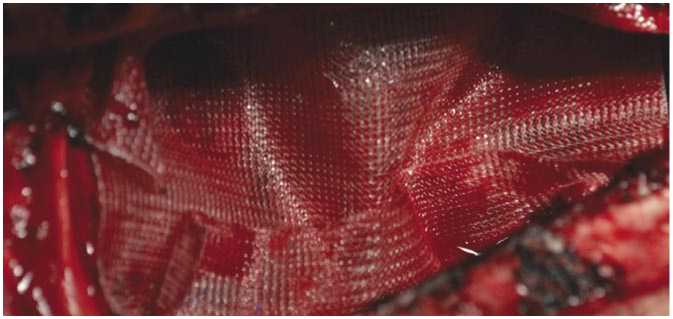
Рис. 2. Интраоперационная картина: положение сетчатого импланта.
Пациенту проводились ежедневные перевязки в виде санации содержимого полости эмпиемы и введения в полость растворов антисептиков.
При РГ и КТ ОГК, выполненных через 1 месяц после операции: левое лёгкое коллабировано, безвоздушно. В левой плевральной полости определяется газовый пузырь и организующийся выпот. Так же определяется санированная каверна верхней доли коллабиро-ванного левого легкого, дренированная дренажной трубкой. Уменьшение размеров передней МСГ до уровня левой парастернальной линии. В правом легком без динамики (Рис. 3).
Клинически прекратилось кровохарканье, уменьшилась одышка.
Через 6 месяцев: Учитывая положительную клиническую и рентгенологическую динамику, отрицатель- ный результат микробиологических методов (ПЦР, ЛЮМ) из экссудата плевральной полости, с целью уменьшения объема гемиторакса, созданию коллапсохирургического эффекта — пациенту выполнена отсроченная экс-траплеваральная торакомиопластика с резекцией I–V ребер и кавернопла-стикой слева).
На КТ ОГК и РГ ОГК после проведённого 2-го этапа лечения через 3 месяца: левый гемиторакс интенсивно затемнен, легкое не дифференцируется, в апикальном отделе плевральной полости мелкий газовый пузырек. Органы средостения в левой половине грудной полости, ротированы. В правом легком дополнительных очаговых и инфильтративных изменений не выявлено. Отмечается уменьшение медиастенальной грыжи правого лёгкого (Рис. 4).
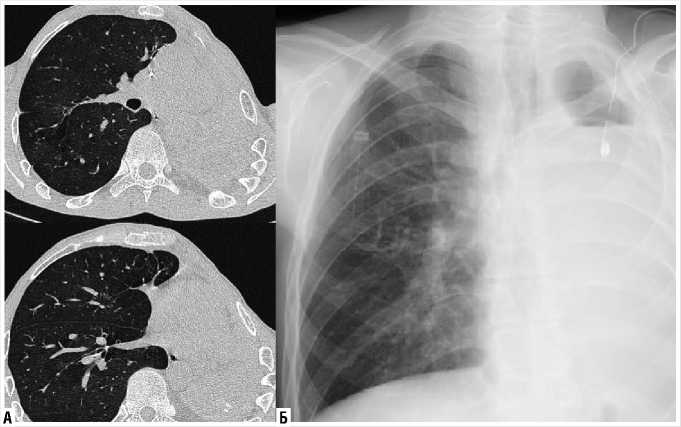
Рис. 3. КТ (А — слева) и рентгенографическое (Б — справа) исследования через 1 месяц после ТСОЛГБ и ТПЛЛА с установкой сетчатого импланта справа.
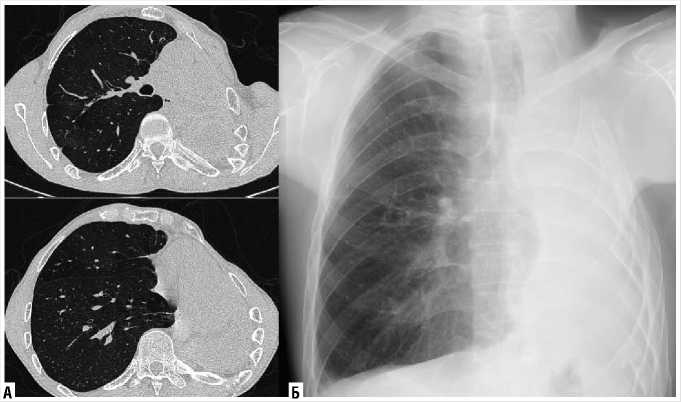
Рис. 4. КТ (А — слева) и рентгенографическое (Б — справа) исследования после проведённого 2-ого этапа лечения через 3 месяца.
Табл. 1. Динамика показателей ФВД на этапах лечения
|
Показатели ФВД % |
При поступлении |
1 этап |
Через 6 месяцев |
2 этап |
Через 3 месяца после |
|
FVC |
23,3% |
ТСТПОГБ ЛА слева с одномоментной пластикой переднего средостения с ПСИ |
30,9% |
ВАТС слева, экстраплеваральная торакопластика с резекцией I–V ребер c кавернопластикой |
34,7 |
|
FEV1 |
22,2% |
31,3% |
29,5% |
||
|
FVC/FEV1 |
94,3 |
100,3 |
88,1 |
||
|
pO 2 |
68 |
74 |
72 |
При сравнении показателей ФВД и газов крови до и после трансстернальной окклюзии главного бронха с пластикой средостения отмечается увеличение ЖЕЛ с 23,3% до 30,9%, что обусловлено снижением степени перерастяжения легочной ткани единственного лёгкого. Увеличение отношения ОФВ1/ЖЕЛ с 22,2% до 31,3%, объясняется уменьшением степени обструкции бронхов, смещенных при пере-растяжении. Улучшение показателей насыщения крови кислородом с 68 мм рт.ст. до 74 мм рт. ст. говорит об улучшении газообменной функции легких (табл. 1).
Пациент выписан в удовлетворительном состоянии для продолжения лечения по месту жительства. Через 2 года закончил курс терапии и вернулся к полноценному образу жизни.
Обсуждение
По данным литературы при цирротических изменениях одного из лёгких происходит смещение органов средостения в сторону фиброзной деформации, а после удаления пораженного лёгкого у больных смещение единственного лёгкого увеличивается. При этом в пере-растянутой легочной ткани происходит нарушение вентиляции и газообмена. [Евфимьевский В.П., 1970; Benhamed L., 2010; Пахомов Г.Л., 2015; Chae E.J., 2006]. Отдельное значение имеет наличие эмпиемы плевры, что препятствует выполнению резекционных операций, при этом риск несостоятельности культи главного бронха возрастает. Следовательно, необходимо использовать весь арсенал хирургических мероприятий, направленных на ликвидацию МСГ и профилактику прогрессирования туберкулеза.
Заключение
Данный пример демонстрирует эффективность предлагаемого этапного метода лечения распространенного туберкулеза легких, осложненного эмпиемой плевры и медиастинальной легочной грыжей остающегося легкого. Полученные данные демонстрируют стойкий эффект пластики, а также наглядно отражают изменения функциональных показателей, а именно значительное возрастание показателей оксигенации крови по сравнению с дооперационными. Данные рентгенологических исследований этого пациента указывают на уменьшение степени смещения органов средостения и сохранение размеров лёгочной грыжи не только в ранние сроки, но и через 3 месяца.
Соответствие нормам этики. Авторы подтверждают, что соблюдены права человека, принимавших участие в исследовании, включая получение информированного согласия.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
ВАРИАНТ АНАТОМИИ ЭКСТРАКРАНИАЛЬНОГО ОТДЕЛА ВНУТРЕННЕЙ СОННОЙ АРТЕРИИ
2017; 95(11): 36-40 (In Russ.)]
Список литературы Успешное лечение распространенного туберкулеза легких с одномоментной коррекцией медиастинальной легочной грыжи
- Нечаева О.Б. Эпидемическая ситуация по туберкулезу в России // Туберкулез и болезни легких. - 2018. - Т.96. - №8. - С.15
- Гиллер Д.Б., Гиллер Г.В., Глотов А.А. и др. Резекция единственного легкого в лечении двустороннего деструктивного туберкулеза // Туберкулез и болезни легких. - 2014. - №7. - С.31-39.
- Багиров М.А., Красникова Е.В., Эргешова А.Э. и др. Пластика переднего средостения во время пневмонэктомии как профилактика и лечение медиастинальных грыж у больных фиброзно-кавернозным туберкулезом лег ких // Туберкулез и болезни легких. - 2017. - Т.95. - №11. - С.36-40.
- Матвеев В.Ю., Хасанов Р.М., Бондарев А.В. и др. Метод временной окклюзии бронхов и его эффективность у больных эмпиемой плевры с бронхоплевральными свищами // Практическая медицина. - 2015. - №1. - С.124
- Abruzzini P. Trattamento chirurgico delle fistole broncho principale consecutive a pneumonectomia Per tuberculosi. СЫг Thorac. 1961; 14: 165-71.
- Богуш Л.К., Диденко В.Ф. Лечение больных туберкулезом с пострезекционными бронхиальными свищами. - Алма-Ата. - 1975.


