Узловая терапия - новая возможность лечения коморбидных заболеваний
Автор: Ширинский Валерий Степанович, Ширинский Иван Валерьевич
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Обзоры и лекции
Статья в выпуске: 4 т.29, 2014 года.
Бесплатный доступ
В обзоре данных литературы и материалах собственных исследований обcуждаются некоторые аспекты проблемы терапии синтропных коморбидных заболеваний. Приводится патогенетическое обоснование использования препаратов, направленных на центральные межмолекулярные узлы, регулирующие процессы воспаления, липидного обмена, иммунные реакции у больных некоторыми аутоиммунными заболеваниями, характеризующимися высоким риском развития атеросклероза и его осложнений. На примерах использования фармакологического агониста PPARα фенофибрата, ингибитора ГМГ Ко А-редуктазы симвастатина у больных ревматоидным артритом (РА), остеоартритом (ОА), псориазом показана их клиническая эффективность и безопасность. Противовоспалительное действие в большинстве случаев ассоциировалось с липидкорригирующим и иммуномодулирующим эффектом. Обсуждаются данные о возможности применения селективных модуляторов NF-κB, обладающих плейотропными фармакологическими свойствами, в лечении коморбидной патологии при некоторых аутоиммунных ревматических заболеваниях. Анализируются данные литературы об использовании ингибитора фосфодиэстеразы-4 рофлумиласта в лечении коморбидной патологии у больных хронической обструктивной болезнью легких (ХОБЛ). Делается вывод, что использование лекарственных препаратов, направленных на межмолекулярные узлы-мишени, - один из перспективных, патогенетически обоснованных подходов фармакотерапии синтропных коморбидных заболеваний.
Коморбидность, синтропии, симвастатин, фенофибрат, ревматоидный артрит, остеоартрит, псориаз, рофлумиласт
Короткий адрес: https://sciup.org/14919974
IDR: 14919974 | УДК: 616-085:
Hub therapy as a new opportunity for treatment of comorbid diseases
In this review we discuss literature data and our own findings regarding treatment of syntropic comorbid diseases. We propose a pathogenetic rationale for the use of drugs targeting central intermolecular hubs linking inflammation, lipid homeostasis, and immune responses in patients with several autoimmune disorders complicated by accelerated atherosclerosis. We provide examples of successful and safe use of PPARa agonist fenofibrate and HMG CoA inhibitor simvastatin in patients with rheumatoid arthritis, osteoarthritis, and psoriasis. Anti-inflammatory action of these drugs was accompanied by lipid-modulating and immune modulating effects. Data on selective inhibition of NF-κB in several autoimmune disorders associated with comorbidities are reviewed. We also analyzed literature data on the use of a phosphodiesterase 4 inhibitor roflumilast in COPD-associated comorbid diseases. In conclusion, the use of drugs directed at intermolecular hub targets is a promising and pathogenetically based approach to the treatment of syntropic comorbid diseases.
Текст научной статьи Узловая терапия - новая возможность лечения коморбидных заболеваний
Согласно данным ВОЗ, 89% бремени болезни (индекс DALY) приходится на 15 основных заболеваний человека (сердечно-сосудистые, опухолевые, респираторной системы и др.), большинство которых являются заболеваниями хроническими неинфекционными, мультифак-ториальной природы (ВОЗ) [63]. Преобладающие причины смерти населения (96%) также вызваны этими заболеваниями, что в итоге наносит громадный экономический ущерб обществу. Так, по подсчетам специалистов, потери валового внутреннего продукта (ВВП) в России из-за высоких показателей DALY составили в 2011 г. 491 млрд долларов [9]. Сложность проблемы заключается в том, что у современного больного с хроническим мультифакториальным заболеванием типичной клинической картиной считается полипатия (коморбидность) [20].
Число пациентов с коморбидной патологией неуклонно растет во всем мире (с 42% в 1988–1994 гг. до 58% в 2003–2008 гг.) [63]. У 80% пожилых людей имеется 3 и более заболеваний, и это приводит к еще большему увеличению смертности, бремени болезни, финансовых затрат [1].
Особое место среди коморбидных заболеваний принадлежит синтропиям – “семейству” болезней, отличительной чертой которых являются наличие общих генов предрасположенности к заболеваниям, сходные эпигенетические и патогенетические механизмы [10]. Так, у больных с наиболее распространенными заболеваниями суставов (ОА и РА) число коморбидных заболеваний в возрасте 40 лет и старше превышает 3–4, а в структуре преобладают ишемическая болезнь сердца (ИБС), артериальная гипертензия, сахарный диабет и метаболичес- кий синдром [8, 39]. Есть основания считать, что сочетание перечисленных заболеваний относится к синтроп-ным коморбидным болезням [10, 20]. Неизбежная полипрагмазия синтропий обосновывает необходимость разработки новых подходов к их лечению. Одним из таких подходов является применение препаратов, способных модулировать центральные метаболические узлы (hub), участвующие в регуляции воспаления, липидного и углеводного обмена и др. [20]. В обзоре будут представлены материалы собственных исследований и данные литературы, посвященные научному и экспериментальному обоснованию, результатам клинического применения препаратов, обладающих плейотропным фармакологическим действием при некоторых синтропиях.
Некоторые общие патогенетические характеристики синтропий
Характерной чертой синтропий является определенное этиологическое и патогенетическое сходство [10, 20]. Можно предположить, что общность звеньев патогенеза, присущая синтропным коморбидным заболеваниям, носит универсальный характер и соответствует основным принципам общей патологии и системной биологии [11, 43]:
– возникновение, развитие и исходы заболеваний человека, их сочетания подчиняются общим закономерностям – типовым патологическим процессам (острое и хроническое воспаление, дистрофии и др.), их взаимным комбинациям; морфологической основой полипатий чаще всего является хроническое системное воспаление [2];
– патогенез одного заболевания, коморбидных заболеваний связан с изменениями универсальных сетевых процессов, происходящих на геномном, молекулярном, клеточном уровнях, которые приводят к поражению различных органов-мишеней;
– новые свойства сложных биологических систем (эмерджентность), характерные для полипатий, невозможно объяснить только с точки зрения их составляющих (отдельных болезней).
Эти положения являются ключевыми в системной биологии и медицине и считаются фундаментальной основой понимания развития синтропий. При этом следует помнить, что метаболические сети – это группы физически взаимодействующих белков, углеводов, липидов и др., которые функционируют совместно и координированно, контролируя взаимосвязанные процессы в организме. Графически сети могут быть представлены в виде совокупности узлов (hub), связанных друг с другом ориентированными (фермент – субстрат, ген – белок и др.) и неориентированными ребрами [4]. Выделяют центральные, имеющие большее количество связей, и периферические, имеющие меньшее количество связей, узлы сети.
Хорошо изучены такие центральные узлы межмолекулярных взаимодействий, как глюкокортикоидные рецепторы, рецепторы витамина D, метилтрансфераза ДНК, NF – кB, PPAR и ряд других [20]. Узлы разнородны по своей структуре: рецепторы клеточной поверхности, внутриклеточные рецепторы, ферменты, ионные каналы и др., однако все они обладают некоторыми сходными свойствами:
– центральные межмолекулярные узлы регулируют взаимосвязь различных путей метаболизма, воспаления, иммунных реакций и др.;
– изменение активности центральных узлов способствует развитию коморбидной патологии;
– узлы являются потенциальной терапевтической мишенью, и их модуляция может обеспечить многоцелевые эффекты, в том числе при коморбидной патологии.
Результатом вмешательств на такие узловые элементы при использовании агонистов или антагонистов является плейотропное фармакологическое действие (противовоспалительное, иммуномодулирующее, липидкор-ригирующее, антиангиогенное, противоостеопоретичес-кое и др.), приводящее в итоге к формированию клинического улучшения не только основного, но и сопутствующих заболеваний. Приведем примеры обоснования узловой фармакотерапии и ее эффективности при некоторых аутоиммунных заболеваниях с высоким риском развития атеросклероза и его последствий.
Актуальность проблемы аутоиммунных заболеваний и атеросклероза
Распространенность таких органонеспецифических аутоиммунных заболеваний, как РА, ОА и псориаз, достигает 14% населения [22, 29, 44]. Несмотря на большое число предложенных методов лечения, включая биологические препараты, у значительной части больных они не приводят к улучшению качества жизни, снижению риска ранней нетрудоспособности и смертности. Так, показано, что пятилетняя выживаемость больных РА сопоставима с выживаемостью пациентов, страдающих ишемической болезнью сердца и лимфогранулематозом [49].
Основной причиной высокой смертности больных аутоиммунными заболеваниями является раннее формирование и ускоренное прогрессирование коморбидной патологии – атеросклеротического поражения сосудов, обусловливающего развитие инфаркта миокарда, инсульта, застойной сердечной недостаточности и внезапной смерти [25, 35, 52]. РА, ОА и псориаз являются независимыми предикторами сердечно-сосудистых заболеваний [36, 41, 64]. Очевидно, что поиск методов профилактики и лечения кардиоваскулярных осложнений является не менее актуальной проблемой, чем разработка новых эффективных методов фармакотерапии самих болезней. Тем более, существующие в настоящее время методы системной терапии РА, ОА и псориаза не способны в достаточной мере снижать риск развития сердечно-сосудистых заболеваний или повышают его.
Установлено, что при хроническом воспалении изменения в иммунной системе сопряжены с изменениями липидного обмена в крови, печени, жировой и других тканях. Обсуждаются различные механизмы интеграции метаболизма липидов и иммунного ответа, в частности, связанные с активностью гидроксиметилглутарил-КоА-редуктазы (ГМГ Коэ А-редуктазы), синтезом холестерина, продуктов его промежуточного обмена [37] и актив- ностью ядерных рецепторов, активируемых пероксисомным пролифератором (peroxisome proliferator-activated receptors (PPAR) [61]. Предполагается, что эта взаимосвязь лежит в основе общности патогенеза аутоиммунных заболеваний и атеросклероза (синтропия), а ГМГ Коэ А-ре-дуктаза и PPAR являются потенциальными терапевтическими мишенями [18, 55].
Противовоспалительные и иммуномодулирующие свойства статинов обосновывают их применение у больных РА и псориазом
Липидкорригирующее действие статинов, их профилактическое и лечебное действие известно давно в результате большого числа хорошо проведенных клинических исследований, представленных в оригинальных статьях и обзорах [21, 26, 51]. Мы кратко охарактеризуем только холестериннезависимые, открытые совсем недавно свойства статинов, сославшись на основополагающие обзоры данных литературы [18].
Установлено, что в основе холестериннезависимого действия статинов лежит снижение синтеза промежуточных продуктов метаболизма холестерина, в частности, геранил-геранил пирофосфата (GGPP) и фарнезил пирофосфата (FPP). Присоединение гидрофобных молекул GGPP и FPP к белкам называется прениляцией (изопре-ниляцией). Прениляции подвержены белки, содержащие карбокситерминальную последовательность CaaX (где С – цистеин, а – алифатическая аминокислота и Х – любая аминокислота). В геноме человека содержатся гены более 100 известных и гипотетических СааХ-содержащих протеинов. Из них около 40 принадлежат к семейству малых ГТФаз, которые выполняют функцию внутриклеточных молекулярных переключателей. К ним относятся белки cell division cycle 42 (CDC42), RAC и гомолог RAS. Благодаря ГТФазам, статины способны оказывать противовоспалительное действие, изменять содержание и функциональные свойства фагоцитирующих клеток, различных субпопуляций Т-лимфоцитов, влиять на хемотаксис и молекулы клеточной адгезии. Помимо этого, пренили-рованные протеины оказывают иммуномодулирующее действие, влияя на подвижность лейкоцитов, захват, процессинг и презентацию антигена, активацию, пролиферацию и цитокинпродуцирующую функцию Т-лимфоцитов и др.
Следует отметить, что несмотря на противоречивость некоторых данных о противоспалительных и иммуномодулирующих свойствах статинов вследствие использования различных препаратов статинов и различных моделей, в целом выявляется их противовоспалительное и умеренное имуносупрессивное действие. Эти данные послужили основой для проведения ряда работ, в которых изучалась эффективность статинов при экспериментальных моделях аутоиммунных заболеваний у животных (аутоиммунные артриты, энцефаломиелиты и др.) [18]. В большинстве исследований было показано как профилактическое, так и лечебное противовоспалительное действие статинов, и это побудило инициировать работы, посвященные изучению эффективности и безопасности применения статинов у больных с различными аутоим- мунными заболеваниями, в частности РА.
Эффективность и безопасность применения статинов у больных РА
McCarey et al. провели рандомизированное, плацебо-контролируемое, 6-месячное исследование эффективности и безопасности аторвастатина у больных с активным РА. Было выявлено умеренное снижение индекса активности болезни (Disease Activity Index with 28 joint count, DAS28) на 0,5 [48].
Нами были проведены исследования клинической эффективности и безопасности симвастатина при активном РА [16, 57]. В исследование было включено 49 пациентов с активным РА, из которых 33 больных принимали симвастатин, а 16 – плацебо. Прием больными РА симвастатина в дозе 40 мг ежедневно на фоне стандартных DMARD уменьшал к концу 12-й недели лечения выраженность воспаления в суставах: число припухших суставов и острофазовые показатели, что свидетельствовало о клинической эффективности препарата. Клинический эффект симвастатина ассоциировался со снижением спонтанной и коллаген II индуцированной пролиферации МНК ПК, сывороточного ИЛ-17 [15, 16]. Показано, что модулирующее действие статинов на антигенспецифичес-кую продукцию ряда цитокинов обусловлено уменьшением содержания промежуточных продуктов синтеза холестерина изопреноидов [15]. Важно отметить, что противовоспалительное действие симвастатина при РА сопровождалось повышением содержания в ПК холестерина антиатерогенных субфракций липопротеинов, уменьшением содержания холестерина проатерогенных субфракций липопротеинов, иммунологических маркеров атеросклероза – С-реактивного белка (СРБ) и интерлейкина-6 (ИЛ-6), что свидетельствует об антиатерогенном действии препарата [17].
Эффективность и безопасность применения симвастатина у больных псориазом
В пилотное открытое исследование было включено 27 пациентов с умеренным и тяжелым вульгарным псориазом, 15 из которых принимали ежеденевно симвастатин в дозе 40 мг в течение 8 недель [19, 56]. Контрольная группа из 12 больных получала местное лечение. Обе группы были сопоставимы по полу, возрасту, длительности заболевания и показателю распространенности и тяжести псориаза PASI.
На 8-й неделе терапии в опытной группе выявлено статистически значимое улучшение PASI по сравнению с группой контроля. У 40% больных, принимавших симвастатин, на 8-й неделе лечения врачом было зарегистрировано полное/почти полное очищение кожи, в то время как в контрольной группе частота этого события достигала 15%.
Препарат хорошо переносился больными. Один больной преждевременно выбыл из исследования из-за выраженной головной боли, которая была расценена как следствие приема симвастатина.
Клинический эффект от приема симвастатина был ассоциирован с достоверным повышением уровня циркулирующего IL-10, но не IL-17 и IL-1. Важно отметить, что в опытной группе пациентов к концу лечения зарегистрировано повышение в сыворотке крови холестерина ряда субфракций липопротеинов высокой плотности.
Изменений содержания холестерина других субфракций липопротеинов в динамике после лечения симвастатином не выявлено [19].
Таким образом, полученные данные демонстрируют эффективность узловой терапии при использовании симвастатина – ингибитора ключевого фермента синтеза холестерина ГМГ Коэ А-редуктазы у больных РА и псориазом. Важно отметить, что селективное влияние препарата приводило к многоцелевым фармакологическим эффектам: противовоспалительно- му, иммуномодулирующему и липидкорриги-рующему только вследствие того, что фермент выполняет функцию центрального узла межмолекулярных взаимодействий. Механизм плейотропного действия симвастатина обусловлен снижением уровня промежуточных продуктов синтеза холестерина изопреноидов.
Другая перспектива лечения аутоиммунных заболеваний с высоким риском развития атеросклероза связана с применением агонистов PPAR- α фибратов, в частности – фенофибрата.
Противовоспалительные, липидкорриги-рующие свойства агонистов PPAR-α фибратов
PPAR – субсемейство ядерных рецепторов, отвечающих за внутриклеточную передачу сигналов от гормонов и других молекул. Они напрямую связываются с дезоксирибонуклеиновой кислотой (ДНК), регулируют экспрессию генов, выполняя роль факторов транскрипции белков, участвующих в реализации воспалении, липидном обмене, ангиогенезе и др. Фибраты и фенофибрат, относящийся к последнему поколению этой группы соединений, представляют собой фармакологические агонисты PPAR α . Ли-пидмодулирующие, противовоспалительные и иммуномодулирующие свойства фибратов описаны нами ранее [55], здесь мы ограничимся лишь основополагающими сведениями.
Липидмодулирующие свойства фибратов, выявленные у больных с традиционными факторами риска сердечно-сосудистых заболеваний, предполагают возможность улучшения липидного профиля при назначении препаратов и у больных РА. Хотя содержание триглицеридов в меньшей степени ассоциировано с риском сердечно-сосудистых заболеваний у больных РА, чем у людей без РА [53], можно предположить, что индуцированное фено-фибратом снижение уровня триглицеридов способно улучшать прогноз. Более того, в одном исследовании было показано, что при терапии фибратами снижение уровня адо№№М№№«№Шй^
Агонисты PPARo
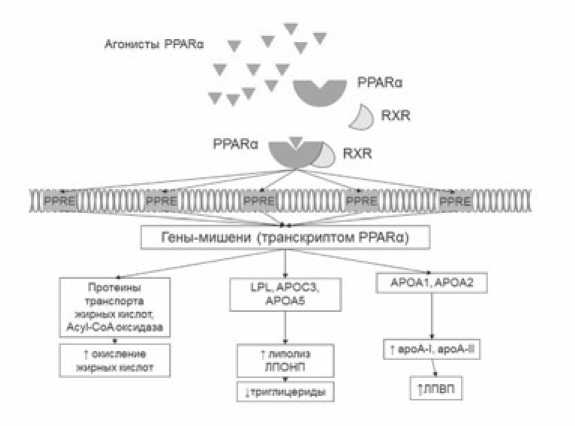
Рис. 1. PPARα и метаболизм липидов (адаптировано из: Shirinsky I.V., Shirinsky V.S. Targeting Nuclear hormone receptors: PPARalpha agonists as potential disease-modifying drugs for rheumatoid arthritis // Int. J. Rheumatol. – 2011. – Vol. 2011. – P. 937843)
k^j
- й а 1«-в ыигрещ* NF-cB
япиихе«к-в
Агонисты PPARa
AP.1
Трое крипто PW генсе еодируюи^и
гм I
Воспаление и разрушение сустава
Moneeww тмоч«й «V»
MW*i(CaX 2 NOowreie i
OOM1 VCAM-1)
•Ускоренный атеросклероз
Рис. 2. Гипотетическая модель PPARα-индуцированных противовоспалительных эффектов при РА (адаптировано из: Shirinsky I.V., Shirinsky V.S. Targeting nuclear hormone receptors: PPARalpha agonists as potential disease-modifying drugs for rheumatoid arthritis // Int. J. Rheumatol. – 2011. – Vol. 2011. – P. 937843)
триглицеридов является единственным параметром, ассоциированным с уменьшением риска коронарной болезни сердца [59]. Другой липидной мишенью фибратов являются липопротеиды высокой плотности (ЛПВП), содержание которых снижено при РА [45] и, по данным множества исследований, является предиктором сердечно-сосудистых катастроф [42].
Действие агонистов PPARα на провоспалительные маркеры изучалось в ряде экспериментальных моделей. Было показано, что агонисты PPARα подавляют активность индуцибельной синтазы оксида азота в макрофа- гах мыши [28] и экспрессию VCAM-1 в эндотелиальных клетках [47]. В клетках гладких мышц аорты человека агонисты PPARα уменьшают IL-1-индуцированную продукцию IL-6, простагландина и экспрессию циклооксигеназы-2 (ЦОГ-2) [58]. Помимо этого, лиганды PPARα приводят к TNF-α и IFN-γ индуцированному апоптозу макрофагов человека [27].
Первые доказательства противовоспалительного действия агонистов PPAR α in vivo у человека получены в исследованиях на пациентах с гиперлипидемией и метаболическим синдромом. Терапия фенофибратом приводит к уменьшению содержания в плазме IL-6, фибриногена и СРБ у пациентов с гиперлипидемией [58]. В исследовании, проведенном на больных с гиперлипопротеинеми-ей IIb и атеросклерозом, лечение микронизированным фенофибратом вызывало уменьшение содержания сывороточных TNF- α и IFN- γ [46]. Эти результаты были подтверждены данными плацебо-контролируемого исследования, показавшего уменьшение содержания СРБ и IL-6 после терапии фенофибратом [24]. Важно отметить, что противовоспалительные эффекты фенофибрата были независимы от его влияния на метаболизм липидов и глюкозы.
В некоторых работах изучались молекулярные механизмы противовоспалительного действия агонистов PPAR α . Показано, что PPAR α подавляет воспаление, уменьшая активность AP-1 и NF-кB в клетках гладкой мышцы аорты человека [32, 58]. Другим молекулярным механизмом противовоспалительных эффектов агонистов PPAR α является индукция экспрессии ингибитора NF-кB, выявленная в культурах гладких мышц аорты человека и гепатоцитах человека [33]. Обобщенные фармакологические эффекты фенофибрата, послужившие обоснованием применения препарата у больных РА и ОА, схематично представлены на рисунках 1, 2.
PPAR α образует гетеродимеры с ретиноидным RXR. Эти гетеродимеры связываются с PPRE, что приводит к повышению экспрессии ряда генов, участвующих в метаболизме липидов. Результатом является увеличение окисления жирных кислот, уменьшение содержания триглицеридов и повышение уровня ЛПВП. RXR – ретиноидный рецептор X; PPRE – элементы ответа на пероксисомный пролифератор; ЛПВП – липопротеин высокой плотности.
PPAR α уменьшает транскрипционную активность NFкB напрямую, индуцируя транскрипцию IкB или ингибируя миграцию NFкB в ядро. PPAR α также подавляет активность фактора транскрипции AP-1. Уменьшение активности NFкB и AP-1 приводит к уменьшению синтеза различных медиаторов, участвующих в поддержании воспаления в суставах и формировании атеросклеротической бляшки. NFкB: нуклеарный фактор кB, IкB: ингибитор кB, AP-1: активирующий протеин-1
Эффективность и безопасность применения фенофибрата у больных РА
В открытое плацебо-контролируемое исследование было включено 50 больных активным РА. Опытная груп- па состояла из 33 больных, контрольная группа – из 17 пациентов [14]. Базовые характеристики больных опытной и контрольной группы (пол, возраст, продолжительность болезни, препараты базисной терапии) не отличались. Пациенты основной группы получали помимо базисной терапии микроионизированный фенофибрат в суточной дозе 145 мг в течение 12 недель, пациенты группы контроля – только базисные препараты и плацебо. Первичная конечная точка – DAS28, вторичная ACR 20,50,70 – ответ.
Показано, что у пациентов, принимавших фенофиб-рат, начиная с 8-й недели лечения, регистрировалось достоверно более выраженное снижение интегрального показателя активности болезни DAS28. При анализе клинических компонентов DAS28 выявлено статистически значимое уменьшение всех параметров – числа припухших и болезненных суставов, общей оценки состояния здоровья пациентом. В группе фенофибрата умеренный ответ по критериям EULAR был зарегистрирован у 15 (60%) пациентов, ACR20, ACR50 и ACR70 – у 10 (40%), 4 (16%) и 1 (4%) больного соответственно. В контрольной группе умеренный EULAR-ответ развился у 3 (18,7%), ACR20, ACR50 и ACR70 – у 2 (12,5%), 0 (0%) и 0 (0%) пациентов, и эти показатели между группами статистически значимо отличались. Лечение фенофибратом было ассоциировано с достоверным уменьшением содержания биомаркеров активности воспаления и атеросклероза: сывороточного СРБ, IL-6, общего холестерина и триглицеридов. Зарегистрировано статистически значимое повышение уровня холестерина ЛПВП. Прием фенофибра-та не влиял на содержание циркулирующих эндотелиальных клеток-предшественников, IL-1, TNF- α , IL-17, IL-10, адипонектина и резистина. Серьезных нежелательных событий при приеме фенофибрата зарегистрировано не было.
Таким образом, результаты исследования демонстрируют другую эффективную возможность узловой терапии РА с высоким риском развития атеросклероза – применение агониста PPAR α фенофибрата, обладающего сходными со статинами плейотропными фармакологическими свойствами: противовоспалительными, липид-корригирующими и иммуномодулирующими. Мы провели исследование эффективности и безопасности фено-фибрата при другой воспалительной артропатии – эрозивном остеоартрите (ЭОА).
Эффективность и безопасность применения фенофибрата у больных ЭОА
ЭОА является субтипом генерализованного остеоартрита, сопровождающегося развитием системного воспаления, в развитии которого определенную роль играют провоспалительные цитокины и адипокины [23]. Учитывая тот факт, что противовоспалительное, липидкорри-гирующее и антиатерогенное действие агониста PPAR α фенофибрата было показано ранее, представлялось обоснованным изучить эффективность и безопасность фе-нофибрата в лечении больных и ЭОА [54].
В исследование “до–после” было включено 14 женщин с ЭОА, медиана возраста – 61,5 лет, которые получа- ли микронизированный фенофибрат в дозе 145 мг ежедневно в течение 12 недель. Первичной конечной точкой исследования был уровень боли, оцениваемый с помощью визуальной аналоговой шкалы ВАШ.
Установлено, что терапия фенофибратом приводит к статистически значимому уменьшению уровня боли и активности болезни, оцениваемой пациентом. Число припухших суставов к концу лечения не изменилось, наблюдалась тенденция к уменьшению количества болезненных суставов. Обращало на себя внимание достоверное снижение биомаркеров воспаления – содержания сывороточного СРБ и скорости оседания эритроцитов (СОЭ) в динамике после терапии фенофибратом. К концу терапии у 8 (57,14%) пациентов был зарегистрирован клинический ответ в соответствии с критериями OMERACT-OARSI.
Клинический эффект фенофибрата был сопряжен с уменьшением содержания в сыворотке крови общего холестерина и триглицеридов, IL-10. Другие лабораторные параметры не претерпели изменений. В динамике наблюдения пациентов не зарегистрировано нежелательных явлений.
Итак, прием фенофибрата больными ЭОА оказывает болеутоляющее действие. Анальгетический эффект фе-нофибрата ассоциирован с уменьшением лабораторных признаков системного воспаления. Применение фено-фибрата вызывает липидкорригирующий и иммуномодулирующий эффекты.
Таким образом, результаты исследований свидетельствуют о том, что у больных различными воспалительными артропатиями, псориазом – заболеваниями с высоким риском развития атеросклероза – терапия, направленная на изменение активности фермента ГМГ Коэ А-редуктазы, ядерного рецептора PPAR α , выполняющих функции центральных узлов межмолекулярных взаимодействий, эффективна и безопасна. Эффективность достигается в результате многоцелевого фармакологического действия, влияющего как на патогенез основного заболевания, так и на риск развития атеросклероза. Несмотря на то, что проведенные исследования являются предварительными, их результаты внушают оптимизм и определяют перспективу проведения более крупных рандомизированных испытаний эффективности узловой терапии при синтропных коморбидных заболеваниях, поиска новых межмолекулярных узлов – потенциальных терапевтических мишеней. К числу последних в последние годы относят ингибиторы NF-кB, фосфодиэстеразы 4, модуляторы метилирования ДНК, ацетилазы гистонов и др.
Примеры узловой терапии синтропных комор-бидных заболеваний другими препаратами
В этом разделе будут приведены примеры обоснования узловой терапии на основе других мишеней – нуклеарный фактор кB, ингибиторы фосфодиэстеразы 4, находящихся в различных стадиях разработки.
Нуклеарный фактор кB (NF-кB) является одним из главных транскрипционных факторов, отвечающих за адаптивные реакции клеток [5, 7, 30, 60], представляет собой семейство цитоплазматических белков, которые при стимуляции переходят в свободное состояние, перемещаясь в ядро, где проявляют активность, связываясь с промоторными участками более, чем 100 генов. NF-кB, являясь центральным узлом межмолекулярных взаимодействий, опосредует воспалительный и иммунный ответ, реакцию на вирусные инфекции, деление клеток и регуляцию апоптоза и др. [60].
Очевидно, что NF-кB играет важную роль в нормальном функционировании клетки, а нарушение функции NF-кB лежит в основе патогенеза многих воспалительных и опухолевых заболеваний, таких как РА, ОА, системная красная волчанка, спондилоартрит, атеросклероз, заболевания кишечника, астма, диабет 2-го типа, рак, болезнь Альцгеймера и др. и их сочетаний с другими заболеваниями [3, 31].
Большое количество исследований было посвящено изучению модуляции сигнальных путей NF-кB фармакологическими средствами. Оказалось, что многие давно применяемые препараты, включая нестероидные противовоспалительные и глюкокортикоиды, влияют на NF-кB [3, 5]. Необходимо помнить, что NF-кB играет важную физиологическую роль, и попытки подавлять активность фактора сопряжены с проблемой серьезных нежелательных эффектов. В настоящее время разрабатываются молекулы, способные селективно влиять на отдельные белки в сложном сигнальном каскаде с участием NF-кB, а также стратегии с антисенсной ДНК-терапией и влиянием на рибонуклеимновую кислоту (РНК; в этом направлении уже достигнуты определенные успехи. Использование селективных модуляторов NF-кB является отдаленной перспективой для лечения таких ревматических заболеваний, как ОА, РА, их сочетаний с атеросклерозом и другими заболеваниями [3].
По данным А.Л. Верткина [2] и других авторов [6], ХОБЛ часто сочетается с другими заболеваниями, в частности: с артериальной гипертонией в 85% случаев, атеросклерозом – в 64%, избыточным весом – в 39%. Есть основания считать, что патогенез некоторых коморбидных заболеваний при ХОБЛ сходен, и они относятся к числу синтропий [6]. Патогенетической основой синтропий при ХОБЛ является хронический воспалительный процесс, вовлекающий все структуры легочной ткани, в ряде случаев выходящий за рамки локального воспаления и приобретающий системный характер, при котором меняется клеточный и внеклеточный ансамбль воспаления. Напомним, что, по мнению В.А. Черешнева [13], хроническое системное воспаление (ХСВ) – это типовой, мульти-синдромный, патологический процесс, развивающийся при системном повреждении и характеризующийся тотальной воспалительной реактивностью эндотелиоцитов, плазменных и клеточных факторов крови, соединительной ткани, микроциркуляторными расстройствами в жизненно важных органах и тканях. Поэтому комплексная терапия коморбидных больных ХОБЛ включает в себя известные лекарственные средства, обладающие противовоспалительным эффектом, однако для уменьшения выраженности воспаления, протекающего в бронхах и склонного к системности, их назначения недостаточно. В последние годы разрабатываются и разрешены к при- менению новые более мощные противовоспалительные препараты, направленные на различные патогенетические мишени ХОБЛ. Они способны замедлить воспаление не только в бронхах и легких, но и приостановить вовлечение в системный воспалительный процесс других органов. Среди таких препаратов: ингибиторы фосфодиэстеразы-4, ингибиторы матриксной металлопротеазы-9, антагонисты хемокинов и цитокинов, ингибиторы ядер-ного фактора каппа-В, ингибиторы фактора некроза опу-холи-α и другие [40]. Нетрудно заметить, что среди перечисленных мишеней некоторые выполняют роль центральных узлов межмолекулярных взаимодействий (ФДЭ-4, NFkB).
Одним из препаратов этой группы является хорошо исследованный и зарегистрированный в Европе, США и РФ противовоспалительный препарат для перорального приема, ингибитор фосфодиэстеразы 4-го типа – роф-лумиласт (Даксас). Препарат обладает высокой селективностью действия и плейотропным фармакологическим эффектом. Многоцелевое действие достигается путем влияния на аденилатциклазную систему, которая осуществляет контроль над клеточными и гуморальными факторами воспаления, регулирует микробицидную активность, изменяет содержание сахара крови и др. [12, 38, 50, 62]. В ряде клинических исследований рофлумиласт продемонстрировал эффективность в отношении снижения частоты среднетяжелых и тяжелых обострений ХОБЛ, увеличения ОФВ1, снижения многих биомаркеров системного воспаления, в частности ФНО- α , ИЛ-1, ИЛ-6, С-РБ, ММП-9 и фибриногена [2, 12], что позволило включить препарат в обновленные рекомендации глобальной инициативы по обструктивному заболеванию легких (GOLD). Кроме того, в некоторых исследованиях при использовании рофлумиласта показана положительная клиническая динамика течения коморбидной патологии [2, 34, 38, 62], которая ассоциировалась с улучшением ряда лабораторных показателей, что в конечном итоге приводило к значительному улучшению качества жизни больных ХОБЛ.
Результаты этих исследований позволяют считать, что противовоспалительная терапия ХОБЛ у коморбидных пациентов с частыми обострениями и маркерами хронического системного воспаления может включать роф-лумиласт – современный препарат, профилактирующий развитие очередного обострения, снижающий риск декомпенсации не только основной, но и сопутствующей патологии, присутствующей у коморбидного больного ХОБЛ.
Заключение
Итак, одна из эффективных возможностей фармакотерапии синтропных коморбидных заболеваний – использование патогенетически обоснованных лекарственных препаратов, направленных на межмолекулярные узлы-мишени. Клиническая эффективность, многоцелевое действие, безопасность, фармакоэкономическое преимущество такой терапии является альтернативой полипрагмазии, неизбежной при полипатиях. Приведенные примеры результатов успешной узловой терапии комор- бидных заболеваний оптимистичны, однако потребуется еще досточно много времени и сил для проведения масштабных, рандомизированных клинических испытаний, которые позволят определить место такой терапии в лечении синтропной коморбидной патологии.
Список литературы Узловая терапия - новая возможность лечения коморбидных заболеваний
- Арьева Г.Т., Советкина Н.В., Овсянникова Н.А. и др. Коморобидные и мультиморбидные состояния в гериатрии (обзор)//Успехи геронтологии. -2011. -№ 4. -С. 612-619.
- Верткин А.Л., Скотников А.С., Губжокова О.М. Коморбидность при хронической обструктивной болезни легких: роль хронического воспаления и клинико-фармакологические ниши рофлумиласта//Лечащий врач. -2013. -№ 9. -С. 10-23.
- Головач И.Ю. Ядерный фактор κВ (NF-κB) как важный патогенетический фактор и новая мишень в лечении ревматических заболеваний//Рациональная фармакотерапия. -2012. -№ 3. -С. 45-51.
- Евин И.А. Сложные сети -новый инструмент изучения сложных систем//Сложные системы. -2013. -№ 2. -С. 66-74.
- Кайдашев И.П. NF-κB-сигнализация как основа развития системного воспаления, инсулинорензистентности, липотоксичности, сахарного диабета второго типа, атеросклероза//Международный эндокринологический журнал. -2011. -№ 3. -С. 35-42.
- Куценко М.А.,Чучалин А.Г. Парадигма коморбидности: синтропия ХОБЛ и ИБС//Российский медицинский журнал. -2014. -№ 5. -С. 389-392.
- Маянский А.Н., Маянский Н.А., Заславская М.И. Нуклеарный фактор κB и воспаление//Цитокины и воспаление. -2007. -№ 2. -С. 3-8.
- Мендель О.И., Наумов А.В., Верткин А.Л. и др. Остеоартроз и сердечно-сосудистые заболевания у лиц пожилого возраста: клинические и патогенетические взаимосвязи//Успехи геронтологии. -2010. -№ 2. -С. 304-313.
- Мосейко Е.Е. Оценка социальных и экономических потерь российского общества вследствие низкого уровня накопления капитала здоровья: методика QALY/DALY//Управление экономическими системами. -2013. -№ 5. -С. 34.
- Пузырев В. Генетический взгляд на феномен сочетанной патологии у человека//Мед. генетика. -2008. -№ 9. -С. 3-9.
- Саркисов Д.С., Пальцев М.А., Хитров Н.К. Общая патология человека. -М.: Медицина, 1997. -608 с.
- Синопальников А.И., Романовских А.Т. Рофлумиласт: новые возможности лечения ХОБЛ//Российский медицинский журнал. -2012. -№ 26. -С. 339.
- Черешнев В.А., Гусев Е.Ю., Юрченко Л.Н. Системное воспаление -миф или реальность?//Вестник Российской академии наук. -2004. -№ 3. -С. 219-227.
- Ширинский В.С., Половникова О.А., Калиновская Н.Ю. и др. Клиническая эффективность и безопасность применения агонистов рецепторов, активируемых пероксисомным пролифератором альфа, у больных ревматоидным артритом: открытое контролируемое исследование//Медицинская иммунология. -2014. -№ 1. -С. 71-80.
- Ширинский И.В., Желтова О.И., Соловьева Н.Ю. и др. Влияние статинов на пролиферацию лимфоцитов при ревматоидном артрите//Аллергология и иммунология. -2007. -№ 4. -С. 380-383.
- Ширинский И.В., Желтова О.И., Соловьева Н.Ю. и др. Эффективность и безопасность симвастатина при ревматоидном артрите -открытое контролируемое исследование//Медицинская иммунология. -2007. -№ 4-5. -С. 477-482.
- Ширинский И.В., Желтова О.И., Ширинский В.С. и др. Влияние симвастатина на активность болезни и содержание холестерина субфракций липопротеинов сыворотки крови у больных ревматоидным артритом//Терапевтический архив. -2008. -№ 3. -С. 63-65.
- Ширинский И.В., Козлов В.А., Ширинский В.С. Использование статинов -новый подход к терапии аутоиммунных заболеваний//Вестник РAМН. -2009. -№ 2. -С. 26-32.
- Ширинский И.В., Козлов В.А., Ширинский В.С. Коррекция липидного обмена и псориатического поражения кожи при использовании симвастатина//Российский журнал кожных и венерических болезней. -2007. -№ 6. -С. 29-31.
- Ширинский И.В., Ширинский В.С. Коморбидные заболевания -актуальная проблема клинической медицины//Сибирский медицинский журнал. -2014. -№ 1. -С. 7-12.
- Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S)//Lancet. -1994. -Vol. 344. -P. 1383-1389.
- Abdel-Nasser A.M., Rasker J.J., Valkenburg H.A. Epidemiological and clinical aspects relating to the variability of rheumatoid arthritis//Semin. Arthritis Rheum. -1997. -Vol. 27. -P. 123140.
- Anandarajah A. Erosive osteoarthritis//Discov. Med. -2010. -Vol. 9. -P. 468-477.
- Belfort R., Berria R., Cornell J. et al. Fenofibrate reduces systemic inflammation markers independent of its effects on lipid and glucose metabolism in patients with the metabolic syndrome//J. Clin. Endocrinol. Metab. -2010. -Vol. 95. -P. 829-836.
- Boehncke W.H., Boehncke S. Cardiovascular morbidity in psoriasis: epidemiology, pathomechanisms, and clinical consequences//G. Ital. Dermatol. Venereol. -2008. -Vol. 143. -P. 307-313.
- Chapman M.J. Are the effects of statins on HDL-cholesterol clinically relevant?//Eur. Heart J. -2004. -Vol.6. -P. C58-C63.
- Chinetti G., Griglio S., Antonucci M. et al. Activation of proliferator-activated receptors alpha and gamma induces apoptosis of human monocyte-derived macrophages//J. Biol. Chem. -1998. -Vol. 273. -P. 25573-25580.
- Colville-Nash P.R., Qureshi S.S., Willis D. et al. Inhibition of inducible nitric oxide synthase by peroxisome proliferator-activated receptor agonists: correlation with induction of heme oxygenase 1//J. Immunol. -1998. -Vol. 161. -P. 978-984.
- Das S.K., Farooqi A. Osteoarthritis//Best Pract. Res. Clin. Rheumatol. -2008. -Vol. 22. -P. 657-675.
- De Siervi A., De Luca P., Moiola C. et al. Identification of new Rel/NFkappaB regulatory networks by focused genome location analysis//Cell Cycle. -2009. -Vol. 8. -P. 2093-2100.
- De Winther M.P., Kanters E., Kraal G. et al. Nuclear factor kappaB signaling in atherogenesis//Arterioscler. Thromb. Vasc. Biol. -2005. -Vol. 25. -P. 904-914.
- Delerive P., De Bosscher K., Besnard S. et al. Peroxisome proliferator-activated receptor alpha negatively regulates the vascular inflammatory gene response by negative cross-talk with transcription factors NF-kappaB and AP-1//J. Biol. Chem. -1999. -Vol. 274. -P. 32048-32054.
- Delerive P., Gervois P., Fruchart J.C. et al. Induction of IkappaBalpha expression as a mechanism contributing to the anti-inflammatory activities of peroxisome proliferator-activated receptor-alpha activators//J. Biol. Chem. -2000. -Vol. 275. -P. 36703-36707.
- Field S.K. Roflumilast, a novel phosphodiesterase 4 inhibitor, for COPD patients with a history of exacerbations//Clin. Med. Insights. Circ. Respir. Pulm. Med. -2011. -Vol. 5. -P. 57-70.
- Gabriel S.E. Cardiovascular morbidity and mortality in rheumatoid arthritis//Am. J. Med. -2008. -Vol. 121. -P. S9-14.
- Gelfand J.M., Neimann A.L., Shin D.B. et al. Risk of myocardial infarction in patients with psoriasis//JAMA. -2006. -Vol. 296. -P. 1735-1741.
- Greenwood J., Steinman L., Zamvil S.S. Statin therapy and autoimmune disease: from protein prenylation to immunomodulation//Nat. Rev. Immunol. -2006. -Vol. 6. -P. 358-370.
- Growcott E.J., Spink K.G., Ren X. et al. Phosphodiesterase type 4 expression and anti-proliferative effects in human pulmonary artery smooth muscle cells//Respir. Res. -2006. -Vol. 7. -P. 9.
- Gullick N.J., Scott D.L. Co-morbidities in established rheumatoid arthritis//Best Pract. Res. Clin. Rheumatol. -2011. -Vol. 25. -P. 469-483.
- Hakim A., Adcock I.M., Usmani O.S. Corticosteroid resistance and novel anti-inflammatory therapies in chronic obstructive pulmonary disease: current evidence and future direction//Drugs. -2012. -Vol. 72. -P. 1299-1312.
- Jonsson H., Helgadottir G.P., Aspelund T. et al. Hand osteoarthritis in older women is associated with carotid and coronary atherosclerosis: the AGES Reykjavik study//Ann. Rheum. Dis. -2009. -Vol. 68. -P. 1696-1700.
- Kapur N.K., Ashen D., Blumenthal R.S. High density lipoprotein cholesterol: an evolving target of therapy in the management of cardiovascular disease//Vasc Health Risk Manag. -2008. -Vol. 4. -P. 39-57.
- Kholodenko B.N., Bruggeman F.J., Sauro H.M. Mechanistic and modular approaches to modeling and inference of cellular regulatory networks//Systems biology. -Berlin: Springer, 2005. -P. 143-159.
- Kurd S.K., Gelfand J.M. The prevalence of previously diagnosed and undiagnosed psoriasis in US adults: results from NHANES 2003-2004//J. Am. Acad. Dermatol. -2009. -Vol. 60. -P. 218-224.
- Lakatos J., Harsagyi A. Serum total, HDL, LDL cholesterol, and triglyceride levels in patients with rheumatoid arthritis//Clin. Biochem. -1988. -Vol. 21. -P. 93-96.
- Madej A., Okopien B., Kowalski J. et al. Effects of fenofibrate on plasma cytokine concentrations in patients with atherosclerosis and hyperlipoproteinemia IIb//Int. J. Clin. Pharmacol. Ther. -1998. -Vol. 36. -P. 345-349.
- Marx N., Sukhova G.K., Collins T. et al. PPARalpha activators inhibit cytokine-induced vascular cell adhesion molecule-1 expression in human endothelial cells//Circulation. -1999. -Vol. 99. -P. 3125-3131.
- McCarey D.W., McInnes I.B., Madhok R. et al. Trial of Atorvastatin in Rheumatoid Arthritis (TARA): double-blind, randomised placebo-controlled trial//Lancet. -2004. -Vol. 363. -P. 2015-2021.
- Pincus T., Brooks R.H., Callahan L.F. Prediction of long-term mortality in patients with rheumatoid arthritis according to simple questionnaire and joint count measures//Ann. Intern. Med. -1994. -Vol. 120. -P. 26-34.
- Sabatini F., Petecchia L., Boero S. et al. A phosphodiesterase 4 inhibitor, roflumilast N-oxide, inhibits human lung fibroblast functions in vitro//Pulm. Pharmacol. Ther. -2010. -Vol. 23. -P. 283-291.
- Sacks F.M., Pfeffer M.A., Moye L.A. et al. The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. Cholesterol and Recurrent Events Trial investigators//N. Engl. J. Med. -1996. -Vol. 335. -P. 1001-1009.
- Salmon J.E., Roman M.J. Subclinical atherosclerosis in rheumatoid arthritis and systemic lupus erythematosus//Am. J. Med. -2008. -Vol. 121. -P. S3-8.
- Semb A.G., Kvien T.K., Aastveit A.H. et al. Lipids, myocardial infarction and ischaemic stroke in patients with rheumatoid arthritis in the Apolipoprotein-related Mortality RISk (AMORIS) Study//Ann. Rheum. Dis. -2010. -Vol. 69. -P. 1996-2001.
- Shirinsky I.V., Shirinsky V.S. Treatment of erosive osteoarthritis with peroxisome proliferator-activated receptor alpha agonist fenofibrate: a pilot study//Rheumatol. Int. -2014. -Vol. 34. -P. 613-616.
- Shirinsky I.V., Shirinsky V.S. Targeting nuclear hormone receptors: PPARalpha agonists as potential disease-modifying drugs for rheumatoid arthritis//Int. J. Rheumatol. -2011. -Vol. 2011. -P. 937-843.
- Shirinsky I.V., Shirinsky V.S. Efficacy of simvastatin in plaque psoriasis: a pilot study//J. Am. Acad. Dermatol. -2007. -Vol. 57. -P. 529-531.
- Shirinsky I.V., Zheltova O.I., Solovyova N.Y. et al. Changes in disease activity, cytokine production, and proliferation of peripheral blood mononuclear cells in patients with rheumatoid arthritis after simvastatin treatment//Scand. J. Rheumatol. -2009. -Vol. 38. -P. 23-27.
- Staels B., Koenig W., Habib A. et al. Activation of human aortic smooth-muscle cells is inhibited by PPARalpha but not by PPARgamma activators//Nature. -1998. -Vol. 393. -P. 790-793.
- Straczek C., Tafflet M., Barberger-Gateau P. et al. Do lipids and apolipoproteins predict coronary heart disease under statin and fibrate therapy in the primary prevention setting in community-dwelling elderly subjects? The 3C Study//Atherosclerosis. -2011. -Vol. 214. -P. 426-431.
- Vallabhapurapu S., Karin M. Regulation and function of NF-kappaB transcription factors in the immune system//Ann. Rev. Immunol. -2009. -Vol. 27. -P. 693-733.
- Varga T., Nagy L. Nuclear receptors, transcription factors linking lipid metabolism and immunity: the case of peroxisome proliferator-activated receptor gamma//Eur. J. Clin. Invest. -2008. -Vol. 38. -P. 695-707.
- Vollert S., Kaessner N., Heuser A. et al. The glucose-lowering effects of the PDE4 inhibitors roflumilast and roflumilast-N-oxide in db/db mice//Diabetologia. -2012. -Vol. 55. -P. 2779-2788.
- Wong C.Y., Chaudhry S.I., Desai M.M. et al. Trends in comorbidity, disability, and polypharmacy in heart failure//Am. J. Med. -2011. -Vol. 124. -P. 136-143.
- Van Halm V.P., Peters M.J., Voskuyl A.E. et al. Rheumatoid arthritis versus diabetes as a risk factor for cardiovascular disease, a cross sectional study. The CARRE Investigation.//Ann. Rheum. Dis. -2009. -Vol. 68(9). -P. 1395-1400.


