Валидация модели прогнозирования наличия тромбоза ушка левого предсердия у пациентов с неклапанной фибрилляцией предсердий
Автор: Белокурова А. В., Гизатулина Т. П., Хорькова Н. Ю., Мамарина А. В., Мартьянова Л. У., Горбатенко Е. А.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 2 т.38, 2023 года.
Бесплатный доступ
Цель: проверка ранее разработанной прогностической модели на тестовой выборке, включающей пациентов с неклапанной фибрилляцией предсердий (ФП).Материал и методы. Прогностическая модель была разработана ранее на обучающей выборке, включающей 638 пациентов с неклапанной ФП. В тестовую выборку вошли 175 отобранных случайным образом пациентов с неклапанной ФП, госпитализированных в 2018-2021 гг. в Тюменский кардиологический научный центр, с целью проведения радиочастотной аблации (РЧА) или электроимпульсной терапии (ЭИТ). Оценка качества прогностической модели проводилась с использованием ROC-анализа.Результаты. У пациентов обеих выборок с тромбозом ушка левого предсердия (УЛП) чаще встречалась артериальная гипертония, а также ишемическая болезнь сердца, застойная хроническая сердечная недостаточность (ХСН), персистирующая форма ФП. При сравнении эхокардиографических (ЭхоКГ) показателей у пациентов обучающей и тестовой выборок установлено, что пациенты с тромбом УЛП имели более выраженные структурные изменения полостей сердца и сходные изменения геометрии сердца: реже встречалась нормальная геометрия левого желудочка (ЛЖ) и чаще - эксцентрическая гипертрофия ЛЖ. Согласно результатам проведенного ранее ретроспективного анализа данных, независимыми предикторами тромбоза УЛП явились: персистирующая форма ФП, линейный размер левого предсердия (ЛП) и эксцентрическая гипертрофия ЛЖ. На основе полученных данных разработана модель прогнозирования тромбоза УЛП в виде уравнения, включающего 3 переменные. Точка отсечения, позволяющая рассчитать вероятность наличия тромбоза УЛП, равна 0,07. При применении данной модели на тестовой выборке площадь под кривой, полученной с помощью ROC-анализа, составила 0,750 (р function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Фибрилляция предсердий, тромбоз ушка левого предсердия, эксцентрическая гипертрофия левого желудочка, валидация
Короткий адрес: https://sciup.org/149142832
IDR: 149142832 | УДК: 616.125-005.6-037:616.12-008.313.2 | DOI: 10.29001/2073-8552-2023-38-2-180-187
Validation of a predictive model of the left atrium appendage thrombosis in patients with nonvalvular atrial fibrillation
Aim: To test the previously developed predictive model on a test set, including patients with non-valvular atrial fibrillation (AF).Material and Methods. A predictive model was previously developed on a training set of 638 patients with non-valvular AF. The test set included 175 randomly selected patients with non-valvular AF hospitalized at the Tyumen Cardiology Research Center for radiofrequency ablation (RFA) or electrical cardioversion in 2018-2021. The quality of the predictive model was assessed using ROC analysis.Results. Arterial hypertension, coronary heart disease, congestive chronic heart failure, and persistent AF were more common in patients of both sets with left atrial appendage (LAA) thrombosis. Patients of the training and test sets with LAA thrombus had more pronounced structural changes in the heart cavities and similar changes in the geometry of the heart: normal left ventricle (LV) geometry was less common and eccentric LV hypertrophy was more common. According to the results of a previous retrospective analysis of the data, independent predictors of LAA thrombosis were persistent type of AF, left atrium size, and eccentric LV hypertrophy. Based on the data gathered, a predictive model LAA thrombosis was developed as an equation that includes 3 variables. The cut-off point for calculating the probability of LAA thrombosis is 0.07. Applying this model on a test set showed the good quality of the model: the area under the curve obtained using ROC analysis was 0.750 (p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Валидация модели прогнозирования наличия тромбоза ушка левого предсердия у пациентов с неклапанной фибрилляцией предсердий
Фибрилляция предсердий (ФП) занимает первое место среди причин кардиоэмболического инсульта [1]. При этом одним из предикторов тромбоэмболических осложнений (ТЭО) у пациентов с ФП является наличие тромба в ушке левого предсердия (УЛП) [2].
Поскольку в настоящее время проведение визуализирующих методов для определения тромба УЛП доступно не во всех медицинских учреждениях, особенно амбулаторного типа, важной задачей является разработка скринингового теста, позволяющего быстро и эффективно предполагать наличие тромбоза УЛП. К скрининговым методам можно отнести прогностические модели, целью которых является повышение точности прогнозирования того или иного события у определенного пациента, что, в свою очередь, позволяет оптимизировать стратегию лечения и упростить работу клиницистов.
Одним из этапов создания прогностической модели является ее внешняя валидация, поскольку перед широким практическим применением модели исследователь должен убедиться в высокой точности прогнозирования не только на обучающей, но и на тестовой выборке пациентов.
Цель исследования: проверка ранее разработанной прогностической модели на тестовой выборке, включающей пациентов с неклапанной ФП, госпитализированных в Тюменский кардиологический научный центр в последующие годы для проведения радиочастотной аблации (РЧА) или электроимпульсной терапии (ЭИТ).
Материал и методы
При разработке модели в обучающую выборку включены 638 пациентов, госпитализированных для проведения катетерной аблации или плановой ЭИТ и вошедших в
«Регистр результатов чреспищеводной эхокардиографии (ЧпЭхоКГ) у пациентов с фибрилляцией предсердий» (свидетельство о государственной регистрации базы данных № 2017621476) с 2014 по 2017 гг. В тестовую выборку вошли 175 отобранных случайным образом пациентов с неклапанной ФП, госпитализированных в Тюменский кардиологический научный центр с целью проведения РЧА или ЭИТ в 2018–2021 гг.
Статистическая обработка данных проводилась с использованием пакета IBM SPSS. Количественные показатели представлены средним значением и стандартным отклонением (M ± SD) при нормальном распределении, при другом распределении – медианой и межквартильным диапазоном (Me; Q1–Q3). Оценку соответствия распределения количественных показателей нормальному закону проводили с помощью критерия Колмогорова – Смирнова. Уровни значимости различий в двух группах при нормальном распределении количественных данных определяли t-критерием Стьюдента, при другом распределении – критерием Манна – Уитни. При сравнении ка- чественных признаков в группах использовали критерий χ2 или точный критерий Фишера. Для прогнозирования тромбоза УЛП на обучающей выборке ранее была построена модель логистической регрессии. Валидация прогностической модели проводилась на тестовой выборке с расчетом чувствительности, специфичности и площади под ROC-кривой (AUC). Значимыми считались различия показателей при p < 0,05.
Результаты
Для построения многофакторной модели прогнозирования наличия тромбоза УЛП были использованы данные обучающей выборки из 638 пациентов с неклапанной ФП, разделенных на группы: группа 1 ( n = 44) – с тромбозом УЛП, группа 2 ( n = 594) – без тромбоза УЛП. Валидация разработанной модели была проведена на тестовой выборке, в которую вошли 175 пациентов, в том числе 68 пациентов с тромбозом УЛП (группа 3) и 107 пациентов без тромбоза УЛП (группа 4). Клиническая характеристика пациентов обучающей и тестовой выборок представлена в таблице 1.
Таблица 1. Клиническая характеристика пациентов обучающей и тестовой выборок в зависимости от наличия или отсутствия тромбоза ушка левого предсердия
Table 1. Clinical characteristics of patients in the training and test sets depending on the presence or absence of LAA thrombosis
|
Показатели Parameters |
Обучающая выборка Training set ( n = 638) |
Тестовая выборка Test set ( n = 175) |
||
|
Группа 1: тромбоз УЛП есть Group 1: presence of LAA thrombosis ( n = 44) |
Группа 2: тромбоза УЛП нет Group 2: absence of LAA thrombosis ( n = 594) |
Группа 3: тромбоз УЛП есть Group 3: presence of LAA thrombosis ( n = 68) |
Группа 4: тромбоза УЛП нет Group 4: absence of LAA thrombosis (107) |
|
|
Средний возраст, лет ( M ± SD ) Mean age, years |
58,7 ± 7,1 |
55,9 ± 9,1 |
59,40 ± 1,03 |
57,1 ± 0,91 |
|
Пол: Gender: – мужской, n (%) male, n (%) – женский, n (%) female, n (%) |
30 (68) 14 (32) |
370 (62) 224 (38) |
44 (64,7) 24 (35,3) |
67 (62,6) 40 (37,4) |
|
ИМТ ( M ± SD ) BMI ( M ± SD ) |
33,9 ± 6,0* |
31,1 ± 5,3 |
31,79 ± 0,58 |
30,59 ± 0,41 |
|
АГ, n (%) AH, n % |
42 (95)* |
470 (79) |
65 (95,6)# |
91 (85) |
|
ИБС, n (%) IHD, n (%) |
31 (70,5)* |
313 (53) |
45 (66,2)# |
44 (41,1) |
|
ИМ, n (%) MI, n (%) |
4 (9) |
26 (4) |
3 (4,4) |
3 (2,8) |
|
ХСН застойная, n (%) CHF, n (%) |
10 (23)* |
49 (8) |
65 (97)# |
92 (86) |
|
ХБП, n (%) CKD, n (%) |
3 (7) |
17 (3) |
14 (20,6)# |
9 (8,6) |
|
ТЭО в анамнезе, n (%) TEE, n (%) |
2 (5) |
24 (4) |
1 (1,5) |
0 |
|
Форма ФП: Type of AF пароксизмальная, n (%) paroxysmal, n (%) персистирующая, n (%) persistent, n (%) |
14 (32)* 30 (68,2)* |
398 (67) 196 (33,0) |
17 (25)# 51 (75)# |
73 (68,2) 34 (31,8) |
|
СД, n (%) DM, n % |
4 (9) |
47 (8) |
10 (14,7) |
14 (13,1) |
|
Средний балл по шкале CHA2DS2-VASc ( M ± SD ) Mean CHA2DS2-VASc scores ( M ± SD ) |
2,1 ± 1,1* |
1,7 ± 1,2 |
2,42 ± 0,15# |
1,98 ± 0,11 |
Окончание табл. 1
End of table 1
|
Показатели Parameters |
Обучающая выборка Training set ( n = 638) |
Тестовая выборка Test set ( n = 175) |
||
|
Группа 1: тромбоз УЛП есть Group 1: presence of LAA thrombosis ( n = 44) |
Группа 2: тромбоза УЛП нет Group 2: absence of LAA thrombosis ( n = 594) |
Группа 3: тромбоз УЛП есть Group 3: presence of LAA thrombosis ( n = 68) |
Группа 4: тромбоза УЛП нет Group 4: absence of LAA thrombosis (107) |
|
|
Средний балл по шкале HAS-BLED ( M ± SD ) Mean HAS-BLED scores ( M ± SD ) |
1,4 ± 0,7 |
1,2 ± 0,8 |
0,48 ± 0,07 |
0,33 ± 0,05 |
Примечание: УЛП – ушко левого предсердия, ИМТ – индекс массы тела, АГ – артериальная гипертензия, ИБС – ишемическая болезнь сердца, ИМ – инфаркт миокарда, ХСН – хроническая сердечная недостаточность, ХБП – хроническая болезнь почек (СКФ менее 60 мл/мин/1,73м2), ТЭО – тромбоэмболические осложнения, ФП – фибрилляция предсердий, СД – сахарный диабет, * – p < 0,05 между группами 1 и 2 в обучающей выборке, # – p < 0,05 между группами 3 и 4 в тестовой выборке.
Note: LAA – left atrial appendage, BMI – body mass index, AF – atrial fibrillation, AH – arterial hypertension, IHD – ischemic heart disease, MI – myocardial infarction, CHF – chronic heart failure, CKD – chronic kidney disease (creatinine clearance rate of < 60 mL/min), TEE – Thromboembolic event, AF – atrial fibrillation, DM – diabetes mellitus, * – p < 0.05 between groups 1 and 2 in the training set, # – p < 0.05 between groups 3 and 4 in the test set.
Группы с тромбозом УЛП в обеих выборках были сопоставимы по возрасту и полу. При сравнении внутри обеих выборок у пациентов с тромбозом УЛП чаще встречалась артериальная гипертония (АГ), ишемическая болезнь сердца (ИБС), застойная хроническая сердечная недостаточность (ХСН), персистирующая форма ФП; соответственно у них был выше средний балл по шкале CHA2DS2-VASc. В обучающей выборке пациенты с тромбозом УЛП имели выше индекс массы тела (ИМТ), в то время как у пациентов с тромбозом УЛП тестовой выборки была выше частота хронической болезни почек (ХБП). По частоте встречаемости ТЭО и сахарного диабета (СД), а также по риску кровотечений по шкале HAS-BLED статистически значимых различий выявлено не было.
При сравнении показателей трансторакальной ЭхоКГ у пациентов обучающей и тестовой выборок установлено, что пациенты с тромбозом УЛП имели статистически значимо большие диаметры обоих предсердий и желу- дочков сердца, у них была больше толщина межжелудочковой перегородки и задней стенки левого желудочка (ЛЖ), был выше индекс массы миокарда ЛЖ, более низкая фракция выброса ЛЖ. Выявлены сходные изменения геометрии сердца у пациентов с тромбозом УЛП обеих выборок: реже встречалась нормальная геометрия ЛЖ и чаще – эксцентрическая гипертрофия ЛЖ (табл. 2).
По результатам проведенного ранее на обучающей выборке ретроспективного анализа данных [ 3 ] были определены следующие независимые предикторы тромбоза УЛП: наличие персистирующей формы ФП, линейный размер левого предсердия (ЛП) и наличие эксцентрической гипертрофии ЛЖ (табл. 3).
На основе полученных данных была разработана модель прогнозирования тромбоза УЛП в виде уравнения, включающего 3 независимые переменные. Точка отсечения для вероятности наличия тромбоза УЛП, позволяющая классифицировать пациента в группу риска тромбоза УЛП, равна 0,07.
Таблица 2. Показатели трансторакальной эхокардиографии у пациентов обучающей и тестовой выборок с тромбозом ушка левого предсердия и без него
Table 2. Echocardiographic parameters of patients in the training and test sets depending on the presence or absence of LAA thrombosis
|
Показатели Parameters |
Обучающая выборка Training set ( n = 638) |
Тестовая выборка Test set ( n = 175) |
||
|
Группа 1: тромбоз УЛП есть Group 1: presence of LAA thrombosis ( n = 44) |
Группа 2: тромбоза УЛП нет Group 2: absence of LAA thrombosis ( n = 594) |
Группа 3: тромбоз УЛП есть Group 3: presence of LAA thrombosis ( n = 68) |
Группа 4: тромбоза УЛП нет Group 4: absence of LAA thrombosis ( n = 107) |
|
|
Диаметр ЛП, мм LAD, mm |
45,5 ± 4,9* |
41,5 ± 4,1 |
43,9 ± 4,4# |
41,1 ± 4,9 |
|
Диаметр ПЖ, мм RVD, mm |
26,9 ± 2,8* |
25,5 ± 2,2 |
27,4 ± 3,3# |
26,8 ± 3,0 |
|
Объем ПП, мл RA volume, ml |
31,8 ± 9,0* |
25,3 ± 6,4 |
63,2 ± 24,2# |
48,8 ± 17,5 |
|
КСД ЛЖ, мм ESD, mm |
36,3 ± 7,2* |
33,3 ± 3,9 |
34,5 ± 4,9# |
30,9 ± 4,7 |
|
КДД ЛЖ, мм EDD, mm |
53,0 ± 7,5* |
49,3 ± 4,0 |
50,6 ± 4,7# |
48,4 ± 5,4 |
|
МЖП, мм IVSd, mm |
11,9 ± 2,2* |
11,1 ± 1,4 |
12,0 ± 2,0# |
11,1 ± 1,9 |
Окончание табл. 2
End of table 2
|
Показатели Parameters |
Обучающая выборка Training set ( n = 638) |
Тестовая выборка Test set ( n = 175) |
||
|
Группа 1: тромбоз УЛП есть Group 1: presence of LAA thrombosis ( n = 44) |
Группа 2: тромбоза УЛП нет Group 2: absence of LAA thrombosis ( n = 594) |
Группа 3: тромбоз УЛП есть Group 3: presence of LAA thrombosis ( n = 68) |
Группа 4: тромбоза УЛП нет Group 4: absence of LAA thrombosis ( n = 107) |
|
|
ЗС ЛЖ, мм PW, mm |
10,8 ± 1,3* |
10,1 ± 1,0 |
10,2 ± 1,0# |
9,8 ± 1,3# |
|
ИММ ЛЖ, г/м2 LVMI, g/m2 |
115,6 ± 32,3* |
96,7 ± 20,0 |
105,7 ± 18,7# |
89,8 ± 22,7 |
|
Фракция выброса ЛЖ, % EF, % |
53,8 ± 11,5* |
60,0 ± 6,4 |
58,2 ± 6,6# |
64,1 ± 5,9 |
|
Относительная толщина стенки, мм RWT, mm |
0,4 ± 0,1 |
0,4 ± 0,1 |
0,40 ± 0,05 |
0,40 ± 0,07 |
|
Типы геометрии сердца, n (%): Нормальная геометрия, n (%) Normal geometry, n (%) |
10 (22,7)* |
294 (49,5) |
20 (29,4)# |
48 (44,9) |
|
Концентрическое ремоделирование, n (%) Concentric remodeling, n (%) |
11 (25) |
184 (31) |
22 (32,4) |
33 (30,8) |
|
Концентрическая гипертрофия, n (%) Concentric hypertrophy, n (%) |
13 (29,6) |
98 (16,5) |
12 (17,6) |
14 (13,1) |
|
Эксцентрическая гипертрофия, n (%) Eccentric hypertrophy, n (%) |
10 (22,7)* |
18 (3) |
14 (20,6)& |
12 (11,2) |
Примечание: УЛП – ушко левого предсердия, ЛП – левое предсердие, ПЖ – правый желудочек, ПП – правое предсердие, ЛЖ – левый желудочек, КСД ЛЖ – конечно-систолический диаметр левого желудочка, КДД ЛЖ – конечно-диастолический диаметр левого желудочка, МЖП – межжелудочковая перегородка, ЗС ЛЖ – задняя стенка левого желудочка, ИММ ЛЖ – индекс массы миокарда ЛЖ. Различия показателей статистически значимы между пациентами с и без тромбоза УЛП ( p < 0,05): * – в обучающей выборке, # – в тестовой выборке, & – p < 0,1.
Note: LAA – left atrial appendage; LA – left atrium, LAD – left atrium diameter, RVD – right ventriculum diameter, RAV – right atrium volume; ESD – end-systolic dimension, EDD – end-diastolic dimension, IVSd – interventricular septum end-diastolic thickness, PW – posterior wall thickness, LVMI – left ventriculum mass index, EF – ejection fraction, RWT – relative wall thickness. Differences in parameters are statistically significant between patients with and without LAA thrombosis ( p < 0.05), * – for the training set, # – for the test set, & – p < 0.1 for trend.
Таблица 3. Независимые предикторы тромбоза ушка левого предсердия
Table 3. Independent predictors of left atrial appendage thrombus
|
Независимые предикторы Independent predictors |
B |
Критерий Вальда Wald criterion |
ОШ OR |
95% ДИ для ОШ 95% CI |
р |
|
|
Персистирующая форма ФП Persistant AF |
0,91 |
4,14 |
2,49 |
1,03 |
6,00 |
0,042 |
|
Диаметр ЛП, мм LA diameter, mm |
0,15 |
8,68 |
1,16 |
1,05 |
1,28 |
0,003 |
|
Эксцентрическая гипертрофии ЛЖ Eccentric hypertrophy |
1,44 |
7,41 |
4,22 |
1,50 |
11,91 |
0,006 |
|
Константа Constant |
–10,61 |
24,09 |
– |
– |
– |
< 0,001 |
Примечание: УЛП – ушко левого предсердия, ФП – фибрилляция предсердий, ЛП – левое предсердие, ЛЖ – левый желудочек, В – коэффициент регрессионного уравнения, отражающий влияние соответствующих предикторов на зависимую переменную, ОШ – отношение шансов, ДИ – доверительный интервал.
Note: LAA – left atrial appendage, AF – atrial fibrillation, LA – left atrium, LV – left ventriculum, B - coefficient of the regression equation, reflecting the influence of the corresponding predictors on the dependent variable, OR – odd ratio, CI – confidence interval.
Если числовое значение вероятности наличия тромба в УЛП ≥ 0,07, пациента относили к группе высокого риска наличия тромбоза; если < 0,07 – к группе низкого риска. При оценке качества данной модели с помощью ROC-анализа площадь AUC составила 0,763 (р < 0,001), чувствительность – 75,8%, специфичность – 72,2% (рис. 1).
Для оценки эффективности прогностической модели мы применили полученную модель на тестовой выборке. На основании расчетов, выполненных с применением модели (табл. 4), количество положительных результатов составило 79, а отрицательных – 93. При сопоставлении расчетных и фактических данных количество истинно положительных составило 47, а ложноположительных – 32, т. е. положительная предсказывающая ценность состави- ла 59,5%. Количество истинно отрицательных результатов составило 75, а ложноотрицательных – 18, т. е. отрицательная предсказывающая ценность составила 80,6%. Предсказывающая точность равна 70,9%.
Проведенный ROC-анализ по оценке качества модели на тестовой выборке подтвердил ее хорошее качество: площадь под ROC-кривой составила 0,750 (р < 0,001), чувствительность – 72,3%, специфичность – 71% (рис. 2).
Таким образом, проведенное исследование доказало валидность разработанной ранее модели прогнозирования тромбоза УЛП на сходной тестовой выборке пациентов с неклапанной ФП и подтвердило ее хорошее качество и удобство в рутинной клинической практике.
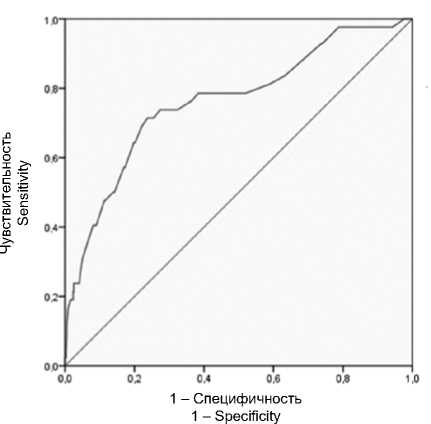
Рис. 1. Результаты ROC-анализа, выполненного на обучающей выборке
Fig. 1. ROC analysis results for the training set
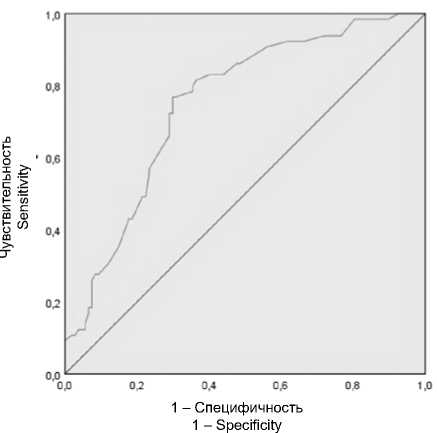
Рис. 2. Результаты ROC-анализа, выполненного на тестовой выборке
Fig. 2. ROC analysis results for the test set
Таблица 4. Результаты исследования точности модели прогнозирования тромбоза ушка левого предсердия
Table 4. Results of the analysis of the accuracy of the LAA thrombosis prediction model
|
Предсказанная вероятность Predicted probability |
Результаты ЧпЭхоКГ TEE results |
|
|
Тромб есть Presence of thrombosis |
Тромба нет Absence of thrombosis |
|
|
Тромб есть Presence of thrombosis |
47 пациентов (истинно положительный результат) 47 patients (true positive result) |
32 пациентов (ложноположительный результат) 32 patients (false positive result) |
|
Тромба нет Absence of thrombosis |
18 пациентов (ложноотрицательный результат) 18 patients (false negative result) |
75 пациентов (истинноотрицательный результат) 75 patients (true negative result) |
Примечание: ЧпЭхоКГ – чреспищеводная эхокардиография, УЛП – ушко левого предсердия.
Note: TEE – transesophageal echocardiography, LAA – left atrial appendage.
Обсуждение
В современной литературе встречаются данные о низкой чувствительности шкалы CHA2DS2-VASc в диагностике тромбов УЛП у пациентов низкого и среднего риска. Так, по данным K. Wasmer и соавт., 5 из 65 пациентов с тромбозом УЛП (7,7%) имели 0 баллов по шкале CHA2DS2-VASc [4]. Еще одним из таких примеров является опубликованное ранее исследование, где было выявлено, что среди пациентов с 1 баллом по шкале CHA2DS2-VASc у 13 был обнаружен тромб в УЛП, что составляет почти 30% от всех пациентов с тромбозом УЛП [5]. Указанные примеры свидетельствуют о необходимости создания более совершенного способа прогнозирования тромбоза УЛП у пациентов с неклапанной ФП.
В результате ретроспективного исследования была разработана прогностическая модель [3], позволяющая определить вероятность наличия тромбоза УЛП у пациентов с неклапанной ФП, направляемых на РЧА или ЭИТ, которая может быть применена в условиях недоступности ЧпЭхоКГ.
Часть предикторов, включенных в прогностическую модель, совпадают с данными современной литературы. В исследованиях D. Han и соавт. [6] и R. Tang и соавт. [7] увеличение диаметра ЛП ассоциировалось с повышением риска наличия тромбоза УЛП в 4,7 ( р = 0,011) и в 2,8 ( р = 0,021) раза соответственно. Причем в исследовании J. Chen и соавт. дилатация ЛП показала себя в качестве независимого предиктора тромбоза/спонтанно-го эхоконтрастирования и у пациентов низкого риска по шкале CHA2DS2-VASc [8].
Другим фактором риска наличия тромбоза УЛП в нашем исследовании явилась персистирующая форма ФП. Это согласуется с результатами исследования M. Cao и соавт., где наличие ФП в течение 7 и более дней повышало риск тромбоза УЛП в 2,2 раза (ОШ 2,201; 95% ДИ 1,418–3,415; р < 0,001) [9]. В метаанализе A. Lurie и соавт. было выявлено, что у пациентов с непароксизмальной ФП тромбы ЛП встречались в 4 раза чаще, чем у пациентов с пароксизмальной формой [10].
Третьим предиктором наличия тромбоза УЛП стала эксцентрическая гипертрофия миокарда ЛЖ.
Взаимосвязь гипертрофии ЛЖ с наличием ФП подтверждена во многих научных публикациях. Метаанализ, выполненный H. Xiang и соавт., показал, что у пациентов с гипертрофией ЛЖ чаще развивается ФП (ОР = 1,46; 95% ДИ 1,321,60), при этом после РЧА у пациентов с гипертрофией ЛЖ частота рецидивов выше, чем у пациентов без гипертрофии (ОР = 1,58; 95% ДИ 1,27–1,95) [11]. Подобные результаты были получены и в исследовании Y. Kinugasa и соавт., где наличие концентрической и эксцентрической гипертрофии ЛЖ ассоциировалось с высокой частотой ФП [12]. H. Kishima и соавт., в свою очередь, определили гипертрофию ЛЖ как фактор риска тромбоза УЛП [13].
При этом влияние того или иного типа ремоделирования ЛЖ на наличие тромба в УЛП у пациентов с неклапанной ФП остается не до конца изученным.
По нашим данным, эксцентрическая гипертрофия ЛЖ повышает риск тромбоза УЛП в 4,2 раза ( р = 0,006). Выявленная взаимосвязь может быть объяснена тем, что на фоне неполной систолы предсердий при ФП развивается дилатация полостей сердца, которая, в свою очередь, приводит к перегрузке объемом, формированию эксцентрической гипертрофии ЛЖ, а также выполнению условий триады Вирхова [14].
Совокупность выявленных нами факторов риска определяет простоту предложенного метода прогнозирования тромбоза УЛП, так как включает в себя клинические и ЭхоКГ показатели, доступные практически в каждом медицинском учреждении.
Поскольку разрабатываемые в настоящее время прогностические модели зачастую не подвергаются проверке [15], их использование может приводить к ошибочным результатам. Для того чтобы экстраполировать результаты нашего исследования на различные популяции, нами была выполнена проверка модели на тестовой выборке, в результате которой были полу- чены достаточно высокие чувствительность и специфичность.
Заключение
Проведение оценки качества модели прогнозирования тромбоза УЛП, разработанной на обучающей выборке, подтвердило ее хорошее качество на сходной тестовой выборке пациентов с неклапанной ФП, госпитализированных с целью проведения РЧА и плановой кардиоверсии. В то же время полученные результаты должны быть проверены на различных популяциях независимыми учеными.
Список литературы Валидация модели прогнозирования наличия тромбоза ушка левого предсердия у пациентов с неклапанной фибрилляцией предсердий
- Pillai A.A., Tadi P., Kanmanthareddy A. Cardioembolic Stroke. Treasure Island (FL): StatPearls Publishing; 2022. URL: https://www.ncbi.nlm.nih.gov/books/NBK536990 (28.12.2022).
- Zabalgoitia M., Halperin J.L., Pearce L.A., Blackshear J.L., Asinger R.W., Hart R.G. Transesophageal Echocardiographic Correlates of Clinical Risk of Thromboembolism in Nonvalvular Atrial Fibrillation. Journal of the American College of Cardiology. 1998;31:1622-1626. https://doi.org/10.1016/s0735-1097(98)00146-6.
- Gizatulina T.P., Khorkova N.Y., Belokurova A.V., Kharats V.E., Martyanova L.U. Prediction of left atrial appendage thrombosis in nonvalvular atrial fibrillation by means of predictors not related to CHA2DS2-VASc score. European Heart Journal. 2019;40(S1):ehz745.0624.
- Wasmer K., Köbe J., Dechering D., Milberg P., Pott C., Vogler J. et al. CHADS2 and CHA2DS2-VASc score of patients with atrial fibrillation or flutter and newly detected left atrial thrombus. Clin. Res. Cardiol. 2013;102(2):139-144. https://doi.org/10.1007/s00392-012-0507-4.
- Гизатулина Т.П., Хорькова Н.Ю., Мамарина А.В., Белокурова А.В., Мартьянова Л.У., Петелина Т.И. Биомаркеры фиброза в качестве предикторов тромбоза ушка левого предсердия у пациентов с неклапанной фибрилляцией предсердий. Российский кардиологический журнал. 2022;27(7):5092. https://doi.org/10.15829/1560-4071-2022-5092.
- Han D., Chu Y., Wu Y., Wang X. Determinants of left atrial thrombus or spontaneous echo contrast in nonvalvular atrial fibrillation. Thrombosis research. 2020;195:233-237. https://doi.org/10.1016/j.thromres.2020.07.055.
- Tang R., Dong J., Shang M., Du X., Yan X., Long D. et al. Impact of left atrium size on left atrial thrombus in patients with non-valvular persistent atrial fibrillation. Zhonghua Yi Xue Za Zhi. 2015;95(14):1083-1087. URL: https://pubmed.ncbi.nlm.nih.gov/26081209 (16.12.2022).
- Chen J., Zhou M., Wang H., Zheng Z., Rong W., He B. et al. Risk factors for left atrial thrombus or spontaneous echo contrast in non-valvular atrial fibrillation patients with low CHA2DS2-VASc score. J. Thromb. Thrombolysis. 2022;53(2):523-531. https://doi.org/10.1007/s11239-021-02554-9.
- Cao M., Guo H., Zhao X., Li X., Sun C. Refinement of CHADS2 and CHA2DS2-VASc scores predict left atrial thrombus or spontaneous echo contrast in nonvalvular atrial fibrillation patients. J. Int. Med Res. 2022;50(1):3000605221074520. https://doi.org/10.1177/03000605221074520.
- Lurie A., Wang J., Hinnegan K.J., McIntyre W.F., Belley-Côté E.P., Amit G. et al. Prevalence of left atrial thrombus in anticoagulated patients with atrial fibrillation. J. Am. Coll Cardiol. 2021;77(23):2875-2886. https://doi.org/10.1016/j.jacc.2021.04.036.
- Xiang H., Xue Y., Chen Z., Yu Y., Peng Y., Wang J. et al. The association between left ventricular hypertrophy and the occurrence and prognosis of atrial fibrillation: a meta-analysis. Front. Cardiovasc. Med. 2021;8:639993. https://doi.org/10.3389/fcvm.2021.639993.
- Kinugasa Y., Nakamura K., Kamitani H., Hirai M., Yanagihara K., Kato M. et al. Left ventricular mass index-to-QRS-voltage ratio predicts outcomes in heart failure with preserved ejection fraction. ESC Heart Failure. 2022;9(2):1098-1106. https://doi.org/10.1002/ehf2.13778.
- Kishima H., Mine T., Kodani T., Masuyama T. Prediction of left atrial thrombi in patients with atrial tachyarrhythmias during warfarin administration: retrospective study in Hyogo College of Medicine. Heart and Vessels. 2015;30:331-337. https://doi.org/10.1007/s00380-014-0496-5.
- Копылов Ф.Ю., Иванов Г.Г, Дворников В.Е., Пивченко Н.А., Шумилова К.М. Гипертрофия левого желудочка: патогенез, диагностика и прогноз. Вестник РУДН. Серия: Медицина. 2002;(3):106-130. URL: https://cyberleninka.ru/article/n/gipertrofiya-levogo-zheludochka-patogenez-diagnostika-i-prognoz (16.12.2022).
- Adibi A., Sadatsafavi M., Ioannidis J.P.A. Validation and utility testing of clinical prediction models: time to change the approach. JAMA. 2020;324(3):235-236. https://doi.org/10.1001/jama.2020.1230.


