Варикозное расширение вен предстательной железы у пациентов с варикоцеле
Автор: Капто А.А.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Андрология
Статья в выпуске: 1, 2017 года.
Бесплатный доступ
Синдром венозного полнокровия органов малого таза и предстательной железы (ПЖ) у мужчин является малоизученным заболеванием органов, в отличие от заболеваний органов малого таза у женщин. Классификации варикозного расширения вен органов малого таза у мужчин не существует. Исследования последних десятилетий указывают на тесную связь варикоцеле и варикозного расширения вен органов малого таза. В настоящей работе мы провели анализ собственных данных о диагностике и лечении венозного полнокровия малого таза и ПЖ у пациентов с варикоцеле. Также нами предложены критерии варикозной болезни органов малого таза у мужчин и классификация варикоза ПЖ.
Варикоцеле, варикозная болезнь органов малого таза у мужчин, варикоз вен предстательной железы
Короткий адрес: https://sciup.org/142188182
IDR: 142188182
Varicose veins of the prostate in patients with varicocele
Syndrome of pelvic venous congestion in men and of prostate particularly in contrast to women disease is poorly known. Classification of varicose pelvic veins in men does not exist. Studies in recent decades point to the close relationship of varicocele and varicose pelvic veins. In this paper we analyzed their own data on the diagnosis and treatment of venous congestion in the pelvic and prostate in patients with varicocele. We have also offered criteria of varicose veins of pelvis in men and classification of prostate varices.
Текст научной статьи Варикозное расширение вен предстательной железы у пациентов с варикоцеле
енозное сплетение предстательной железы (Plexus venosus prostaticus, Santorini labyrinth) впервые описал Santorini Giovanni Domenico (1681–1737) в 1724 году [1]. Это сплете ние, образуя дорзальный венозный комплекс, собирает кровь от предстательной железы (ПЖ), дна мочевого пузыря и семенных пузырьков и вливается во внутреннюю подвздошную вену.
Синдром тазовой венозной конгестии впервые был описан R. Gooch в 1831 году у женщин [2].
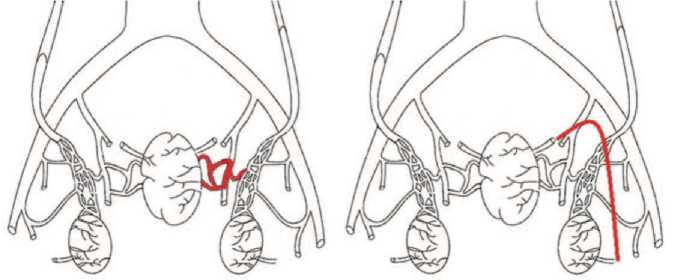
Рис. 2. Анатомическая связь органов мошонки и малого таза через внутреннюю подвздошную вену (рисунок слева) и через вену семявыносящего протока (рисунок справа)
Нейроваскулярные пучки были описаны P.C. Walsh и P.J. Donker (1982) и располагаются на дорзола-теральных поверхностях ПЖ между прямой кишкой и ПЖ [3]. Считается, что они не относятся к собственно венозному сплетению ПЖ, хотя с нашей точки зрения это не совсем корректно и требует уточнения (рис 1).
Г.З. Инасеридзе выделил два типа строения мочеполового венозного сплетения: сетевидный и концентрированный (магистральный) [4,5]. Позднее Н.В. Куренной выделил три типа строения мочеполо- вого венозного сплетения: сетевидный; концентрированный (магистральный) и переходный [6]. О.С. Райнигер определил распространенность разных типов строения мочеполового венозного сплетения при тазовой флебографии у 60 больных с доброкачественной гиперплазией предстательной железы: магистральный – 53,3%, сетевидный – 33,3%, переходный – 13,3% случаев [7].
Синдром варикозной болезни органов малого таза встречается при различных заболеваниях: дисплазии соединительной ткани, портальной гипертензии, артериовенозных конфликтах (Nutcracker syndrome, Posterior nutcracker syndrome, May-Thurner syndrome), опухолевых заболеваниях (венозная обструкция, артериовенозные фистулы) [8]. Как известно, артериовенозные конфликты являются наиболее частой причиной варикоцеле.
Связь варикоцеле с венозным полнокровием ПЖ ранее была изучена в работах H. Sakamoto и Y. Ogawa, Y. Gat и соавт., А.И. Ней-марка и соавт., А.А. Капто [9-13]. Ранее мы предположили, что анатомическая сосудистая связь между органами мошонки и органами малого таза осуществляется двумя путями: через внутреннюю подвздошную вену, через вену семявыносящего протока (рис. 2) [14].
При ретроградной флеботе-стикулографии с 10-ти секундной задержкой многие исследователи отмечали контрастирование пери-капсулярной области ПЖ у пациентов с варикоцеле (рис. 3) [15,16].
В продолжение проведенных иследований в настоящей работе мы сделали попытку определить количественные критерии варикозной болезни органов малого таза у мужчин и предложить классификацию варикоза вен предстательной железы.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
С сентября 2008 года по сентябрь 2016 года было обследовано и прооперированно 206 пациентов с
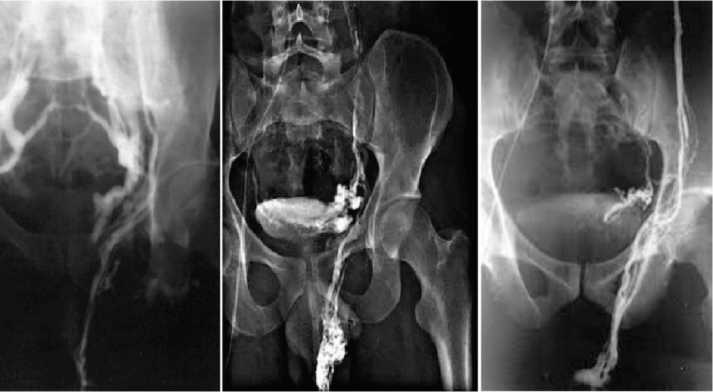
Рис. 3. Ретроградная почечная флеботестикулография. Контрастирование парапростатического венозного сплетения на стороне варикоцеле. Слева преобладает сброс через внутреннюю подвздошную вену. Посередине и справа преобладает сброс через вену семявыносящего протока
варикоцеле. Обследование пациентов включало в себя опрос, физикальный осмотр, выполнение пробы Иваниссевича, анализ эякулята, проведение ультразвукового исследования органов мошонки и трансректальное ультразвуковое исследование (ТРУЗИ) ПЖ, цветное допплеровское УЗИ ПЖ в покое и при пробе Вальсальвы. Оперативное лечение осуществлялось через трансскротальный доступ по линии Веслинга. Контрольное обследование проводилось через 3 и 6 месяцев после операции. Учитывая то, что объем ПЖ зависит от срока полового воздержания, все ультразвуковые исследования выполнялись при одинаковом сроке воздержания – три дня [17]. В случаях рецидивного варикоцеле проводились магнитно-резонансное исследование нижней полой вены и сосудов ма-
Таблица 1. Ультразвуковая классификация варикозного расширения вен предстательной железы
|
Стадия |
Определение варикоза |
Максимальный диаметр вен, мм |
|
1 |
Видимый |
1- 4 |
|
2 |
Значимый |
5-10 |
|
3 |
Выраженный |
> 10 |
Таблица 2. Распространенность стадий варикоза вен предстательной железы у пациентов с варикоцеле
|
Стадия |
Левостороннее N=131 |
Двустороннее N=72 |
Правостороннее N=3 |
Всего N=206 Кол-во=278 |
|
|
Слева |
Справа |
||||
|
1 |
12 |
14 |
14 |
– |
40 |
|
2 |
71 |
32 |
42 |
3 |
148 |
|
3 |
48 |
26 |
16 |
– |
90 |
лого таза, ретроградная флебография почечных и подвздошных сосудов с флеботонометрией.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Возраст больных колебался от 18 до 83 лет и в среднем составлял 35,3 лет. Диагноз варикоцеле был верифицирован по данным физикального осмотра, проведения пробы Иваниссевича и скротальной доп-плерэхографии. Варикоцеле было левосторонним у 131 (63,6%), правосторонним у 3 (1,5%) и двусторонним у 72 (34,9%) пациентов. При анализе эякулята патоспермия была обнаружена у 127 пациентов (61,7%), а повышенное содержание лейкоцитов (более 1 млн. в 1 мл.) – у 148 пациентов (71,8%).
По данным УЗИ мошонки кисты придатка яичка встречались у 112 (54,4%) пациентов. Сочетанная патология органов мошонки при варикоцеле отмечена у 148 пациентов (71,8% случаев): двустороннее варикоцеле, киста придатка яичка, спер-матоцеле, гидроцеле, спаечный процесс в области придатка и яичка, гидатида Морганьи больших размеров, конкремент внутренней оболочки яичка, липома семенного канатика. Именно это обстоятельство явилось показанием к использованию оперативного доступа по линии Весинга, при котором из одного разреза можно было бы си-мультанно провести коррекцию всех выявленных проблем.
По данным ТРУЗИ ПЖ во всех случаях у пациентов с варикоцеле отмечалась визуализация вен парапро-статического сплетения на стороне выявленного варикоцеле. В качестве рабочей ультразвуковой классификации варикозного расширения вен ПЖ была принята классификация, прдставленная в таблице 1.
Результаты определения стадии варикозного расширения вен ПЖ у 206 пациентов с варикоцеле представлены в таблице 2.
Во всех случаях диаметр вен простатического венозного сплетения положительно коррелировал с диаметром вен правого и левого гроздевидного сплетения. При правостороннем варикоцеле по дан-нымТРУЗИ отмечалось расщирение вен парапростатического венозного сплетения справа (рис. 4).
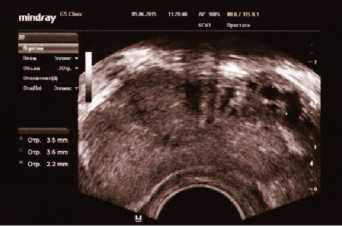
Рис. 4. ТРУЗИ ПЖ у пациента М., 47 лет с правосторонним варикоцеле 2 стадии. Объем ПЖ 35,0 см3. Максимальный диаметр вен справа З,5; 3,6 и 2,2 мм. Варикоз вен ПЖ 1 стадии или видимый варикоз. Сетевидный тип венозного сплетения. ДГПЖ, хронический простатит. Из анамнеза 23.10.2008 операция по Иваниссевичу слева
При максимальном диаметре вен от 1 до 4 мм (видимый варикоз) скорость кровотока в них составляла 1-3 см/сек, а при пробе Вальсальвы – 5 см/сек. При максимальном диаметре вен от 5 до 10 мм (значимый варикоз) скорость кровотока в них составляла 3-5 см/сек, а при пробе Вальсальвы – 5-15 см/сек. При максимальном диаметре вен более 10 мм (выраженный варикоз) скорость кровотока в них составляла более 5 см/сек, а при пробе Вальсальвы более 15 см/сек (рис. 7).
У 93 пациентов (45,1% случаев) отмечались выраженные локальные изменения в ПЖ в виде фокусов гипоэхогенности, фиброза и кальци- ноза на стороне варикоцеле. У 22 пациентов (10,7% случаев) по данным ТРУЗИ были выявлены кисты ПЖ. Никакой связи между выраженностью, локализацией варикоцеле, выраженностью варикозного расширения вен ПЖ и размерами и локализацией кист ПЖ мы не отметили.
Через 6 месяцев после операции без какого-либо дополнительного лечения у пациентов произошли следующие изменения: 1) уменьшился диаметра вен парапростатического венозного сплетения на стороне проведенной варикоцельэктомии в 1,5 – 2,5 раза у 175 пациентов (85,0%) (рис. 8,9), 2) патоспермия осталась у
В большинстве случаев у пациентов встречалось левостороннее варикоцеле. При этом по данным ТРУЗИ отмечалось расширение вен парапро-статического венозного сплетения слева (рис 5).
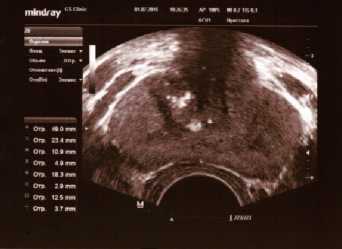
Рис. 5. ТРУЗИ ПЖ у пациента Л., 69 лет с левосторонним варикоцеле 2 стадии. Объем ПЖ 16,5 см3. Максимальный диаметр вен слева 6,0 мм. Варикоз вен ПЖ 2 стадии или значимый варикоз. Магистральный тип венозного сплетения. Хронический калькулезный простатит
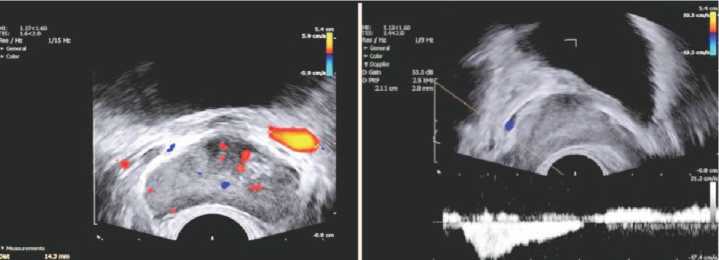
Рис. 7. Цветное допплеровское ТРУЗИ ПЖ у пациента К. 42 лет с двусторонним варикоцеле 3 стадии. Диаметр вены слева 14,3 мм, скорость кровотока 5,9 см/с (слева). Скорость кровотока при пробе Вальсальвы 17,4 см/с (справа). Выраженный варикоз вен ПЖ (3 стадия)
При двустороннем варикоцеле отмечалось расширение вен пара-простатического венозного сплетения с обеих сторон (рис. 6).
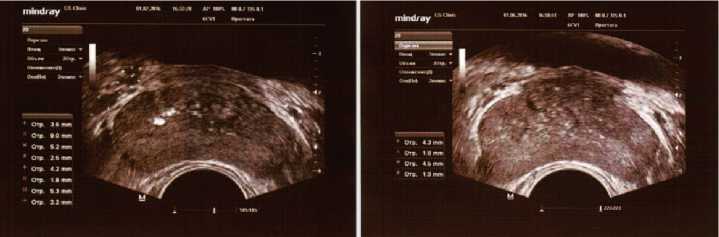
Рис. 8. ТРУЗИ ПЖ у пациента К., 30 лет с двусторонним варикоцеле 01.02.2016 (слева) и через 4 месяца (01.06.2016) после симультанной двусторонней варикоцельэктомии, пластики оболочек яичек по Винкельману из срединного мошоночного доступа по линии Веслинга (от 09.02.2016) (справа)
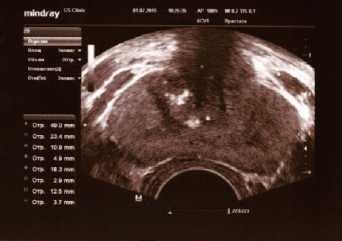
Рис. 6. ТРУЗИ ПЖ у пациента К., 33 лет с двусторонним варикоцеле 3 стадии. Объем ПЖ 22,3 см3. Максимальный диаметр вен слева 10,9 и 18,3 мм, справа 12,5 мм. Варикоз вен ПЖ 3 стадии или выраженный варикоз. Магистральный тип венозного сплетения. Хронический калькулезный простатит
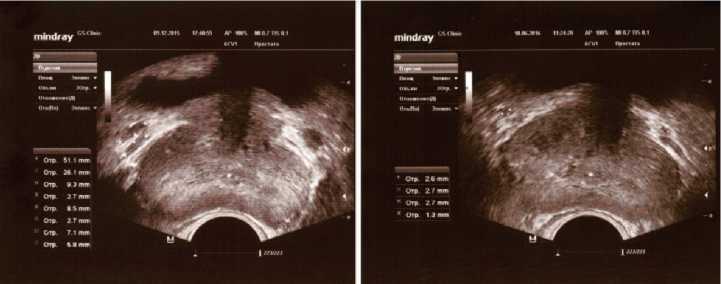
Рис. 9. ТРУЗИ ПЖ у пациента З., 40 лет с двусторонним варикоцеле 09.12.2015 (слева) и через 6 месяцев (10.06.2016) после симультанной двусторонней варикоцельэктомии, иссечения кист придатков обоих яичек, пластики оболочек правого и левого яичка по Винкельману из мошоночного доступа по линии Веслинга (от 22.12.2015) (справа)
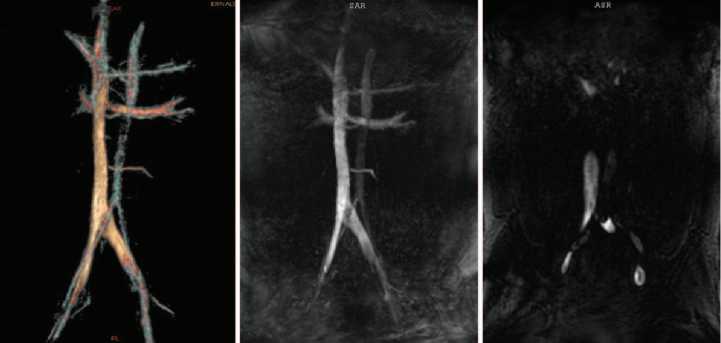
Рис. 10. Магнитно-резонансная томография нижней полой вены и сосудов малого таза у пациентов с рецидивом варикоцеле. May-Thurner syndrome
88 пациентов (сперматогенез восстановился в 30,7% случаев), 3) пио-спермия осталась у 52 пациентов (исчезла в 64,9% случаев).
В послеоперационном периоде у 5 пациентов (2,4%) было отмечено развитие рецидивного левостороннего и правостороннего варикоцеле после левосторонней варикоцельэк-томии. При проведении магнитнорезонансного исследования нижней полой вены и сосудов малого таза у всех 5 пациентов был выявлен May-Thurner syndrome (рис. 10).
Всем этим пациентам была проведена ретроградная флебография и флеботонометрия почечных и подвздошных сосудов. Флеботонометрия подтвердила гипертензию в левой внутренней подвздошной вене (давление в среднем 31 mm Hg) и в правой внутренней подвздош- ной вене (давление в среднем 27 mm Hg), что превышало среднестатистическую норму в 6-8 раз. Флебография выявила выраженный варикоз паравезикального и парапро-статического венозного сплетения вследствие May-Thurner syndrome (рис. 11). Всем этим пациентам было проведено склерозирование декомпенсированных яичковых вен.
ОБСУЖДЕНИЕ
Критерии варикозной болезни органов малого таза в настоящее время определяются по результатам проведения следующих методов исследований: 1) УЗИ, 2) флебографии, 3) компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Эти критерии имеют две особенности: они значительно отли- варикозную болезнь малого таза у женщин. Ниже мы приводим сводную таблицу 3, в которой представлена точка зрения разных авторов на критерии варикоза малого таза у женщин.
Критериями варикозной болезни органов малого таза у мужчин А.Ю. Цуканов и Р.В. Ляшев считали, расширение вен парапростатиче-ского сплетения более 5 мм и/или наличие рефлюкса кровотока при пробе Valsalva при дуплексном ан- гиосканировании с использованием ректального датчика [30]. Предложенные нами критерии варикозной болезни органов малого таза у мужчин и классификация этого заболевания были основаны на измерении максимального диаметра вен пара-простатического сплетения. Мы считаем, что расширение вен вторично по отношению к патологическому кровотоку и к его продолжительности, поэтому измерение максимального диаметра вен может достаточно точно отражать истинное состояние вен парапростатического сплетения. Учитывая то, что ТРУЗИ ПЖ является рутинным методом исследования (в отличие от флебографии и флеботонометрии, КТ, МРТ), и, исходя из того, что классификация варикозного расширения вен ПЖ должна иметь практическую значимость, нами было принято решение в ее основу положить результаты
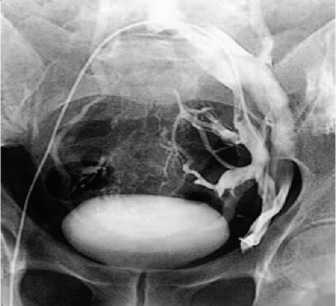
Рис. 11. Ретроградная флебография левой общей подвздошной вены и селективная флебография левой внутренней подвздошной вены у пациента с варикоцеле и May-Thurner syndrome. Выраженный варикоз паравезикального и парапростатиче-ского венозного сплетения слева
чаются друг от друга в оценке диаметра расширенных вен; описывают
именно ультразвукового исследования.
Таблица 3. Критерии варикоза вен органов малого таза у женщин
|
Автор |
Метод исследования |
Диаметр вен |
Скорость кровотока |
|
Beard R.W. et al. (1984)[18]; Ignacio E.A. et al. (2008) [19] |
УЗИ |
> 4 мм |
< 3 см/с |
|
Inal M. et al. (2014) [20]; |
УЗИ |
> 5-6 мм |
≈ 3 см/с |
|
Ganeshan A. et al. (2007) [21]; |
УЗИ |
> 6 мм |
3 см/с |
|
Leal Monedero J. et al. (2006) [22]; Barros F.S. et al. (2010) [23] |
УЗИ |
≥ 7 мм |
– |
|
Black C.M. et al. (2009) [24]; Kim H.S. et al. (2006) [25]; Park S.J. et al. (2004) [26]; Beard R.W. et al. (1984) [27] |
Флебография |
> 5 мм |
– |
|
Kennedy A., Hemingway A. 1990 [28] |
Флебография |
> 10 мм |
– |
|
Coakley F.V. et al. (1999) [29] |
КТ, МРТ |
Околоматочные > 4 мм, яичниковые > 8 мм |
– |
ЗАКЛЮЧЕНИЕ
Резюме:
Синдром венозного полнокровия органов малого таза и предстательной железы (ПЖ) у мужчин является малоизученным заболеванием органов, в отличие от заболеваний органов малого таза у женщин. Классификации варикозного расширения вен органов малого таза у мужчин не существует. Исследования последних десятилетий указывают на тесную связь варикоцеле и варикозного расширения вен органов малого таза. В настоящей работе мы провели анализ собственных данных о диагностике и лечении венозного полнокровия малого таза и ПЖ у пациентов с варикоцеле. Также нами предложены критерии варикозной болезни органов малого таза у мужчин и классификация варикоза ПЖ.
Автор заявляет об отсутствии конфликта интересов.
Summary:Varicose veins of the prostate in patients with varicocele
Syndrome of pelvic venous congestion in men and of prostate particularly in contrast to women disease is poorly known. Classification of varicose pelvic veins in men does not exist. Studies in recent decades point to the close relationship of varicocele and varicose pelvic veins. In this paper we analyzed their own data on the diagnosis and treatment of venous congestion in the pelvic and prostate in patients with varicocele. We have also offered criteria of varicose veins of pelvis in men and classification of prostate varices.
Author declare lack of the possible conflicts of interests.
Список литературы Варикозное расширение вен предстательной железы у пациентов с варикоцеле
- Santorini GD Observationes anatomicae. Venice: Giovanni Battista Recurti, 1724; X: 193-194.
- Gooch R. In: An Account of Some of the Most Important Diseases Peculiar to Women. Murray J, editor. London: Мшгаую 1831: 1829 p.
- Walsh P.C., Donker PJ. Impotence following radical prostatectomy: Insight into etiology and prevention. J Urol 1982;128(3):492-497.
- Инасаридзе Г.З. Экспериментальные данные перевязки основных вен мочевого пузыря и клинические наблюдения аналогичных изменений у больных при патологии в системе мочеполового венозного сплетения. Тезисы украинского съезда урологов, Киев, 1939. С.78-79, 212-230.
- Инасаридзе Г.З. Крайние типы изменчивости мочеполового венозного сплетения и их клиническое значение: дисс. д-ра мед. наук. М. 1940.
- Куренной Н.В. Детали макроскопического строения мочеполового венозного сплетения и их возможное значение. Сб. «Вопросы урологии». Киев, 1964. С. 28-53.
- Райнигер О.С. Роль анатомического строения мочеполового сплетения в патогенезе кровотечений после аденомэктомии. Тезисы докладов IV Пле нума Всероссийского научного общества урологов.-М,-1973,-С. 67-68.
- Капто А.А., Жуков О.Б. Варикозная болезнь малого таза у мужчин (обзор литературы). Андрология и генитальная хирургия. 2016; 17(2):10-19.
- Sakamoto H, Ogawa Y. Is varicocele associated with underlying venous abnormalities? Varicocele and the prostatic venous plexus. J Urol 2008; 180(4):1427-1431 DOI: 10.1016/j.juro.2008.06.048
- Gat Y, Gornish M. Reversal of Benign Prostate Hyperplasia by Super-selective Intraprostatic Androgen Deprivation Therapy. Eur Urol Rev 2009; 4(1):10-14.
- Gat Y, Joshua S, Gornish MG. Prostate cancer: a newly discovered route for testosterone to reach the prostate: Treatment by super-selective intraprostatic androgen deprivation. Andrologia 2009; 41(5):305-315 DOI: 10.1111/j.1439-0272.2009.00972.x
- Неймарк А.И., Попов И.С., Газаматов А.В. Особенности микроциркуляции предстательной железы и гонад у юношей, страдающих изолированным варикоцеле и варикоцеле в сочетании с тазовой конгестией. Экспериментальная и клиническая урология 2013; (2): 56-60.
- Капто А.А. Феномен варикоза простаты у пациентов с варикоцеле. Сбор ник тезисов 11-го Конгресса Профессиональной Ассоциации Андрологов России. 25-28 мая 2016, Сочи, Дагомыс. С.15-16.
- Капто А.А. Клинические аспекты сосудистой анатомии у пациентов с варикоцеле (лекция). Экспериментальная и клиническая урология 2006; (2):70-79.
- Gat Y, Gornish M, Heiblum M, Joshua S. Reversal of benign prostate hyperplasia by selective occlusion of impaired venous drainage in the male reproductive system: novel mechanism, new treatment. Andrologia. 2008;40(5):273-81.
- Осипов Н.Г., Теплинская Н.П., Соболенко Ю.А., Алексейчук Г.И. Изменения архитектоники вен, дренирующих лозовидное сплетение, и показателей сперматогенеза у больных с впервые выявленным и рецидивным варикоцеле. Андрология и генитальная хирургия 2014; (2):30-36.
- Kapto AA.Value assessment of prostate tone in the complex treatment of patients with chronic prostatitis. Int Jmmunorehabilitation 2002; 4(2):316-317.
- Beard RW, Highman JH, Pearce S, Reginald PW. Diagnosis of pelvic varicosities in women with chronic pelvic pain. Lancet 1984; 2:946-949.
- Ignacio EA, Dua R, Sarin S, Harper AS, Yim D, Mathur V, et al. Pelvic congestion syndrome: diagnosis and treatment. Semin Intervent Radiol 2008; 25(4):361-8 DOI: 10.1055/s-0028-1102998
- Inal M, Karadeniz Bilgili MY, Sahin S. Nutcracker syndrome accompanying pelvic congestion syndrome; color doppler sonography and multislice CT findings: A case report. Iran J Radiol 2014;11(2):e11075 DOI: 10.5812/iranjradiol.11075
- Ganeshan A, Upponi S, Hon LQ, Uthappa MC, Warakaulle DR, Uberoi R.Chronic pelvic pain due to pelvic congestion syndrome: the role of diagnostic and interventional radiology. Cardiovasc Inervent Radiol 2007; 30(6):1105-1111.
- Leal Monedero J, Ezpeleta SZ, Castro FC, Senosiain LDC. Recidiva varicosa de etiologia pélvica. In: Thomaz JB, Belczack CEQ. Tratado de flebologia e linfologia. Rio de Janeiro: Livraria Rubio; 2006. P. 301-322.
- Barros FS, Perez JMG, Zandonade E, Salles-Cunha SX, Monedero JL, Hilel ABS, et al. Evaluation of pelvic varicose veins using color Doppler ultrasound: comparison of results obtained with ultrasound of the lower limbs, transvaginal ultrasound, and phlebography. J Vasc Bras 2010; 9(2):15-20.
- Black CM, Thorpe K, Nielsen R. Diagnosis and Endovascular Management of PVI. Pelvic venous insufficiency remains an underdiagnosed but treatable cause of chronic pelvic pain. Endovascular today. 2009. P. 67-71. Available from: http://evtoday.com/2009/07/EVT0709_08.php
- Kim HS, Malhotra AD, Rowe PC, Lee JM, Venbrux AC. Embolotherapy for pelvic congestion syndrome: long-term results. J Vasc Intervent Radiol 2006;17(2, Pt 1):289-297. D0I:10.1097/01.RVI.0000194870.11980.F8
- Park SJ, Lim JW, Ko YT, Lee DH, Yoon Y, Oh JH, et al. Diagnosis of pelvic congestion syndrome using transabdominal and transvaginal sonography. AJR Am J Roentgenol 2004;182(3):683-688. D0I:10.2214/ajr.182.3.1820683
- Beard RW, Highman JH, Pearce S, Reginald PW. Diagnosis of pelvic varicosities in women with chronic pelvic pain. Lancet 1984; 2(8409):946-949.
- Kennedy A, Hemingway A. Radiology of ovarian varices. Br J Hosp Med 1990;44(1):38-43.
- Coakley FV, Varghese SL, Hricak H. CT and MRI of pelvic varices in women. J Comput Assist Tomogr 1999; 23(3):429-434.
- Цуканов А.Ю., Ляшев Р.В. Нарушение венозного кровотока как причина хронического абактериального простатита (синдрома хронической тазовой боли). Урология 2014; (4):37-42.