Вазоспастическая стенокардия и острый коронарный синдром с подъемом сегмента ST
Автор: Бочаров А.В., Блинов А.С., Попов Л.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 3 т.16, 2021 года.
Бесплатный доступ
Представлено клиническое наблюдение интервенционного лечения пациента с вазоспастической стенокардией и острым коронарным синдромом с подъемом сегмента ST, жизнеугрожающим нарушением ритма по типу фибрилляции предсердий, потребовавшими выполнения стентирования зоны локального вазоспазма. Данные о возможных стратегиях лечения этой категории пациентов крайне скудны и не всегда совпадают с клиническими рекомендациями. Нижеописанный случай наглядно демонстрирует актуальность этих проблемы в реальной клинической практике.
Вазоспастическая стенокардия, инфаркт миокарда 2 типа, чрескожное коронарное вмешательство
Короткий адрес: https://sciup.org/140261817
IDR: 140261817 | DOI: 10.25881/20728255_2021_16_3_103
Vasospastic angina and acute coronary syndrome with ST segment elevation
The article presents a clinical case of interventional treatment of a patient with vasospastic angina and acute coronary syndrome with St segment elevation, life-threatening arrhythmia of the type of atrial fibrillation, which required stenting of the local vasospasm zone. Data on possible treatment strategies for this category of patients is extremely scarce and does not always coincide with clinical recommendations. The case described below clearly demonstrates the relevance of these problems in real clinical practice.
Текст научной статьи Вазоспастическая стенокардия и острый коронарный синдром с подъемом сегмента ST
Актуальность
Стойкий спазм коронарных артерий может приводить к клинически значимому снижению уменьшению перфузии миокарда, тем самым провоцируя типичные приступы стено- кардии, а в наиболее тяжелых случаях приводит к возникновению острого инфаркта миокарда или летальному исходу [1]. Вышеназванные состояния, связанные с критическим дисбалансом между потребностью миокардиальной ткани в кислороде и его перфузией вследствие вазоспазма, в клинической практике относят к вазоспастической (вариантной) стенокардии или к инфаркту миокарда 2 типа соответственно [2–4].

Согласно рекомендациям при остром инфаркте миокарда 2 типа следует проводить симптоматическую терапию [2]. Однако доказанной эффективной стратегии лечения пациентов с данной патологией в настоящее время не существует. В реальной клинической практике иногда возникают ситуации, требующие отступления от существующих рекомендаций, когда после оценки соотношения «риск-польза» у пациента с инфарктом миокарда 2 типа, рефрактерного к терапии коронароспазма, необходимо выполнение стентирования локального спазма коронарной артерии для спасения его жизни.
Пациент К., 36 лет, доставлен в стационар бригадой скорой медицинской помощи с диагнозом острый коронарный синдром с подъемом сегмента ST. При поступлении жалобы на слабой интенсивности боли в области сердца в течение последнего часа, возникшие на фоне полного благополучия. На догоспитальном этапе: ацетилсалициловая кислота 100 мг, клопидогрел 300 мг, нитроспрей 2 дозы, морфин 1% 1 мл внутривенно.
Сопутствующие заболевания отрицает. Наследственность не отягощена. Вредные привычки: табакокурение.
Объективный статус: состояние средней тяжести, сознание ясное. Кожа несколько бледная. Индекс массы тела 25 кг/м2. Частота дыхательных движений 17 в минуту. В легких дыхание жесткое, проводится равномерно во все отделы, хрипы отсутствуют. Пульс 75 ударов в минуту, ритмичный. Артериальное давление 120/80 мм рт. ст. По остальным системам и органам — без особенностей.
По данным лабораторных исследований: клинический и биохимический анализы крови, общий анализ мочи — без патологии. Тропонин качественный — положительный.
На электрокардиограмме — ритм синусовый, частота желудочковых сокращений 75 в минуту, диагностически значимая элевация сегмента ST в отведениях III, V1–V5 (Рис. 1).
Рентгенография грудной клетки — патологических изменений не выявлено.
При эхокардиографическом исследовании зоны нарушения сократимости миокарда отсутствуют, фракция выброса по Тейхольцу — 58%.
С учетом клиники, анамнеза, объективного осмотра и данных лабораторных и инструментальных исследований был установлен рабочий диагноз острого коронарного синдрома с подъемом сегмен-
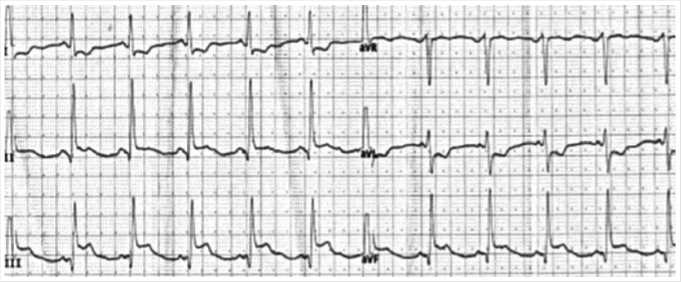
Рис. 1. Электрокардиограмма пациента К. при поступлении.
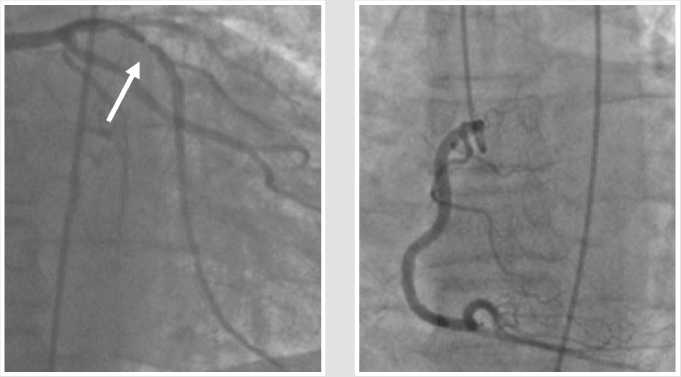
Рис. 2. Коронароангиограмма левой коронарной артерии. Локальный вазоспазм в передней нисходящей артерии (указан стрелкой).
Рис. 3. Коронароангиограмма правой коронар ной артерии.
та ST и пациент направлен в рентгенопе-рационную в экстренном порядке.
Радиальным доступом выполнена селективная коронарография: визуализирован локальный вазоспазм в проксимальной части передней нисходящей артерии, разрешившийся после интракоронарного введения нитроглицерина, в остальном — без особенностей (Рис. 2–4).
Кардиокомандой было принято решение о выборе у данного пациента консервативной тактики лечения.
При перекладывании с операционного стола на транспортировочную каталку у пациента внезапная потеря сознания, по кардиомонитору ангиографической установки — фибрилляция желудочков. Проведены успешные реанимационные мероприятия (12 эпизодов электроимпульсной терапии). Принято решение о выполнении повторной коронарографии, по данным которой в той
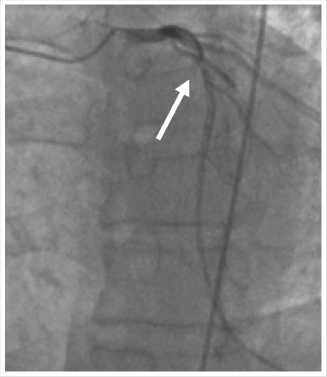
Рис. 4. Коронароангиограмма левой коронарной артерии после интракоронарного введения нитроглицерина. Стрелкой указана зона спазма в передней нисходящей артерии.
же зоне передней нисходящей артерии визуализирована субокклюзия (Рис. 5), по кардиомонитору — элевация сегмента ST в грудных отделениях V1–V5.
С учетом вышеописанной ситуации кардиокомандой принято решение о необходимости имплантации стента с лекарственным покрытием 3 поколения в зону вазоспазма. Имплантирован стент «Калипсо» (Ангиолайн, Россия) диаметром 3,5 мм и длиной 18 мм (Рис. 6). От терапевтической стратегии, а также имплантации кардиовертера — дефибриллятора в данном случае решено отказаться вследствие крайне высоких рисков возникновения очередного коронароспазма и развития инфаркта миокарда 2 типа.
После выполнения чрескожного коронарного вмешательства на ЭКГ признаков повреждения миокарда нет (Рис. 7).
Пациент был выписан с рекомендациями наблюдения у кардиолога по месту жительства, назначены амлодипин, ацетилсалициловая кислота, клопидогрел.
Обсуждение
Лечение пациентов с вазоспатиче-ской стенокардией представляет актуальную проблему. Действующие рекомендации препаратами первой линии для лечения данной патологии называют блокаторы кальциевых каналов и нитраты [2]. Однако примерно 10% пациентов нечувствительны к вышеназванной терапии [5; 6]. В данной клинической группе риск развития инфаркта миокарда 2 типа достигает 25%, а риск возникновения жизнеугрожающих аритмий — 10% [7].
Стентирование коронарных артерий как возможный метод лечения пациентов с вазоспастической стенокардией в рекомендациях не рассматривается из-за отсутствия крупных рандомизированных исследований. Тем не менее в локальных рекомендациях некоторых азиатских стран допускается выполнение стентирования при вышеназванной патологии при условии наличия локального гемодинамически значимого стеноза [8].
Заключение
В представленном клиническом случае у молодого пациента без факторов риска и анамнеза заболеваний системы кровообращения выраженный вазоспазм явился причиной возникновения острого коронарного синдрома с подъемом сегмента ST и рецидивирующей фибрилляцией желудочков. Именно локальный коронароспазм в передней нисходящей артерии привел к механическому огра-
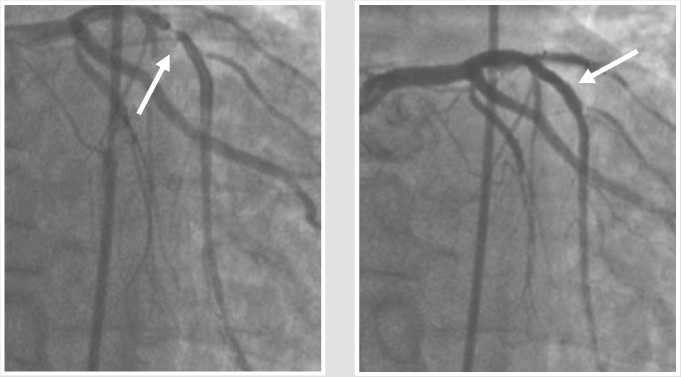
Рис. 5. Субокклюзия в передней нисходящей артерии из-за вазоспазма.
Рис. 6. Коронароангиограмма левой коронарной артерии после имплантации стента «Калипсо» в зону вазоспазма передней нисходящей артерии (указана стрелкой).
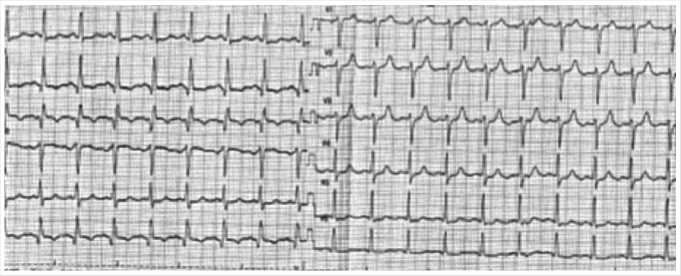
Рис. 7. Электрокардиограмма пациента К. после выполнения стентирования передней нисходящей артерии.
ничению кровотока в коронарном русле, доказанному данными коронарографии, что стало основанием для применения механического способа предотвращения вазоспазма на этом участке — стентирования, хотя отдаленные перспективы примененной тактики неизвестны.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Вазоспастическая стенокардия и острый коронарный синдром с подъемом сегмента ST
- Matsue Y, Yoshida K, Hoshino M, et al. Clinical features and prognosis of type 2 myocardial infarction in vasospastic angina. Am. J. Med. 2015; 128(4): 389-395.
- Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. European Heart Journal. 2018; 39: 119-177. 10.1093/eurheartj/ ehx393. DOI: 10.1093/eurheartj/ehx393
- Agewall S, Beltrame J.F, Reynolds HR, et al. eSc working group position paper on myocardial infarction with non-obstructive coronary arteries. European Heart Journal. 2017; 38: 143-153. DOI: 10.1093/eurheartj/ehw149
- Thygesen K, Alpert J, Jaffe A, et al. Fourth universal definition of myocardial infarction (2018). European Heart Journal. 2019; 40: 237-269. DOI: 10.1093/eurheartj/ehy462
- Knuuti J, Wijns W, Saraste A, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Heart Journal. 2020; 41: 407-477. 10.1093/ eurheartj/ehz425. DOI: 10.1093/eurheartj/ehz425
- Fihn SD, Blankenship JC, Alexander KP, et al. 2014 ACC/AHA/AATS/PCNA/SCAI/STS Focused update of the guideline for the diagnosis and management of patients with stable ischemic heart disease. J. Am. Coll. Cardiol. 2014; 64 (18): 1929-1949.
- Inamura Y, Nishizaki M, Shimixu M, et al. Early repolarization and positive T-wave alternans as riskmarkers for life threalening arrythmias in patients with vasospastic angina. Int. J. Cardiol. 2015; 196: 7-13.
- Nagayoshi Y, Kawano H, Kojima S, et al.Guidlines foe diagnosis and treatment of patients with vasospastic angina (coronary spastic angina) (JCS 2013). Circ. J. the Japanese Circulation Society. 2014; 78(11): 2779-2801.


